بیماری ذاتالریه ناشی از تهویه (VAP / Ventilator-Associated Pneumonia)
- ذاتالریه ناشی از تهویه (VAP) چیست؟ راهنمای جامع علائم، درمان و پیشگیری
- پیشگیری از ذاتالریه ناشی از تهویه (VAP)
- روش های درمان ذاتالریه ناشی از تهویه (VAP)
- نحوه تشخیص ذاتالریه ناشی از تهویه (VAP)
- نشانه های بیماری ذاتالریه ناشی از تهویه (VAP)
- اسم های دیگر بیماری ذاتالریه ناشی از تهویه (VAP)
- تفاوت بیماری ذاتالریه ناشی از تهویه در مردان و زنان
- علت ابتلا به ذاتالریه ناشی از تهویه (VAP)
- درمان دارویی ذاتالریه ناشی از تهویه (VAP)
- درمان خانگی ذاتالریه ناشی از تهویه (VAP)
- رژیم غذایی مناسب برای ذاتالریه ناشی از تهویه (VAP)
- عوارض و خطرات ذاتالریه ناشی از تهویه (VAP)
- ذاتالریه ناشی از تهویه در کودکان و در دوران بارداری
- طول درمان ذاتالریه ناشی از تهویه (VAP) چقدر است
- نقش مقاومت آنتیبیوتیکی در پیچیدگی درمان
- تأثیر لولهگذاری مجدد (Re-intubation) بر بروز بیماری
ذاتالریه ناشی از تهویه (VAP) چیست؟ راهنمای جامع علائم، درمان و پیشگیری
ذاتالریه ناشی از تهویه یا پنومونی وابسته به ونتیلاتور (Ventilator-Associated Pneumonia) که به اختصار VAP نامیده میشود، یکی از جدیترین و شایعترین عفونتهای بیمارستانی است که در بخشهای مراقبت ویژه (ICU) رخ میدهد. این نوع عفونت شدید ریوی به طور خاص در بیمارانی ایجاد میشود که برای تنفس به دستگاههای کمک تنفسی یا ونتیلاتور متصل هستند. تعریف دقیق پزشکی این بیماری شامل بروز عفونت ریه بعد از گذشت ۴۸ ساعت از لولهگذاری داخل تراشه (intubation) است. این بیماری نه تنها روند بهبودی بیمار را به تاخیر میاندازد، بلکه هزینههای درمان و خطر مرگومیر را نیز به طور قابل توجهی افزایش میدهد. درک دقیق مکانیسم، راههای پیشگیری و درمان این بیماری برای خانواده بیماران و کادر درمان حیاتی است.
پیشگیری از ذاتالریه ناشی از تهویه (VAP)
پیشگیری از VAP اولویت اول در بخشهای مراقبت ویژه است و بر اساس مجموعهای از اقدامات استاندارد انجام میشود که در اصطلاح پزشکی به آن “بسته مراقبتی VAP” یا VAP Bundle میگویند. یکی از مهمترین و سادهترین روشهای پیشگیری، تنظیم زاویه تخت بیمار است. بالا نگه داشتن سر تخت بیمار با زاویه ۳۰ تا ۴۵ درجه کمک میکند تا از بازگشت محتویات معده به سمت مری و سپس ورود آن به ریهها (آسپیراسیون) جلوگیری شود. این اقدام ساده فیزیکی، مانع از این میشود که باکتریهای موجود در دستگاه گوارش راهی به سیستم تنفسی پیدا کنند.
رعایت بهداشت دهان و دندان در بیماران متصل به دستگاه تنفس مصنوعی نقشی کلیدی دارد. لوله تنفسی که وارد دهان میشود، دهان را باز نگه میدارد و محیطی خشک و مناسب برای رشد باکتریها فراهم میکند. استفاده منظم از دهانشویههای آنتیباکتریال مانند کلرهگزیدین، توسط پرستاران برای تمیز کردن دهان، لثهها و دندانهای بیمار، بار میکروبی دهان را کاهش میدهد. اگر این باکتریها در دهان تجمع کنند، میتوانند به آرامی در امتداد لوله تنفسی حرکت کرده و وارد ریهها شوند. بنابراین، تمیز کردن مکرر دهان یک سد دفاعی مهم محسوب میشود.
یکی دیگر از استراتژیهای پیشگیرانه، “قطع روزانه آرامبخشها” یا Sedation Vacation است. بیمارانی که زیر دستگاه هستند معمولاً داروهای خوابآور دریافت میکنند تا درد و ناراحتی لوله را حس نکنند. پزشکان به صورت روزانه و کنترل شده، دوز داروها را کاهش میدهند تا هوشیاری بیمار را بسنجند و بررسی کنند که آیا بیمار توانایی تنفس مستقل را دارد یا خیر. هرچه مدت زمان اتصال به دستگاه ونتیلاتور کوتاهتر باشد، خطر ابتلا به VAP کمتر است. تلاش برای جدا کردن سریعتر اما ایمن بیمار از دستگاه، موثرترین راه برای پیشگیری از این عفونت است.
شستن دستها توسط کادر درمان قبل و بعد از هر بار تماس با بیمار یا لولههای تنفسی، اصلیترین قانون کنترل عفونت است. باکتریهای مقاوم بیمارستانی اغلب از طریق دستان آلوده از یک بیمار به بیمار دیگر منتقل میشوند. علاوه بر این، استفاده از لولههای تنفسی مخصوص که دارای قابلیت ساکشن (مکش) ترشحات از بالای کاف (قسمت بادکنکی لوله) هستند، میتواند از ورود ترشحات جمع شده در پشت گلو به داخل ریه جلوگیری کند. تخلیه منظم آبهای تقطیر شده در لولههای دستگاه ونتیلاتور نیز مانع از برگشت مایعات آلوده به سمت بیمار میشود.
روش های درمان ذاتالریه ناشی از تهویه (VAP)
درمان VAP فرآیندی پیچیده است که نیاز به مدیریت دقیق در محیط ICU دارد و پایه اصلی آن استفاده از آنتیبیوتیکها است. به محض اینکه پزشک به VAP مشکوک شود، درمان آنتیبیوتیکی به صورت تجربی (Empiric) آغاز میشود. این بدان معناست که پزشک بر اساس شایعترین باکتریهای موجود در آن بخش بیمارستانی خاص، دارویی را تجویز میکند که طیف وسیعی از باکتریها را پوشش دهد. تاخیر در شروع درمان حتی برای چند ساعت میتواند عواقب جبرانناپذیری داشته باشد، بنابراین سرعت عمل در این مرحله حیاتی است.
پس از اینکه نتایج آزمایش کشت خلط یا ترشحات ریوی مشخص شد (که معمولاً ۴۸ تا ۷۲ ساعت طول میکشد)، پزشک استراتژی درمانی را تغییر میدهد. اگر نوع دقیق باکتری شناسایی شود، آنتیبیوتیکهای وسیعالطیف قطع شده و داروی اختصاصی که فقط روی آن باکتری خاص موثر است تجویز میشود. این کار که به آن “کاهش پلهای درمان” یا De-escalation میگویند، بسیار مهم است زیرا از ایجاد مقاومتهای دارویی در آینده جلوگیری میکند و عوارض جانبی داروها را برای بیمار کاهش میدهد.
علاوه بر درمان دارویی، درمانهای حمایتی نقش پررنگی دارند. فیزیوتراپی تنفسی یکی از این روشهاست. فیزیوتراپیست با استفاده از تکنیکهای خاص قفسه سینه و همچنین تنظیمات دستگاه ونتیلاتور، به بیمار کمک میکند تا ترشحات غلیظ و عفونی را از عمق ریهها خارج کند. ساکشن کردن مکرر راههای هوایی توسط پرستاران نیز برای باز نگه داشتن مسیر تنفس و تخلیه چرکها ضروری است. بدون تخلیه فیزیکی عفونت، آنتیبیوتیکها به تنهایی نمیتوانند به طور کامل موثر باشند.
مدیریت مایعات و الکترولیتهای بدن و حمایت تغذیهای نیز بخشی از درمان است. بدن برای مبارزه با عفونت به انرژی زیادی نیاز دارد و بیمارانی که به دلیل VAP دچار تب و استرس متابولیک هستند، باید کالری و پروتئین کافی دریافت کنند. همچنین، اکسیژنرسانی کافی به بافتها باید تضمین شود. گاهی اوقات لازم است تنظیمات دستگاه ونتیلاتور تغییر کند تا فشار و اکسیژن بیشتری به ریههای ملتهب و پر از مایع برسد تا زمانی که داروها اثر کنند و التهاب فروکش نماید.
نحوه تشخیص ذاتالریه ناشی از تهویه (VAP)
تشخیص VAP یکی از چالشبرانگیزترین مباحث در پزشکی مراقبتهای ویژه است، زیرا بیمارانی که در ICU بستری هستند معمولاً مشکلات ریوی دیگری نیز دارند که علائم را مشابه میکند. معیار طلایی واحدی برای تشخیص وجود ندارد و پزشکان از ترکیبی از علائم بالینی، رادیولوژی و آزمایشگاهی استفاده میکنند. اولین گام معمولاً مشاهده تغییرات در عکس قفسه سینه (Chest X-ray) است. وجود سایههای جدید یا پیشرونده در عکس ریه که نشاندهنده نفوذ مایع یا عفونت در بافت ریه باشد، اولین زنگ خطر محسوب میشود.
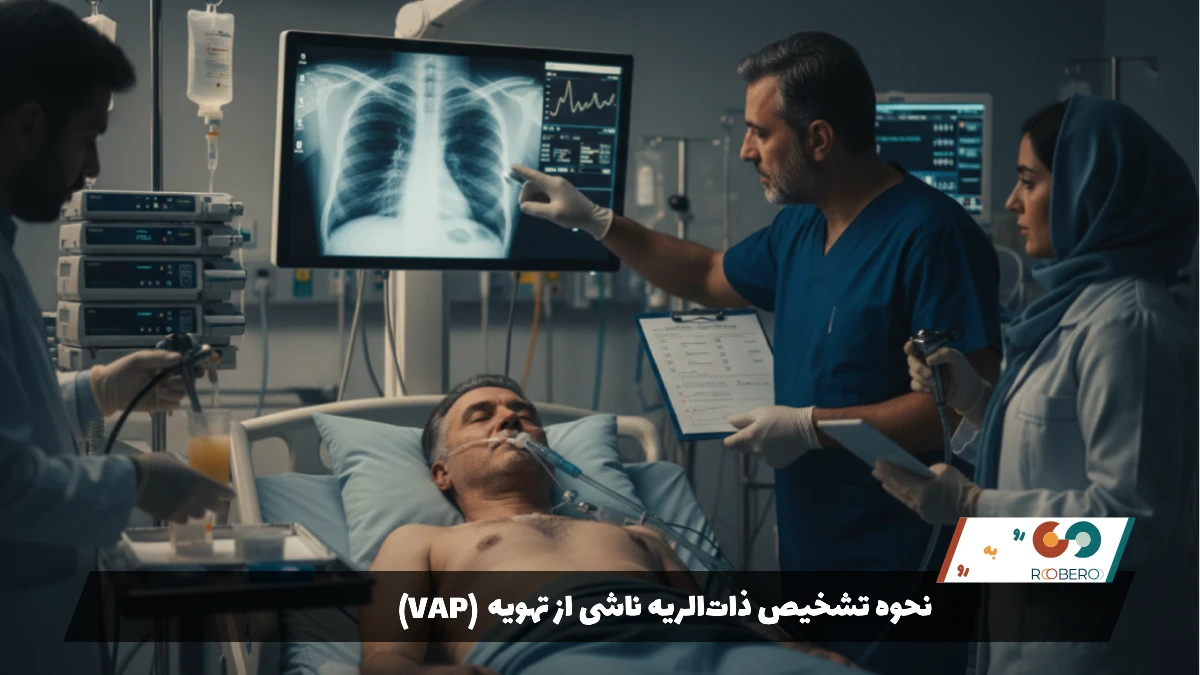
با این حال، عکس رادیولوژی به تنهایی کافی نیست. پزشکان از معیارهای بالینی مانند تب بالا، تغییر در ماهیت ترشحات تنفسی (مانند چرکی شدن یا تغییر رنگ خلط) و افزایش تعداد گلبولهای سفید خون (لوکوسیتوز) یا کاهش غیرطبیعی آنها (لوکوپنی) استفاده میکنند. همچنین، بدتر شدن وضعیت اکسیژنگیری بیمار، یعنی نیاز بیمار به اکسیژن بیشتر یا فشار بالاتر دستگاه ونتیلاتور برای حفظ سطح اکسیژن خون، یکی دیگر از نشانههای مهم تشخیص است.
برای تشخیص قطعیتر و شناسایی عامل میکروبی، نمونهبرداری از ترشحات ریه انجام میشود. این کار میتواند به صورت ساده با ساکشن کردن ترشحات از داخل لوله تراشه انجام شود، اما روش دقیقتر استفاده از برونکوسکوپی است. در روش لاواژ برونکوآلوئولار (BAL)، پزشک با استفاده از دستگاه برونکوسکوپ مقداری سرم نمکی استریل را به قسمتهای عمقی ریه میفرستد و سپس آن را ساکشن میکند. مایع به دست آمده حاوی سلولها و باکتریهای موجود در کیسههای هوایی است و برای کشت به آزمایشگاه فرستاده میشود.
یکی از ابزارهای کمکی برای استاندارد کردن تشخیص، استفاده از سیستم امتیازدهی عفونت بالینی ریوی (CPIS) است. این سیستم به فاکتورهایی مانند درجه حرارت بدن، تعداد گلبولهای سفید، حجم و ظاهر ترشحات، تغییرات رادیوگرافی و میزان اکسیژن خون امتیاز میدهد. اگر مجموع امتیازات از حد مشخصی بالاتر رود، احتمال وجود VAP بسیار قوی است. این روش به پزشکان کمک میکند تا بین یک التهاب ساده و یک عفونت باکتریایی جدی تمایز قائل شوند و از تجویز بیرویه آنتیبیوتیک جلوگیری کنند.
نشانه های بیماری ذاتالریه ناشی از تهویه (VAP)
نشانههای VAP در بیمارانی که هوشیار نیستند و نمیتوانند درد یا ناراحتی خود را بیان کنند، باید توسط کادر درمان و از طریق پایش علائم حیاتی شناسایی شود. یکی از بارزترین نشانهها، تب ناگهانی یا افزایش دمای بدن است. اگر بیماری که وضعیت پایداری داشته ناگهان دچار تب شود، عفونت ریوی یکی از اولین احتمالاتی است که بررسی میشود. البته در برخی بیماران مسن یا با ایمنی ضعیف، ممکن است به جای تب، کاهش غیرطبیعی دمای بدن (هیپوترمی) رخ دهد.
تغییر در ترشحات تنفسی نشانه کلیدی دیگری است. بیمارانی که لوله تنفسی دارند به طور طبیعی مقداری ترشح دارند، اما در VAP، حجم این ترشحات به طور ناگهانی افزایش مییابد. علاوه بر حجم، رنگ و قوام ترشحات نیز تغییر میکند؛ ترشحات ممکن است از حالت شفاف یا سفید به رنگهای زرد، سبز یا حتی خونی تغییر یابند و بوی نامطبوعی پیدا کنند که نشاندهنده عفونت باکتریایی فعال و تخریب بافت است.
افت سطح اکسیژن خون (Desaturation) یکی دیگر از علائم هشدار دهنده است. دستگاههای مانیتورینگ نشان میدهند که درصد اشباع اکسیژن خون بیمار کاهش یافته است. در این شرایط، بیمار برای حفظ اکسیژن خون خود به درصد بالاتری از اکسیژن دمی نیاز پیدا میکند. همچنین ممکن است ریهها سفتتر شوند (کاهش کمپلیانس ریه)، به این معنی که دستگاه ونتیلاتور باید با فشار بیشتری هوا را به داخل ریهها بفرستد تا قفسه سینه باز شود.
تغیرات در وضعیت همودینامیک یا گردش خون نیز ممکن است رخ دهد. افزایش ضربان قلب (تاکیکارد) و گاهی افت فشار خون میتواند نشاندهنده پاسخ التهابی سیستمیک بدن به عفونت ریه باشد. در آزمایشات خون، افزایش ناگهانی گلبولهای سفید خون (WBC) و بالا رفتن مارکرهای التهابی مانند CRP و Procalcitonin مشاهده میشود. این علائم مجموعاً تابلوی بالینی VAP را تشکیل میدهند و نیاز به مداخله فوری دارند.
اسم های دیگر بیماری ذاتالریه ناشی از تهویه (VAP)
در متون پزشکی و پروندههای بیمارستانی، ممکن است با نامهای دیگری برای این بیماری مواجه شوید که هر کدام به جنبهای از بیماری اشاره دارند. نام اصلی و بینالمللی آن Ventilator-Associated Pneumonia است که به اختصار VAP نوشته و خوانده میشود. گاهی اوقات این بیماری به عنوان زیرمجموعهای از “پنومونی بیمارستانی” یا Hospital-Acquired Pneumonia (HAP) طبقهبندی میشود، با این تفاوت که HAP به هر نوع ذاتالریهای که ۴۸ ساعت پس از بستری رخ دهد گفته میشود، اما VAP اختصاصاً مربوط به بیماران دارای لوله تنفسی است.
همچنین ممکن است اصطلاح “پنومونی نوزوکومیال” (Nosocomial Pneumonia) را بشنوید. این واژه یک اصطلاح کلیتر برای تمام عفونتهایی است که منشاء بیمارستانی دارند، اما غالباً برای اشاره به عفونتهای ریوی اکتسابی در محیط درمان استفاده میشود. در برخی متون فارسی تخصصی، از آن با عنوان “عفونت ریوی وابسته به دستگاه تنفس مصنوعی” نیز یاد میشود. تفاوتهای ظریفی بین این نامها وجود دارد، اما در نهایت همه آنها به یک فرآیند پاتولوژیک واحد اشاره دارند: عفونت بافت ریه که در اثر مداخلات پزشکی و محیط بیمارستان ایجاد شده است.
تفاوت بیماری ذاتالریه ناشی از تهویه در مردان و زنان
از نظر فیزیولوژیک و ساختار کلی سیستم ایمنی، تفاوت بنیادینی در نحوه ابتلا به VAP بین مردان و زنان وجود ندارد؛ باکتریها و مکانیسم عفونت در هر دو جنس مشابه عمل میکنند. با این حال، مطالعات اپیدمیولوژیک تفاوتهای آماری جزئی را نشان دادهاند. مردان به دلیل اینکه آمار بالاتری در حوادث تروما (تصادفات)، بیماریهای انسدادی ریه ناشی از سیگار (COPD) و بیماریهای قلبی دارند، بیشتر در بخشهای ICU بستری میشوند و بنابراین به طور کلی تعداد مردان مبتلا به VAP در آمارها ممکن است بیشتر باشد.
برخی تحقیقات نشان دادهاند که زنان ممکن است به دلیل آناتومی کمی متفاوت راههای هوایی (نای و برونشهای کوچکتر)، در هنگام لولهگذاری با چالشهای بیشتری مواجه شوند که میتواند خطر آسیبهای جزئی به مخاط و عفونتهای بعدی را افزایش دهد. همچنین، تفاوتهای هورمونی میتواند بر پاسخ سیستم ایمنی تأثیر بگذارد، اما این تأثیرات معمولاً در شرایط بحرانی ICU و بیماری شدید، نقش تعیینکنندهای ندارند.
نکته مهم دیگر این است که ریسک فاکتورهای زمینهای در مردان و زنان متفاوت است. برای مثال، الگوی مصرف سیگار و الکل که در مردان شایعتر است، میتواند مکانیسمهای دفاعی طبیعی ریه را ضعیفتر کرده و آنها را مستعد عفونتهای مقاومتر کند. اما در نهایت، پروتکلهای درمانی و پیشگیری برای هر دو جنس یکسان است و جنسیت به تنهایی عامل اصلی در تعیین نوع درمان یا پیشآگهی بیماری محسوب نمیشود.
علت ابتلا به ذاتالریه ناشی از تهویه (VAP)
علت اصلی VAP شکسته شدن سد دفاعی طبیعی بدن توسط لوله تراشه است. در حالت عادی، گلوت و اپیگلوت هنگام بلع بسته میشوند تا از ورود غذا و بزاق به ریه جلوگیری کنند و رفلکس سرفه هرگونه جسم خارجی را به بیرون پرتاب میکند. اما وقتی لوله تنفسی در نای قرار دارد، تارهای صوتی باز میمانند و اپیگلوت نمیتواند بسته شود. این وضعیت باعث میشود باکتریها “آزادراهی” مستقیم به سمت ریه داشته باشند. همچنین بادکنک (کاف) دور لوله نمیتواند صد در صد جلوی نشت ترشحات را بگیرد و مقادیر میکروسکوپی از ترشحات دهان و معده به تدریج وارد ریه میشوند (میکروآسپیراسیون).
عامل دیگر، تشکیل “بیوفیلم” یا لایه زیستی چسبناک روی سطح داخلی و خارجی لوله تنفسی است. باکتریها روی پلاستیک لوله تجمع کرده و لایهای مقاوم در برابر آنتیبیوتیکها و سیستم ایمنی میسازند. جریان هوای دستگاه ونتیلاتور میتواند تکههایی از این کلونیهای باکتریایی را کنده و با فشار به عمق ریهها پرتاب کند. این مکانیسم یکی از دلایل اصلی عفونتهای مکرر و مقاوم به درمان است.
از نظر میکروبیولوژی، باکتریهای ایجاد کننده VAP معمولاً باکتریهای سرسخت بیمارستانی هستند. باکتریهای “گرم منفی” مانند سودوموناس آئروژینوزا (Pseudomonas aeruginosa)، آسینتوباکتر و کلبسیلا از شایعترین و خطرناکترین عوامل هستند. همچنین باکتری “گرم مثبت” استافیلوکوک اورئوس (به ویژه نوع مقاوم به متیسیلین یا MRSA) سهم زیادی در این عفونتها دارد. این باکتریها اغلب به آنتیبیوتیکهای معمولی مقاوم هستند و درمان را بسیار دشوار میکنند.
درمان دارویی ذاتالریه ناشی از تهویه (VAP)
درمان دارویی VAP کاملاً تخصصی است و بر اساس الگوهای مقاومت میکروبی هر بیمارستان متفاوت است. همانطور که ذکر شد، درمان با آنتیبیوتیکهای وریدی قدرتمند آغاز میشود. برای پوشش باکتری استافیلوکوک مقاوم (MRSA)، معمولاً از داروهایی مانند وانکومایسین (Vancomycin) یا لینزولید (Linezolid) استفاده میشود. این داروها باید با دوز دقیق و پایش سطح خونی تجویز شوند تا به کلیهها آسیب نرسانند.
برای مبارزه با باکتریهای گرم منفی مانند سودوموناس، از ترکیبی از آنتیبیوتیکها استفاده میشود تا اطمینان حاصل شود که باکتری از بین میرود. داروهایی مانند پیپراسیلین-تازوباکتام، سفپیم (Cefepime)، ایمیپنم یا مروپنم (Meropenem) از گزینههای اصلی هستند. گاهی اوقات لازم است یک آنتیبیوتیک آمینوگلیکوزیدی مانند آمیکاسین یا جنتامایسین نیز به رژیم درمانی اضافه شود تا اثر همافزایی داشته باشد.
در سالهای اخیر، استفاده از آنتیبیوتیکهای استنشاقی نیز مورد توجه قرار گرفته است. در این روش، داروی آنتیبیوتیک (مانند کولیستین) توسط دستگاه نبولایزر به ذرات ریز تبدیل شده و مستقیماً وارد ریه بیمار میشود. این کار باعث میشود غلظت دارو در محل عفونت بسیار بالا باشد، در حالی که جذب آن به خون کم است و عوارض جانبی سیستمیک (مانند نارسایی کلیه) کاهش مییابد. درمان دارویی معمولاً بین ۷ تا ۱۴ روز ادامه مییابد، اما بسته به نوع باکتری و پاسخ بیمار ممکن است طولانیتر شود.
درمان خانگی ذاتالریه ناشی از تهویه (VAP)
باید به صراحت گفت که هیچ درمان خانگی برای فاز حاد VAP وجود ندارد. این بیماری یک وضعیت اورژانسی در بخش مراقبتهای ویژه است و بیمار بدون تجهیزات پیشرفته و آنتیبیوتیکهای بیمارستانی زنده نخواهد ماند. بنابراین صحبت از درمان گیاهی یا خانگی در زمانی که بیمار به دستگاه ونتیلاتور متصل است، کاملاً غیرعلمی و خطرناک است.
با این حال، مفهوم “مراقبت در منزل” پس از ترخیص بیمار از بیمارستان معنا پیدا میکند. بیمارانی که از VAP نجات پیدا میکنند، اغلب دچار ضعف شدید عضلانی و آسیب ریوی هستند. در دوران نقاهت در خانه، انجام تمرینات تنفسی (مانند استفاده از اسپیرومتر تشویقی) برای بازتوانایی ریهها ضروری است. حفظ رطوبت محیط خانه با استفاده از بخور سرد میتواند به نرم شدن ترشحات باقیمانده کمک کند. مصرف مایعات فراوان و پرهیز از دود سیگار و آلایندهها نیز برای جلوگیری از عفونت مجدد و کمک به ترمیم بافت ریه حیاتی است. حمایت خانواده در جابجایی بیمار و جلوگیری از زخم بستر نیز بخشی از مراقبت خانگی پس از ترخیص محسوب میشود.
رژیم غذایی مناسب برای ذاتالریه ناشی از تهویه (VAP)
تغذیه در بیماران مبتلا به VAP نقش دارو را بازی میکند. از آنجا که بیمار هوشیار نیست و نمیتواند غذا بخورد، تغذیه معمولاً از طریق لوله بینی-معده (NG Tube) انجام میشود که به آن تغذیه انترال (Enteral Nutrition) میگویند. تحقیقات نشان داده است که شروع زودرس تغذیه رودهای (در ۲۴ تا ۴۸ ساعت اول) باعث تقویت سیستم ایمنی و حفظ سلامت بافت روده میشود که خود مانع از ورود باکتریهای روده به خون میگردد.
رژیم غذایی این بیماران باید “هایپرپروتئین” (پر پروتئین) باشد تا از تحلیل عضلات تنفسی جلوگیری شود. عضلات دیافراگم و بیندندهای برای جدا شدن از دستگاه ونتیلاتور باید قوی باشند و پروتئین ماده اصلی ساخت عضله است. همچنین فرمولهای غذایی مخصوصی وجود دارند که حاوی اسیدهای چرب امگا-3 و آنتیاکسیدانها هستند و میتوانند التهاب ریه را کاهش دهند.
نکته مهم در رژیم غذایی، حجم و نحوه دادن غذا است. اگر حجم زیادی از مایع غذایی به یکباره وارد معده شود، خطر بازگشت آن به مری و ورود به ریه (آسپیراسیون) افزایش مییابد که میتواند VAP را تشدید کند. بنابراین غذا معمولاً به صورت قطرهقطره و مداوم توسط پمپ تزریق میشود. در مواردی که دستگاه گوارش کار نمیکند، مواد مغذی مستقیماً از طریق سرم به داخل ورید تزریق میشود (تغذیه پارنترال)، اما اولویت همیشه با تغذیه از طریق روده است.
عوارض و خطرات ذاتالریه ناشی از تهویه (VAP)
VAP میتواند آغازگر زنجیرهای از عوارض مرگبار باشد. خطرناکترین عارضه، شوک سپتیک یا سپسیس است؛ وضعیتی که عفونت از ریه وارد جریان خون شده و به تمام بدن پخش میشود. این حالت باعث افت شدید فشار خون و نارسایی ارگانهای حیاتی مانند کلیه، کبد و قلب میشود. نارسایی چند ارگانی (MODS) علت اصلی مرگ در بیماران مبتلا به VAP شدید است.
یکی دیگر از عوارض جدی، سندرم زجر تنفسی حاد (ARDS) است. در این حالت، التهاب ریه به قدری شدید میشود که ریه سفت شده و پر از مایع میشود و تبادل اکسیژن تقریباً غیرممکن میگردد. همچنین ممکن است آبسه ریوی (حفرههای پر از چرک در بافت ریه) یا آمپیم (تجمع چرک در فضای پرده جنب دور ریه) ایجاد شود که نیاز به تخلیه جراحی دارد.
طولانی شدن مدت بستری در ICU خود عوارض دیگری به همراه دارد. ضعف شدید عضلانی (میوپاتی)، زخم بستر، لخته شدن خون در پاها (DVT) و آمبولی ریه از عوارض ثانویه ماندن طولانی در تخت به دلیل VAP هستند. همچنین احتمال تنگی نای در اثر فشار طولانی مدت لوله تنفسی وجود دارد که ممکن است بعد از بهبودی نیاز به جراحی ترمیمی داشته باشد.
ذاتالریه ناشی از تهویه در کودکان و در دوران بارداری
در کودکان و نوزادان، به خصوص نوزادان نارس که ریههای تکامل نیافتهای دارند، VAP بسیار خطرناک است. راههای هوایی کودکان بسیار باریک است و کوچکترین تورم یا ترشحی میتواند مسیر هوا را مسدود کند. علائم در کودکان ممکن است غیراختصاصی باشد، مانند بیقراری، عدم تحمل تغذیه یا آپنه (قطع تنفس). استفاده از لولههای بدون کاف در کودکان (در گذشته) ریسک آسپیراسیون را بالا میبرد، اما امروزه استفاده از لولههای کافدار مناسب سایز کودک توصیه میشود. درمان در کودکان نیازمند دقت بسیار بالا در محاسبه دوز آنتیبیوتیکهاست تا از مسمومیت دارویی جلوگیری شود.
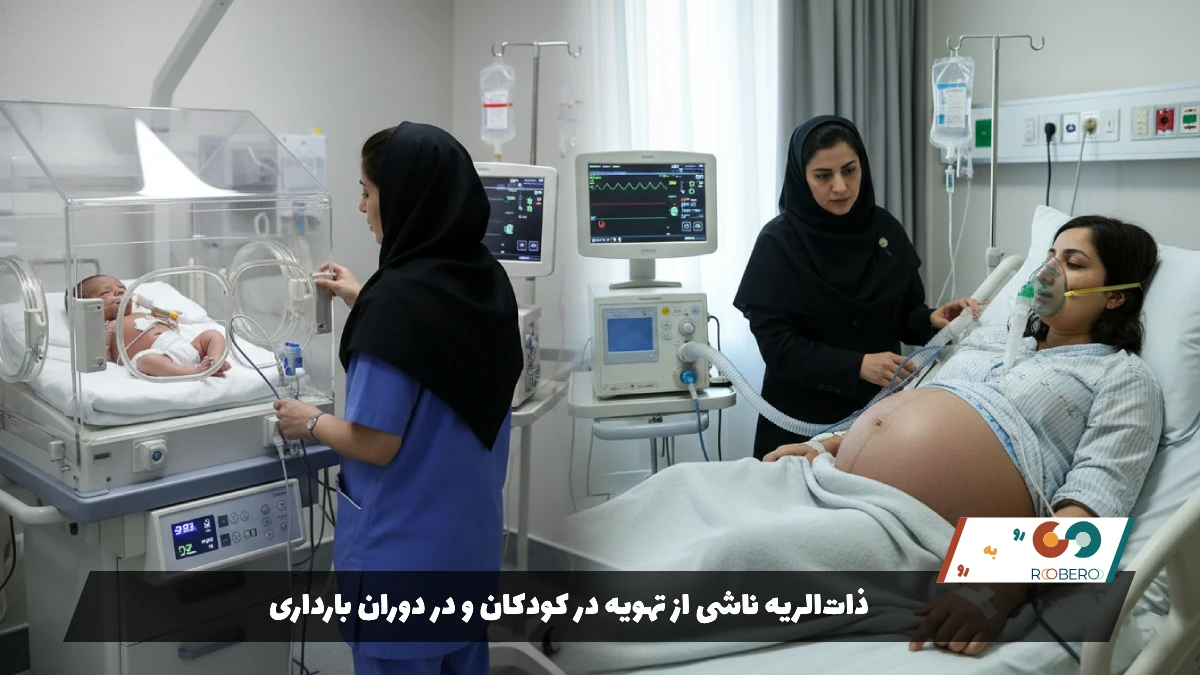
در دوران بارداری، VAP یک وضعیت بحرانی برای مادر و جنین است. نیاز مادر به اکسیژن در بارداری بیشتر است و هرگونه افت اکسیژن ناشی از ذاتالریه، مستقیماً به جنین آسیب میرساند و میتواند منجر به هیپوکسی جنینی، زایمان زودرس یا حتی مرگ جنین شود. همچنین دیافراگم مادر به دلیل فشار رحم بالا آمده و ظرفیت ریه کاهش یافته است که کار ونتیلاتور را سخت میکند. انتخاب آنتیبیوتیک در بارداری محدودیتهایی دارد (برخی داروها تراتوژن هستند)، اما حفظ جان مادر اولویت مطلق است و معمولاً درمانهای استاندارد با در نظر گرفتن ایمنی نسبی انجام میشود.
طول درمان ذاتالریه ناشی از تهویه (VAP) چقدر است
طول دوره درمان VAP متغیر است و به عوامل متعددی بستگی دارد، اما به طور متوسط دوره آنتیبیوتیکتراپی بین ۷ تا ۱۴ روز است. مطالعات جدید نشان دادهاند که در بسیاری از موارد (مگر در عفونتهای ناشی از باکتریهای بسیار مقاوم مانند سودوموناس)، یک دوره ۸ روزه درمان به اندازه دورههای طولانی ۱۴ روزه موثر است و در عین حال خطر بروز مقاومت آنتیبیوتیکی را کاهش میدهد.
با این حال، “درمان عفونت” با “بهبودی کامل بیمار” متفاوت است. حتی پس از اینکه باکتریها کشته شدند و دوره آنتیبیوتیک تمام شد، بیمار ممکن است هفتهها یا ماهها نیاز به بازتوانایی داشته باشد تا بتواند از دستگاه ونتیلاتور جدا شود. آسیب بافتی ریه زمان میبرد تا ترمیم شود و عضلات تنفسی ضعیف شده باید دوباره نیرو بگیرند. فرآیند جدا کردن بیمار از دستگاه (Weaning) ممکن است طولانیتر از خود درمان عفونت باشد. بنابراین، کل مدت بستری در بیمارستان ممکن است از چند هفته تا چند ماه متغیر باشد.
نقش مقاومت آنتیبیوتیکی در پیچیدگی درمان
یکی از بزرگترین چالشهای جهانی در درمان VAP، پدیده مقاومت آنتیبیوتیکی است. بخشهای ICU به دلیل مصرف زیاد آنتیبیوتیک، محل رشد “سوپرباگها” یا ابرمیکروبها هستند. باکتریهایی وجود دارند که تقریباً به تمام آنتیبیوتیکهای موجود مقاوم شدهاند (MDR یا XDR). این مسئله باعث میشود پزشکان گاهی مجبور به استفاده از داروهای قدیمی و پرعارضه (مانند کولیستین) شوند که سالها کنار گذاشته شده بودند.
مقاومت دارویی باعث شکست درمان اولیه میشود و پزشکان را مجبور میکند بارها رژیم دارویی را تغییر دهند. این موضوع نه تنها طول درمان را افزایش میدهد، بلکه سمیت دارویی برای کلیه و کبد را نیز بالا میبرد. مبارزه با این پدیده نیازمند اجرای دقیق پروتکلهای کنترل عفونت (استیواردشیپ آنتیبیوتیکی) است تا از مصرف بیرویه و غیرضروری آنتیبیوتیکها جلوگیری شود و این داروها برای زمانهای حیاتی موثر باقی بمانند.
تأثیر لولهگذاری مجدد (Re-intubation) بر بروز بیماری
فرآیند لولهگذاری مجدد یکی از ریسکفاکتورهای مستقل و مهم برای ابتلا به VAP است. گاهی اوقات لوله تنفسی بیمار خارج میشود (به امید اینکه بیمار بتواند خودبخود تنفس کند)، اما بیمار تحمل نمیکند و باید دوباره لولهگذاری شود. این رفت و برگشت لوله، ریسک ورود محتویات دهان و گلو به ریه را به شدت افزایش میدهد. مطالعات نشان میدهند بیمارانی که نیاز به لولهگذاری مجدد پیدا میکنند، چندین برابر بیشتر در معرض خطر ابتلا به پنومونی هستند. بنابراین، پزشکان سعی میکنند قبل از خارج کردن لوله، با انجام تستهای تنفسی دقیق (SBT)، از توانایی بیمار برای تنفس مستقل اطمینان حاصل کنند تا نیاز به لولهگذاری مجدد به حداقل برسد.
جمع بندی
ذاتالریه ناشی از تهویه (VAP) یک نبرد پیچیده پزشکی در بخشهای مراقبت ویژه است که در اثر ورود باکتریها به ریه از طریق لوله تنفسی ایجاد میشود. این بیماری با علائمی همچون تب، ترشحات چرکی و افت اکسیژن خود را نشان میدهد و تشخیص آن نیازمند ترکیبی از عکس ریه و کشتهای میکروبی دقیق است. درمان اصلی بر پایه آنتیبیوتیکهای هدفمند و مراقبتهای حمایتی استوار است، اما بهترین درمان، همواره پیشگیری است. رعایت اصول بهداشتی مانند بالا نگه داشتن سر تخت، شستشوی دهان با کلرهگزیدین و تلاش برای جدا کردن هرچه سریعتر بیمار از دستگاه ونتیلاتور، کلید کاهش آمار ابتلا است. اگرچه خطر مرگ و میر و عفونت بیمارستانی در این وضعیت بالاست، اما با تشخیص به موقع و مدیریت صحیح تیم درمان، بسیاری از بیماران بهبود یافته و به زندگی بازمیگردند. آگاهی از خطرات مقاومت دارویی و اهمیت تغذیه صحیح در این مسیر حیاتی است.

