بیماری کیستهای داخل مجرایی پاپیلاری موسینوز (IPMN)
- کیستهای داخل مجرایی پاپیلاری موسینوز (IPMN): راهنمای جامع تودههای مخاطی پانکراس
- اسمهای دیگر بیماری و طبقهبندیهای تخصصی
- نشانههای بیماری IPMN
- نحوه تشخیص بیماری
- علت ابتلا به IPMN
- تفاوت بیماری در مردان و زنان
- روشهای درمان IPMN
- درمان دارویی و مدیریت علائم
- پیشگیری از بیماری IPMN
- رژیم غذایی مناسب برای بیماران
- درمان خانگی و سبک زندگی
- عوارض و خطرات بیماری IPMN
- بیماری در کودکان و دوران بارداری
- طول درمان و دورنمای بیماری
- ریسک بدخیمی و علائم نگرانکننده
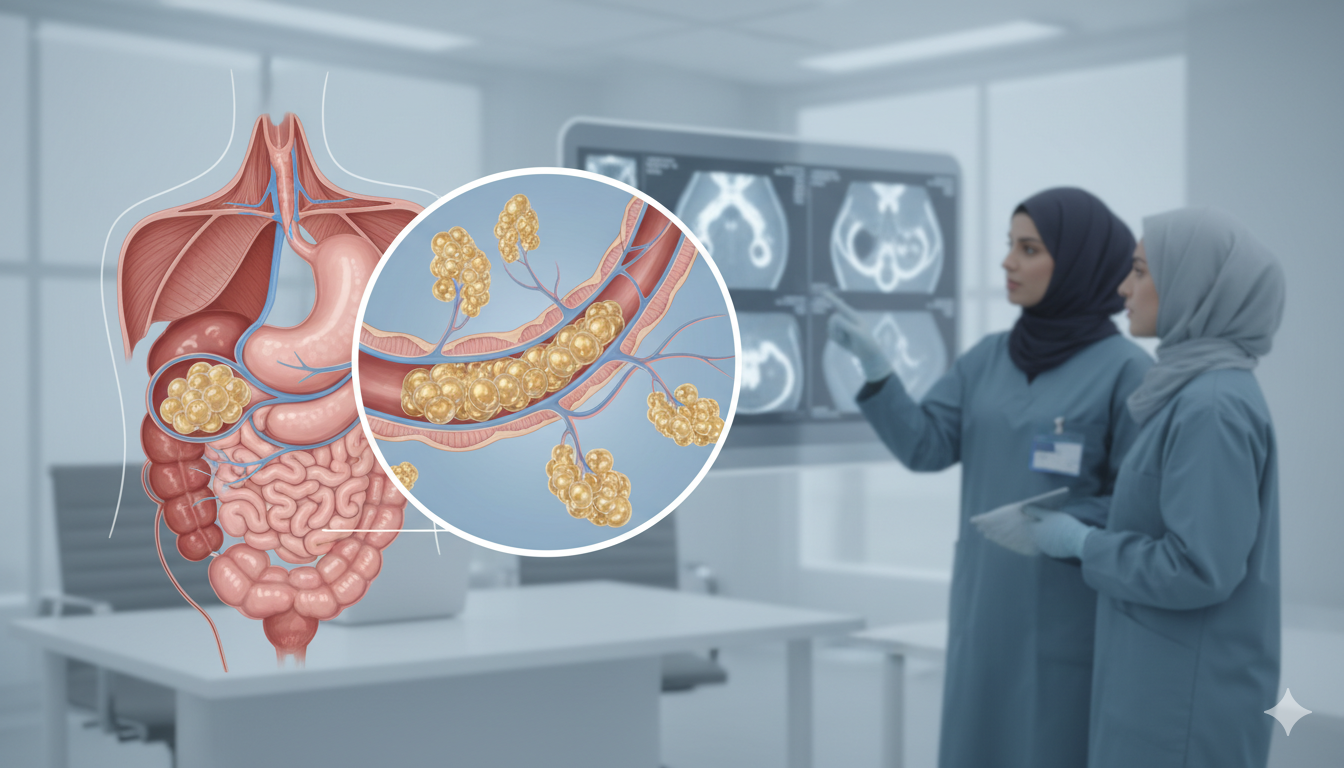
کیستهای داخل مجرایی پاپیلاری موسینوز (IPMN): راهنمای جامع تودههای مخاطی پانکراس
کیستهای داخل مجرایی پاپیلاری موسینوز که به اختصار IPMN (Intraductal Papillary Mucinous Neoplasm) نامیده میشوند، یکی از مهمترین و پیچیدهترین انواع کیستهای لوزالمعده (پانکراس) هستند. برای درک این بیماری، ابتدا باید با ساختار پانکراس آشنا شویم. پانکراس غدهای در پشت معده است که آنزیمهای گوارشی را از طریق یک سیستم لولهکشی (مجاری پانکراس) به روده کوچک میریزد. IPMN در واقع یک تومور است که در داخل این مجاری رشد میکند. سلولهای این تومور یک ویژگی خاص دارند: آنها مقدار زیادی “موسین” یا مخاط غلیظ و ژلهمانند تولید میکنند.
این مخاط غلیظ باعث میشود مجاری پانکراس گشاد شوند و کیستهایی شبیه به انگور یا کیسههای پر از مایع تشکیل گردد. اهمیت IPMN در این است که این کیستها “پیشسرطانی” هستند. یعنی اگرچه در ابتدا ممکن است خوشخیم باشند، اما پتانسیل تبدیل شدن به سرطان مهاجم پانکراس را دارند. این بیماری در دهههای اخیر به دلیل افزایش استفاده از دستگاههای تصویربرداری مدرن (مانند سیتیاسکن و امآرآی) بیشتر تشخیص داده میشود. بسیاری از بیماران کاملاً اتفاقی و در حین بررسی سایر بیماریها متوجه وجود این کیستها میشوند. درک تفاوت بین انواع مختلف IPMN و ریسک بدخیمی آنها، کلید اصلی مدیریت و درمان این بیماری است که در این مقاله به تفصیل به آن خواهیم پرداخت.
اسمهای دیگر بیماری و طبقهبندیهای تخصصی
در متون پزشکی و گزارشهای پاتولوژی، بیماری IPMN با نامهای تخصصی متعددی شناخته میشود که هر کدام بار معنایی خاصی دارند. نام کامل و علمی آن “نئوپلاسم موسینوز پاپیلاری داخل مجرایی” است. بیایید این نام را کالبدشکافی کنیم: “داخل مجرایی” یعنی تومور درون لولههای پانکراس است؛ “پاپیلاری” به شکل رشد سلولها زیر میکروسکوپ اشاره دارد که شبیه انگشتان کوچک است؛ “موسینوز” یعنی تومور مخاط تولید میکند؛ و “نئوپلاسم” یعنی یک رشد سلولی غیرطبیعی (تومور).
مهمترین بخش در نامگذاری و طبقهبندی این بیماری، محل قرارگیری آن در سیستم مجاری پانکراس است. بر این اساس، IPMN به سه دسته اصلی تقسیم میشود که دانستن آنها برای بیمار حیاتی است:
-
IPMN مجرای اصلی (Main-duct IPMN): در این نوع، تومور در شاهراه اصلی پانکراس قرار دارد. این خطرناکترین نوع است و ریسک بسیار بالایی (تا ۶۰-۷۰ درصد) برای تبدیل شدن به سرطان دارد.
-
IPMN مجرای فرعی (Branch-duct IPMN): در این نوع، تومور در شاخههای جانبی و کوچکتر قرار دارد. این نوع شایعتر است و خوشبختانه ریسک سرطانی شدن آن بسیار کمتر از نوع اول است و اغلب فقط نیاز به تحت نظر گرفتن دارد.
-
IPMN ترکیبی (Mixed-type IPMN): این نوع همزمان مجرای اصلی و فرعی را درگیر میکند و رفتار آن شبیه به نوع مجرای اصلی (پرخطر) در نظر گرفته میشود.
گاهی اوقات در گزارشها ممکن است با اصطلاحاتی مانند “آدنوم” (خوشخیم)، “بوردرلاین” (بینابینی) یا “کارسینوم” (بدخیم) در کنار نام IPMN مواجه شوید که نشاندهنده مرحله پیشرفت سلولی تومور است. همچنین باید این بیماری را از MCN (نئوپلاسم کیستیک موسینوز) تفکیک کرد؛ MCN نوع دیگری از کیست است که تقریباً فقط در زنان دیده میشود و با مجرای پانکراس ارتباط ندارد، در حالی که IPMN با مجرا در ارتباط است.
نشانههای بیماری IPMN
یکی از چالشبرانگیزترین ویژگیهای IPMN این است که در بسیاری از موارد، به ویژه در مراحل اولیه یا در نوع شاخه فرعی، کاملاً “بیعلامت” است. بیمار ممکن است سالها با این کیست زندگی کند بدون اینکه کوچکترین احساس ناراحتی داشته باشد. اما زمانی که کیست بزرگ میشود یا تولید مخاط آنقدر زیاد میشود که مجرا را مسدود میکند، علائم ظاهر میشوند. شایعترین علامت، درد شکم است. این درد معمولاً در ناحیه بالای شکم یا پشت احساس میشود و ممکن است ماهیت مبهم و گذرا داشته باشد.
یکی از نشانههای اختصاصی و مهم IPMN، بروز حملات پانکراتیت حاد (التهاب لوزالمعده) است. مخاط غلیظ و چسبناکی که توسط تومور تولید میشود، مانند یک درپوش ژلاتینی عمل کرده و خروجی مجرای پانکراس را میبندد. این انسداد باعث میشود آنزیمهای گوارشی در داخل پانکراس حبس شده و بافت خود پانکراس را هضم کنند که منجر به درد شدید، تهوع و استفراغ میشود. اگر بیماری سابقه حملات مکرر پانکراتیت بدون علت مشخص (مانند سنگ صفرا یا الکل) داشته باشد، پزشک حتماً به IPMN شک میکند.
زردی (یرقان) یکی دیگر از علائم هشداردهنده است. اگر تومور در سر پانکراس باشد (جایی که مجرای صفراوی عبور میکند)، میتواند به مجرای صفرا فشار آورده و باعث زرد شدن پوست و چشمها، تیره شدن ادرار و خارش بدن شود. زردی در IPMN معمولاً نشانه بدخیمی یا درگیری مجرای اصلی است. کاهش وزن ناخواسته، سیری زودرس، اسهال چرب (استاتوره) ناشی از نرسیدن آنزیم به روده و شروع ناگهانی دیابت (مرض قند) یا خارج شدن قند خون از کنترل در فردی که قبلاً دیابت کنترل شده داشته، از دیگر علائم احتمالی هستند که نیاز به بررسی فوری دارند.
نحوه تشخیص بیماری
تشخیص IPMN ترکیبی از هنر و تکنولوژی است. از آنجا که این کیستها میتوانند بسیار شبیه به سایر کیستهای بیخطر پانکراس باشند، تشخیص دقیق آنها نیازمند ابزارهای تصویربرداری پیشرفته است. معمولاً اولین قدم، انجام سیتیاسکن (CT Scan) با پروتکل پانکراس یا امآرآی (MRI/MRCP) است. امآرآی به دلیل قدرت بالا در نمایش مجاری و مایعات، روش ارجح برای بررسی ارتباط کیست با مجرای پانکراس است. در تصاویر امآرآی، پزشک به دنبال “اتساع مجرای اصلی” یا “کیستهای خوشهای شبیه انگور” در شاخههای فرعی میگردد.
اگر تصویربرداریهای اولیه شکبرانگیز باشند یا نیاز به بررسی دقیقتر باشد، از روش سونوگرافی آندوسکوپیک (EUS) استفاده میشود. در این روش، پزشک یک لوله باریک مجهز به دوربین و پروب سونوگرافی را از دهان وارد معده میکند. چون معده دقیقاً کنار پانکراس است، این روش تصاویری با وضوح فوقالعاده از بافت کیست و دیوارههای آن ارائه میدهد.

در حین EUS، پزشک میتواند با یک سوزن بسیار ظریف، مقداری از مایع داخل کیست را بیرون بکشد (FNA). آنالیز این مایع در آزمایشگاه بسیار تعیینکننده است. سطح بالای مادهای به نام CEA و سطح بالای آمیلاز در مایع کیست، قویاً تشخیص IPMN را تایید میکند. همچنین بررسی سلولهای داخل مایع برای یافتن تغییرات سرطانی و آزمایشهای ژنتیکی (مانند جهش KRAS و GNAS) میتواند به پزشک بگوید که آیا این کیست در حال تبدیل شدن به سرطان است یا خیر. این اطلاعات دقیق به تیم پزشکی کمک میکند تا بین جراحی فوری یا نظارت دورهای تصمیم بگیرند.
علت ابتلا به IPMN
علت دقیق اینکه چرا سلولهای پوشاننده مجاری پانکراس ناگهان شروع به تکثیر غیرطبیعی و تولید مخاط میکنند، هنوز به طور کامل ناشناخته است. با این حال، دانشمندان معتقدند که IPMN ناشی از جهشهای ژنتیکی اکتسابی (نه لزوماً ارثی) در DNA سلولهای مجرای پانکراس است. دو جهش ژنی بسیار شایع که در اکثر بیماران مبتلا به IPMN دیده میشود، جهش در ژنهای KRAS و GNAS هستند. این ژنها مسئول کنترل رشد و تکثیر سلولها و تولید پروتئینها هستند. وقتی این ژنها معیوب میشوند، سلولها دستور توقف رشد را دریافت نمیکنند و شروع به تولید بیش از حد موسین میکنند.
عوامل خطر محیطی و سبک زندگی نیز در بروز این بیماری نقش دارند. سیگار کشیدن یکی از قویترین عوامل خطر شناخته شده برای انواع تومورهای پانکراس از جمله IPMN است. مواد سمی موجود در دود سیگار میتوانند از طریق خون به پانکراس رسیده و باعث آسیب DNA شوند. سابقه خانوادگی سرطان پانکراس نیز ریسک ابتلا را افزایش میدهد. افرادی که در خانواده درجه یک آنها (پدر، مادر، خواهر یا برادر) سابقه سرطان پانکراس وجود دارد، بیشتر در معرض خطر هستند.
بیماریهای التهابی مزمن لوزالمعده (پانکراتیت مزمن) نیز میتواند زمینهساز تغییرات سلولی باشد. همچنین برخی سندرمهای ژنتیکی نادر مانند “سندرم پوتز-جگرز” (Peutz-Jeghers syndrome) یا “پولیپوز آدنوماتوز خانوادگی” (FAP) با افزایش خطر IPMN همراه هستند. با این حال، در بسیاری از بیماران، هیچ عامل خطر مشخصی یافت نمیشود و بیماری به صورت اسپورادیک (تکگیر و تصادفی) رخ میدهد. سن بالا نیز یک فاکتور مهم است، زیرا این بیماری عمدتاً در افراد بالای ۶۰ سال دیده میشود و با افزایش سن، احتمال تجمع جهشهای ژنتیکی بیشتر میگردد.
تفاوت بیماری در مردان و زنان
IPMN برخلاف برخی دیگر از کیستهای پانکراس (مانند MCN که تقریباً مختص زنان است)، در هر دو جنس دیده میشود، اما تفاوتهایی در آمار ابتلا وجود دارد. مطالعات نشان میدهند که این بیماری در مردان کمی شایعتر از زنان است. نسبت ابتلا در مردان به زنان حدود ۱.۵ به ۱ گزارش شده است. این در حالی است که “نئوپلاسم کیستیک موسینوز” (MCN) که بسیار شبیه به IPMN است، در بیش از ۹۵ درصد موارد در زنان رخ میدهد. این تفاوت جنسیتی یکی از کلیدهای تشخیص افتراقی برای پزشکان است؛ اگر بیماری مرد باشد، احتمال IPMN بسیار بیشتر از MCN است.
از نظر سن بروز، IPMN معمولاً بیماری افراد مسن است و اغلب در دهههای ششم و هفتم زندگی (۶۰ تا ۷۰ سالگی) تشخیص داده میشود. در زنان، گاهی تشخیص IPMN از MCN دشوار میشود، به خصوص اگر کیست در ناحیه دم پانکراس باشد. در این موارد، وجود ارتباط با مجرای اصلی (که در IPMN هست و در MCN نیست) و بافت تخمدانی در دیواره کیست (که فقط در MCN هست) به تشخیص کمک میکند.
از نظر رفتار بیولوژیکی تومور و ریسک بدخیمی، تفاوت معناداری بین مردان و زنان گزارش نشده است. هر دو جنس در صورت درگیری مجرای اصلی، در معرض خطر بالای سرطان هستند. با این حال، مردان به دلیل شیوع بالاتر مصرف سیگار (که یک عامل خطر است)، ممکن است موارد بیشتری از تغییرات بدخیم را تجربه کنند. پروتکلهای درمانی و پیگیری برای هر دو جنس یکسان است و بر اساس ویژگیهای کیست تعیین میشود نه جنسیت بیمار.
روشهای درمان IPMN
استراتژی درمان IPMN یکی از بحثبرانگیزترین و حساسترین مباحث در پزشکی گوارش است. تصمیمگیری بین “جراحی” و “نظارت” (Surveillance) بستگی کاملی به نوع IPMN و ریسک سرطانی شدن آن دارد. برای IPMN مجرای اصلی، از آنجا که خطر تبدیل شدن به سرطان تهاجمی بسیار بالا است (بیش از ۶۰ درصد)، درمان استاندارد جراحی و برداشتن بخش درگیر پانکراس است، مگر اینکه بیمار شرایط جسمی مناسب برای عمل سنگین را نداشته باشد.
اما در مورد IPMN مجرای فرعی، داستان متفاوت است. بسیاری از این کیستها هرگز سرطانی نمیشوند. اگر کیست کوچک باشد (کمتر از ۳ سانتیمتر)، علامتی نداشته باشد و در تصویربرداری نشانههای نگرانکننده (مانند گرههای داخلی یا ضخیم شدن دیواره) دیده نشود، پزشکان رویکرد “نظارت فعال” را انتخاب میکنند. در این روش، بیمار جراحی نمیشود اما باید به صورت منظم (مثلاً هر ۶ ماه یا یک سال) امآرآی یا EUS انجام دهد تا هرگونه تغییری رصد شود.
اگر تصمیم به جراحی گرفته شود، نوع عمل بستگی به محل کیست دارد. اگر کیست در سر پانکراس باشد، عمل جراحی ویپل (Whipple procedure) انجام میشود که در آن سر پانکراس، کیسه صفرا و بخشی از روده برداشته میشود. اگر کیست در دم پانکراس باشد، عمل “پانکراتکتومی دیستال” انجام میشود که معمولاً همراه با برداشتن طحال است. در مواردی که کل مجرا درگیر باشد، ممکن است نیاز به برداشتن کل پانکراس (Total Pancreatectomy) باشد که البته منجر به دیابت وابسته به انسولین میشود. هدف اصلی درمان، پیشگیری از سرطان پانکراس است، زیرا درمان سرطان پانکراس در مراحل پیشرفته بسیار دشوار است.
درمان دارویی و مدیریت علائم
در حال حاضر، هیچ داروی شیمیایی یا خوراکی وجود ندارد که بتواند کیست IPMN را کوچک کند، از بین ببرد یا از سرطانی شدن آن جلوگیری کند. درمان قطعی فقط فیزیکی (جراحی) است. با این حال، درمان دارویی نقش مهمی در مدیریت علائم و عوارض ناشی از بیماری دارد.
اگر بیمار دچار نارسایی برونریز پانکراس شده باشد (یعنی پانکراس به دلیل تخریب توسط کیست یا انسداد مجرا، آنزیم کافی تولید نکند)، بیمار دچار سوءهاضمه، نفخ و اسهال چرب میشود. در این حالت، پزشک کپسولهای حاوی آنزیمهای پانکراس (مانند کرئون) تجویز میکند که باید همراه با هر وعده غذایی مصرف شوند. این داروها هضم غذا را به حالت طبیعی برمیگردانند و از کاهش وزن جلوگیری میکنند.
اگر بیمار دچار دیابت شده باشد، مدیریت قند خون با انسولین یا داروهای خوراکی ضروری است. کنترل درد در حملات پانکراتیت نیز با مسکنها و مایعدرمانی انجام میشود. تحقیقاتی در مورد استفاده از تزریق داروهای شیمیدرمانی (مانند پاکلیتاکسل) یا الکل مستقیماً به داخل کیست از طریق آندوسکوپی در حال انجام است (EUS-guided ablation)، اما این روشها هنوز استاندارد نشدهاند و در مراحل پژوهشی یا برای بیماران خاصی که کاندید جراحی نیستند، استفاده میشوند. بنابراین، تمرکز اصلی درمان دارویی بر روی “کیفیت زندگی” و “جبران عملکرد پانکراس” است.
پیشگیری از بیماری IPMN
از آنجا که IPMN عمدتاً ناشی از جهشهای ژنتیکی است که در طول زندگی رخ میدهد، روش قطعی و تضمینشدهای برای پیشگیری از ایجاد اولیه آن وجود ندارد. ما نمیتوانیم ژنهای خود را تغییر دهیم. با این حال، میتوان با کنترل عوامل خطر محیطی، احتمال بروز بیماری یا پیشرفت آن به سمت سرطان را کاهش داد. مهمترین و مؤثرترین اقدام، ترک سیگار است. سیگار نه تنها عامل ایجاد IPMN است، بلکه سرعت بدخیم شدن کیستهای موجود را نیز افزایش میدهد.
حفظ وزن ایده آل و جلوگیری از چاقی نیز نقش مهمی دارد. چاقی با التهاب مزمن در بدن همراه است که میتواند محیط را برای رشد تومورها مساعد کند. رژیم غذایی سالم و فعالیت بدنی منظم توصیههای همیشگی برای سلامت پانکراس هستند. کنترل دقیق بیماری دیابت نیز میتواند به سلامت عمومی پانکراس کمک کند.
برای افرادی که سابقه خانوادگی قوی سرطان پانکراس دارند (دو یا تعداد بیشتری از بستگان درجه یک)، شرکت در برنامههای غربالگری و نظارت بسیار حیاتی است. اگرچه این کار از ایجاد کیست جلوگیری نمیکند، اما باعث میشود بیماری در مراحل اولیه و قبل از تبدیل شدن به سرطان غیرقابل درمان، تشخیص داده شود. تشخیص زودهنگام در واقع مؤثرترین شکل “پیشگیری ثانویه” در برابر سرطان پانکراس است.
رژیم غذایی مناسب برای بیماران
تغذیه در بیماران مبتلا به IPMN، به خصوص کسانی که علائم گوارشی یا سابقه پانکراتیت دارند، بسیار حائز اهمیت است. هدف رژیم غذایی، کاهش بار کاری لوزالمعده است. پانکراس مسئول اصلی ترشح آنزیم برای هضم چربیهاست. بنابراین، یک رژیم غذایی کمچرب معمولاً بهترین گزینه است. مصرف غذاهای سرخکردنی، فستفودها، سسهای چرب (مایونز)، خامه، کره و گوشتهای پرچرب باید محدود شود.
پرهیز مطلق از الکل ضروری است. الکل سمی مستقیم برای سلولهای پانکراس است و میتواند باعث حملات پانکراتیت در بیماری شود که مجاریاش قبلاً توسط مخاط مسدود شده است. مصرف وعدههای غذایی کوچک و متعدد (مثلاً ۵ تا ۶ وعده در روز به جای ۳ وعده حجیم) فشار کمتری به پانکراس وارد میکند و هضم را آسانتر میسازد.
برای بیمارانی که دیابت دارند، پرهیز از قندهای ساده و کربوهیدراتهای تصفیه شده (نان سفید، شیرینی) و جایگزینی آنها با غلات کامل و فیبر توصیه میشود. هیدراتاسیون کافی (نوشیدن آب زیاد) به رقیق شدن ترشحات بدن و عملکرد بهتر گوارش کمک میکند. اگر بیمار آنزیم مصرف میکند، باید نحوه صحیح مصرف آن (وسط غذا) را رعایت کند تا اثربخشی رژیم غذایی به حداکثر برسد. مصرف میوهها و سبزیجات تازه به دلیل داشتن آنتیاکسیدانها برای مقابله با التهاب مفید است.
درمان خانگی و سبک زندگی
درمان خانگی برای IPMN به معنای سازگاری با شرایط و مدیریت علائم در منزل است. هیچ گیاه دارویی یا روش سنتی نمیتواند کیست را از بین ببرد و نباید جایگزین درمان پزشکی شود. با این حال، مدیریت استرس یکی از ارکان مهم مراقبت خانگی است. تشخیص توموری که پتانسیل سرطانی دارد میتواند بسیار اضطرابآور باشد. تکنیکهای آرامسازی، یوگا و مدیتیشن میتوانند به بیمار کمک کنند تا با این استرس کنار بیاید.
در زمانهایی که بیمار دچار درد خفیف یا احساس سنگینی پس از غذا میشود، استراحت دادن به دستگاه گوارش (مصرف غذاهای مایع و سبک برای یک روز) میتواند کمککننده باشد. ترک سیگار باید در خانه و با حمایت اعضای خانواده انجام شود. بیمار باید نسبت به علائم هشداردهنده (مانند تیره شدن ادرار، درد شدید ناگهانی، تب) آگاه باشد و در صورت بروز، فوراً به پزشک مراجعه کند.
همچنین، بیماران باید پرونده پزشکی و تصاویر رادیولوژی خود را به دقت نگهداری کنند و تقویم منظمی برای پیگیریهای پزشکی (انجام MRI سالیانه) داشته باشند. فراموش کردن نوبتهای چکاپ میتواند خطرناک باشد. پیوستن به گروههای حمایتی بیماران پانکراس میتواند از نظر روانی بسیار کمککننده باشد.
عوارض و خطرات بیماری IPMN
مهمترین و ترسناکترین عارضه IPMN، تبدیل شدن آن به آدنوکارسینوم پانکراس (سرطان پانکراس) است. سرطان پانکراس یکی از کشندهترین سرطانهاست که معمولاً دیر تشخیص داده میشود. IPMN فرصتی طلایی است تا سرطان را قبل از تهاجمی شدن شناسایی و درمان کرد. خطر سرطان در نوع مجرای اصلی بسیار بالا و در نوع مجرای فرعی کمتر است، اما صفر نیست.
علاوه بر سرطان، خود کیست و مخاط تولید شده میتواند باعث عوارض مکانیکی شود. پانکراتیت حاد راجعه (التهابهای مکرر) یکی از این عوارض است که میتواند منجر به پانکراتیت مزمن و تخریب دائمی بافت پانکراس شود. این تخریب باعث از دست رفتن توانایی تولید انسولین (دیابت نوع ۳c) و ناتوانی در هضم غذا (سوءجذب و اسهال) میشود.
کیستهای بسیار بزرگ میتوانند به اندامهای مجاور مانند معده، دوازدهه یا مجرای صفراوی فشار بیاورند و باعث انسداد خروجی معده یا یرقان انسدادی شوند. فیستول (سوراخ شدن کیست به اندامهای دیگر) و پارگی کیست نیز از عوارض نادر اما خطرناک هستند. جراحیهای پانکراس نیز خود دارای خطراتی مانند نشت شیره پانکراس از محل بخیه، عفونت و خونریزی هستند که باید در تصمیمگیری برای عمل لحاظ شوند.
بیماری در کودکان و دوران بارداری
IPMN در کودکان یک بیماری فوقالعاده نادر است و تقریباً تمام متون پزشکی آن را بیماری بزرگسالان و سالمندان میدانند. اگر کیستی در پانکراس کودک دیده شود، پزشکان معمولاً به تشخیصهای دیگری مانند کیستهای مادرزادی، تومورهای توپر سودوپاپیلاری (SPN) یا عوارض ناشی از ضربه شکم فکر میکنند. با این حال، اگر تشخیص IPMN در یک نوجوان تایید شود، نشاندهنده یک زمینه ژنتیکی بسیار قوی است و نیاز به بررسیهای دقیق دارد.
در دوران بارداری، تشخیص و مدیریت IPMN چالشبرانگیز است. انجام سیتیاسکن به دلیل اشعه برای جنین مضر است، بنابراین تشخیص بر پایه امآرآی (که امن است) و سونوگرافی استوار است. اگر کیست بدون علامت و کمخطر باشد، پزشکان معمولاً ترجیح میدهند هرگونه مداخله یا جراحی را به بعد از زایمان موکول کنند. اما اگر کیست باعث پانکراتیت حاد شود یا شک قوی به سرطان وجود داشته باشد، مدیریت پیچیده میشود. جراحی در دوران بارداری پرخطر است و فقط در شرایط تهدیدکننده حیات مادر انجام میشود. تغییرات هورمونی بارداری معمولاً تأثیر مستقیمی بر رشد IPMN ندارد (برخلاف برخی تومورهای دیگر)، اما فشار رحم بر شکم ممکن است دردهای ناشی از کیستهای بزرگ را تشدید کند.
طول درمان و دورنمای بیماری
طول درمان IPMN بستگی به رویکرد انتخابی دارد. اگر بیمار تحت “نظارت” باشد، طول درمان در واقع مادامالعمر است. بیمار باید تا پایان عمر یا تا زمانی که توان جسمی دارد، به صورت دورهای تحت تصویربرداری قرار گیرد. این یک تعهد طولانیمدت است که نیاز به صبر و پیگیری دارد.
اگر بیمار تحت “جراحی” قرار گیرد، طول درمان شامل دوره بستری در بیمارستان (معمولاً ۱ تا ۲ هفته) و دوره نقاهت در منزل (۶ تا ۸ هفته) است. پس از جراحی، بیمار ممکن است نیاز به مصرف طولانیمدت آنزیم یا انسولین داشته باشد.
دورنمای (Prognosis) بیماری کاملاً وابسته به زمان تشخیص و نوع پاتولوژی است. اگر IPMN قبل از تبدیل شدن به سرطان تهاجمی برداشته شود، نرخ بقای ۵ ساله بسیار عالی (بیش از ۸۰ تا ۹۰ درصد) است. اما اگر در زمان جراحی، کیست به سرطان مهاجم تبدیل شده باشد، پیشآگهی شبیه به سرطان معمولی پانکراس خواهد بود که متأسفانه نرخ بقای پایینتری دارد. بنابراین، تشخیص به موقع و تصمیمگیری درست در زمان مناسب، خط فاصل بین زندگی و مرگ در این بیماری است.
ریسک بدخیمی و علائم نگرانکننده
پزشکان برای تصمیمگیری در مورد جراحی از معیارهایی به نام “ویژگیهای نگرانکننده” (Worrisome features) و “علائم پرخطر” (High-risk stigmata) استفاده میکنند. دانستن این موارد برای بیمار مفید است. علائم پرخطر (نیاز به جراحی فوری): زردی انسدادی ناشی از کیست، وجود گرههای توپر (Solid component) داخل کیست که در کنتراست روشن میشوند، و اتساع مجرای اصلی بیش از ۱۰ میلیمتر. ویژگیهای نگرانکننده (نیاز به بررسی بیشتر با EUS): کیست بزرگتر از ۳ سانتیمتر، ضخیم شدن دیواره کیست، اتساع مجرا بین ۵ تا ۹ میلیمتر، تغییر ناگهانی در قطر مجرا، و تورم غدد لنفاوی. وجود این علائم زنگ خطری است که نشان میدهد کیست در حال تغییر رفتار به سمت بدی است.
جمعبندی
کیستهای IPMN تودههای مخاطی در مجاری پانکراس هستند که پتانسیل تبدیل شدن به سرطان لوزالمعده را دارند. نشانههای بیماری ممکن است خاموش باشد یا با درد شکم و پانکراتیت حاد بروز کند. نحوه تشخیص متکی بر امآرآی و سونوگرافی آندوسکوپیک (EUS) است. این بیماری در مردان کمی شایعتر است و سن بالا یک فاکتور خطر است.
روشهای درمان بین جراحی (ویپل یا دیستال) برای موارد درگیرکننده مجرای اصلی و نظارت دقیق برای موارد مجرای فرعی متغیر است. علت ابتلا جهشهای ژنتیکی اکتسابی است و سیگار ریسک را بالا میبرد. با رعایت رژیم غذایی مناسب (کمچرب) و پرهیز از الکل، میتوان علائم را کنترل کرد. عوارض و خطرات اصلی شامل سرطان و نارسایی پانکراس است. با اینکه طول درمان و نظارت ممکن است همیشگی باشد، اما تشخیص به موقع میتواند جان بیمار را نجات دهد و از بروز سرطان پیشرفته جلوگیری کند.

