بیماری پنومونی (Pneumonia)
- بیماری پنومونی یا ذاتالریه چیست؟ (Pneumonia)
- علائم و نشانههای بیماری پنومونی
- نامهای دیگر بیماری پنومونی
- علت ابتلا به عفونت ریه (پنومونی)
- تفاوت بیماری پنومونی در مردان و زنان
- روشهای تشخیص ذاتالریه
- درمان دارویی و پزشکی پنومونی
- درمان خانگی و حمایتی ذاتالریه (اگر دارد)
- رژیم غذایی مناسب برای بیماران مبتلا به پنومونی
- پیشگیری از پنومونی
- عوارض و خطرات بیماری پنومونی
- پنومونی در کودکان و در دوران بارداری
- طول درمان بیماری پنومونی چقدر است؟
- انواع پنومونی (باکتریایی، ویروسی، قارچی)
- چه زمانی باید به پزشک مراجعه کنیم؟
بیماری پنومونی یا ذاتالریه چیست؟ (Pneumonia)
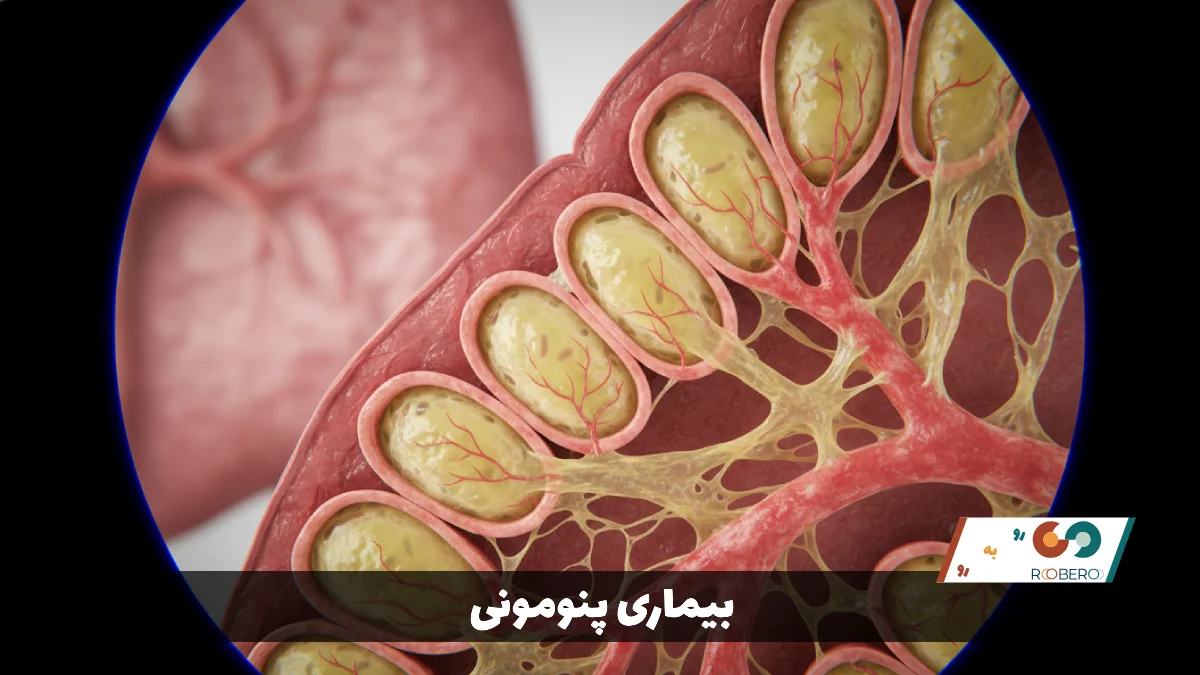
پنومونی که در زبان فارسی به آن ذاتالریه یا عفونت ریه نیز گفته میشود، یک وضعیت التهابی در ریه است که عمدتاً کیسههای هوایی میکروسکوپی به نام آلوئولها را تحت تأثیر قرار میدهد. در یک ریه سالم، این کیسههای هوایی در هنگام تنفس با هوا پر میشوند و اکسیژن را به جریان خون منتقل میکنند. اما در فردی که به پنومونی مبتلا شده است، آلوئولها با چرک و مایعات پر میشوند که این امر باعث دردناک شدن تنفس و محدودیت در جذب اکسیژن میشود. این بیماری میتواند توسط ارگانیسمهای مختلفی از جمله باکتریها، ویروسها و قارچها ایجاد شود. شدت بیماری از خفیف تا تهدیدکننده حیات متغیر است و این شدت به عواملی مانند نوع میکروب ایجادکننده عفونت، سن بیمار و وضعیت کلی سلامت او بستگی دارد.
سیستم تنفسی انسان به گونهای طراحی شده است که در برابر عوامل بیماریزا مقاومت کند، اما گاهی اوقات این سد دفاعی شکسته میشود. پنومونی میتواند یک یا هر دو ریه را درگیر کند. اگر هر دو ریه درگیر شوند، به آن پنومونی دوطرفه گفته میشود. درک مکانیسم این بیماری بسیار مهم است؛ زیرا زمانی که عوامل بیماریزا وارد ریه میشوند، سیستم ایمنی بدن گلبولهای سفید را برای مبارزه به آن ناحیه میفرستد. تجمع گلبولهای سفید، باکتریها و پروتئینهای سیستم ایمنی باعث ایجاد التهاب و ترشحات مایع میشود که مشخصه اصلی این بیماری در تصاویر رادیولوژی است. این بیماری یکی از شایعترین دلایل بستری شدن در بیمارستانها در سراسر جهان است و با وجود پیشرفتهای پزشکی، هنوز هم یکی از علل اصلی مرگ و میر در گروههای آسیبپذیر محسوب میشود.
علائم و نشانههای بیماری پنومونی
علائم پنومونی میتواند بسیار متغیر باشد و از نشانههای خفیف شبیه به سرماخوردگی یا آنفولانزا تا علائم شدید و ناگهانی تغییر کند. شایعترین علامت این بیماری سرفه است که ممکن است خشک باشد یا همراه با خلط غلیظ به رنگهای سبز، زرد یا حتی خونی باشد. تب بالا، لرز شدید که باعث لرزش بدن میشود و تنگی نفس حتی در هنگام انجام فعالیتهای سبک یا استراحت، از دیگر علائم بارز این بیماری هستند. بسیاری از بیماران درد قفسه سینه را تجربه میکنند که با سرفه کردن یا نفس عمیق کشیدن بدتر میشود. این درد معمولاً ناشی از التهاب پرده جنب (لایه پوشاننده ریه) است که به آن پلورزی گفته میشود.
علاوه بر علائم تنفسی، نشانههای عمومی دیگری نیز ممکن است بروز کنند. خستگی مفرط و ضعف عضلانی، تهوع، استفراغ و اسهال (که بیشتر در کودکان دیده میشود) از جمله این موارد هستند. در افراد مسن و کسانی که سیستم ایمنی ضعیفی دارند، ممکن است علائم کلاسیک مانند تب وجود نداشته باشد و در عوض، تغییر در سطح هوشیاری، گیجی یا کاهش دمای بدن (هیپوترمی) مشاهده شود. در نوزادان و کودکان خردسال نیز علائم ممکن است گمراهکننده باشد؛ آنها ممکن است هیچ علامتی از عفونت نشان ندهند یا تنها دچار استفراغ، تب و سرفه، بیقراری و یا خستگی و کمبود انرژی شوند. تنفس سریع و سطحی و فرو رفتن قفسه سینه هنگام تنفس از نشانههای خطر در کودکان است.
شناخت دقیق این علائم برای تشخیص زودهنگام بسیار حیاتی است. گاهی اوقات افراد تصور میکنند که دچار یک سرماخوردگی طولانی شدهاند، در حالی که عفونت در حال گسترش در ریههای آنهاست. تداوم تب و سرفه بیش از چند روز، به ویژه اگر با تنگی نفس همراه باشد، زنگ خطری جدی است که نیاز به بررسی پزشکی دارد. کبودی لبها و ناخنها که نشاندهنده کمبود اکسیژن در خون است، یک وضعیت اورژانسی محسوب میشود.
نامهای دیگر بیماری پنومونی
در متون پزشکی و زبان عامیانه، پنومونی با نامهای مختلفی شناخته میشود که هر کدام ممکن است به جنبه خاصی از بیماری یا شدت آن اشاره داشته باشند. رایجترین نام فارسی آن “ذاتالریه” است که ترجمه تحتاللفظی کلمه لاتین آن بوده و به معنای بیماری ذات یا جوهر ریه است. “عفونت ریه” یا “سینه پهلو” نیز از دیگر اصطلاحات رایج در میان مردم است. در برخی متون قدیمیتر طب سنتی، ممکن است با اصطلاحاتی نظیر “ورم ریه” نیز به این بیماری اشاره شده باشد که نشاندهنده ماهیت التهابی آن است.
از نظر تخصصی، پزشکان ممکن است از اصطلاحات دقیقتری بر اساس محل درگیری ریه استفاده کنند. برای مثال، “برونکوپنومونی” به نوعی از بیماری اشاره دارد که در آن لکههای عفونی در اطراف مجاری هوایی (برونشها) و در هر دو ریه پراکنده شدهاند. “پنومونی لوبار” اصطلاحی است که وقتی عفونت یک لوب کامل از یکی از ریهها را درگیر کرده باشد، به کار میرود. همچنین بر اساس عامل ایجاد کننده، نامهایی مانند “پنومونی ویروسی”، “پنومونی باکتریایی” و “پنومونی آتیپیک” (که علائم خفیفتری دارد و گاهی “پنومونی راه رونده” نامیده میشود) نیز استفاده میشود.
دستهبندی دیگری بر اساس مکان ابتلای فرد وجود دارد که نامگذاری را تحت تأثیر قرار میدهد. “پنومونی اکتسابی از جامعه” (CAP) به مواردی گفته میشود که فرد در خارج از محیط بیمارستان به آن مبتلا شده است، در حالی که “پنومونی بیمارستانی” (HAP) به عفونتی اشاره دارد که 48 ساعت یا بیشتر پس از بستری شدن در بیمارستان رخ میدهد. نوع دیگری به نام “پنومونی ناشی از دستگاه تنفس مصنوعی” (VAP) وجود دارد که در بیمارانی که از دستگاه ونتیلاتور استفاده میکنند، دیده میشود. شناخت این نامها به درک بهتر گزارشهای پزشکی و نوع درمان مورد نیاز کمک میکند.
علت ابتلا به عفونت ریه (پنومونی)
علت اصلی ابتلا به پنومونی، ورود میکروبها به ریه و غلبه آنها بر سیستم ایمنی بدن است. شایعترین عامل ایجاد کننده پنومونی در بزرگسالان، باکتریها هستند و در صدر آنها استرپتوکوک پنومونیه قرار دارد. این باکتری میتواند پس از یک سرماخوردگی یا آنفولانزا فعال شود و یا به صورت مستقل باعث بیماری گردد. سایر باکتریها مانند مایکوپلاسما پنومونیه نیز میتوانند باعث ایجاد انواع خفیفتر بیماری شوند. باکتریهای دیگری نظیر هموفیلوس آنفولانزا و لژیونلا نیز از عوامل شناخته شده هستند.
ویروسها دومین عامل شایع ابتلا به ذاتالریه هستند. ویروسهایی که باعث سرماخوردگی و آنفولانزا میشوند، میتوانند به ریهها سرایت کرده و باعث پنومونی شوند. ویروس سینسیشیال تنفسی (RSV) شایعترین علت پنومونی ویروسی در کودکان خردسال است. همچنین ویروس کرونا (COVID-19) در سالهای اخیر به عنوان یکی از عوامل اصلی و خطرناک پنومونی ویروسی شدید در سطح جهانی شناخته شده است. پنومونیهای ویروسی معمولاً خفیفتر از نوع باکتریایی هستند، اما در مواردی میتوانند بسیار جدی و کشنده باشند.
قارچها نیز میتوانند عامل ابتلا باشند، هرچند این مورد کمتر شایع است و بیشتر در افرادی دیده میشود که سیستم ایمنی ضعیفی دارند و یا دوزهای بالایی از داروها را مصرف میکنند. قارچهایی که در خاک یا فضولات پرندگان یافت میشوند، در صورت استنشاق توسط فرد مستعد، میتوانند باعث عفونت ریه شوند. علاوه بر عوامل عفونی، پنومونی آسپیراسیون نیز وجود دارد که زمانی رخ میدهد که فرد غذا، نوشیدنی، استفراغ یا بزاق را به جای مری، به داخل نای و ریهها فرو میبرد. این اتفاق بیشتر در افرادی که دچار اختلال بلع هستند یا سطح هوشیاری پایینی دارند (مثلاً به دلیل مصرف الکل یا داروهای بیهوشی) رخ میدهد.
تفاوت بیماری پنومونی در مردان و زنان
مطالعات پزشکی نشان دادهاند که تفاوتهایی در نحوه بروز، شدت و میزان مرگ و میر ناشی از پنومونی بین مردان و زنان وجود دارد. به طور کلی، مردان بیشتر از زنان مستعد ابتلا به انواع شدیدتر پنومونی و بستری شدن در بیمارستان هستند. یکی از دلایل این امر میتواند تفاوتهای بیولوژیکی در سیستم ایمنی باشد. زنان به دلیل وجود کروموزوم X اضافی (که حاوی ژنهای مرتبط با سیستم ایمنی است) و هورمون استروژن، معمولاً پاسخ ایمنی قویتری نسبت به عفونتها دارند. استروژن میتواند بر عملکرد سلولهای ایمنی تأثیر مثبت بگذارد و التهاب را بهتر مدیریت کند.
از سوی دیگر، عوامل رفتاری و سبک زندگی نیز نقش مهمی ایفا میکنند. شیوع مصرف دخانیات و الکل در مردان در بسیاری از جوامع بیشتر است و این دو عامل به شدت سیستم دفاعی ریه را تضعیف میکنند و خطر ابتلا به ذاتالریه شدید را افزایش میدهند. همچنین مردان ممکن است دیرتر از زنان برای درمان علائم اولیه به پزشک مراجعه کنند که این تأخیر باعث پیشرفت بیماری و سختتر شدن درمان میشود. مشاغل صنعتی و مواجهه با آلایندههای شیمیایی یا گرد و غبار نیز که در میان مردان شایعتر است، میتواند ریهها را آسیبپذیرتر کند.
با این حال، پیشآگهی بیماری در زنان همیشه بهتر نیست. زنان مسن، به ویژه پس از یائسگی که سطح استروژن کاهش مییابد، به اندازه مردان در معرض خطر هستند. همچنین زنان باردار به دلیل تغییرات فیزیولوژیکی و کاهش ظرفیت ریه (به دلیل فشار رحم)، در صورت ابتلا به پنومونی در معرض خطرات جدیتری برای خود و جنین قرار دارند. در مجموع، در حالی که ساختار کلی بیماری یکسان است، تفاوتهای هورمونی، ژنتیکی و سبک زندگی باعث ایجاد الگوهای متفاوت در ابتلا و بهبودی بین دو جنس میشود.
روشهای تشخیص ذاتالریه
تشخیص پنومونی با گرفتن شرح حال دقیق و معاینه فیزیکی توسط پزشک آغاز میشود. پزشک با استفاده از گوشی پزشکی (استتوسکوپ) به صدای ریهها گوش میدهد. وجود صداهای غیرطبیعی مانند کراکل (صدای خشخش شبیه راه رفتن روی برف)، خسخس یا کاهش صداهای تنفسی در نواحی خاصی از ریه میتواند نشاندهنده وجود مایع یا التهاب باشد. اگر پزشک به پنومونی مشکوک شود، اقدامات پاراکلینیکی و تصویربرداری را تجویز خواهد کرد.
استاندارد طلایی برای تشخیص ذاتالریه، عکس رادیولوژی قفسه سینه (Chest X-ray) است. این تصویربرداری ساده و سریع میتواند محل و وسعت عفونت را نشان دهد. در عکس رادیولوژی، نواحی پر از هوا سیاه دیده میشوند، در حالی که نواحی عفونی که با مایع و چرک پر شدهاند، به صورت لکههای سفید یا خاکستری مات (Infiltrate) ظاهر میشوند. در موارد پیچیدهتر یا زمانی که عکس قفسه سینه نتایج واضحی نمیدهد، ممکن است از سیتی اسکن (CT Scan) قفسه سینه استفاده شود که جزئیات بسیار دقیقتری از بافت ریه ارائه میدهد.
آزمایشهای خون نیز برای بررسی علائم عفونت سیستمیک انجام میشود. شمارش کامل سلولهای خونی (CBC) میتواند افزایش گلبولهای سفید را نشان دهد که بیانگر مبارزه بدن با عفونت است. کشت خون برای تشخیص اینکه آیا میکروب وارد جریان خون شده است یا خیر (باکتریمی) انجام میشود. اندازهگیری سطح اکسیژن خون با استفاده از پالس اکسیمتر (گیره انگشتی) یا آزمایش گازهای خون شریانی (ABG) میزان اکسیژنرسانی ریهها را میسنجد. در برخی موارد، آزمایش خلط (Sputum Test) انجام میشود که در آن نمونهای از خلط بیمار در آزمایشگاه کشت داده میشود تا نوع دقیق میکروب شناسایی شود و آنتیبیوتیک مناسب تجویز گردد.
درمان دارویی و پزشکی پنومونی
درمان پنومونی به طور مستقیم به علت ایجاد کننده آن (باکتری، ویروس یا قارچ) و شدت بیماری بستگی دارد. هدف اصلی درمان، ریشهکن کردن عفونت و جلوگیری از عوارض است. برای پنومونی باکتریایی، پایه اصلی درمان آنتیبیوتیکها هستند. نوع آنتیبیوتیک تجویزی به سن بیمار، بیماریهای زمینهای و مقاومتهای دارویی منطقه بستگی دارد. بسیار مهم است که بیمار دوره کامل آنتیبیوتیک را حتی در صورت بهبود علائم مصرف کند تا از بازگشت عفونت و ایجاد مقاومت دارویی جلوگیری شود. معمولاً علائم پس از چند روز مصرف دارو بهبود مییابند، اما رفع کامل عفونت ممکن است زمان ببرد.
در مورد پنومونیهای ویروسی، آنتیبیوتیکها موثر نیستند زیرا روی ویروسها اثر ندارند. درمان در این موارد معمولاً حمایتی است و شامل استراحت، مایعات فراوان و داروهای تببر میشود. با این حال، در موارد خاصی مانند آنفولانزا یا کووید-۱۹، پزشک ممکن است داروهای ضد ویروسی خاصی را در مراحل اولیه بیماری تجویز کند تا از شدت آن بکاهد. اگر علت پنومونی قارچی باشد، داروهای ضد قارچ تجویز میشوند که دوره درمان آنها معمولاً طولانیتر از آنتیبیوتیکها است.
علاوه بر داروهای ضد میکروبی، درمانهای کمکی دیگری نیز برای مدیریت علائم استفاده میشود. داروهای تببر و مسکن مانند استامینوفن یا ایبوپروفن برای کاهش تب و درد قفسه سینه کاربرد دارند. داروهای ضد سرفه ممکن است برای کاهش سرفههای شدید تجویز شوند تا بیمار بتواند استراحت کند، اما از آنجا که سرفه مکانیسمی برای خروج خلط از ریه است، سرکوب کامل آن توصیه نمیشود. در موارد شدید که سطح اکسیژن خون افت میکند، بیمار نیاز به اکسیژنتراپی یا بستری در بیمارستان و دریافت مایعات و داروهای وریدی خواهد داشت. در شرایط بحرانی، استفاده از دستگاه تهویه مکانیکی (ونتیلاتور) برای کمک به تنفس ضروری میشود.
درمان خانگی و حمایتی ذاتالریه (اگر دارد)
اگرچه درمان اصلی پنومونی دارویی است، اما مراقبتهای خانگی نقش بسیار مهمی در تسریع روند بهبودی و کاهش ناراحتی بیمار دارند. اولین و مهمترین توصیه، استراحت مطلق است. بدن برای مبارزه با عفونت به انرژی زیادی نیاز دارد و فعالیت فیزیکی میتواند بهبودی را به تاخیر بیندازد. بیمار باید تا زمانی که تب و تنگی نفس کاملاً برطرف نشده است، از رفتن به محل کار یا مدرسه خودداری کند. خواب کافی به تقویت سیستم ایمنی کمک شایانی میکند.
مصرف مایعات فراوان یکی دیگر از ارکان درمان خانگی است. نوشیدن آب، آبمیوههای طبیعی، چای کمرنگ و سوپهای گرم به رقیق شدن خلطها کمک میکند و باعث میشود سرفه کردن و خروج عفونت راحتتر انجام شود. همچنین مایعات از کمآبی بدن که ناشی از تب است، جلوگیری میکنند. استفاده از دستگاه بخور گرم یا سرد در اتاق بیمار میتواند به مرطوب نگه داشتن مجاری تنفسی و کاهش تحریک سرفه کمک کند. دوش آب گرم نیز میتواند اثر مشابهی داشته باشد و به باز شدن راه تنفسی کمک کند.
پرهیز از عوامل محرک ریه بسیار حیاتی است. دود سیگار، چه به صورت مستقیم و چه به صورت غیرمستقیم (دود دست دوم)، به شدت به ریههای ملتهب آسیب میزند و روند درمان را مختل میکند. بنابراین، محیط خانه باید عاری از دود و آلایندهها باشد. غرغره کردن آب نمک گرم میتواند به تسکین گلودرد ناشی از سرفههای مکرر کمک کند. در هنگام خواب، بالا نگه داشتن سر با استفاده از چند بالش اضافه میتواند تنفس را راحتتر کرده و از شدت سرفههای شبانه بکاهد. این اقدامات ساده اما مؤثر، مکمل درمان دارویی هستند و نباید جایگزین آن شوند.
رژیم غذایی مناسب برای بیماران مبتلا به پنومونی
تغذیه مناسب در دوران بیماری پنومونی میتواند سوخت لازم برای سیستم ایمنی را فراهم کند و به بازسازی بافتهای آسیبدیده کمک نماید. بیماران مبتلا به عفونت ریه اغلب اشتهای خود را از دست میدهند، بنابراین مصرف وعدههای غذایی کوچک اما مقوی و مکرر توصیه میشود. پروتئینها نقش کلیدی در ترمیم بافتها دارند؛ بنابراین مصرف گوشت مرغ، ماهی، تخممرغ، حبوبات و لبنیات (در صورتی که باعث غلیظ شدن خلط نشوند) باید در اولویت قرار گیرد.
میوهها و سبزیجات تازه سرشار از آنتیاکسیدانها، ویتامینها و مواد معدنی هستند که برای تقویت سیستم ایمنی ضروریاند. ویتامین C موجود در مرکبات، کیوی، فلفل دلمهای و توتفرنگی میتواند به کاهش التهاب و مبارزه با عفونت کمک کند. سبزیجات برگ سبز مانند اسفناج و کلم بروکلی حاوی ویتامینهای A و E هستند که برای سلامت ریه مفیدند. استفاده از سیر و پیاز و زنجبیل در غذاها نیز به دلیل خواص طبیعی ضد میکروبی و ضد التهابی آنها توصیه میشود. عسل نیز به عنوان یک ماده طبیعی ضد سرفه و تقویتکننده شناخته میشود.
از مصرف غذاهای سنگین، پرچرب و سرخکردنی باید پرهیز کرد، زیرا هضم آنها انرژی زیادی از بدن میگیرد و میتواند باعث فشار به دیافراگم و سختتر شدن تنفس شود. همچنین مصرف قند و شکر مصنوعی ممکن است التهاب را در بدن افزایش دهد و عملکرد گلبولهای سفید را تضعیف کند. نوشیدنیهای کافئیندار و الکل نیز باعث کمآبی بدن میشوند و باید از رژیم غذایی حذف گردند. تمرکز باید بر روی غذاهای آبکی، نرم و زود هضم مانند سوپ مرغ، آش سبزیجات و حریره بادام باشد که هم بلع آنها راحت است و هم آب بدن را تأمین میکنند.
پیشگیری از پنومونی
پیشگیری همیشه بهتر از درمان است و در مورد پنومونی، راهکارهای موثری برای کاهش خطر ابتلا وجود دارد. مهمترین اقدام پیشگیرانه، واکسیناسیون است. واکسنهای پنوموکوک (که علیه شایعترین باکتری عامل پنومونی عمل میکنند) برای کودکان، افراد بالای ۶۵ سال و افراد دارای بیماریهای زمینهای به شدت توصیه میشوند. همچنین دریافت سالانه واکسن آنفولانزا بسیار حیاتی است، زیرا آنفولانزا میتواند به طور مستقیم باعث پنومونی شود یا زمینه را برای عفونت باکتریایی فراهم کند. واکسیناسیون علیه کووید-۱۹، سرخک و سیاهسرفه نیز در پیشگیری از انواع دیگر عفونتهای ریوی نقش دارد.
رعایت بهداشت فردی سد محکمی در برابر ورود میکروبهاست. شستشوی مرتب دستها با آب و صابون، به ویژه پس از تماس با سطوح عمومی، قبل از غذا خوردن و بعد از استفاده از سرویس بهداشتی، انتقال ویروسها و باکتریها را به حداقل میرساند. استفاده از ضدعفونیکنندههای الکلی در صورت عدم دسترسی به آب نیز موثر است. هنگام سرفه یا عطسه، پوشاندن دهان و بینی با دستمال یا آرنج (نه کف دست) مانع از انتشار میکروبها میشود. دوری از افراد بیمار و ماندن در خانه هنگام بیماری نیز از گسترش عفونت جلوگیری میکند.
سبک زندگی سالم سیستم ایمنی را برای مقابله با عوامل بیماریزا آماده نگه میدارد. ترک سیگار یکی از مهمترین اقدامات است؛ سیگار به مژکهای تنفسی (موهای ریزی که ریه را پاکسازی میکنند) آسیب میزند و ریه را مستعد عفونت میکند. رژیم غذایی سالم، ورزش منظم و خواب کافی سیستم دفاعی بدن را تقویت میکنند. کنترل بیماریهای مزمن مانند دیابت، آسم و بیماریهای قلبی نیز خطر ابتلا به پنومونی شدید را کاهش میدهد.
عوارض و خطرات بیماری پنومونی
اگرچه بسیاری از افراد با درمان مناسب به طور کامل از پنومونی بهبود مییابند، اما این بیماری میتواند عوارض جدی و گاهی تهدیدکننده حیات ایجاد کند، به ویژه در گروههای پرخطر. یکی از خطرناکترین عوارض، “باکتریمی” است که به معنای ورود باکتری از ریه به جریان خون است. این وضعیت میتواند منجر به شوک سپتیک (افت شدید فشار خون) و نارسایی ارگانهای حیاتی بدن شود. آبسه ریه، که یک حفره پر از چرک در بافت ریه است، عارضه دیگری است که معمولاً نیاز به درمان طولانیمدت با آنتیبیوتیک یا تخلیه جراحی دارد.
تجمع مایع در اطراف ریه یا “افیوژن پلورال” نیز شایع است. در این حالت، مایع بین لایههای پرده جنب (فضای بین ریه و دیواره قفسه سینه) جمع میشود و اگر این مایع عفونی شود (آمپیم)، باید با استفاده از لوله تخلیه یا جراحی خارج شود. نارسایی تنفسی حاد وضعیتی است که در آن ریهها دیگر قادر به تأمین اکسیژن کافی برای بدن نیستند و بیمار نیاز به دستگاه تنفس مصنوعی پیدا میکند. این عارضه اغلب در موارد شدید پنومونی ویروسی یا باکتریایی گسترده رخ میدهد.
آسیبهای کلیوی و قلبی نیز ممکن است رخ دهد. عفونت شدید میتواند فشار زیادی به قلب وارد کند و خطر سکته قلبی یا نارسایی قلبی را، به ویژه در افراد مسن، افزایش دهد. همچنین داروهای قوی یا کاهش اکسیژنرسانی میتواند به کلیهها آسیب برساند. سندرم دیسترس تنفسی حاد (ARDS) نوع شدیدی از نارسایی تنفسی است که در آن ریهها سفت شده و تنفس بسیار دشوار میشود و میزان مرگ و میر بالایی دارد. تشخیص زودهنگام و درمان تهاجمی برای جلوگیری از این عوارض ضروری است.
پنومونی در کودکان و در دوران بارداری
پنومونی در کودکان و نوزادان به دلیل تکامل نیافتن کامل سیستم ایمنی و کوچک بودن مجاری تنفسی، میتواند بسیار سریع پیشرفت کند. علائم در کودکان ممکن است با بزرگسالان متفاوت باشد؛ تب ناگهانی، تنفس سریع (تاکیپنه)، خرخر کردن، باز شدن پرههای بینی هنگام تنفس و فرو رفتن عضلات بین دندهها از نشانههای زجر تنفسی در کودکان است. گاهی تنها علامت، بیحالی، شیر نخوردن یا استفراغ است. از آنجا که کودکان نمیتوانند خلط را خارج کنند، ممکن است آن را قورت دهند که منجر به استفراغ میشود. واکسیناسیون منظم طبق برنامه کشوری نقش بسیار مهمی در کاهش آمار پنومونی کودکان داشته است.
در دوران بارداری، سیستم ایمنی بدن مادر به طور طبیعی تغییر میکند تا جنین را پس نزند، که این موضوع میتواند مادر را مستعد ابتلا به عفونتها کند. همچنین با رشد جنین، فضای قفسه سینه محدودتر شده و ظرفیت تنفسی مادر کاهش مییابد. پنومونی در بارداری میتواند خطراتی هم برای مادر و هم برای جنین داشته باشد. خطر زایمان زودرس و تولد نوزاد با وزن کم در مادران مبتلا به پنومونی افزایش مییابد. در موارد شدید، کمبود اکسیژن میتواند به رشد جنین آسیب برساند.
درمان در دوران بارداری و کودکی نیازمند دقت ویژه است. بسیاری از آنتیبیوتیکها برای جنین یا کودکان بیخطر هستند، اما انتخاب نوع دارو باید حتماً توسط پزشک متخصص انجام شود. عکسبرداری قفسه سینه در بارداری با استفاده از محافظ سربی روی شکم امکانپذیر است و نباید به دلیل ترس از اشعه، تشخیص را به تاخیر انداخت. هیدراتاسیون (رساندن مایعات) و کنترل تب در هر دو گروه بسیار حیاتی است، زیرا تب بالا میتواند برای جنین یا کودک (خطر تشنج) مضر باشد.
طول درمان بیماری پنومونی چقدر است؟
طول دوره درمان و بهبودی از پنومونی بسته به نوع عامل عفونی، شدت بیماری و سلامت عمومی فرد متفاوت است. در افراد جوان و سالم که دچار پنومونی باکتریایی میشوند، معمولاً با شروع مصرف آنتیبیوتیک، تب در عرض ۲۴ تا ۴۸ ساعت فروکش میکند و حال عمومی بیمار بهبود مییابد. دوره درمان با آنتیبیوتیک معمولاً بین ۵ تا ۱۰ روز است، اما در برخی موارد ممکن است تا دو هفته یا بیشتر نیز ادامه یابد. قطع خودسرانه دارو پس از بهبود علائم اولیه، بزرگترین اشتباه است و میتواند باعث عود بیماری شود.
در پنومونیهای ویروسی، طول دوره بیماری ممکن است کمی طولانیتر باشد و بهبودی تدریجیتر رخ دهد. سرفه و احساس خستگی ممکن است هفتهها پس از پاک شدن عفونت نیز باقی بماند. این پدیده به دلیل آسیبی است که به بافت ریه وارد شده و زمان میبرد تا ترمیم شود. بسیاری از بیماران گزارش میدهند که حتی یک ماه پس از بیماری نیز انرژی کامل خود را بازنیافتهاند. در افراد مسن یا کسانی که بیماریهای قلبی و ریوی زمینهای دارند، بازگشت به حالت طبیعی ممکن است ۶ تا ۸ هفته یا بیشتر طول بکشد.
در موارد بستری در بیمارستان، زمان ترخیص زمانی است که تب بیمار قطع شده، نیاز به اکسیژن ندارد و میتواند داروهای خوراکی مصرف کند. پیگیری پزشکی پس از درمان بسیار مهم است. معمولاً پزشک توصیه میکند که ۶ تا ۸ هفته پس از شروع درمان، یک عکس رادیولوژی مجدد گرفته شود تا اطمینان حاصل گردد که عفونت کاملاً از ریه پاک شده است و هیچ مشکل زمینهای دیگری وجود ندارد. صبوری در دوران نقاهت و عدم فشار آوردن به بدن، کلید بهبودی کامل و بدون عارضه است.
انواع پنومونی (باکتریایی، ویروسی، قارچی)
درک دقیق انواع پنومونی به تعیین استراتژی درمان کمک شایانی میکند. پنومونی باکتریایی شایعترین و اغلب شدیدترین نوع است. این نوع معمولاً یکباره و با علائم شدید ظاهر میشود. استرپتوکوک نومونیا عامل اصلی آن است اما باکتریهای دیگری مانند استافیلوکوک اورئوس یا باکتریهای گرم منفی نیز میتوانند دخیل باشند. پنومونی باکتریایی معمولاً تنها یک لوب یا بخشی از ریه را درگیر میکند (پنومونی لوبار) و پاسخ بسیار خوبی به آنتیبیوتیکها میدهد. اگر درمان به موقع انجام نشود، باکتریها میتوانند وارد خون شده و عفونت را به سایر نقاط بدن گسترش دهند.
پنومونی ویروسی معمولاً علائمی خفیفتر دارد و شروع آن تدریجی است. ممکن است ابتدا با علائم شبیه آنفولانزا مانند سردرد، بدندرد و تب خفیف شروع شود و سپس سرفههای خشک و تنگی نفس اضافه گردد. ویروسهایی مانند آنفولانزا A و B، آدنوویروسها و کروناویروسها مسئول این نوع هستند. نکته مهم این است که گاهی اوقات یک عفونت ویروسی زمینه را برای حمله باکتریها فراهم میکند که به آن “عفونت ثانویه باکتریایی” میگویند؛ یعنی بیمار ابتدا ویروس میگیرد و سپس روی آن باکتری سوار میشود و وضعیت را وخیم میکند.
پنومونی قارچی نادرترین نوع است و معمولاً در افراد سالم دیده نمیشود. این نوع عفونت بیشتر افرادی را هدف قرار میدهد که سیستم ایمنی سرکوبشدهای دارند، مانند بیماران ایدز (HIV)، گیرندگان پیوند عضو یا بیماران سرطانی تحت شیمیدرمانی. قارچهایی مانند پنوموسیستیس جیرووسی، هیستوپلاسما یا کوکسیدیوئیدس (عامل تب دره) از این دسته هستند. درمان این نوع پنومونی پیچیده و طولانیمدت است و نیاز به داروهای ضدقارچ تخصصی دارد. تشخیص آن نیز دشوارتر است و اغلب نیاز به نمونهبرداریهای دقیقتری دارد.
چه زمانی باید به پزشک مراجعه کنیم؟
تشخیص زمان مناسب برای مراجعه به پزشک میتواند مرز بین یک درمان ساده خانگی و بستری شدن در آیسییو باشد. اگر علائم سرماخوردگی یا آنفولانزا بیش از یک هفته طول کشید و یا به جای بهتر شدن، بدتر شد، باید حتماً به پزشک مراجعه کنید. تب بالا (بالاتر از ۳۹ درجه سانتیگراد) که با دارو پایین نمیآید یا بیش از سه روز ادامه دارد، نشانه مهمی از عفونت جدی است. همچنین اگر سرفهها تغییر ماهیت دادند و همراه با خلطهای رنگی (سبز تیره، زرد چرکی) یا خونی شدند، نباید نادیده گرفته شوند.
تنگی نفس و درد قفسه سینه از علائم هشداری هستند که نیاز به بررسی فوری دارند. اگر فرد احساس میکند نمیتواند نفس عمیق بکشد یا تعداد تنفس او در دقیقه افزایش یافته است، باید فوراً تحت معاینه قرار گیرد. در گروههای پرخطر شامل افراد بالای ۶۵ سال، کودکان زیر ۲ سال، افراد تحت شیمیدرمانی یا کسانی که داروهای سرکوبکننده ایمنی مصرف میکنند، هرگونه نشانه عفونت تنفسی باید جدی گرفته شود و مراجعه زودهنگام توصیه میگردد.
علائم اورژانسی که نیاز به تماس با ۱۱۵ یا مراجعه به اورژانس بیمارستان دارند شامل کبودی لبها و انگشتان، گیجی و خوابآلودگی شدید، افت فشار خون (که با سرگیجه هنگام ایستادن مشخص میشود)، و ناتوانی در صحبت کردن به دلیل تنگی نفس است. در نوزادان، اگر کودک به سختی نفس میکشد، ناله میکند، شیر نمیخورد یا بسیار بیحال است، باید بلافاصله به اورژانس اطفال منتقل شود. اقدام سریع در این موارد میتواند جان بیمار را نجات دهد.
جمعبندی
پنومونی یا ذاتالریه یک عفونت تنفسی شایع و بالقوه خطرناک است که با درگیر کردن کیسههای هوایی ریه، تنفس را دشوار و جذب اکسیژن را مختل میکند. این بیماری با علائمی همچون سرفه همراه با خلط، تب و لرز، تنگی نفس و درد قفسه سینه خود را نشان میدهد و میتواند توسط باکتریها، ویروسها یا قارچها ایجاد شود. تشخیص زودهنگام از طریق معاینه و عکسبرداری قفسه سینه، کلید درمان موفق است. روشهای درمانی بسته به عامل بیماری متفاوت است؛ آنتیبیوتیکها برای عفونتهای باکتریایی حیاتی هستند، در حالی که عفونتهای ویروسی اغلب نیازمند مراقبتهای حمایتی و استراحت میباشند. تغذیه مناسب، هیدراتاسیون کافی و استراحت مطلق، مکملهای ضروری درمان پزشکی هستند که روند بهبودی را تسریع میبخشند.
گروههای آسیبپذیر مانند کودکان خردسال، افراد مسن و زنان باردار نیازمند توجه ویژه و مراقبتهای دقیقتری هستند تا از بروز عوارض خطرناکی همچون نارسایی تنفسی و ورود عفونت به خون جلوگیری شود. پیشگیری از طریق واکسیناسیون (آنفولانزا و پنوموکوک)، رعایت بهداشت فردی و ترک سیگار، موثرترین راه برای مقابله با این بیماری است. طول درمان میتواند از چند هفته تا چند ماه متغیر باشد و صبر و پیگیری پزشکی تا بهبودی کامل ضروری است. با افزایش آگاهی نسبت به علائم هشداردهنده و مراجعه به موقع به پزشک، میتوان از بسیاری از پیامدهای ناگوار این بیماری جلوگیری کرد و سلامت ریهها را بازیافت. سلامت تنفسی سرمایهای است که با رعایت اصول پیشگیرانه و سبک زندگی سالم، قابل حفاظت است.

