بیماری پلورزی عفونی (Infectious Pleurisy)
- بیماری پلورزی عفونی (Infectious Pleurisy)؛ التهاب پرده جنب و راهکارهای مقابله
- پیشگیری از پلورزی عفونی
- روشهای درمان پلورزی عفونی
- نحوه تشخیص پلورزی عفونی
- نشانههای بیماری پلورزی عفونی
- اسمهای دیگر بیماری پلورزی عفونی
- تفاوت پلورزی عفونی در مردان و زنان
- علت ابتلا به پلورزی عفونی
- درمان دارویی پلورزی عفونی
- درمان خانگی پلورزی عفونی
- رژیم غذایی مناسب برای پلورزی عفونی
- عوارض و خطرات پلورزی عفونی
- پلورزی عفونی در کودکان و در دوران بارداری
- طول درمان پلورزی عفونی چقدر است؟
- نقش افیوژن پلورال در سیر بیماری
بیماری پلورزی عفونی (Infectious Pleurisy)؛ التهاب پرده جنب و راهکارهای مقابله
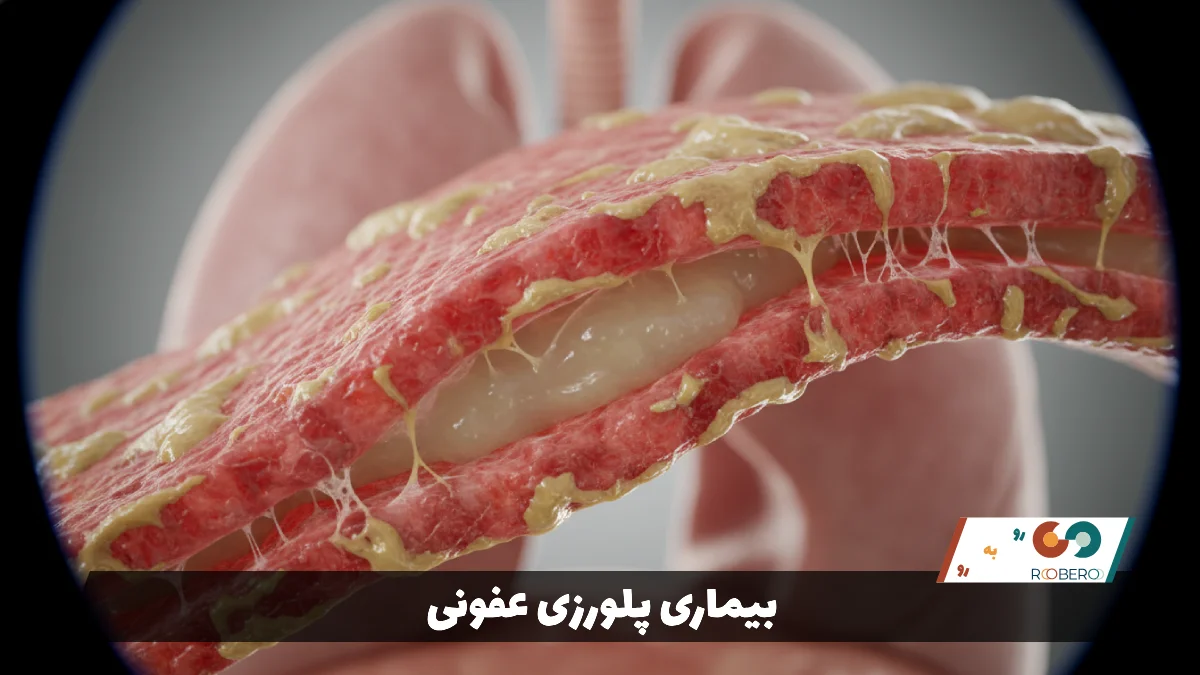
پلورزی عفونی که در اصطلاح پزشکی با نام پلوریت (Pleuritis) نیز شناخته میشود، وضعیتی است که در آن پردههای جنب یا پلورا دچار التهاب ناشی از عفونت میشوند. پلورا یک غشای نازک، شفاف و دو لایه است که قفسه سینه را از درون پوشانده و روی ریهها را میگیرد. در حالت طبیعی، بین این دو لایه مقدار بسیار کمی مایع وجود دارد که اجازه میدهد ریهها هنگام تنفس به نرمی و بدون اصطکاک روی دیواره قفسه سینه بلغزند. اما زمانی که یک عامل عفونی مانند ویروس، باکتری یا قارچ به این ناحیه حمله میکند، این پردهها متورم، زبر و ملتهب میشوند.
نتیجه این التهاب، اصطکاک دردناک بین دو لایه پرده جنب هنگام هر بار نفس کشیدن است. این بیماری معمولاً به عنوان یک عارضه ثانویه رخ میدهد، به این معنی که فرد ابتدا به یک بیماری تنفسی دیگر مانند آنفولانزا یا ذاتالریه مبتلا شده و سپس عفونت به پرده جنب گسترش مییابد. درد ناشی از پلورزی بسیار مشخص و تیز است و اغلب با چاقو خوردن در قفسه سینه مقایسه میشود. این درد با تنفس عمیق، سرفه یا عطسه تشدید میگردد و باعث میشود بیمار به طور ناخودآگاه تنفسهای سطحی و کمعمق داشته باشد.
شناخت مکانیسم این بیماری برای درک روشهای درمان آن حیاتی است. در بسیاری از موارد، التهاب باعث میشود که عروق خونی موجود در پرده جنب مایع بیشتری ترشح کنند. اگر این مایع بیش از حد در فضای بین دو لایه جمع شود، وضعیتی به نام “افیوژن پلورال” یا آب آوردن ریه ایجاد میشود. اگرچه این مایع ممکن است با جدا کردن دو لایه ملتهب از هم، درد را موقتاً کاهش دهد، اما با فشار آوردن به ریه، حجم تنفسی را کم کرده و تنگی نفس را تشدید میکند.
پیشگیری از پلورزی عفونی
پیشگیری از پلورزی عفونی در واقع به معنای پیشگیری از بیماریهای زمینهای است که منجر به آن میشوند. از آنجا که شایعترین علت پلورزی، عفونتهای تنفسی ویروسی (مانند آنفولانزا) و باکتریایی (مانند پنومونی) هستند، تمرکز اصلی باید بر روی تقویت سیستم ایمنی و دوری از عوامل بیماریزا باشد. واکسیناسیون یکی از موثرترین روشهاست. دریافت واکسن سالانه آنفولانزا و واکسن پنوموکوک (علیه باکتری عامل ذاتالریه) میتواند خطر ابتلا به عفونتهای ریوی شدید و در نتیجه پلورزی را به طرز چشمگیری کاهش دهد.
رعایت بهداشت فردی و محیطی نقش کلیدی در پیشگیری دارد. شستشوی مرتب دستها، استفاده از ماسک در محیطهای شلوغ در فصول سرد سال و دوری از افراد مبتلا به عفونتهای تنفسی از اصول اولیه هستند. همچنین، ترک سیگار بسیار حیاتی است؛ دود سیگار باعث آسیب به مژکهای تنفسی و تضعیف مکانیسمهای دفاعی ریه میشود و فرد را مستعد عفونتهای عمیق میکند.
علاوه بر بهداشت فردی، شرایط محیط کار و زندگی نیز در سلامت ریهها تأثیرگذار است. محیطهای سرد، مرطوب و دارای تهویه نامناسب، بستر مناسبی برای رشد قارچها و باکتریها و تضعیف سیستم ایمنی فراهم میکنند. این مسئله بهویژه در محیطهای صنعتی و دامداریها که تراکم بالاست، اهمیت دوچندان دارد. برای مثال، در ساخت سولههای نگهداری دام و طیور یا انبارهای مواد غذایی، کنترل دما و رطوبت برای پیشگیری از شیوع بیماریهای تنفسی که میتوانند به انسان نیز منتقل شوند (زئونوز)، ضروری است. استفاده از مصالح مدرن مانند ساندویچ پانل ماموت در ساخت این سازهها، به دلیل عایقبندی حرارتی و رطوبتی بالا، مانع از ایجاد نوسانات دمایی شدید و تجمع رطوبت میشود و بدین ترتیب، محیطی سالمتر و ایمنتر در برابر عوامل عفونی ایجاد میکند.
در محیطهای بیمارستانی نیز پیشگیری از انتقال عفونت به بیماران بستری (عفونتهای بیمارستانی) بسیار مهم است. بیماران بستری اغلب سیستم ایمنی ضعیفی دارند و اگر در معرض باکتریهای مقاوم قرار گیرند، ممکن است دچار پنومونی و سپس پلورزی شوند. رعایت پروتکلهای ایزولاسیون و استریلیزاسیون تجهیزات پزشکی برای محافظت از این افراد ضروری است.
روشهای درمان پلورزی عفونی
استراتژی درمان پلورزی عفونی بر دو اصل استوار است: درمان عفونت زمینهای و مدیریت علائم (به ویژه درد). پزشک ابتدا باید تشخیص دهد که عامل عفونت چیست. اگر علت بیماری باکتریایی باشد (مانند عارضه ذاتالریه)، تجویز آنتیبیوتیک ضروری است. نوع آنتیبیوتیک بر اساس نوع باکتری و شدت بیماری انتخاب میشود و بیمار باید دوره درمان را کامل کند تا از بازگشت عفونت یا مقاوم شدن باکتری جلوگیری شود.
در صورتی که عامل بیماری ویروسی باشد، آنتیبیوتیکها کارایی ندارند. در این موارد، درمان حمایتی انجام میشود که شامل استراحت مطلق و مصرف مایعات فراوان است تا سیستم ایمنی بدن بتواند ویروس را سرکوب کند. برای عفونتهای قارچی که نادرتر هستند اما در افراد با ایمنی ضعیف رخ میدهند، از داروهای ضدقارچ استفاده میشود که دوره درمان طولانیتری دارند.

مدیریت درد در پلورزی بسیار حیاتی است، زیرا درد شدید مانع از تنفس عمیق و سرفه موثر میشود. سرفه نکردن و نفس سطحی کشیدن میتواند باعث تجمع ترشحات در ریه و تشدید ذاتالریه شود. بنابراین، پزشکان از داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن یا ناپروکسن برای کاهش التهاب پرده جنب و تسکین درد استفاده میکنند. در موارد درد بسیار شدید، ممکن است داروهای مخدر خفیف یا کورتیکواستروئیدها تجویز شوند.
اگر پلورزی منجر به تجمع مایع زیاد در فضای جنب شده باشد (افیوژن پلورال)، ممکن است نیاز به اقدامات تهاجمیتر باشد. روش “توراکوسنتز” (Thoracentesis) شامل وارد کردن یک سوزن باریک از بین دندهها به فضای جنب برای خارج کردن مایع اضافی است. این کار نه تنها فشار را از روی ریه برمیدارد و تنفس را راحت میکند، بلکه نمونهای از مایع را برای آزمایش و تشخیص دقیق نوع عفونت فراهم میآورد. در موارد پیچیده که مایع چرکی شده باشد (آمپیم)، ممکن است نیاز به قرار دادن لوله سینه (Chest Tube) برای تخلیه مداوم چرک باشد.
نحوه تشخیص پلورزی عفونی
تشخیص پلورزی با گرفتن شرح حال دقیق و معاینه فیزیکی آغاز میشود. پزشک با گوشی پزشکی (استتوسکوپ) به صدای ریهها گوش میدهد. یکی از نشانههای کلاسیک پلورزی، شنیدن صدایی شبیه به ساییده شدن دو تکه چرم یا راه رفتن روی برف خشک است که به آن “فریکشن راب” (Friction Rub) میگویند. این صدا ناشی از کشیده شدن لایههای ملتهب پرده جنب روی یکدیگر هنگام تنفس است.
پس از معاینه بالینی، تصویربرداری پزشکی برای تأیید تشخیص و بررسی علت زمینهای انجام میشود. رادیوگرافی قفسه سینه (Chest X-ray) معمولاً اولین قدم است. این عکس میتواند وجود ذاتالریه، شکستگی دنده یا تجمع مایع (افیوژن) را نشان دهد. با این حال، گاهی اوقات رادیوگرافی ساده نمیتواند جزئیات کافی را نشان دهد، بهویژه اگر مقدار مایع کم باشد.
در مراحل بعدی، سیتیاسکن (CT Scan) قفسه سینه تجویز میشود. سیتیاسکن تصاویر بسیار دقیقتری از بافت ریه و پرده جنب ارائه میدهد و میتواند وجود لخته خون (آمبولی ریه) یا تودههای احتمالی را نیز بررسی کند. سونوگرافی قفسه سینه نیز ابزار مفیدی است، بهویژه برای تعیین محل دقیق تجمع مایع جهت انجام نمونهبرداری.
آزمایش خون بخش مهمی از فرآیند تشخیص عفونی است. شمارش کامل سلولهای خونی (CBC) افزایش گلبولهای سفید را نشان میدهد که نشانه مبارزه بدن با عفونت است. همچنین شاخصهای التهابی مانند CRP و ESR در آزمایش خون بالا میروند. اگر مایع از ریه تخلیه شود، آنالیز آزمایشگاهی این مایع (از نظر وجود باکتری، پروتئین و سلولهای سرطانی) قطعیترین روش برای تعیین علت پلورزی است.
نشانههای بیماری پلورزی عفونی
بارزترین و اصلیترین نشانه پلورزی، درد قفسه سینه است که ویژگیهای خاصی دارد. این درد معمولاً تیز، خنجری و ناگهانی است. ویژگی متمایزکننده آن “پلورتیک” بودن آن است، یعنی با دم عمیق، سرفه، عطسه یا حتی خندیدن شدت مییابد. درد معمولاً در یک طرف قفسه سینه (محل التهاب) احساس میشود و ممکن است به شانه یا کمر نیز تیر بکشد. این درد هنگام حبس کردن نفس یا فشار دادن ناحیه دردناک ممکن است کمی آرام شود.

تنگی نفس یکی دیگر از علائم شایع است. البته تنگی نفس در پلورزی اغلب مکانیکی نیست، بلکه بیمار به دلیل درد شدید، از کشیدن نفس عمیق خودداری میکند و به صورت ناخودآگاه تنفسهای سریع و سطحی انجام میدهد تا درد را کم کند. این الگوی تنفسی باعث میشود اکسیژن کافی به بدن نرسد و احساس تنگی نفس ایجاد شود. البته اگر مایع زیادی جمع شده باشد، تنگی نفس واقعی ناشی از فشار روی ریه نیز رخ میدهد.
علائم سیستمیک عفونت نیز بسته به عامل بیماری وجود دارد. تب و لرز در پلورزی عفونی بسیار رایج است. اگر علت پنومونی باشد، سرفه (خشک یا خلطدار) نیز وجود خواهد داشت. خستگی مفرط، بیاشتهایی و دردهای عضلانی عمومی از دیگر نشانهها هستند. در برخی موارد، اگر عفونت ویروسی باشد، ممکن است علائمی مانند گلودرد یا سردرد نیز پیش از شروع درد قفسه سینه وجود داشته باشد.
اگر مایع چرکی در فضای جنب جمع شود (آمپیم)، علائم شدیدتر شده و تب بیمار با وجود مصرف دارو قطع نمیشود. کاهش وزن ناگهانی و تعریق شبانه نیز ممکن است در موارد مزمن یا زمانی که علت بیماری سل (توبرکولوز) باشد، دیده شود. تشخیص افتراقی درد پلورزی از درد قلبی مهم است؛ درد قلبی معمولاً فشارنده است و با تنفس تغییر نمیکند، در حالی که درد پلورزی مستقیماً با حرکت قفسه سینه مرتبط است.
اسمهای دیگر بیماری پلورزی عفونی
بیماری پلورزی عفونی در متون علمی و زبان عامیانه با نامهای مختلفی شناخته میشود. واژه “پلورزی” (Pleurisy) رایجترین نام در زبان انگلیسی است. نام علمی و دقیقتر آن “پلوریت” (Pleuritis) است که پسوند “itis” نشاندهنده التهاب و ریشه “Pleur” اشاره به پرده جنب دارد. در زبان فارسی، اغلب از معادلهایی مانند “التهاب پرده جنب” یا “ذاتالجنب” (در متون طب سنتی و قدیمی) استفاده میشود.
گاهی اوقات بر اساس ماهیت بیماری، نامگذاریهای توصیفی به کار میرود. اگر التهاب بدون تجمع مایع باشد، به آن “پلورزی خشک” (Dry Pleurisy) میگویند. در این حالت، سایش لایهها بیشتر و درد شدیدتر است. اگر همراه با تجمع مایع باشد، به آن “پلورزی مرطوب” یا “پلورزی با افیوژن” (Wet Pleurisy / Pleurisy with Effusion) گفته میشود.
در اصطلاح عامیانه، بسیاری از مردم وقتی دچار افیوژن پلورال میشوند، از عبارت “آب آوردن ریه” استفاده میکنند. هرچند از نظر پزشکی، آب آوردن ریه (Edema) با تجمع مایع در پرده جنب (Effusion) متفاوت است، اما این اصطلاح در بین عموم رایج است. همچنین بسته به عامل ایجاد کننده، ممکن است نامهایی مانند “پلورزی سلی” (ناشی از سل) یا “پلورزی پاراپنومونیک” (ناشی از ذاتالریه) نیز توسط پزشکان استفاده شود.
تفاوت پلورزی عفونی در مردان و زنان
از نظر آناتومی دستگاه تنفسی و ساختار پرده جنب، تفاوت بنیادینی بین مردان و زنان وجود ندارد و هر دو جنس به یک اندازه در معرض خطر ابتلا به پلورزی عفونی هستند. با این حال، تفاوتهایی در علل زمینهای و بروز بیماریهای خودایمنی که میتوانند منجر به پلورزی شوند، دیده میشود. به عنوان مثال، بیماریهای خودایمنی مانند لوپوس اریتماتوز سیستمیک (SLE) و آرتریت روماتوئید که در زنان شایعتر هستند، میتوانند باعث التهاب پرده جنب شوند. بنابراین، در یک زن جوان با پلورزی بدون سابقه عفونت واضح، پزشک بیشتر به علل خودایمنی شک میکند.
در مقابل، مردان به دلیل سوابق شغلی و حضور بیشتر در محیطهای صنعتی سنگین، ممکن است بیشتر در معرض آزبستوز و بیماریهای ریوی شغلی باشند که میتواند منجر به مشکلات پرده جنب شود، هرچند این موارد لزوماً عفونی نیستند اما میتوانند فرد را مستعد عفونت کنند. همچنین آمارهای مربوط به سل (TB) که یکی از علل پلورزی است، در برخی مناطق جهان در مردان بالاتر است.
از نظر ادراک درد و مراجعه به پزشک نیز تفاوتهایی گزارش شده است. زنان معمولاً نسبت به علائم خود هشیارتر هستند و زودتر مراجعه میکنند، در حالی که مردان ممکن است درد قفسه سینه را نادیده بگیرند یا آن را به دردهای عضلانی نسبت دهند تا زمانی که تنفس دشوار شود. اما به طور کلی، روند تشخیص، درمان و پاسخ به داروها در مردان و زنان مبتلا به پلورزی عفونی یکسان است و جنسیت تأثیر مستقیمی بر انتخاب نوع آنتیبیوتیک یا روش درمانی ندارد.
علت ابتلا به پلورزی عفونی
پلورزی عفونی تقریباً همیشه پیآمد یک عفونت دیگر است که از ریه یا سایر نقاط بدن به پرده جنب سرایت کرده است. ویروسها شایعترین علت ابتلا هستند. ویروس آنفولانزا، پاراآنفولانزا، ویروس سینسیشیال تنفسی (RSV) و انتروویروسها (مانند کوکساکی ویروس) میتوانند باعث التهاب جنب شوند. در سالهای اخیر، ویروس کووید-۱۹ نیز به عنوان یکی از عوامل ایجادکننده پلوریت شناخته شده است. عفونتهای ویروسی معمولاً خفیفتر هستند و خودبهخود بهبود مییابند.
باکتریها علت دوم و خطرناکتر بیماری هستند. ذاتالریه باکتریایی (پنومونی) شایعترین علت باکتریایی است. وقتی عفونت ریه به سطح خارجی آن میرسد، پرده جنب را درگیر میکند. باکتری سل (توبرکولوز) نیز یکی از علل مهم پلورزی مزمن در سراسر جهان است. در موارد نادرتر، عفونت میتواند از یک زخم در قفسه سینه، پارگی مری یا آبسه شکمی به پرده جنب منتقل شود.
قارچها و انگلها نیز میتوانند باعث پلورزی شوند، اما این موارد معمولاً در افرادی دیده میشود که سیستم ایمنی ضعیفی دارند (مانند بیماران HIV یا کسانی که شیمیدرمانی میشوند). علاوه بر عوامل عفونی مستقیم، محیطهای آلوده نقش کاتالیزور را دارند. در طراحی و ساخت مراکز درمانی و اتاقهای ایزوله برای بیماران عفونی، استفاده از متریالهایی که قابلیت شستشو و ضدعفونی کامل داشته باشند، حیاتی است. دیوارهای ساخته شده از ساندویچ پانل ها به دلیل داشتن سطوح صاف و بدون درز، مانع از تجمع کلونیهای باکتریایی شده و در کنترل عفونتهای بیمارستانی که میتوانند منجر به عوارض ریوی و پلورزی شوند، نقش موثری ایفا میکنند.
درمان دارویی پلورزی عفونی
همانطور که اشاره شد، درمان دارویی مستقیماً هدفگیری عامل بیماری و کاهش درد است. در موارد باکتریایی، آنتیبیوتیکها خط مقدم درمان هستند. آموکسیسیلین، آزیترومایسین، لووفلوکساسین و سفالوسپورینها از رایجترین آنتیبیوتیکهای تجویزی هستند. اگر عفونت شدید باشد یا بیمار در بیمارستان بستری شود، آنتیبیوتیکهای وریدی (IV) تجویز میشوند تا غلظت دارو در خون سریعتر بالا رود.
برای کنترل درد و التهاب، NSAIDها (داروهای ضدالتهاب غیراستروئیدی) بسیار موثرند. ایبوپروفن (ادویل، بروفن) و ناپروکسن پرکاربردترینها هستند. این داروها نه تنها درد را تسکین میدهند، بلکه التهاب پرده جنب را نیز کاهش میدهند. ایندومتاسین یکی دیگر از داروهای قوی این خانواده است که گاهی برای دردهای شدید پلورزی تجویز میشود.
در مواردی که سرفه شدید باعث تشدید درد میشود و مانع خواب بیمار است، پزشک ممکن است شربتهای ضدسرفه حاوی کدئین تجویز کند. کدئین هم اثر ضدسرفه دارد و هم به عنوان مسکن عمل میکند. با این حال، سرکوب کامل سرفه همیشه توصیه نمیشود زیرا سرفه به خروج خلط عفونی کمک میکند. در موارد بسیار خاص و التهابهای غیرعفونی یا شدید، ممکن است از کورتیکواستروئیدها (مانند پردنیزولون) استفاده شود، اما در عفونتهای چرکی باکتریایی باید با احتیاط مصرف شوند.
درمان خانگی پلورزی عفونی
درمانهای خانگی نمیتوانند جایگزین درمان پزشکی شوند، اما برای تسکین علائم بسیار کمککننده هستند. استراحت مهمترین فاکتور است. بیمار باید از انجام هرگونه فعالیت سنگین که باعث افزایش ضربان قلب و تنفس سریع میشود، خودداری کند. خواب کافی به سیستم ایمنی انرژی لازم برای مبارزه با عفونت را میدهد.
یکی از تکنیکهای ساده برای کاهش درد هنگام خواب، دراز کشیدن روی پهلوی دردناک است. شاید عجیب به نظر برسد، اما فشار دادن سمت دردناک به تشک باعث میشود حرکت قفسه سینه در آن سمت محدود شود (Splinting) و در نتیجه اصطکاک و درد کمتر شود. استفاده از بالش اضافی برای بالا نگه داشتن سر نیز میتواند به تنفس راحتتر کمک کند.
استفاده از دستگاه بخارساز (Humidifier) یا بخور گرم میتواند هوای محیط را مرطوب نگه دارد. هوای مرطوب تحریک مجاری تنفسی را کمتر کرده و سرفههای خشک و دردناک را کاهش میدهد. نوشیدن دمنوشهای گیاهی گرم مانند زنجبیل (ضدالتهاب قوی) یا چای عسل و لیمو نیز گلو را نرم کرده و به هیدراتاسیون کمک میکند. کمپرس گرم روی قفسه سینه نیز میتواند گرفتگی عضلات بیندندهای را که ناشی از سرفه و درد است، تسکین دهد.
رژیم غذایی مناسب برای پلورزی عفونی
تغذیه مناسب سوخت لازم برای سیستم ایمنی را تأمین میکند. رژیم غذایی باید سرشار از پروتئین باشد تا بافتهای آسیبدیده ترمیم شوند و آنتیبادی تولید شود. گوشت سفید (مرغ و ماهی)، تخممرغ، حبوبات و لبنیات منابع خوب پروتئین هستند.
مواد غذایی با خاصیت ضدالتهابی باید در اولویت باشند. اسیدهای چرب امگا-۳ موجود در ماهیهای چرب، گردو و بذر کتان به کاهش التهاب بدن کمک میکنند. میوهها و سبزیجات رنگارنگ (مانند توتفرنگی، پرتقال، اسفناج، کلم بروکلی) سرشار از آنتیاکسیدانها و ویتامین C هستند که برای مقابله با عفونت ضروریاند.
نوشیدن مایعات فراوان (آب، آبمیوه طبیعی، سوپ) بسیار حیاتی است. تب ناشی از عفونت باعث کمآبی بدن میشود و کمآبی ترشحات ریه را غلیظ و چسبنده میکند. مایعات به رقیق شدن خلطها و دفع راحتتر آنها کمک میکنند. بیمار باید از مصرف غذاهای نفاخ، سنگین و پرچرب پرهیز کند، زیرا فشار ناشی از معده پر به دیافراگم وارد شده و تنفس را دشوارتر میکند. همچنین غذاهای تند و ادویهدار اگر باعث سرفه شوند، باید محدود گردند.
عوارض و خطرات پلورزی عفونی
اگر پلورزی عفونی به موقع درمان نشود، میتواند منجر به عوارض جدی شود. شایعترین عارضه، افیوژن پلورال حجیم است که باعث تنگی نفس شدید و فشار بر قلب میشود. اگر مایع جمع شده عفونی شود و حاوی چرک باشد، به آن آمپیم (Empyema) میگویند. درمان آمپیم دشوار است و حتماً نیاز به لولهگذاری و تخلیه طولانیمدت و گاهی جراحی برای پاکسازی حفره جنب دارد.
یکی دیگر از خطرات، ایجاد چسبندگی (Adhesions) است. پس از بهبود التهاب، ممکن است بافت جوشگاه (اسکار) بین دو لایه پرده جنب ایجاد شود و آنها را به هم بچسباند. این چسبندگیها میتوانند انبساط ریه را محدود کرده و باعث درد مزمن یا کاهش ظرفیت تنفسی در آینده شوند.
در موارد نادر، عفونت درمان نشده میتواند وارد جریان خون شده و باعث سپسیس (عفونت خون) شود که یک وضعیت تهدیدکننده حیات است و منجر به شوک و نارسایی ارگانها میشود. پنوموتوراکس (هوا در قفسه سینه) نیز ممکن است به عنوان عارضه جانبی اقدامات درمانی (مانند هنگام سوزن زدن برای تخلیه مایع) رخ دهد که باعث روی هم خوابیدن ریه میشود.
پلورزی عفونی در کودکان و در دوران بارداری
تشخیص پلورزی در کودکان دشوارتر است زیرا آنها نمیتوانند نوع درد را به خوبی توصیف کنند. کودک ممکن است فقط بیقرار باشد، گریه کند و از خوردن غذا امتناع ورزد. گاهی اوقات درد قفسه سینه به شکم تیر میکشد و کودک از دلدرد شکایت میکند که ممکن است با آپاندیسیت اشتباه گرفته شود. در کودکان، علت بیماری اغلب ویروسی یا ناشی از پنومونی باکتریایی است. درمان در کودکان بر اساس وزن آنها و با آنتیبیوتیکهای مایع و مسکنهای مناسب اطفال انجام میشود.
در دوران بارداری، پلورزی چالشبرانگیز است. به دلیل بزرگ شدن رحم و فشار به دیافراگم، ظرفیت تنفسی مادر کاهش مییابد و هرگونه درد قفسه سینه میتواند تنفس را سختتر کند. تشخیص باید با احتیاط انجام شود؛ عکسبرداری اشعه ایکس با محافظ سربی روی شکم انجام میشود تا به جنین آسیب نرسد. انتخاب دارو نیز محدودیت دارد؛ بسیاری از آنتیبیوتیکها (مثل تتراسایکلینها) و برخی مسکنها در بارداری مجاز نیستند. استامینوفن معمولاً مسکن انتخابی است. درمان عفونت مادر برای سلامت جنین حیاتی است زیرا تب بالا و کمبود اکسیژن میتواند برای جنین خطرناک باشد.
طول درمان پلورزی عفونی چقدر است؟
مدت زمان بهبودی بستگی به عامل بیماری و شدت آن دارد. در پلورزی ویروسی، علائم معمولاً طی چند روز تا یک هفته بهبود مییابند و خودبهخود برطرف میشوند، هرچند ممکن است درد خفیف برای مدتی باقی بماند.
در پلورزی باکتریایی، بیمار باید دوره کامل آنتیبیوتیک را که معمولاً ۱۰ تا ۱۴ روز است، طی کند. با شروع درمان، تب و درد معمولاً طی ۴۸ تا ۷۲ ساعت کاهش مییابد. اما اگر افیوژن پلورال (آب ریه) رخ داده باشد و نیاز به تخلیه داشته باشد، دوره درمان طولانیتر خواهد بود و ممکن است بیمار نیاز به بستری چند روزه در بیمارستان داشته باشد.
بهبودی کامل و جذب مایعات باقیمانده ممکن است چند هفته زمان ببرد. درد قفسه سینه ممکن است حتی پس از درمان عفونت، تا مدتی هنگام فعالیت شدید یا سرفه احساس شود که ناشی از ترمیم بافتهاست. پیگیری با عکس رادیولوژی پس از پایان درمان برای اطمینان از پاک شدن کامل عفونت و عدم وجود عوارض ضروری است.
نقش افیوژن پلورال در سیر بیماری
افیوژن پلورال یا تجمع مایع در فضای جنب، هم میتواند بخشی از سیر بیماری باشد و هم یک عارضه. در مراحل اولیه التهاب، مویرگهای پرده جنب نفوذپذیرتر میشوند و مایع پروتئینی به فضای جنب نشت میکند (اگزودا). این مایع در ابتدا استریل است، اما اگر باکتریها وارد آن شوند، تبدیل به چرک میشود.
تشخیص نوع مایع برای درمان حیاتی است. پزشک با نمونهبرداری و آنالیز مایع (از نظر میزان قند، پروتئین، LDH و وجود باکتری) تصمیم میگیرد که آیا درمان دارویی کافی است یا نیاز به تخلیه مکانیکی دارد. اگر مایع “لوکوله” شود (یعنی درون حفرههای جداگانه با دیوارههای فیبرینی گیر بیفتد)، تخلیه آن با سوزن دشوار میشود و ممکن است نیاز به تزریق داروهای فیبرینولیتیک (حلکننده فیبرین) به داخل فضای جنب یا جراحی توراکوسکوپی (VATS) برای باز کردن حفرهها باشد.
جمعبندی
بیماری پلورزی عفونی یا التهاب پرده جنب، وضعیتی دردناک است که اغلب در پی عفونتهای تنفسی مانند آنفولانزا یا پنومونی رخ میدهد. علامت شاخص آن درد قفسه سینه تیز است که با تنفس عمیق و سرفه بدتر میشود. تشخیص دقیق با معاینه پزشک (شنیدن صدای سایش)، عکس رادیولوژی و گاهی سیتیاسکن انجام میگیرد. درمان بسته به عامل بیماری (ویروس یا باکتری) متفاوت است؛ در موارد باکتریایی استفاده از آنتیبیوتیک ضروری است و در تمام موارد مدیریت درد با مسکنها برای حفظ تنفس صحیح اهمیت دارد.
پیشگیری از طریق واکسیناسیون، رعایت بهداشت و دوری از عوامل خطر مانند سیگار امکانپذیر است. همچنین توجه به محیط زندگی و کار استاندارد و عایقبندی شده برای جلوگیری از بیماریهای تنفسی زمینهساز، موثر است. اگرچه اکثر بیماران با درمان به موقع بهبود کامل مییابند، اما نادیده گرفتن علائم میتواند منجر به عوارضی همچون آب آوردن ریه (افیوژن) و عفونتهای شدیدتر شود.

