بیماری پروکتیت (Proctitis)
- جامعترین راهنمای بیماری پروکتیت (التهاب راستروده)
- نامهای دیگر بیماری پروکتیت
- نشانههای بیماری پروکتیت
- علت ابتلا به پروکتیت
- نحوه تشخیص بیماری پروکتیت
- تفاوت بیماری پروکتیت در مردان و زنان
- درمان دارویی پروکتیت
- درمان خانگی پروکتیت
- رژیم غذایی مناسب برای پروکتیت
- عوارض و خطرات پروکتیت
- پروکتیت در کودکان و دوران بارداری
- طول درمان پروکتیت چقدر است؟
- پروکتیت رادیاسیون (پرتوی): یک چالش خاص
- پیشگیری از پروکتیت
جامعترین راهنمای بیماری پروکتیت (التهاب راستروده)
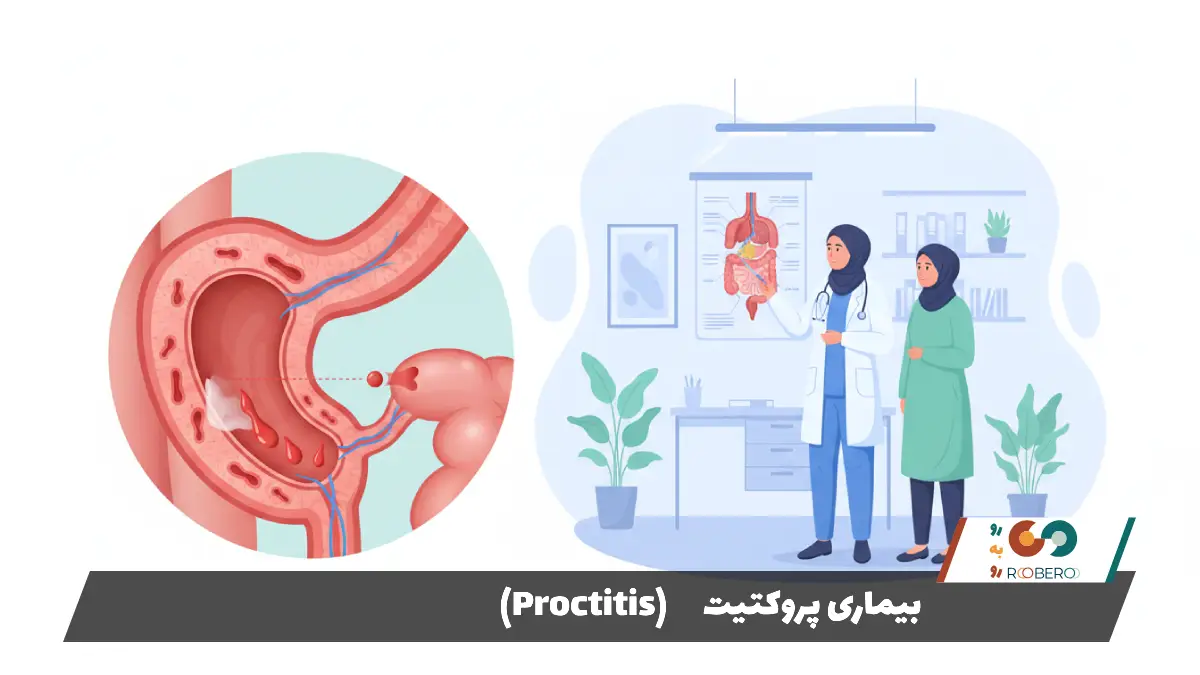
پروکتیت (Proctitis) وضعیتی است که در آن بافت داخلی رکتوم یا همان راستروده دچار التهاب میشود. راستروده بخش انتهایی دستگاه گوارش است که به مقعد متصل میشود و وظیفه ذخیره مدفوع پیش از دفع را بر عهده دارد. این التهاب میتواند بسیار آزاردهنده باشد و زندگی روزمره فرد را تحت تأثیر قرار دهد. در این مقاله جامع، تمامی جنبههای این بیماری را بر اساس منابع معتبر پزشکی بررسی خواهیم کرد.
نامهای دیگر بیماری پروکتیت
در متون پزشکی و عمومی، بیماری پروکتیت ممکن است با نامهای دیگری نیز شناخته شود، هرچند “پروکتیت” رایجترین و دقیقترین اصطلاح علمی برای آن است. در زبان فارسی، واژه التهاب راستروده دقیقترین معادل برای این بیماری است. گاهی اوقات بسته به علت ایجادکننده بیماری، نامهای ترکیبی برای آن استفاده میشود.
برای مثال، اگر التهاب ناشی از بیماریهای مقاربتی باشد، ممکن است به آن “پروکتیت عفونی” گفته شود. اگر در اثر پرتودرمانی ایجاد شده باشد، “پروکتیت رادیاسیون” یا “پروکتیت پرتوی” نامیده میشود. در موارد مرتبط با بیماریهای التهابی روده مانند کولیت اولسراتیو، گاهی پزشکان از اصطلاح “اولسراتیو پروکتیت” استفاده میکنند که نشاندهنده محدود بودن التهاب به ناحیه رکتوم در بیماری کولیت است.
شناختن این نامها به بیمار کمک میکند تا در هنگام مطالعه برگه آزمایشها یا نسخه پزشک دچار سردرگمی نشود. در متون قدیمیتر پزشکی ممکن است از واژه “رکیتیت” (Rectitis) نیز استفاده شده باشد که امروزه کاربرد کمتری دارد اما دقیقاً به معنای همان التهاب رکتوم است. نکته مهم این است که تمامی این نامها به یک پاتولوژی واحد اشاره دارند: قرمز شدن، تورم و آسیبدیدگی لایه مخاطی پوشانندهِ ۱۰ تا ۱۵ سانتیمتر انتهای روده بزرگ.
درک دقیق نامگذاریها به تشخیص افتراقی نیز کمک میکند. برای مثال، تمایز بین “پروکتیت” و “آنسیت” (که التهاب کانال مقعدی است) مهم است، اگرچه این دو ناحیه در مجاورت هم قرار دارند و ممکن است همزمان ملتهب شوند (پروکتو-آنسیت). اما تمرکز اصلی این مقاله بر روی التهاب خودِ راستروده یا همان پروکتیت است که علائم و درمانهای مشخصی دارد.
نشانههای بیماری پروکتیت
شناسایی علائم پروکتیت اولین گام برای درمان است. نشانههای این بیماری میتواند بسته به شدت التهاب و علت زمینهای آن متفاوت باشد، اما یک سری علائم کلاسیک وجود دارد که در اکثر بیماران دیده میشود. یکی از شایعترین و آزاردهندهترین علائم، احساس مداوم نیاز به دفع مدفوع است. این حالت که در اصطلاح پزشکی “تنسموس” (Tenesmus) نامیده میشود، باعث میشود فرد حتی پس از تخلیه کامل روده، همچنان احساس کند نیاز به دستشویی رفتن دارد.
خونریزی از رکتوم یکی دیگر از نشانههای بارز است. این خونریزی معمولاً به رنگ قرمز روشن است و ممکن است همراه با مدفوع، روی دستمال توالت یا به صورت جداگانه مشاهده شود. میزان خونریزی میتواند از لکهبینی جزئی تا خونریزیهای قابل توجه متغیر باشد. علاوه بر خون، خروج ترشحات مخاطی (موکوس) یا چرک از مقعد نیز بسیار شایع است. این ترشحات ممکن است باعث احساس رطوبت دائمی در ناحیه مقعد و تحریک پوست اطراف آن شود.
درد در ناحیه مقعد و رکتوم، به ویژه هنگام اجابت مزاج، از دیگر شکایات اصلی بیماران است. این درد ممکن است به صورت گرفتگی یا اسپاسم در ناحیه زیر شکم و لگن نیز احساس شود. در برخی موارد، بیمار ممکن است دچار اسهال شود یا برعکس، به دلیل درد شدید از اجابت مزاج خودداری کرده و دچار یبوست گردد. اگر علت پروکتیت عفونی باشد، علائم سیستمیک مانند تب و لرز نیز ممکن است بروز کند.
مهم است بدانید که شدت علائم همیشه با شدت بیماری مرتبط نیست. گاهی التهاب شدید است اما علائم خفیف هستند و بالعکس. توجه به تغییرات الگوی دفع و مشاهده هرگونه خون یا ترشح غیرعادی باید جدی گرفته شود. در موارد مزمن، این علائم میتواند منجر به کمخونی (آنمی) ناشی از خونریزی مداوم شود که خود را با خستگی و ضعف نشان میدهد.
علت ابتلا به پروکتیت
پروکتیت میتواند دلایل بسیار متنوعی داشته باشد که تشخیص دقیق علت، کلید درمان موفق است. یکی از شایعترین علل، بیماریهای التهابی روده (IBD) است. دو بیماری اصلی این گروه، یعنی بیماری کرون و کولیت اولسراتیو (کولیت زخمی)، اغلب باعث التهاب رکتوم میشوند. در کولیت اولسراتیو، التهاب همیشه از رکتوم شروع میشود و ممکن است به سمت بالا گسترش یابد، در حالی که در کرون، هر بخش از دستگاه گوارش ممکن است درگیر شود.
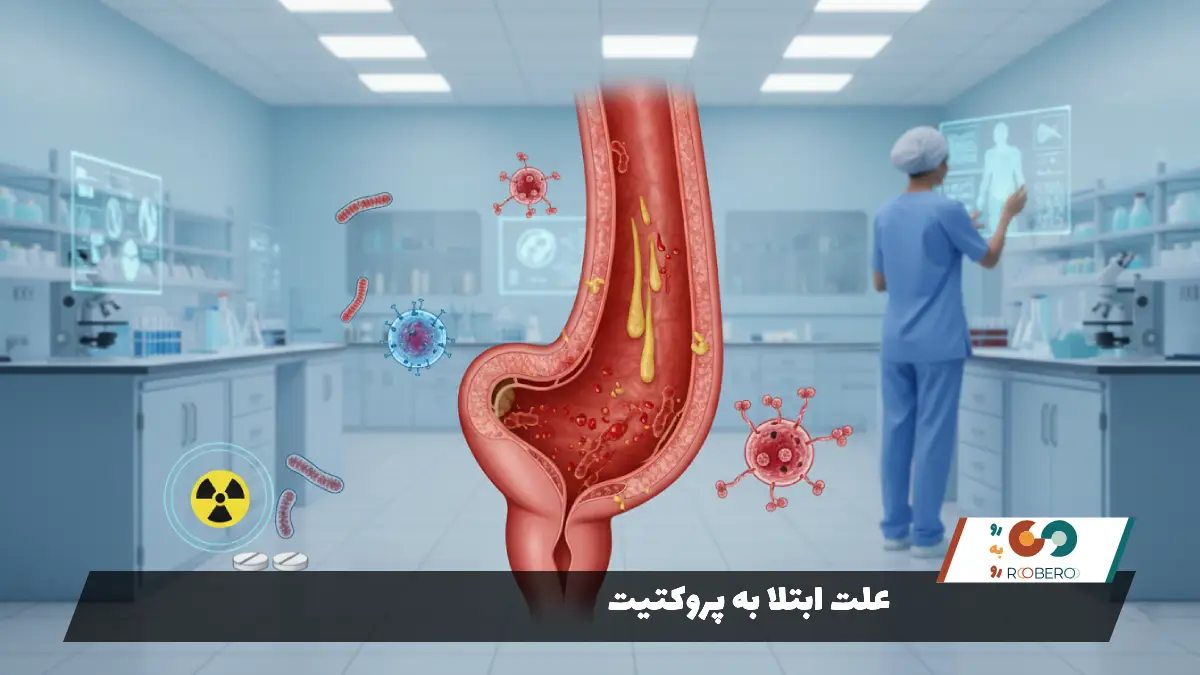
عفونتها دومین دسته بزرگ از علل هستند. بیماریهای مقاربتی (STIs) نقش پررنگی در ایجاد پروکتیت دارند. باکتریهایی مانند گونوره (سوزاک)، کلامیدیا و سیفلیس، و ویروسهایی مانند هرپس سیمپلکس (تبخال تناسلی) میتوانند از طریق رابطه جنسی مقعدی منتقل شده و باعث التهاب شدید رکتوم شوند. این نوع پروکتیت به ویژه در افرادی که رابطه جنسی پرخطر دارند، شایع است.
پروکتیت ناشی از پرتو درمانی (رادیاسیون) نیز علت مهم دیگری است. افرادی که برای درمان سرطانهای ناحیه لگن (مانند سرطان پروستات در مردان یا سرطان دهانه رحم در زنان) تحت رادیوتراپی قرار میگیرند، در معرض خطر آسیب دیدن بافت رکتوم هستند. اشعه میتواند به عروق خونی و مخاط رکتوم آسیب برساند و باعث التهاب شود که ممکن است ماهها یا سالها پس از درمان بروز کند.
سایر علل کمتر شایع اما مهم شامل مصرف برخی آنتیبیوتیکها است که با از بین بردن باکتریهای مفید روده، زمینه را برای رشد باکتریهای مضر مانند “کلستریدیوم دیفیسیل” فراهم میکنند. همچنین ضربه فیزیکی به ناحیه (ناشی از تنقیه مکرر یا ورود اجسام خارجی) و ایسکمی (کاهش جریان خون به رکتوم) نیز میتوانند منجر به پروکتیت شوند. در کودکان، آلرژیهای غذایی (مانند حساسیت به پروتئین شیر گاو) نیز میتواند یکی از علل باشد.
نحوه تشخیص بیماری پروکتیت
تشخیص دقیق پروکتیت نیازمند ترکیبی از شرح حال دقیق، معاینه فیزیکی و آزمایشهای پاراکلینیکی است. پزشک ابتدا سوالاتی در مورد علائم، سابقه پزشکی، داروهای مصرفی و رفتارهای جنسی میپرسد. صداقت در پاسخگویی به این سوالات، به خصوص در مورد روابط جنسی، برای تشخیص صحیح بسیار حیاتی است.
معاینه انگشتی مقعد (DRE) معمولاً اولین اقدام تشخیصی فیزیکی است. پزشک با دستکش و روانکننده، انگشت خود را وارد رکتوم میکند تا وجود توده، درد، یا ترشحات غیرعادی را بررسی کند. این معاینه سریع است و اطلاعات اولیه خوبی به پزشک میدهد.
روش اصلی و قطعی تشخیص، آندوسکوپی قسمت انتهایی روده است. دو روش متداول عبارتند از رکتوسکوپی (مشاهده رکتوم) و سیگموئیدوسکوپی انعطافپذیر (مشاهده رکتوم و بخش سیگموئید روده بزرگ). در این روش، پزشک لولهای باریک و دارای دوربین را وارد مقعد میکند تا مستقیماً مخاط رکتوم را مشاهده کند. در پروکتیت، مخاط معمولاً قرمز، متورم و دارای زخمهای کوچک دیده میشود و الگوی عروقی طبیعی خود را از دست میدهد.
در حین آندوسکوپی، پزشک ممکن است نمونهبرداری (بیوپسی) انجام دهد. برداشتن تکه کوچکی از بافت برای بررسی زیر میکروسکوپ میتواند به تمایز بین عفونت، بیماریهای التهابی روده و یا تغییرات سرطانی کمک کند. علاوه بر این، آزمایش مدفوع برای بررسی عفونتهای باکتریایی و کشت ترشحات رکتوم برای تشخیص بیماریهای مقاربتی ضروری است. آزمایش خون نیز ممکن است برای بررسی عفونت سیستمیک یا کمخونی تجویز شود.
تفاوت بیماری پروکتیت در مردان و زنان
اگرچه ماهیت بیولوژیکی التهاب در هر دو جنس یکسان است، اما علل زمینهای و ریسک فاکتورها میتواند در مردان و زنان متفاوت باشد. در مردان، یکی از علل شایع پروکتیت، عفونتهای مقاربتی ناشی از روابط جنسی با همجنس (MSM) است. آمارهای پزشکی نشان میدهد که شیوع پروکتیت گونوکوکی یا کلامیدیایی در این گروه بیشتر است. همچنین، مردان مبتلا به سرطان پروستات که تحت پرتودرمانی قرار میگیرند، به دلیل مجاورت پروستات و رکتوم، ریسک بالایی برای ابتلا به پروکتیت رادیاسیون دارند.
در زنان، آناتومی لگن باعث تفاوتهایی در علل بیماری میشود. زنان نیز در معرض خطر پروکتیت ناشی از عفونتهای مقاربتی هستند، اما مکانیسم انتقال ممکن است متفاوت باشد. همچنین، زنان مبتلا به سرطانهای زنانه (مانند سرطان دهانه رحم یا رحم) که نیاز به پرتودرمانی دارند، بسیار مستعد ابتلا به پروکتیت هستند زیرا رحم و دهانه آن دقیقاً جلوی رکتوم قرار دارند و اشعه تابانده شده به تومور میتواند به رکتوم نیز برخورد کند.

تفاوت دیگر در شیوع بیماریهای خودایمنی است. بیماریهای التهابی روده (مثل کولیت اولسراتیو) که از علل اصلی پروکتیت هستند، در هر دو جنس دیده میشوند اما الگوهای سنی و شدت آن ممکن است کمی متفاوت باشد. همچنین در زنان، تغییرات هورمونی در دوران قاعدگی میتواند علائم گوارشی و درد ناشی از پروکتیت را تشدید کند و گاهی تشخیص افتراقی با دردهای زنانه (مثل اندومتریوز که به روده گسترش یافته) را دشوار سازد.
در نهایت، ملاحظات تشخیصی نیز ممکن است متفاوت باشد. در زنان، پزشک باید مطمئن شود که علائم (مانند ترشح یا خونریزی) منشأ واژینال ندارند و دقیقاً از رکتوم هستند. این امر نیاز به دقت بیشتر در شرح حال و معاینه دارد. درمان در هر دو جنس مشابه است، اما حمایتهای روانی و جنسیتی ممکن است بسته به نیازهای خاص هر گروه متفاوت باشد.
درمان دارویی پروکتیت
درمان دارویی پروکتیت کاملاً وابسته به علت ایجادکننده آن است. هدف اصلی درمان، کاهش التهاب، کنترل علائم و ریشهکن کردن عامل بیماریزا است. پزشک بر اساس نتایج آزمایشها، یکی از استراتژیهای درمانی زیر را انتخاب میکند.
اگر علت پروکتیت عفونت باکتریایی (مانند بیماریهای مقاربتی) باشد، آنتیبیوتیکها خط اول درمان هستند. نوع آنتیبیوتیک تجویز شده به نوع باکتری بستگی دارد. مثلاً برای سیفلیس از پنیسیلین و برای گونوره از سفتریاکسون استفاده میشود. بسیار مهم است که دوره درمان آنتیبیوتیک کامل شود، حتی اگر علائم بهبود یابند، تا از عود عفونت و ایجاد مقاومت دارویی جلوگیری شود. اگر عفونت ویروسی باشد (مثل هرپس)، داروهای ضدویروس مانند آسیکلوویر تجویز میشوند.
در مواردی که پروکتیت ناشی از بیماریهای التهابی روده (IBD) مانند کولیت اولسراتیو یا کرون باشد، هدف سرکوب سیستم ایمنی و کاهش التهاب است. داروهای ضدالتهابی مانند “مسالامین” (Mesalamine) که از مشتقات ۵-ASA هستند، بسیار پرکاربردند. این داروها میتوانند به صورت خوراکی یا موضعی (شیاف و تنقیه) تجویز شوند. استفاده از فرمهای موضعی (رکتال) معمولاً موثرتر است زیرا دارو مستقیماً روی بافت ملتهب قرار میگیرد و عوارض سیستمیک کمتری دارد.
در موارد شدیدتر التهاب، ممکن است از کورتیکواستروئیدها (مانند پردنیزولون یا بودزوناید) استفاده شود. این داروها التهاب را سریع کاهش میدهند اما به دلیل عوارض جانبی، نباید به صورت طولانیمدت استفاده شوند. در موارد بسیار مقاوم، ممکن است نیاز به داروهای سرکوبکننده سیستم ایمنی قویتر یا داروهای بیولوژیک (مانند اینفلیکسیماب) باشد.
برای پروکتیت ناشی از پرتودرمانی، درمان کمی چالشبرانگیزتر است. استفاده از تنقیههای حاوی سوکرالفیت یا اسیدهای چرب کوتاه زنجیر میتواند به ترمیم مخاط کمک کند. گاهی اوقات از درمانهای حرارتی یا لیزر (مانند آرگون پلاسما) برای سوزاندن عروق خونریزیدهنده در رکتوم استفاده میشود. نرمکنندههای مدفوع نیز برای کاهش درد هنگام دفع تجویز میشوند.
درمان خانگی پروکتیت
اگرچه درمان اصلی پروکتیت پزشکی است، اما راهکارهای خانگی میتوانند به تسکین علائم و سرعت بخشیدن به روند بهبودی کمک کنند. توجه داشته باشید که این روشها جایگزین دارو نیستند، بلکه مکمل آن هستند.
یکی از موثرترین روشهای خانگی، استفاده از حمام نشیمن (Sitz Bath) است. نشستن در لگن آب گرم (نه داغ) به مدت ۱۵ تا ۲۰ دقیقه، چند بار در روز، میتواند جریان خون در ناحیه مقعد را افزایش داده و اسپاسم عضلانی را کاهش دهد. این کار باعث تسکین درد و کاهش احساس ناراحتی میشود. میتوان مقدار کمی نمک اپسوم به آب اضافه کرد، اما باید از شویندههای معطر و صابونهای قوی که باعث تحریک بیشتر میشوند، خودداری کرد.
مدیریت استرس نیز نقش مهمی دارد، به ویژه در پروکتیت ناشی از IBD. استرس میتواند شعلهور شدن التهاب را تحریک کند. تکنیکهای آرامسازی مانند تنفس عمیق، یوگا و مدیتیشن میتوانند به کاهش تنشهای شکمی و لگنی کمک کنند.
پرهیز از دستکاری ناحیه و استفاده از دستمال توالتهای زبر بسیار مهم است. بهتر است پس از اجابت مزاج، ناحیه را با آب ولرم شسته و به آرامی با یک حوله نرم یا دستمال مرطوب بدون الکل و عطر خشک کنید. مالش دادن ناحیه میتواند باعث خونریزی و درد بیشتر شود. پوشیدن لباس زیر نخی و گشاد نیز به گردش هوا کمک کرده و از تعریق و تحریک پوست جلوگیری میکند.
رژیم غذایی مناسب برای پروکتیت
تغذیه نقش مستقیمی در مدیریت علائم پروکتیت دارد، زیرا هر چه میخورید نهایتاً از رکتوم عبور میکند. هدف از رژیم غذایی در دوران شعلهوری بیماری، کاهش حجم و سفتی مدفوع و پرهیز از تحریک روده است.
رژیم غذایی “کم باقیمانده” (Low Residue Diet) اغلب توصیه میشود. این رژیم شامل غذاهایی است که فیبر کمتری دارند و راحتتر هضم میشوند. نان سفید، برنج سفید، ماکارونی، سیبزمینی پوست کنده، مرغ و ماهی پخته شده (بدون سرخ کردن)، و تخم مرغ گزینههای خوبی هستند. سبزیجات و میوهها باید کاملاً پخته باشند و پوست و دانه آنها جدا شود. برای مثال، کمپوت سیب یا هویج پخته بهتر از سیب و هویج خام تحمل میشوند.
باید از غذاهایی که باعث تحریک روده یا افزایش گاز و اسهال میشوند، به شدت پرهیز کرد. غذاهای تند و پرادویه، کافئین (قهوه، چای غلیظ، نوشابه)، الکل، و محصولات لبنی (در صورت عدم تحمل لاکتوز) میتوانند علائم را بدتر کنند. همچنین غذاهای نفاخ مانند حبوبات، کلم، و پیاز خام ممکن است باعث درد شکمی شوند.
هیدراتاسیون یا نوشیدن آب کافی بسیار حیاتی است. کمآبی میتواند منجر به یبوست شود که دفع مدفوع سفت را برای رکتوم ملتهب، دردناک و خونریزیدهنده میکند. نوشیدن آب فراوان در طول روز به نرم ماندن مدفوع کمک میکند. وعدههای غذایی باید کوچک و متعدد باشند؛ خوردن حجم زیاد غذا در یک وعده میتواند فشار زیادی به دستگاه گوارش وارد کند.
عوارض و خطرات پروکتیت
اگر پروکتیت درمان نشود یا به درستی مدیریت نگردد، میتواند منجر به عوارض جدی شود که کیفیت زندگی بیمار را به شدت کاهش میدهد. یکی از شایعترین عوارض، کمخونی (آنمی) است. خونریزیهای مزمن و مداوم از رکتوم، هرچند کم باشد، در درازمدت باعث کاهش سطح آهن و هموگلوبین خون میشود. این مسئله باعث احساس خستگی مفرط، سرگیجه و تنگی نفس میگردد.
ایجاد زخمهای عمیق (Ulcers) در پوشش رکتوم یکی دیگر از خطرات است. این زخمها ممکن است عفونی شوند و آبسه ایجاد کنند. در موارد شدید، التهاب میتواند باعث ایجاد فیستول شود. فیستول یک مجرای غیرطبیعی است که ممکن است بین رکتوم و پوست اطراف مقعد، یا بین رکتوم و اندامهای مجاور (مانند واژن در زنان) ایجاد شود. درمان فیستولها اغلب پیچیده است و ممکن است نیاز به جراحی داشته باشد.
تنگی رکتوم (Stricture) عارضه دیگری است که به دلیل التهاب مزمن و تشکیل بافت اسکار (جای زخم) رخ میدهد. این تنگی باعث باریک شدن مجرای رکتوم شده و دفع مدفوع را دشوار و دردناک میکند. در موارد پروکتیت ناشی از IBD، خطر اندکی برای ابتلا به سرطان روده در طولانی مدت وجود دارد، به همین دلیل پیگیری و غربالگری منظم ضروری است. همچنین گسترش عفونت به خون (سپسیس) در موارد عفونی درمان نشده، یک خطر تهدیدکننده حیات است.
پروکتیت در کودکان و دوران بارداری
پروکتیت در کودکان نسبتاً نادر است اما در صورت بروز نیاز به توجه ویژه دارد. شایعترین علت پروکتیت در نوزادان و شیرخواران، “پروکتیت آلرژیک” است که اغلب ناشی از حساسیت به پروتئین شیر گاو یا سویا در رژیم غذایی مادر (در نوزادان شیرمادرخوار) یا در شیر خشک است. این حالت معمولاً با رگههای خون در مدفوع ظاهر میشود و با اصلاح رژیم غذایی برطرف میگردد. در کودکان بزرگتر، باید احتمال بیماریهای التهابی روده (IBD) و متأسفانه احتمال سوءاستفاده جنسی نیز در نظر گرفته شود.
در دوران بارداری، پروکتیت میتواند چالشبرانگیز باشد. اگر مادری سابقه بیماری کولیت اولسراتیو داشته باشد، بارداری ممکن است باعث شعلهور شدن بیماری شود یا برعکس، بیماری خاموش بماند. نگرانی اصلی در بارداری، اثر داروها بر جنین است. خوشبختانه بسیاری از داروهای مورد استفاده برای پروکتیت (مانند مسالامین) در دوران بارداری ایمن تلقی میشوند، اما استفاده از آنها باید حتماً تحت نظر پزشک متخصص گوارش و زنان باشد.
پروکتیت فعال در بارداری میتواند خطر زایمان زودرس یا وزن کم هنگام تولد را افزایش دهد. بنابراین، کنترل التهاب در دوران بارداری اولویت دارد و نباید به بهانه بارداری درمان را قطع کرد. همچنین اگر پروکتیت ناشی از عفونت مقاربتی فعال (مثل تبخال یا گونوره) در هنگام زایمان وجود داشته باشد، ممکن است نیاز به سزارین باشد تا از انتقال عفونت به نوزاد جلوگیری شود.
طول درمان پروکتیت چقدر است؟
مدت زمان درمان پروکتیت به شدت متغیر است و مستقیماً به علت، شدت بیماری و پاسخ بدن فرد به درمان بستگی دارد. در موارد پروکتیت عفونی (ناشی از باکتری)، معمولاً با یک دوره آنتیبیوتیک که ممکن است از یک دوز واحد تا ۱۴ روز طول بکشد، بیماری کاملاً درمان میشود. علائم اغلب ظرف چند روز پس از شروع دارو بهبود مییابند، اما تکمیل دوره درمان برای ریشهکنی کامل عفونت ضروری است.
در مورد پروکتیت ناشی از بیماریهای التهابی روده (IBD)، درمان معمولاً طولانیمدت و گاهی مادامالعمر است. این بیماریها مزمن هستند و دورههای عود و بهبودی دارند. هدف درمان در اینجا، رساندن بیمار به فاز خاموشی (Remission) و نگهداری او در این وضعیت است. ممکن است بیمار نیاز باشد سالها داروهای نگهدارنده (مانند شیاف یا قرص مسالامین) مصرف کند تا از عود مجدد جلوگیری شود. قطع خودسرانه دارو اغلب باعث بازگشت سریع علائم میشود.
پروکتیت رادیاسیون (ناشی از پرتودرمانی) میتواند روند بهبودی کندتری داشته باشد. فرم حاد آن معمولاً چند هفته بعد از اتمام رادیوتراپی بهبود مییابد، اما فرم مزمن آن ممکن است ماهها یا سالها ادامه داشته باشد و به درمانهای مداوم و نگهدارنده نیاز پیدا کند. به طور کلی، پیگیری منظم و صبر در روند درمان، کلید اصلی موفقیت است.
پروکتیت رادیاسیون (پرتوی): یک چالش خاص
پروکتیت ناشی از رادیاسیون (Radiation Proctitis) به قدری شایع و مهم است که نیاز به بررسی جداگانه دارد. این عارضه در بیمارانی که تحت پرتودرمانی برای سرطانهای ناحیه لگن (پروستات، سرویکس، مثانه) قرار میگیرند، رخ میدهد. رکتوم به دلیل سلولهای با تقسیم سریع، به اشعه بسیار حساس است. آسیب میتواند “حاد” (در حین یا بلافاصله بعد از درمان) یا “مزمن” (ماهها تا سالها بعد) باشد.
در فاز حاد، علائم شامل اسهال، ترشح مخاط و زورپیچ است که معمولاً با پایان دوره پرتودرمانی فروکش میکند. اما فاز مزمن پیچیدهتر است. در این حالت، عروق خونی ریز و شکنندهای (Telangiectasia) روی سطح مخاط رکتوم تشکیل میشوند که با کوچکترین تماس (حتی عبور مدفوع) پاره شده و خونریزی میکنند. بافت رکتوم همچنین ممکن است فیبروتیک (سفت) شود که خاصیت ارتجاعی آن را کاهش میدهد.
درمان این نوع پروکتیت اغلب پلکانی است. ابتدا از درمانهای دارویی مانند انمای سوکرالفیت یا کورتون استفاده میشود. اگر خونریزی شدید باشد، از روشهای آندوسکوپیک مانند انعقاد با آرگون پلاسما (APC) استفاده میشود. در این روش، پزشک با استفاده از آندوسکوپ و جریان گاز آرگون، عروق خونریزیدهنده را میسوزاند و مسدود میکند. در موارد بسیار نادر و شدید که به هیچ درمانی پاسخ نمیدهد، ممکن است جراحی لازم شود. بیماران سرطانی باید آگاه باشند که خونریزی مقعدی بعد از رادیوتراپی لزوماً به معنای عود سرطان نیست و اغلب نشانه این عارضه جانبی است.
پیشگیری از پروکتیت
همیشه پیشگیری بهتر از درمان است، هرچند امکان پیشگیری از همه انواع پروکتیت وجود ندارد. برای پیشگیری از پروکتیت عفونی، ایمنسازی روابط جنسی مهمترین گام است. استفاده از کاندوم در تمامی انواع روابط جنسی (شامل رابطه مقعدی) خطر انتقال باکتریها و ویروسهای عامل پروکتیت را به شدت کاهش میدهد. پرهیز از روابط جنسی پرخطر و با شرکای متعدد نیز ریسک را پایین میآورد.
در مورد پروکتیت ناشی از IBD، از آنجا که علت دقیق این بیماریها (ژنتیک و سیستم ایمنی) قابل کنترل نیست، پیشگیری کامل ممکن نیست. اما با رعایت رژیم غذایی سالم، مدیریت استرس و پرهیز از مصرف سیگار (که به خصوص بیماری کرون را بدتر میکند)، میتوان دفعات عود بیماری را کاهش داد. مصرف منظم داروهای تجویز شده در دوران خاموشی بیماری، بهترین راه “پیشگیری ثانویه” برای جلوگیری از بازگشت علائم است.
برای بیمارانی که قرار است تحت پرتودرمانی قرار گیرند، تکنیکهای جدید رادیوتراپی (مانند IMRT) تلاش میکنند تا تابش اشعه به بافتهای سالم اطراف تومور (مانند رکتوم) را به حداقل برسانند. همچنین پزشکان ممکن است قبل از پرتودرمانی توصیههایی برای محافظت از روده داشته باشند. رعایت بهداشت فردی و اجتناب از یبوست مزمن نیز به حفظ سلامت عمومی رکتوم کمک میکند.
جمعبندی
پروکتیت یا التهاب راستروده، وضعیتی است که میتواند ناشی از عفونتها، بیماریهای خودایمنی یا عوارض درمانی باشد. این بیماری با علائمی همچون درد مقعدی، ترشحات، احساس دفع ناکامل (تنسموس) و خونریزی خود را نشان میدهد. تشخیص به موقع از طریق معاینه و آندوسکوپی، و افتراق آن از سایر بیماریهای ناحیه لگن بسیار حیاتی است. درمان پروکتیت طیف وسیعی از آنتیبیوتیکها برای موارد عفونی تا داروهای ضدالتهاب مانند مسالامین و کورتونها برای موارد کولیت اولسراتیو را شامل میشود.
رعایت رژیم غذایی کم باقیمانده، هیدراتاسیون کافی و پرهیز از محرکها در کنار درمان دارویی، سرعت بهبودی را افزایش میدهد. اگرچه طول درمان بسته به علت بیماری متغیر است، اما پیگیری مداوم و عدم قطع خودسرانه داروها، به ویژه در انواع مزمن، از عوارضی همچون کمخونی و تنگی رکتوم جلوگیری میکند. در نهایت، آگاهی از روشهای پیشگیری مانند رابطه جنسی ایمن و مدیریت سبک زندگی، نقشی کلیدی در حفظ سلامت دستگاه گوارش تحتانی ایفا میکند.

