بیماری پرولاپس دریچه میترال (Mitral Valve Prolapse – MVP)
پرولاپس دریچه میترال (Mitral Valve Prolapse – MVP)
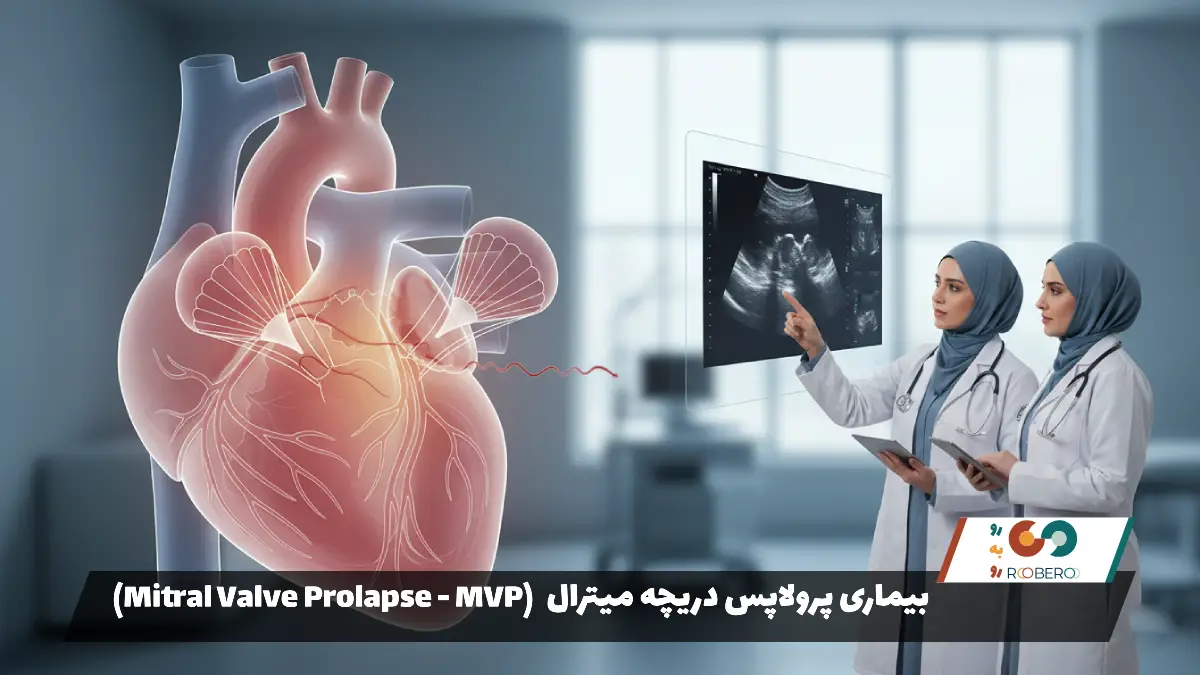
پرولاپس دریچه میترال که اغلب به عنوان “افتادگی دریچه میترال” نیز شناخته میشود، یکی از شایعترین اختلالات دریچهای قلب در جهان است. برای درک این بیماری، ابتدا باید ساختار و عملکرد طبیعی قلب را بشناسیم. دریچه میترال بین دهلیز چپ و بطن چپ قرار دارد و از دو بخش بافتی نازک به نام “لت” (Leaflet) تشکیل شده است. در یک قلب سالم، زمانی که بطن چپ منقبض میشود تا خون را به سراسر بدن پمپاژ کند، لتهای دریچه میترال به هم میرسند و کاملاً بسته میشوند تا مانع از بازگشت خون به دهلیز چپ شوند. اما در افراد مبتلا به پرولاپس، یک یا هر دو لت دریچه بزرگتر، ضخیمتر یا شلتر از حالت عادی هستند.
هنگامی که بطن چپ منقبض میشود، به جای اینکه لتها محکم بسته شوند و در یک سطح صاف قرار بگیرند، به سمت بالا و درون دهلیز چپ برجسته میشوند (مانند یک چتر نجات که باد در آن میافتد). این برجسته شدن یا “پرولاپس”، میتواند باعث شود که لبههای دریچه به خوبی روی هم قرار نگیرند و در نتیجه مقداری خون از لای آنها به عقب نشت کند که به این پدیده “نارسایی” یا “رگورژیتاسیون” میترال میگویند. اگرچه این توصیف مکانیکی ممکن است نگرانکننده به نظر برسد، اما واقعیت این است که در بسیاری از موارد، این وضعیت بسیار خفیف است و هیچگونه اختلال جدی در عملکرد پمپاژ قلب ایجاد نمیکند.
این بیماری یک طیف وسیع دارد؛ در یک سوی طیف، افرادی قرار دارند که تنها یک کلیک ساده در صدای قلبشان شنیده میشود و هیچ علامتی ندارند و ساختار دریچه تغییرات اندکی دارد. در سوی دیگر طیف، افرادی هستند که بافت دریچه آنها دچار تغییرات دژنراتیو شدید (تخریب بافتی) شده، طنابهای نگهدارنده دریچه کشیده یا پاره شدهاند و نشت خون به قدری شدید است که منجر به نارسایی قلبی میشود. درک این طیف گسترده بسیار مهم است، زیرا رویکرد درمانی و پیگیری پزشکی کاملاً به جایگاه بیمار در این طیف بستگی دارد. این بیماری اغلب جنبه ژنتیکی و ارثی دارد و به دلیل ضعف در بافت همبند دریچه رخ میدهد.
پیشگیری از پرولاپس دریچه میترال
وقتی صحبت از پیشگیری در بیماری پرولاپس دریچه میترال میشود، باید بین “پیشگیری از وقوع بیماری” و “پیشگیری از عوارض بیماری” تفاوت قائل شویم. از آنجا که علت اصلی پرولاپس دریچه میترال در اکثر موارد ژنتیکی و ناشی از یک اختلال در بافت همبند (تغییرات میکسوماتو) است، در حال حاضر هیچ راهی برای پیشگیری اولیه از ایجاد آن وجود ندارد. فرد با این زمینه ژنتیکی متولد میشود و دریچه به مرور زمان دچار تغییرات ساختاری میگردد. نمیتوان با رژیم غذایی خاص یا واکسن از ژنهایی که باعث ساختار متفاوت کلاژن در دریچه میشوند، جلوگیری کرد. بنابراین، تمرکز اصلی پزشکی بر “پیشگیری ثانویه” است، یعنی جلوگیری از بدتر شدن وضعیت و پیشگیری از بروز علائم آزاردهنده.

یکی از مهمترین جنبههای پیشگیری ثانویه، محافظت از دریچه در برابر عفونت است. اگرچه دستورالعملهای جدید پزشکی استفاده روتین از آنتیبیوتیک پیش از دندانپزشکی را برای تمام بیماران پرولاپس توصیه نمیکنند، اما رعایت بهداشت دهان و دندان بسیار حیاتی است. باکتریهای موجود در دهان و لثه میتوانند وارد جریان خون شوند و روی دریچهای که ساختار غیرطبیعی دارد بنشینند و باعث عفونت خطرناکی به نام اندوکاردیت شوند. بنابراین، مسواک زدن منظم، استفاده از نخ دندان و چکاپهای دورهای دندانپزشکی بهترین راه برای پیشگیری از این عارضه جدی است.
جنبه دیگر پیشگیری، مدیریت سبک زندگی برای جلوگیری از بروز علائم سیستم عصبی خودکار (اتونوم) است که در بسیاری از بیماران دیده میشود. بسیاری از کسانی که پرولاپس دارند، به مواد محرک حساستر هستند. پرهیز یا محدود کردن مصرف کافئین (قهوه، چای غلیظ، نوشابههای انرژیزا) و الکل میتواند از بروز تپش قلب و اضطراب جلوگیری کند. همچنین، کمآبی بدن میتواند علائم را تشدید کند، بنابراین نوشیدن آب کافی برای حفظ حجم خون و جلوگیری از افت فشار خون و سرگیجه ضروری است. کنترل استرس و اضطراب نیز نقش مهمی دارد، زیرا استرس باعث ترشح آدرنالین میشود که میتواند قلب حساس این افراد را تحریک کند.
علاوه بر این، کنترل فشار خون برای جلوگیری از فشار مضاعف بر دریچه میترال اهمیت دارد. فشار خون بالا باعث میشود بطن چپ با قدرت بیشتری منقبض شود و فشار بیشتری به دریچه وارد کند که میتواند پرولاپس را تشدید کرده و ریسک پارگی طنابهای دریچه را افزایش دهد. بنابراین، حفظ فشار خون در محدوده نرمال از طریق رژیم غذایی سالم، ورزش منظم و در صورت نیاز دارو، بخشی از استراتژی پیشگیری از پیشرفت بیماری است. چکاپهای منظم سالانه با پزشک متخصص قلب و انجام اکوکاردیوگرافی طبق صلاحدید پزشک، به شناسایی زودهنگام هرگونه تغییر در عملکرد دریچه یا شروع نارسایی کمک میکند تا بتوان قبل از آسیب دائمی به عضله قلب، مداخله درمانی انجام داد.
روشهای درمان پرولاپس دریچه میترال
درمان پرولاپس دریچه میترال کاملاً وابسته به شدت بیماری، میزان نارسایی (نشت خون) و علائم بیمار است. برای اکثریت قریب به اتفاق افرادی که تشخیص پرولاپس میترال دریافت میکنند اما هیچ علامتی ندارند و نارسایی دریچه آنها خفیف است، هیچ درمان خاصی لازم نیست. رویکرد درمانی در این گروه “انتظار هوشیارانه” (Watchful Waiting) است. این به معنای ویزیتهای منظم پزشکی و اکوکاردیوگرافیهای دورهای (مثلاً هر ۳ تا ۵ سال) برای پایش وضعیت دریچه است. پزشک صرفاً به بیمار اطمینان خاطر میدهد که قلبش سالم است و نیازی به محدودیت فعالیت ندارد. این اطمینان بخشی خود یک مرحله مهم درمانی است تا از اضطراب بیمورد بیمار جلوگیری شود.
زمانی که بیمار دارای علائم آزاردهنده مانند تپش قلب، درد قفسه سینه یا اضطراب است اما نارسایی دریچه شدید نیست، درمان دارویی آغاز میشود. هدف از درمان دارویی در این مرحله، ترمیم دریچه نیست (چرا که دارو نمیتواند ساختار فیزیکی دریچه را اصلاح کند)، بلکه هدف کنترل علائم است. استفاده از مسدودکنندههای گیرنده بتا (بتابلاکرها) رایجترین روش برای کنترل ضربان قلب و کاهش تپش قلب است. در مواردی که فرد سابقه سکته مغزی یا فیبریلاسیون دهلیزی داشته باشد، ممکن است داروهای رقیقکننده خون (ضدانعقاد) مانند وارفارین یا آسپرین تجویز شود تا از تشکیل لخته خون جلوگیری گردد.
اما اگر نارسایی دریچه شدید شود (Severe Regurgitation)، حتی اگر بیمار علائم زیادی نداشته باشد، یا اگر علائم نارسایی قلبی (تنگی نفس، خستگی مفرط) ظاهر شود، درمان اصلی و قطعی “جراحی” است. زمانبندی جراحی بسیار حیاتی است؛ جراحی باید قبل از اینکه عضله قلب دچار آسیب جبرانناپذیر و ضعف شود، انجام گیرد. دو روش اصلی جراحی وجود دارد: “ترمیم دریچه” (Mitral Valve Repair) و “تعویض دریچه” (Mitral Valve Replacement).

“ترمیم دریچه میترال” روش ارجح و استاندارد طلایی درمان است. در این روش، جراح بافت دریچه خودِ بیمار را حفظ میکند. این کار ممکن است شامل برداشتن قسمتهای اضافی و شل شده لتها، کوتاه کردن طنابهای تاندونی کشیده شده یا اضافه کردن طنابهای مصنوعی و قرار دادن یک حلقه (Ring) دور دریچه برای تنگ کردن دهانه آن باشد. مزیت ترمیم نسبت به تعویض این است که عملکرد قلب بهتر حفظ میشود، ریسک عفونت کمتر است و بیمار نیازی به مصرف مادامالعمر داروهای قوی ضدانعقاد ندارد. جراحان ماهر در مراکز پیشرفته معمولاً در بیش از ۹۰ درصد موارد موفق به ترمیم دریچه میشوند.
در مواردی که دریچه به شدت تخریب شده و قابل ترمیم نیست، جراح مجبور به “تعویض دریچه” میشود. دریچه آسیبدیده خارج شده و با یک دریچه مکانیکی (فلزی) یا بیولوژیکی (بافتی، معمولاً از گاو یا خوک) جایگزین میشود. دریچههای مکانیکی دوام بسیار بالایی دارند اما بیمار باید تا آخر عمر داروی وارفارین مصرف کند. دریچههای بافتی نیاز به وارفارین ندارند اما عمر محدودی دارند (۱۰ تا ۱۵ سال). روشهای جدیدتری مانند استفاده از گیره میترال (MitraClip) نیز وجود دارد که از طریق رگ پا و بدون باز کردن قفسه سینه انجام میشود و برای بیمارانی که ریسک جراحی باز برایشان بالاست، استفاده میشود.
نحوه تشخیص پرولاپس دریچه میترال
تشخیص پرولاپس دریچه میترال اغلب به صورت اتفاقی و در طی یک معاینه روتین پزشکی آغاز میشود. کلیدیترین و اولین ابزار تشخیص، گوشی پزشکی (استتوسکوپ) و گوش دادن دقیق پزشک به صداهای قلب است. در افراد مبتلا به پرولاپس، یک صدای بسیار مشخص و منحصربهفرد شنیده میشود که به آن کلیک میدسیستولیک (Mid-systolic Click) میگویند. این صدای کوتاه و تیز، ناشی از کشیده شدن ناگهانی طنابهای دریچه در لحظهای است که لتها به سمت عقب برجسته میشوند. اگر دریچه نشت خون (نارسایی) نیز داشته باشد، پزشک ممکن است پس از صدای کلیک، صدای “فوت” یا “هوهو” مانندی را بشنود که به آن “مورمور” (Murmur) میگویند. این صدا ناشی از جریان آشفته خون است که از دریچه بسته نشده به عقب برمیگردد.
یکی از ویژگیهای جالب پرولاپس میترال در معاینه فیزیکی، تغییر صدا با تغییر وضعیت بدن است. پزشک ممکن است از بیمار بخواهد که بنشیند، بایستد یا چمباتمه بزند. این حرکات حجم خون داخل قلب را تغییر میدهند و باعث میشوند زمان شنیده شدن صدای کلیک و شدت مورمور تغییر کند. این تغییرپذیری دینامیک، یکی از نشانههای قطعی برای تشخیص بالینی پرولاپس است و آن را از سایر مشکلات قلبی متمایز میکند. با این حال، معاینه فیزیکی به تنهایی برای تعیین شدت بیماری کافی نیست و نیاز به تصویربرداری دقیق است.
استاندارد طلایی و قطعیترین روش تشخیص، اکوکاردیوگرافی (سونوگرافی قلب) است. اکوکاردیوگرافی از امواج صوتی برای ایجاد تصویر متحرک از قلب استفاده میکند. در این تصویر، پزشک میتواند ضخامت لتهای دریچه را ببیند و میزان جابجایی (پرولاپس) آنها به داخل دهلیز چپ را دقیقاً اندازهگیری کند. بر اساس معیارهای استاندارد، اگر لتها بیش از ۲ میلیمتر به داخل دهلیز برجسته شوند، تشخیص پرولاپس تایید میشود. همچنین اکوکاردیوگرافی میزان نشت خون (شدت نارسایی) را مشخص میکند که برای تصمیمگیری درمانی بسیار مهم است.
در اکثر موارد، اکوکاردیوگرافی از روی قفسه سینه (TTE) کافی است. اما اگر تصاویر واضح نباشند یا نیاز به جزئیات بیشتری برای برنامهریزی جراحی باشد، ممکن است از “اکوکاردیوگرافی از راه مری” (TEE) استفاده شود. در این روش، لوله اکو وارد مری بیمار میشود و چون مری دقیقاً پشت قلب قرار دارد، تصاویری با وضوح بسیار بالا از دریچه میترال ارائه میدهد. علاوه بر اکو، ممکن است از نوار قلب (ECG) برای بررسی ضربانهای نامنظم و آریتمیها استفاده شود. در بیمارانی که شکایت اصلی آنها تپش قلب است، پزشک ممکن است از دستگاه هولتر مانیتورینگ استفاده کند که ریتم قلب را برای ۲۴ یا ۴۸ ساعت ضبط میکند تا آریتمیهای گذرایی که در لحظه ویزیت وجود ندارند، ثبت شوند. در موارد نادر، امآرآی (MRI) قلب نیز برای ارزیابی دقیقتر ساختمان دریچه و عضله قلب به کار میرود.
نشانههای بیماری پرولاپس دریچه میترال
یکی از ویژگیهای مرموز پرولاپس دریچه میترال این است که شدت علائم لزوماً با شدت بیماری همخوانی ندارد. بسیاری از افراد مبتلا به پرولاپس شدید ممکن است کاملاً بیعلامت باشند، در حالی که فردی با پرولاپس خفیف ممکن است علائم آزاردهندهای را تجربه کند. شایعترین سناریو این است که فرد هیچ نشانهای ندارد و بیماری او در یک معاینه تصادفی کشف میشود. با این حال، مجموعهای از علائم وجود دارد که به نام “سندرم پرولاپس دریچه میترال” شناخته میشوند و بیشتر ناشی از اختلال در تنظیم سیستم عصبی خودکار هستند تا مشکل مکانیکی دریچه.
شایعترین علامت گزارش شده، تپش قلب (Palpitations) است. بیماران اغلب احساس میکنند که قلبشان میکوبد، میلرزد، یا یک ضربان را جا میاندازد. این احساس میتواند در حالت استراحت، پس از ورزش یا در زمان استرس رخ دهد. گاهی اوقات این تپشها ناشی از ضربانهای زودرس (PVC) هستند که معمولاً بیخطرند، اما گاهی ممکن است نشاندهنده آریتمیهای دهلیزی باشند. اضطراب و حملات پانیک نیز در این بیماران شیوع بالایی دارد که میتواند چرخه معیوبی از تپش قلب و ترس را ایجاد کند.
درد قفسه سینه یکی دیگر از شکایات رایج است. برخلاف درد آنژین صدری (ناشی از گرفتگی عروق کرونر) که با فعالیت بدتر میشود و فشارنده است، درد قفسه سینه در پرولاپس میترال معمولاً تیز، سوزشی یا مبهم است و ممکن است ساعتها طول بکشد و ارتباط مستقیمی با فعالیت فیزیکی نداشته باشد. این درد معمولاً خطرناک نیست اما میتواند برای بیمار بسیار نگرانکننده باشد. خستگی مفرط و عدم تحمل ورزش نیز ممکن است دیده شود، که بخشی از آن میتواند ناشی از اختلال در تنظیم فشار خون و ضربان قلب توسط سیستم عصبی باشد.
تنگی نفس، به ویژه در هنگام دراز کشیدن یا فعالیت بدنی، میتواند نشانهای از پیشرفت بیماری و نارسایی دریچه باشد. اگر خون زیادی به عقب نشت کند، فشار در ریهها بالا میرود و باعث احساس تنگی نفس میشود. سرگیجه یا احساس سبکی سر، به خصوص هنگام برخاستن ناگهانی از جا (افت فشار خون وضعیتی)، نیز در بیماران مبتلا به سندرم پرولاپس شایع است. برخی بیماران همچنین از سردردهای میگرنی رنج میبرند. اگر بیماری وارد فاز نارسایی شدید شود، علائم نارسایی قلب مانند ورم پاها و شکم نیز ممکن است ظاهر شوند.
اسمهای دیگر بیماری پرولاپس دریچه میترال
این بیماری در طول تاریخ پزشکی با نامهای متعددی شناخته شده است که هر کدام به جنبهای از پاتولوژی، کاشف بیماری یا صدای شنیده شده در قلب اشاره دارند. شناختن این نامها به بیمار کمک میکند تا در صورت مواجهه با مقالات مختلف یا شنیدن اصطلاحات متفاوت از پزشکان، دچار سردرگمی نشود. نام رسمی و علمی همان “Mitral Valve Prolapse” یا MVP است. اما یکی از مشهورترین نامهای دیگر آن، سندرم بارلو (Barlow’s Syndrome) است. این نام به افتخار دکتر جان بارلو، متخصص قلب آفریقای جنوبی است که در دهه ۱۹۶۰ مطالعات گستردهای روی این بیماری انجام داد و ماهیت آن را توصیف کرد. معمولاً زمانی که دریچه بسیار ضخیم و تغییر شکل یافته است، از اصطلاح بیماری بارلو استفاده میشود.
نام رایج دیگر، سندرم دریچه شل (Floppy Valve Syndrome) است. این نام توصیفی دقیق از ظاهر فیزیکی لتهای دریچه در حین جراحی یا اتوپسی است. در این بیماران، بافت دریچه استحکام خود را از دست داده و حالتی شل و ول پیدا کرده است که باعث میشود به راحتی به سمت عقب برگردد. اصطلاح مشابه دیگر “دریچه میترال میکسوماتو” (Myxomatous Mitral Valve) است. میکسوماتو یک اصطلاح پاتولوژی است که به تغییرات بافتی در لایه میانی دریچه اشاره دارد، جایی که تجمع مواد پروتئوگلیکان باعث ضخیم و ژلاتینی شدن دریچه میشود.
گاهی اوقات بیماری بر اساس صدای شنیده شده نامگذاری میشود، مانند “سندرم کلیک-مورمور” (Click-Murmur Syndrome). همانطور که قبلاً ذکر شد، کلیک و مورمور یافتههای صوتی کلاسیک این بیماری هستند. نام توصیفی دیگر “دریچه میترال چتری” یا “بیلوئینگ” (Billowing Mitral Valve) است. واژه Billowing به حرکت بادبان یا پارچه در باد اشاره دارد و دقیقاً حرکت لتهای دریچه را که مانند بادبان در دهلیز چپ باد میکنند، توصیف میکند.
در برخی متون تخصصی ممکن است با اصطلاحاتی مانند “سندرم افتادگی دریچه میترال” یا به سادگی “افتادگی دریچه قلب” نیز مواجه شوید که معادل فارسی Prolapse هستند. همچنین تمایزی بین “پرولاپس کلاسیک” (که در آن لتها ضخیم هستند – بیش از ۵ میلیمتر) و “پرولاپس غیرکلاسیک” (که لتها ضخامت نرمال دارند اما دچار افتادگی میشوند) وجود دارد. دانستن این نامها به درک بهتر گزارشهای پزشکی و اکوکاردیوگرافی کمک میکند.
تفاوت بیماری پرولاپس دریچه میترال در مردان و زنان
در گذشته تصور میشد که پرولاپس دریچه میترال در زنان بسیار شایعتر از مردان است. مطالعات قدیمیتر شیوع بالایی را در زنان جوان گزارش میکردند. اما با پیشرفت تکنولوژی اکوکاردیوگرافی و تعریف دقیقتر معیارهای تشخیص، مطالعات جدید (مانند مطالعه فرامینگهام) نشان دادهاند که شیوع واقعی بیماری در مردان و زنان تقریباً برابر است و یا تفاوت اندکی وجود دارد. با این حال، “نحوه بروز” و “سیر بیماری” در دو جنس تفاوتهای قابل توجهی دارد.
زنان مبتلا به پرولاپس دریچه میترال، بیشتر تمایل دارند که علائم بالینی و سابجکتیو (ذهنی) داشته باشند. یعنی زنان بیشتر از تپش قلب، اضطراب، درد قفسه سینه، خستگی و سرگیجه شکایت میکنند، حتی اگر نارسایی دریچه آنها خفیف باشد. این مجموعه علائم که به عنوان دیساتونومی (Dysautonomia) شناخته میشود، در زنان جوان و لاغراندام شایعتر است. به همین دلیل، زنان ممکن است زودتر به پزشک مراجعه کنند، اما اغلب به دلیل ماهیت مبهم علائم، ممکن است تشخیص آنها با مسائل روانی یا استرس اشتباه گرفته شود. در زنان، ساختار دریچه اغلب کمتر دچار تغییرات شدید ضخامت میشود.
در مقابل، مردان معمولاً علائم کمتری در مراحل اولیه دارند و ممکن است سالها از بیماری خود بیخبر باشند. اما مطالعات نشان میدهد که مردان (به ویژه مردان بالای ۵۰ سال) بیشتر در معرض خطر ابتلا به فرمهای شدید بیماری هستند. یعنی احتمال اینکه پرولاپس در مردان منجر به پارگی طنابهای تاندونی، نارسایی شدید دریچه (Severe MR) و نیاز به جراحی تعویض یا ترمیم دریچه شود، بیشتر است. به عبارت دیگر، زنان بیشتر “علامت” دارند و مردان بیشتر دچار “عوارض ساختاری” شدید میشوند.
این تفاوت جنسیتی در مدیریت بیماری نیز تاثیرگذار است. پزشکان باید نسبت به شکایات زنان دقیق باشند و آنها را نادیده نگیرند، و در مورد مردان، حتی در صورت عدم وجود علائم، پیگیریهای منظم اکوکاردیوگرافی را جدی بگیرند تا قبل از تخریب شدید دریچه، مداخله لازم انجام شود. همچنین پاسخ به درمانهای دارویی ممکن است متفاوت باشد و زنان ممکن است نیاز بیشتری به مدیریت علائم اضطرابی و اتونوم داشته باشند.
علت ابتلا به پرولاپس دریچه میترال
علت اصلی و بنیادین پرولاپس دریچه میترال در اکثر موارد، یک اختلال ساختاری در بافت همبند است که ماهیت ژنتیکی دارد. این حالت را “پرولاپس اولیه” مینامند. در سطح میکروسکوپی، لتهای دریچه میترال از سه لایه تشکیل شدهاند. در بیماری پرولاپس، لایه میانی که “اسپونجیوزا” (Spongiosa) نام دارد، دچار تغییر میشود. سلولها مقدار زیادی پروتئوگلیکان (مواد ژلاتینی) ترشح میکنند که باعث میشود لایه کلاژنی و مستحکم دریچه (فیبروزا) از هم گسسته شود. این فرآیند که “دژنرسانس میکسوماتو” نام دارد، باعث میشود لتها ضخیم، حجیم و در عین حال ضعیف و کشسانی شوند.
وراثت نقش پررنگی در این بیماری دارد. مطالعات نشان دادهاند که پرولاپس میترال اغلب به صورت اتوزومال غالب به ارث میرسد. این بدان معناست که اگر یکی از والدین مبتلا باشد، احتمال انتقال ژن به فرزند ۵۰ درصد است. ژنهای مختلفی مانند FLNA (فیلامین A) در کروموزوم X و ژنهای دیگر در کروموزومهای ۱۱، ۱۳ و ۱۶ با این بیماری مرتبط شناخته شدهاند. با این حال، نفوذ ژن متغیر است، یعنی ممکن است فرد ژن را داشته باشد اما علائم خفیفی نشان دهد.
علاوه بر نوع اولیه، پرولاپس دریچه میترال میتواند “ثانویه” باشد، یعنی بخشی از یک بیماری بافت همبند وسیعتر در بدن باشد. بیماریهای ژنتیکی خاصی مانند سندرم مارفان (Marfan Syndrome) و سندرم اهلرز-دانلوس (Ehlers-Danlos Syndrome) که کلاژن و بافت همبند کل بدن را تحت تاثیر قرار میدهند، ارتباط بسیار قوی با پرولاپس میترال دارند. در این سندرمها، علاوه بر دریچه قلب، اسکلت، چشمها و پوست نیز درگیر هستند. همچنین بیماریهای دیگری مانند استئوژنز ایمپرفکتا (استخوانسازی ناقص) و بیماری کلیه پلیکیستیک بالغین نیز با شیوع بالاتر پرولاپس همراه هستند.
گاهی اوقات پرولاپس میتواند ناشی از آسیب به ساختار قلب باشد، مثلاً پس از تب روماتیسمی (هرچند روماتیسم بیشتر باعث تنگی میشود تا پرولاپس) یا پس از سکته قلبی که عضلات پاپیلاری (نگهدارنده طنابها) آسیب میبینند. اما شایعترین علت همچنان همان تغییرات ژنتیکی و دژنراتیو بافت خود دریچه است که بدون هیچ علت خارجی و به مرور زمان رخ میدهد.
درمان دارویی پرولاپس دریچه میترال
همانطور که پیشتر اشاره شد، دارو نمیتواند دریچه را “درمان” کند یا افتادگی آن را برطرف سازد. درمان دارویی در MVP برای مدیریت علائم و پیشگیری از عوارض است. پایه اصلی درمان دارویی برای بیمارانی که دچار تپش قلب، درد قفسه سینه یا اضطراب هستند، دسته دارویی بتابلاکرها (Beta-blockers) است. داروهایی مانند پروپرانولول، متوپرولول یا آتنولول با مسدود کردن اثر آدرنالین بر روی قلب، ضربان قلب را آرام میکنند و قدرت انقباض را تعدیل مینمایند. این کار باعث میشود احساس کوبش قلب کاهش یابد و زمان پر شدن قلب بهبود یابد. بتابلاکرها در تسکین دردهای قفسه سینه غیرآنژینی و کاهش اضطراب فیزیکی بیماران بسیار موثرند.
در برخی موارد که بیماران نمیتوانند بتابلاکر مصرف کنند (مثلاً به دلیل آسم)، ممکن است از مسدودکنندههای کانال کلسیم مانند وراپامیل یا دیلتیازم استفاده شود. این داروها نیز اثر مشابهی در کنترل ضربان قلب دارند. اگر بیمار دچار آریتمیهای جدیتری باشد، ممکن است داروهای ضدآریتمی تخصصیتری تجویز شود، هرچند این موارد نادر است و اکثر بیماران با همان بتابلاکر کنترل میشوند.
استفاده از داروهای ضدانعقاد (رقیقکننده خون) مانند وارفارین، دابیگاتران یا ریواروکسابان، معمولاً برای بیمارانی که فقط پرولاپس ساده دارند، لازم نیست. اما اگر پرولاپس همراه با فیبریلاسیون دهلیزی (AFib) باشد، ریسک سکته مغزی بالا میرود و مصرف این داروها ضروری میشود. همچنین اگر بیمار سابقه حملات ایسکمیک گذرا (TIA) یا سکته مغزی داشته باشد، ممکن است آسپرین روزانه تجویز شود. قبلاً آنتیبیوتیک پیشگیریکننده قبل از دندانپزشکی برای همه تجویز میشد، اما اکنون فقط برای کسانی که سابقه اندوکاردیت (عفونت قبلی دریچه) یا ترمیم دریچه با مواد مصنوعی دارند، توصیه میشود.
برخی پزشکان مکمل منیزیم را برای بیمارانی که سطح منیزیم خونشان پایین است یا علائم شدید تپش قلب و خستگی دارند، پیشنهاد میکنند. منیزیم میتواند به ثبات الکتریکی قلب و کاهش علائم سندرم پرولاپس کمک کند. همچنین در صورت وجود اضطراب شدید و حملات پانیک، ممکن است داروهای ضداضطراب (مانند بنزودیازپینها یا SSRIها) به صورت کوتاهمدت یا بلندمدت تحت نظر روانپزشک تجویز شوند تا چرخه استرس و تپش قلب شکسته شود.
درمان خانگی پرولاپس دریچه میترال
مدیریت خانگی و تغییرات سبک زندگی نقشی اساسی در کنترل “سندرم” پرولاپس میترال دارد. یکی از مهمترین اقدامات، هیدراتاسیون یا نوشیدن آب کافی است. بسیاری از بیماران مبتلا به پرولاپس دارای حجم خون نسبتاً پایین یا فشار خون پایین هستند. کمآبی بدن باعث میشود بدن برای حفظ فشار خون آدرنالین بیشتری ترشح کند که منجر به تپش قلب و احساس ضعف میشود. نوشیدن حداقل ۸ لیوان آب در روز، به ویژه در هوای گرم یا حین ورزش، میتواند به طرز چشمگیری علائم را کاهش دهد.
مدیریت رژیم غذایی و حذف محرکها یک درمان خانگی موثر است. ترک سیگار الزامی است، زیرا نیکوتین یک محرک قوی قلب و عروق است. کاهش مصرف کافئین (قهوه، شکلات تلخ، چای پررنگ، نوشابه) نیز بسیار کمککننده است. بیماران باید آزمون و خطا کنند؛ برخی ممکن است با یک فنجان قهوه مشکلی نداشته باشند، در حالی که برخی دیگر با مقدار کمی کافئین دچار تپش قلب شدید میشوند. اجتناب از داروهای بدون نسخه حاوی محرک (مانند برخی داروهای سرماخوردگی که سودوافدرین دارند) نیز توصیه میشود.
ورزش منظم اما ملایم یکی دیگر از راهکارهای خانگی است. ورزشهای هوازی (مانند پیادهروی، شنا، دوچرخهسواری سبک) باعث تقویت سیستم قلبی-عروقی و تنظیم سیستم عصبی اتونوم میشوند. با این حال، بیماران باید از فعالیتهای ناگهانی و بسیار شدید که باعث نفستنگی شدید میشود پرهیز کنند مگر با مشورت پزشک. اگر هنگام ورزش دچار سرگیجه یا درد سینه شدند، باید متوقف شوند. یوگا و تکنیکهای مدیتیشن نیز برای کاهش سطح استرس و آرامسازی سیستم عصبی سمپاتیک بسیار مفید گزارش شدهاند.
خواب کافی و منظم نیز برای این بیماران حیاتی است. خستگی ناشی از بیخوابی میتواند آستانه تحریک قلب را پایین بیاورد و باعث تشدید آریتمیها شود. همچنین آموزش مانورهای واگال (مانند زور زدن آرام شبیه اجابت مزاج یا سرفه کردن) میتواند به برخی بیماران کمک کند تا تپش قلب ناگهانی خود را در خانه متوقف کنند، البته این کار باید با آموزش پزشک انجام شود.
رژیم غذایی مناسب برای پرولاپس دریچه میترال
هیچ رژیم غذایی جادویی وجود ندارد که پرولاپس دریچه را درمان کند، اما تغذیه صحیح میتواند علائم را به حداقل برساند. تمرکز اصلی باید بر روی غذاهایی باشد که سیستم عصبی و ریتم قلب را تثبیت میکنند. مصرف مواد غذایی حاوی منیزیم بالا بسیار توصیه میشود. منیزیم یک الکترولیت کلیدی برای آرامسازی عضلات و تنظیم ضربان قلب است. منابع خوب منیزیم شامل بادام، اسفناج، آووکادو، حبوبات، موز و غلات کامل هستند. کمبود منیزیم میتواند علائم تپش قلب و اضطراب را در بیماران MVP تشدید کند.
حفظ سطح قند خون پایدار نیز مهم است. افت قند خون (هیپوگلیسمی) باعث ترشح آدرنالین میشود که محرک علائم پرولاپس است. بنابراین، بیماران باید از حذف وعدههای غذایی پرهیز کنند و به جای مصرف مقدار زیادی قندهای ساده (شیرینی، نوشابه) که باعث نوسان شدید قند خون میشود، از کربوهیدراتهای پیچیده و پروتئین استفاده کنند و وعدههای غذایی کوچک و متعدد داشته باشند.
در مورد مصرف نمک، توصیه متفاوت است. برخلاف اکثر بیماران قلبی که باید نمک را محدود کنند، برخی بیماران جوان مبتلا به پرولاپس که فشار خون پایین و سرگیجه دارند (افت فشار ارتوستاتیک)، ممکن است با نظر پزشک نیاز به مصرف مقدار متعادلی نمک داشته باشند تا فشار خونشان حفظ شود. اما اگر بیمار دچار نارسایی میترال و نارسایی قلبی شده باشد، قطعاً باید رژیم کمنمک را رعایت کند. بنابراین مشاوره با پزشک در مورد میزان نمک مصرفی ضروری است.
همچنین باید از غذاهای نفاخ و سنگین که باعث فشار به دیافراگم و قلب میشوند پرهیز کرد، زیرا نفخ معده میتواند احساس تپش قلب را تقلید یا تشدید کند. الکل نیز به عنوان یک سم برای عضله قلب و محرک آریتمی باید به شدت محدود یا حذف شود. به طور کلی، یک رژیم غذایی متعادل مدیترانهای شامل میوه، سبزی، روغن زیتون و ماهی برای سلامت عمومی قلب این بیماران ایدهآل است.
عوارض و خطرات پرولاپس دریچه میترال
اگرچه پرولاپس دریچه میترال در اکثر افراد یک وضعیت خوشخیم است و طول عمر طبیعی را تحت تاثیر قرار نمیدهد، اما میتواند عوارضی ایجاد کند که نیازمند توجه است. مهمترین و شایعترین عارضه، پیشرفت به سمت نارسایی شدید دریچه میترال (Mitral Regurgitation) است. با گذشت زمان، لتها ممکن است شلتر شوند یا طنابهای تاندونی پاره شوند. این باعث نشت حجم زیادی خون به دهلیز میشود که به مرور زمان باعث بزرگ شدن دهلیز و بطن چپ، افزایش فشار ریوی و در نهایت نارسایی احتقانی قلب میشود. این روند معمولاً سالها طول میکشد.
عارضه جدی دیگر، اندوکاردیت عفونی است. دریچهای که پرولاپس دارد، سطح ناصافی دارد و جریان خون آشفته ایجاد میکند. این شرایط محیط مناسبی برای نشستن باکتریهایی که وارد خون شدهاند فراهم میکند. عفونت دریچه میتواند باعث تخریب شدید دریچه، سکته مغزی و حتی مرگ شود. به همین دلیل پیشگیری و درمان سریع عفونتها بسیار مهم است.
آریتمیها یا نامنظمیهای ضربان قلب نیز از عوارض شایع هستند. فیبریلاسیون دهلیزی (AFib) شایعترین آریتمی پایدار است که خطر سکته مغزی را افزایش میدهد. ضربانهای زودرس بطنی (PVC) نیز شایع هستند که معمولاً خطرناک نیستند اما آزاردهندهاند. در موارد بسیار نادر، پرولاپس میترال با ایست قلبی ناگهانی (Sudden Cardiac Death) مرتبط دانسته شده است. این اتفاق بسیار نادر است و معمولاً در افرادی رخ میدهد که پرولاپس شدید دو لتی، نارسایی شدید و تغییرات خاص در نوار قلب (مانند فیبروز عضله پاپیلاری) دارند. پدیده “Mitral Annular Disjunction” (جدا شدن حلقه میترال) یک یافته جدیدتر است که با خطر بالاتر آریتمیهای بطنی مرتبط است. پزشکان با شناسایی بیماران پرخطر، آنها را تحت نظارت دقیقتری قرار میدهند.
پرولاپس دریچه میترال در کودکان و در دوران بارداری
در کودکان و نوجوانان، پرولاپس دریچه میترال کمتر از بزرگسالان دیده میشود. اگر کودکی تشخیص پرولاپس دریافت کند، پزشک معمولاً به دنبال بیماریهای زمینهای ژنتیکی مانند سندرم مارفان یا اهلرز-دانلوس میگردد، زیرا پرولاپس ایزوله در کودکی نادر است. علائم در کودکان ممکن است شامل درد قفسه سینه، تپش قلب یا سرگیجه باشد. خوشبختانه سیر بیماری در کودکان معمولاً کند است و نیاز به جراحی در سنین پایین بسیار نادر میباشد، مگر در موارد شدید ژنتیکی. کودکان مبتلا معمولاً منعی برای فعالیتهای ورزشی ندارند، مگر اینکه نارسایی شدید داشته باشند که در آن صورت از ورزشهای رقابتی سنگین منع میشوند.
دوران بارداری برای اکثر زنان مبتلا به پرولاپس دریچه میترال بدون مشکل سپری میشود و بارداری موفقیتآمیز است. با این حال، بارداری فشار مضاعفی بر قلب وارد میکند (حجم خون و ضربان قلب افزایش مییابد). در زنانی که نارسایی دریچه دارند، این افزایش بار ممکن است باعث تشدید علائم تنگی نفس یا خستگی شود. بسیار مهم است که خانمهای مبتلا قبل از بارداری یک اکوکاردیوگرافی کامل انجام دهند تا شدت بیماری مشخص شود.
در طول بارداری، پیگیری منظم توسط متخصص قلب و زنان ضروری است. اگر بیمار نیاز به بتابلاکر داشته باشد، پزشک دارویی را انتخاب میکند که کمترین خطر را برای جنین داشته باشد. زایمان طبیعی (واژینال) معمولاً روش ارجح و ایمن است و نیازی به سزارین صرفاً به دلیل پرولاپس نیست، مگر اینکه مشکل مامایی وجود داشته باشد. آنتیبیوتیک پیشگیریکننده در هنگام زایمان معمولاً فقط برای موارد پرخطر خاص توصیه میشود. خطر وراثت بیماری به نوزاد وجود دارد (حدود ۵۰ درصد)، اما اکثر نوزادان متولد شده مشکل جدی نخواهند داشت.
طول درمان پرولاپس دریچه میترال چقدر است
پرولاپس دریچه میترال یک وضعیت آناتومیک و ساختاری است، بنابراین مانند یک عفونت نیست که با یک دوره آنتیبیوتیک درمان شود و تمام شود. این یک وضعیت مادامالعمر است. وقتی فردی با تشخیص MVP روبرو میشود، باید بداند که این تشخیص تا پایان عمر همراه او خواهد بود. با این حال، “طول درمان” به معنای “مدت زمان مصرف دارو” نیست. بسیاری از بیماران هیچ دارویی مصرف نمیکنند و فقط تحت نظر هستند.
اگر بیمار نیاز به جراحی پیدا کند، عمل جراحی (به ویژه ترمیم دریچه) میتواند مشکل مکانیکی را به طور کامل حل کند. پس از یک ترمیم موفق، امید به زندگی بیمار برابر با افراد عادی جامعه میشود. با این حال، حتی پس از جراحی نیز بیمار باید سالانه چکاپ شود تا عملکرد دریچه ترمیم شده یا تعویض شده بررسی گردد.
بنابراین، دیدگاه صحیح این است که پرولاپس میترال یک “بیماری مزمن” است که نیاز به “مدیریت” دارد نه “درمان قطعی کوتاهمدت”. این مدیریت شامل ویزیتهای منظم (مثلاً هر ۱ تا ۳ سال بسته به شدت)، تکرار اکوکاردیوگرافی و رعایت سبک زندگی سالم است. پیگیری طولانیمدت به پزشک اجازه میدهد تا بهترین زمان برای مداخله احتمالی جراحی را تشخیص دهد و از بروز نارسایی قلبی جلوگیری کند. پایداری وضعیت در اکثر بیماران بسیار خوب است و ممکن است دهها سال بدون تغییر باقی بماند.
سندروم پرولاپس دریچه میترال و ارتباط آن با اضطراب
یکی از جنبههای جذاب و بحثبرانگیز این بیماری، ارتباط آن با اختلالات اضطرابی و حملات پانیک است. سالهاست که پزشکان متوجه شدهاند درصد قابل توجهی از بیماران مبتلا به پرولاپس میترال، از اضطرابهای ناگهانی، حملات هراس (Panic Attacks) و حساسیت عصبی رنج میبرند. این مجموعه علائم گاهی اوقات “سندرم پرولاپس دریچه میترال” نامیده میشود. اگرچه مکانیسم دقیق هنوز مورد بحث است، اما تئوری غالب به اختلال در سیستم عصبی اتونوم (Dysautonomia) اشاره دارد.
در این بیماران، سیستم سمپاتیک (سیستم جنگ یا گریز) بیش از حد فعال است یا پاسخهای نامتناسبی به محرکها میدهد. این مسئله باعث ترشح ناگهانی کاتکولآمینها (مانند آدرنالین) در خون میشود. افزایش سطح آدرنالین باعث تپش قلب، لرزش، تعریق و احساس ترس ناگهانی میشود که دقیقاً مشابه علائم حمله پانیک است. بنابراین، اضطراب در این بیماران لزوماً منشا “روانی” ندارد، بلکه میتواند ریشه “فیزیولوژیک” داشته باشد. درک این موضوع برای بیماران بسیار تسکیندهنده است، زیرا میفهمند که علائم آنها واقعی است و “فقط در ذهنشان” نیست. درمان با بتابلاکرها و گاهی داروهای مهارکننده بازجذب سروتونین (SSRIs) میتواند همزمان هم تپش قلب و هم اضطراب را بهبود بخشد.
جمعبندی
پرولاپس دریچه میترال (MVP) یک اختلال شایع قلبی است که در آن لتهای دریچه به دلیل ضعف بافت همبند، هنگام انقباض قلب به سمت دهلیز چپ برجسته میشوند. اگرچه این وضعیت اغلب خوشخیم و بدون علامت است، اما میتواند با علائمی نظیر تپش قلب، درد قفسه سینه و اضطراب همراه باشد که ناشی از اختلال سیستم عصبی خودکار است. تشخیص قطعی بیماری با شنیدن صدای “کلیک” توسط پزشک و تایید با اکوکاردیوگرافی انجام میشود. در موارد خفیف، درمان شامل اطمینانبخشی، تغییر سبک زندگی (مصرف مایعات و پرهیز از کافئین) و گاهی استفاده از بتابلاکرها است. اما در صورت بروز عوارضی مانند نارسایی شدید دریچه میترال، مداخله جراحی به روش “ترمیم دریچه” ضروری است تا از نارسایی قلبی جلوگیری شود. این بیماری یک وضعیت مادامالعمر با ریشه ژنتیکی است که در مردان و زنان شیوع برابری دارد، اما زنان بیشتر دچار علائم و مردان بیشتر دچار عوارض شدید میشوند. رعایت بهداشت دهان و دندان برای پیشگیری از اندوکاردیت و پیگیری منظم پزشکی، ضامن سلامتی و طول عمر طبیعی در این بیماران است.

