بیماری پانکراس دیویدوم (Pancreas Divisum)
- راهنمای جامع بیماری پانکراس دیویدوم (Pancreas Divisum)
- اسمهای دیگر بیماری پانکراس دیویدوم
- نشانههای بیماری پانکراس دیویدوم
- علت ابتلا به پانکراس دیویدوم
- نحوه تشخیص پانکراس دیویدوم
- تفاوت بیماری پانکراس دیویدوم در مردان و زنان
- پیشگیری از بیماری پانکراس دیویدوم
- روشهای درمان پانکراس دیویدوم
- درمان دارویی پانکراتیت ناشی از پانکراس دیویدوم
- درمان خانگی پانکراس دیویدوم
- رژیم غذایی مناسب برای پانکراس دیویدوم
- عوارض و خطرات پانکراس دیویدوم
- پانکراس دیویدوم در کودکان و دوران بارداری
- طول درمان پانکراس دیویدوم چقدر است
- ارتباط پانکراس دیویدوم و پانکراتیت: مکانیسم دقیق
راهنمای جامع بیماری پانکراس دیویدوم (Pancreas Divisum)
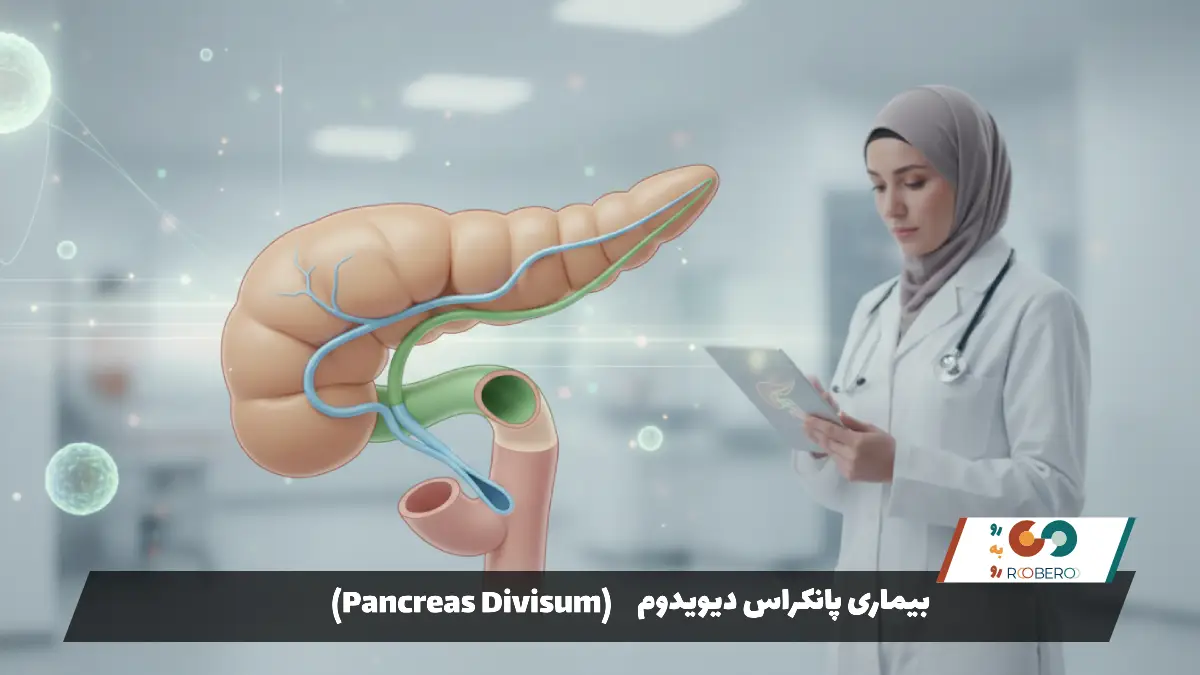
پانکراس دیویدوم یا “لوزالمعده دو قسمتی”، شایعترین ناهنجاری مادرزادی دستگاه گوارش است که در آن مجاری لوزالمعده در دوران جنینی به درستی به هم متصل نمیشوند. لوزالمعده عضوی حیاتی در بدن است که نقش مهمی در هضم غذا و تنظیم قند خون ایفا میکند. در حالت طبیعی، مجاری خروجی آنزیمهای گوارشی در دوران جنینی با هم ادغام میشوند تا یک مجرای واحد و اصلی را تشکیل دهند، اما در پانکراس دیویدوم، این اتفاق رخ نمیدهد و لوزالمعده دارای دو مجرای جداگانه برای تخلیه ترشحات خود باقی میماند. اگرچه اکثر افراد مبتلا به این وضعیت هیچ علامتی ندارند، اما در درصد کمی از افراد میتواند منجر به درد شکم و التهاب لوزالمعده (پانکراتیت) شود. در این مقاله تخصصی، تمامی جوانب این بیماری را بررسی خواهیم کرد.
اسمهای دیگر بیماری پانکراس دیویدوم
در متون پزشکی و ادبیات علمی، این بیماری عمدتاً با نام علمی و لاتین Pancreas Divisum شناخته میشود. کلمه “Divisum” به معنای “تقسیم شده” یا “جدا شده” است که دقیقاً به ماهیت آناتومیک این ناهنجاری اشاره دارد؛ یعنی پانکراسی که مجاری آن از هم جدا ماندهاند. در زبان فارسی، دقیقترین معادل برای آن، لوزالمعده دو قسمتی یا پانکراس دو شاخه است. این نامگذاری به ساختار فیزیکی مجاری اشاره دارد و نه اینکه خودِ بافت لوزالمعده دو تکه شده باشد.
گاهی اوقات در گزارشهای رادیولوژی یا آندوسکوپی، پزشکان ممکن است از اصطلاحات توصیفیتری استفاده کنند. برای مثال، ممکن است به آن “نقص در همجوشی مجاری پانکراس” (Failure of Pancreatic Duct Fusion) گفته شود. برای درک بهتر این نامها، باید کمی از آناتومی بدانیم. در جنین انسان، پانکراس از دو جوانه جداگانه (جوانه شکمی و جوانه پشتی) تشکیل میشود. در هفته هفتم بارداری، این دو جوانه میچرخند و به هم میرسند و مجاری آنها (مجرای ویرسونگ و مجرای سانتورینی) به هم متصل میشوند. نامهای دیگر بیماری در واقع توصیفکننده شکست در همین فرآیند پیچیده جنینی هستند.
در برخی متون تخصصی گوارش، ممکن است با اصطلاحاتی مانند “سندروم پاپیلای کوچک غالب” (Dominant Minor Papilla Syndrome) مواجه شوید. این نام به پیامد عملکردی این بیماری اشاره دارد. در افراد نرمال، بیشتر ترشحات پانکراس از طریق “پاپیلای بزرگ” وارد روده میشود. اما در پانکراس دیویدوم، بیشتر ترشحات مجبورند از طریق “پاپیلای کوچک” که دهانه تنگی دارد خارج شوند. بنابراین، هر نامی که برای این بیماری استفاده شود، در نهایت به این مفهوم بازمیگردد که مسیر تخلیه آنزیمهای گوارشی به جای یک بزرگراه پهن، به یک کوچه باریک تغییر یافته است. شناخت این اسامی به بیمار کمک میکند تا گزارشهای پزشکی خود، به خصوص نتایج امآرآی (MRCP) را بهتر درک کند.
نشانههای بیماری پانکراس دیویدوم
بسیار مهم است بدانید که اکثریت قریب به اتفاق (حدود ۹۰ تا ۹۵ درصد) افرادی که با پانکراس دیویدوم متولد میشوند، در تمام طول عمر خود کاملاً بدون علامت هستند. برای این افراد، این وضعیت تنها یک “تنوع آناتومیک” محسوب میشود و بیماری نیست. با این حال، در حدود ۵ تا ۱۰ درصد افراد، این ناهنجاری میتواند باعث ایجاد علائم شود. زمانی که علائم ظاهر میشوند، معمولاً ناشی از افزایش فشار در مجرای لوزالمعده و بروز التهاب است.
شایعترین نشانه بالینی، درد شکم است. این درد معمولاً در قسمت فوقانی شکم (ناحیه اپیگاستر یا زیر جناغ سینه) احساس میشود. درد ممکن است مبهم و آزاردهنده باشد یا به صورت حملات شدید و ناتوانکننده بروز کند. یکی از ویژگیهای کلاسیک دردهای پانکراسی، انتشار آن به پشت و کمر است. درد اغلب مدت کوتاهی پس از خوردن غذا شروع میشود یا تشدید میگردد، زیرا غذا خوردن باعث تحریک پانکراس برای ترشح آنزیم میشود و چون مجرای خروجی تنگ است (در پانکراس دیویدوم)، فشار بالا رفته و درد ایجاد میشود.
علاوه بر درد، تهوع و استفراغ نیز از علائم شایع در فازهای علامتدار هستند. اگر این وضعیت منجر به “پانکراتیت حاد” (التهاب ناگهانی) شود، بیمار ممکن است تب، لرز و حساسیت شدید شکم به لمس را تجربه کند. در موارد مزمنتر، بیمار ممکن است دچار نفخ مداوم، سوءهاضمه و عدم تحمل غذاهای چرب شود. در برخی موارد نادر که بیماری باعث آسیب طولانیمدت به بافت پانکراس میشود (پانکراتیت مزمن)، علائمی مانند کاهش وزن ناخواسته و اسهال چرب (استئاتوره) نیز ممکن است دیده شود که نشاندهنده ناتوانی پانکراس در هضم چربیهاست. توجه داشته باشید که این علائم اختصاصی نیستند و ممکن است با سایر بیماریهای گوارشی مانند زخم معده یا سنگ صفرا اشتباه گرفته شوند.
علت ابتلا به پانکراس دیویدوم
علت اصلی پانکراس دیویدوم، یک رویداد جنینشناسی است و هیچ ارتباطی به سبک زندگی والدین، تغذیه مادر در بارداری یا عوامل محیطی شناخته شده ندارد. این یک ناهنجاری مادرزادی (Congenital) است، به این معنی که فرد با آن متولد میشود. در هفتههای اول رشد جنین (حدود هفته ۵ تا ۷ بارداری)، لوزالمعده به صورت دو جوانه مجزا در دو طرف روده اولیه شکل میگیرد: جوانه پشتی (Dorsal) و جوانه شکمی (Ventral).
در روند طبیعی رشد، جوانه شکمی باید به سمت عقب بچرخد و به جوانه پشتی ملحق شود. پس از این چرخش، مجاری این دو قسمت باید به هم جوش بخورند تا “مجرای اصلی پانکراس” (Duct of Wirsung) را تشکیل دهند که به مجرای صفراوی متصل شده و به پاپیلای بزرگ در روده میریزد. در پانکراس دیویدوم، این همجوشی مجاری رخ نمیدهد. در نتیجه، بخش بزرگی از لوزالمعده (بخش پشتی) مجبور میشود ترشحات خود را از طریق یک مجرای فرعی و کوچک به نام “مجرای سانتورینی” و از طریق سوراخ کوچکی به نام “پاپیلای مینور” به روده بریزد.
چرا این عدم همجوشی رخ میدهد؟ علم پزشکی هنوز پاسخ دقیقی برای این سوال پیدا نکرده است. به نظر میرسد این یک توقف تصادفی در فرآیند تکامل جنینی باشد. اگرچه برخی مطالعات به دنبال ژنهای خاصی بودهاند، اما هنوز ارتباط ژنتیکی قوی و مستقیمی که نشاندهنده ارثی بودن قطعی آن باشد، یافت نشده است. بنابراین، اگر شما مبتلا به پانکراس دیویدوم هستید، لزوماً فرزندان شما به آن مبتلا نخواهند شد. این بیماری “اکتسابی” نیست، یعنی شما نمیتوانید در اثر خوردن چیزی یا انجام کاری در بزرگسالی به آن مبتلا شوید؛ این وضعیت از روز تولد با شما بوده است، حتی اگر علائم آن در ۴۰ سالگی ظاهر شود.
نحوه تشخیص پانکراس دیویدوم
تشخیص پانکراس دیویدوم چالشبرانگیز است زیرا این عضو در عمق شکم قرار دارد و معاینه فیزیکی معمولی یا آزمایش خون نمیتواند آناتومی مجاری را نشان دهد. آزمایش خون فقط میتواند نشان دهد که آیا پانکراس ملتهب است یا خیر (با بالا رفتن آنزیمهای آمیلاز و لیپاز)، اما علت آن را نشان نمیدهد. برای دیدن ساختار مجاری، نیاز به روشهای تصویربرداری پیشرفته است.
بهترین، دقیقترین و کمخطرترین روش تشخیص در حال حاضر، MRCP (کلانژیوپانکراتوگرافی تشدید مغناطیسی) است. این یک نوع MRI تخصصی است که تصویر بسیار واضحی از مجاری صفراوی و لوزالمعده ارائه میدهد. در تصاویر MRCP، پزشک میتواند ببیند که مجرای اصلی و فرعی به هم متصل نیستند و مجرای پشتی به طور مستقل به روده تخلیه میشود (علامت عبور مجرا از روی مجرای صفراوی بدون اتصال به آن). این روش غیرتهاجمی است و اشعه ایکس ندارد.
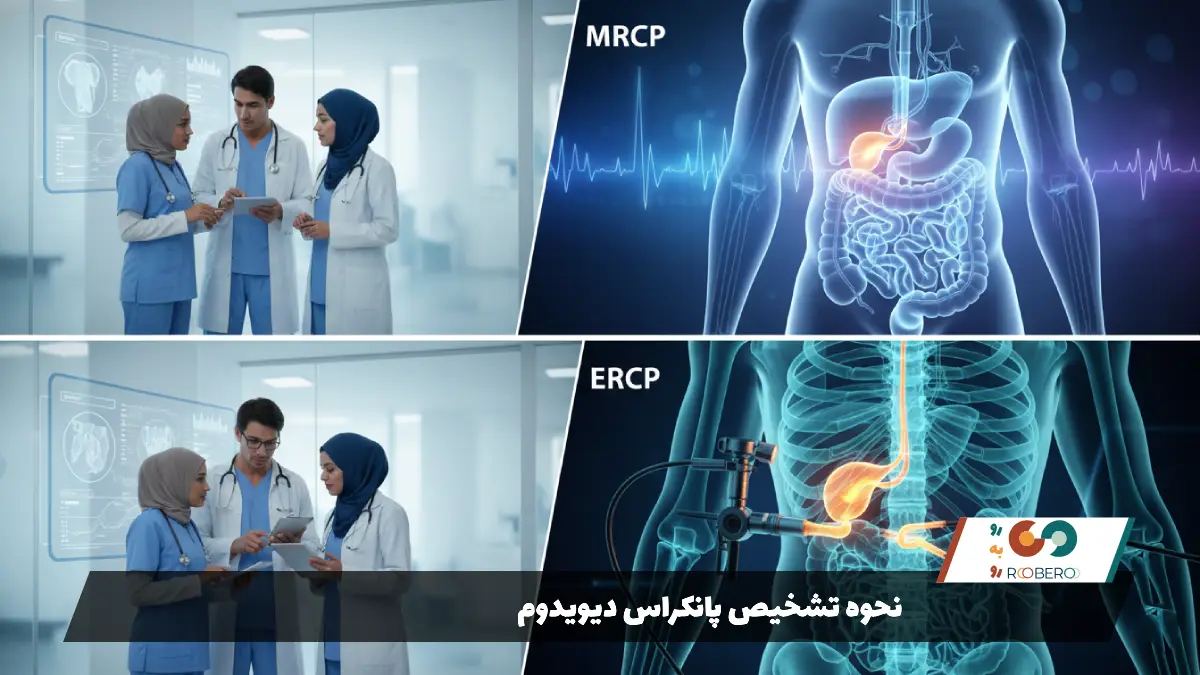
روش تشخیصی دیگر که “استاندارد طلایی” قدیمی محسوب میشد اما تهاجمی است، ERCP نام دارد. در این روش، پزشک با آندوسکوپ وارد روده شده و ماده حاجب را مستقیماً به داخل مجاری تزریق میکند و با اشعه ایکس عکس میگیرد. این روش میتواند تشخیص قطعی بدهد، اما خطر ایجاد التهاب پانکراس (پانکراتیت) را دارد، بنابراین امروزه فقط زمانی استفاده میشود که بیمار نیاز به درمان همزمان داشته باشد. روش دیگری به نام آندوسونوگرافی (EUS) نیز وجود دارد که پزشک با آندوسکوپ مجهز به سونوگرافی از داخل معده، پانکراس را بررسی میکند و میتواند در تشخیص کمککننده باشد. گاهی اوقات برای اطمینان از اینکه آیا این ناهنجاری باعث درد بیمار است یا خیر، تست تحریک با “سکرتین” در حین MRCP انجام میشود تا ببینند آیا با تحریک پانکراس، مجرا متسع میشود یا خیر.
تفاوت بیماری پانکراس دیویدوم در مردان و زنان
از نظر شیوع آناتومیک، مطالعات کالبدشکافی و تصویربرداری نشان میدهند که پانکراس دیویدوم در مردان و زنان تقریباً با شیوع یکسانی رخ میدهد. این ناهنجاری در حدود ۵ تا ۱۰ درصد از کل جمعیت (فارغ از جنسیت) وجود دارد. بنابراین، جنسیت عاملی برای “داشتن” یا “نداشتن” این آناتومی نیست.
با این حال، تفاوتهایی در “بروز علائم” و زمان تشخیص ممکن است وجود داشته باشد. برخی مطالعات بالینی نشان دادهاند که زنان ممکن است کمی بیشتر از مردان به دلیل علائم درد شکمی “پانکراتیت ایدیوپاتیک” (بدون علت مشخص) مورد بررسی قرار گیرند و در نتیجه تشخیص پانکراس دیویدوم در آنها بیشتر گزارش شود. یکی از دلایل این امر میتواند شیوع بیشتر بیماریهای کیسه صفرا در زنان باشد؛ وقتی زنی با درد شکم مراجعه میکند و سنگ صفرا ندارد، پزشکان به بررسیهای دقیقتر پانکراس میپردازند و این ناهنجاری را کشف میکنند.
همچنین، عوامل تشدیدکننده علائم ممکن است بین دو جنس متفاوت باشد. در مردان، مصرف الکل یکی از عوامل اصلی است که میتواند یک پانکراس دیویدوم بدون علامت را به یک بیماری دردناک و ملتهب تبدیل کند. در زنان، تغییرات هورمونی یا سنگهای ریز صفراوی (میکرولیتیازیس) ممکن است نقش محرک را بازی کنند. از نظر پاسخ به درمانهای آندوسکوپیک یا جراحی، تفاوت معناداری بین مردان و زنان گزارش نشده است و پروتکلهای درمانی برای هر دو جنس یکسان است.
پیشگیری از بیماری پانکراس دیویدوم
وقتی صحبت از پیشگیری میشود، باید بین دو مفهوم تفکیک قائل شویم: پیشگیری از “خودِ ناهنجاری” و پیشگیری از “علائم و عوارض”. از آنجا که پانکراس دیویدوم یک نقص مادرزادی است که در هفتههای اول جنینی رخ میدهد، هیچ راهی برای پیشگیری از وقوع آن وجود ندارد. هیچ رژیم غذایی یا دارویی در دوران بارداری یا قبل از آن نمیتواند تضمین کند که جنین دچار این وضعیت نشود، زیرا علت دقیق مولکولی آن هنوز ناشناخته است.
اما برای کسانی که میدانند این ناهنجاری را دارند (مثلاً به صورت اتفاقی در یک عکسبرداری متوجه شدهاند)، پیشگیری از بروز علائم (پانکراتیت) بسیار حیاتی است. هدف اصلی، کاهش بار کاری لوزالمعده است. از آنجا که مجرای خروجی در این افراد تنگ است (پاپیلای مینور)، هر چیزی که باعث ترشح بیش از حد آنزیم شود، میتواند باعث “ترافیک” و انسداد نسبی و در نتیجه درد شود.
مهمترین اقدام پیشگیرانه، پرهیز مطلق از الکل است. الکل باعث غلیظ شدن ترشحات پانکراس و اسپاسم مجاری میشود و در افرادی که مجرای تنگ دارند، سریعاً منجر به حمله پانکراتیت میشود. اقدام بعدی، رعایت رژیم غذایی کمچرب است. چربی قویترین محرک ترشح آنزیم است. با خوردن غذای کمچرب، پانکراس کمتر تحریک میشود و فشار داخل مجرا بالا نمیرود. همچنین درمان سریع سنگهای صفراوی و حفظ وزن ایدهآل میتواند از فشار مضاعف بر سیستم گوارشی جلوگیری کند.
روشهای درمان پانکراس دیویدوم
درمان پانکراس دیویدوم فقط و فقط مختص کسانی است که علامتدار هستند (یعنی دچار دردهای مکرر یا پانکراتیت شدهاند). اگر فردی به صورت اتفاقی متوجه شد که این ناهنجاری را دارد اما دردی ندارد، هیچ درمانی لازم نیست و دستکاری پزشکی میتواند خطرناک باشد. برای بیماران علامتدار، درمان به صورت پلکانی انجام میشود.
خط اول درمان، درمانهای محافظهکارانه و حمایتی است (تغییر رژیم، دارو و استراحت). اگر این روشها پاسخ ندهند، پزشک به سراغ روشهای آندوسکوپیک (ERCP) میرود. هدف از درمان آندوسکوپیک، باز کردن دهانه خروجی تنگ (پاپیلای مینور) است تا ترشحات راحتتر خارج شوند. پزشک با دستگاه آندوسکوپ، دهانه مجرا را برش میدهد (اسفنکتروتومی) و ممکن است یک لوله پلاستیکی کوچک (استنت) را برای مدتی در مجرا قرار دهد تا آن را باز نگه دارد. این روش در بسیاری از بیماران باعث کاهش درد و حملات میشود.
اگر روشهای آندوسکوپیک موفقیتآمیز نباشند یا بیماری بسیار پیشرفته باشد، ممکن است نیاز به عمل جراحی باشد. جراحی معمولاً شامل برداشتن قسمتی از پانکراس یا روشهایی برای باز کردن دائمی مجرا به روده است (مانند عمل Puestow یا اسفنکتروپلاستی جراحی). جراحی گزینهای تهاجمی است و تنها برای بیمارانی رزرو میشود که درد شدید دارند و کیفیت زندگیشان به شدت افت کرده است. میزان موفقیت درمانهای تهاجمی در این بیماری حدود ۶۰ تا ۷۰ درصد است و همیشه تضمینکننده رفع کامل درد نیست.
درمان دارویی پانکراتیت ناشی از پانکراس دیویدوم
درمان دارویی در پانکراس دیویدوم بر مدیریت علائم و کمک به عملکرد گوارش تمرکز دارد. هیچ قرصی وجود ندارد که بتواند مجرای جدا شده را به هم وصل کند، اما داروها میتوانند زندگی با این شرایط را راحتتر کنند. مهمترین دسته دارویی، مکملهای آنزیمی پانکراس (مانند کپسولهای کرئون یا پانکراتین) هستند.
این کپسولها حاوی آنزیمهای فعال هستند و باید همراه با غذا خورده شوند. مکانیسم اثر آنها دوگانه است: اول اینکه به هضم غذا کمک میکنند، و دوم (و مهمتر برای این بیماران) اینکه با وجود آنزیم کافی در روده، پیامی به مغز فرستاده میشود که “نیازی به تولید آنزیم بیشتر نیست”. این مکانیسم بازخوردی باعث میشود پانکراس خودِ بیمار کمتر فعالیت کند و استراحت کند، که در نتیجه فشار داخل مجرا و درد کاهش مییابد.
دستهی دیگر، مسکنها (Analgesics) هستند. مدیریت درد در این بیماران چالشبرانگیز است. پزشکان سعی میکنند از مسکنهای غیراپیوئیدی (مانند استامینوفن یا NSAIDها) استفاده کنند. استفاده طولانیمدت از مخدرها توصیه نمیشود زیرا خطر وابستگی دارد. در برخی موارد، از داروهای آنتیاکسیدان (ترکیبی از ویتامین C، E، سلنیوم و متیونین) استفاده میشود که در برخی مطالعات نشان دادهاند میتوانند التهاب و درد پانکراس را کاهش دهند.
درمان خانگی پانکراس دیویدوم
درمانهای خانگی در واقع مکمل درمانهای پزشکی هستند و به بیمار کمک میکنند تا کنترل بیشتری بر وضعیت خود داشته باشد. یکی از موثرترین درمانهای خانگی برای کنترل دردهای خفیف، استفاده از گرما است. قرار دادن کیسه آب گرم روی شکم میتواند به شل شدن عضلات و کاهش اسپاسم مجاری کمک کند و درد را تسکین دهد.
اصلاح سبک غذا خوردن بسیار مهم است. بیماران باید یاد بگیرند که غذا را به آرامی و کامل بجوند تا بار کاری معده و پانکراس کم شود. استرس و اضطراب میتواند درد را تشدید کند (ارتباط مغز و روده)، بنابراین تمرینات آرامسازی مانند یوگا، مدیتیشن و تنفس عمیق شکمی میتواند به عنوان یک درمان خانگی موثر برای مدیریت دردهای مزمن عمل کند.
نوشیدن آب کافی (هیدراتاسیون) در طول روز ضروری است، زیرا کمآبی باعث غلیظ شدن ترشحات پانکراس میشود و احتمال انسداد مجاری ریز را افزایش میدهد. همچنین پرهیز از مصرف خودسرانه داروهای گیاهی ناشناخته بسیار مهم است، زیرا برخی گیاهان میتوانند کبد و پانکراس را تحریک کنند. نوشیدن چای سبز (به دلیل آنتیاکسیدان) و زنجبیل (برای تهوع) با مشورت پزشک میتواند مفید باشد.
رژیم غذایی مناسب برای پانکراس دیویدوم
رژیم غذایی در مدیریت پانکراس دیویدوم نقش “پیشگیرانه از درد” را دارد. قانون طلایی تغذیه برای این بیماران، رژیم غذایی کمچرب است. چربیها سختترین ماده غذایی برای هضم توسط لوزالمعده هستند و قویترین سیگنال را برای ترشح آنزیم ارسال میکنند. توصیه میشود مصرف چربی روزانه به کمتر از ۳۰ تا ۵۰ گرم محدود شود.
غذاهای ممنوعه شامل فستفودها، غذاهای سرخکردنی، سس مایونز، خامه، کره، پوست مرغ، گوشتهای پرچرب (مثل کباب کوبیده چرب) و لبنیات پرچرب است. به جای سه وعده غذایی حجیم، بیمار باید ۵ تا ۶ وعده غذایی کوچک و سبک در طول روز بخورد. حجم زیاد غذا باعث اتساع معده و فشار بر پانکراس میشود و ترشح آنزیم را به یکباره بالا میبرد که مجرای تنگ توانایی تخلیه آن را ندارد.
منابع پروتئینی باید خالص و بدون چربی باشند (سینه مرغ آبپز، ماهی سفید، سفیده تخممرغ). کربوهیدراتهای پیچیده مانند برنج، سیبزمینی و نان سبوسدار منبع اصلی انرژی هستند. میوهها و سبزیجات پخته شده معمولاً بهتر از خام تحمل میشوند. در مواردی که بیمار نیاز به کالری بیشتری دارد اما نمیتواند چربی بخورد، پزشک ممکن است استفاده از روغن MCT (روغن تریگلیسیرید با زنجیره متوسط) را پیشنهاد کند که بدون نیاز به آنزیمهای پانکراس جذب بدن میشود.
عوارض و خطرات پانکراس دیویدوم
اگرچه بسیاری از افراد با این وضعیت زندگی عادی دارند، اما برای گروه علامتدار، عوارض میتواند جدی باشد. مهمترین عارضه، پانکراتیت حاد راجعه است. یعنی بیمار هر چند وقت یکبار دچار حملات شدید التهاب لوزالمعده میشود که نیاز به بستری دارد. تکرار این حملات میتواند به مرور زمان باعث تخریب دائمی بافت پانکراس شود که به آن “پانکراتیت مزمن” میگویند.
در پانکراتیت مزمن، بافت پانکراس فیبروزه (سفت) میشود و عملکرد خود را از دست میدهد. این مسئله میتواند منجر به دو عارضه اصلی دیگر شود: ۱. نارسایی اگزوکرین: بدن دیگر نمیتواند غذا را هضم کند که منجر به اسهال چرب، کاهش وزن و سوءتغذیه میشود. ۲. دیابت: اگر سلولهای تولیدکننده انسولین آسیب ببینند، فرد دچار دیابت میشود.
درد مزمن شکمی که به مسکنها پاسخ نمیدهد، میتواند باعث افسردگی، ناتوانی در کار و وابستگی به داروهای مخدر شود. همچنین اقدامات درمانی تهاجمی مانند ERCP خود دارای خطراتی مانند خونریزی، عفونت یا پارگی روده هستند. خوشبختانه، پانکراس دیویدوم به خودی خود یک ضایعه پیشسرطانی نیست و خطر سرطان پانکراس را به طور مستقیم افزایش نمیدهد، مگر اینکه منجر به التهاب مزمن طولانیمدت شود.
پانکراس دیویدوم در کودکان و دوران بارداری
در کودکان، تشخیص پانکراس دیویدوم دشوار است. کودکانی که دائماً از دلدرد اطراف ناف شکایت دارند و بررسیهای معمول (انگل، معده و…) سالم است، ممکن است کاندید بررسی پانکراس باشند. در کودکان، این بیماری میتواند باعث “پانکراتیت حاد عودکننده” شود. درمان در کودکان بیشتر محافظهکارانه است و پزشکان تمایل کمتری به انجام روشهای تهاجمی مانند ERCP دارند، مگر اینکه چارهای نباشد. در کودکان، حفظ رشد و تغذیه مناسب با وجود رژیم کمچرب چالش اصلی است.
در دوران بارداری، پانکراس دیویدوم معمولاً مشکلی ایجاد نمیکند، مگر اینکه مادر سابقه حملات پانکراتیت داشته باشد. تغییرات هورمونی و فشار رحم میتواند تخلیه صفرا و پانکراس را کندتر کند و ریسک حمله را کمی بالا ببرد. اگر زن بارداری دچار حمله پانکراتیت شود، درمان بسیار حساس است؛ اولویت با درمانهای دارویی و سرمتراپی است. انجام سیتیاسکن به دلیل اشعه برای جنین مضر است و از MRI (بدون تزریق) استفاده میشود. جراحی یا ERCP در بارداری تنها در شرایط تهدیدکننده حیات انجام میشود تا کمترین خطر متوجه جنین شود.
طول درمان پانکراس دیویدوم چقدر است
پانکراس دیویدوم یک وضعیت مادامالعمر است. از آنجا که این یک تغییر ساختاری در آناتومی بدن است، “درمان” به معنای محو شدن بیماری وجود ندارد (مگر با جراحیهای بسیار سنگین که به ندرت انجام میشود). بنابراین، هدف درمان “مدیریت علائم” است.
برای بیمارانی که تحت عمل ERCP و اسفنکتروتومی قرار میگیرند، دوره نقاهت کوتاه است (چند روز). اما ممکن است نیاز باشد هر چند ماه یکبار برای تعویض استنت یا چکاپ مراجعه کنند. بسیاری از بیماران با رعایت رژیم غذایی میتوانند سالها بدون علامت زندگی کنند. اما اگر بیماری وارد فاز مزمن شود، مدیریت درد و مصرف آنزیمها باید تا آخر عمر ادامه یابد. در واقع، طول درمان برابر با طول عمر بیمار است، اما این به معنای درد کشیدن همیشگی نیست، بلکه به معنای مراقبت همیشگی (رژیم و سبک زندگی) است.
ارتباط پانکراس دیویدوم و پانکراتیت: مکانیسم دقیق
(این بخش برای تکمیل اطلاعات و افزایش غنای مقاله اضافه شده است) چرا جدا بودن مجاری باعث درد میشود؟ تئوری اصلی، “تنگی نسبی” نام دارد. مجرای فرعی (سانتورینی) و دهانه آن (پاپیلای مینور) بسیار کوچکتر از مجرای اصلی هستند. در پانکراس دیویدوم، بخش اعظم لوزالمعده مجبور است ترشحات خود را از این سوراخ ریز تخلیه کند. این وضعیت مثل این است که بخواهید جمعیت یک استادیوم را از یک درب کوچک خارج کنید؛ نتیجه آن ترافیک و فشار بالاست.
این فشار بالا در داخل مجرا باعث اتساع آن و درد میشود. همچنین رکود ترشحات میتواند باعث فعال شدن زودرس آنزیمها در داخل مجرا و شروع التهاب (پانکراتیت) شود. درک این مکانیسم به بیمار کمک میکند تا بفهمد چرا خوردن یک وعده غذایی سنگین و چرب (که حجم ترشحات را ناگهان زیاد میکند) میتواند بلافاصله باعث درد شود.
جمعبندی
پانکراس دیویدوم یک ناهنجاری مادرزادی شایع است که در آن مجاری لوزالمعده به هم متصل نمیشوند. اکثر افراد مبتلا هیچگاه متوجه آن نمیشوند، اما در گروهی از بیماران، تخلیه ترشحات از مجرای تنگ فرعی باعث افزایش فشار، درد شکم و پانکراتیت میشود. تشخیص قطعی با روش تصویربرداری غیرتهاجمی MRCP انجام میشود.
درمان فقط برای افراد علامتدار توصیه میشود و شامل رژیم غذایی کمچرب، پرهیز مطلق از الکل، مصرف آنزیمهای گوارشی و در موارد شدید، مداخلات آندوسکوپیک (ERCP) برای باز کردن مجرا است. آگاهی از این بیماری و اصلاح سبک زندگی میتواند از بروز حملات دردناک جلوگیری کرده و کیفیت زندگی بیمار را حفظ کند.

