بیماری هیستوسیتوزیس سلول لانگرهانس ریوی (Pulmonary Langerhans Cell Histiocytosis – PLCH)
- هیستوسیتوزیس سلول لانگرهانس ریوی (PLCH)؛ بیماری مرموز مرتبط با سیگار
- اسم های دیگر بیماری هیستوسیتوزیس سلول لانگرهانس ریوی
- نشانه های بیماری هیستوسیتوزیس سلول لانگرهانس ریوی
- علت ابتلا به هیستوسیتوزیس سلول لانگرهانس ریوی
- نحوه تشخیص هیستوسیتوزیس سلول لانگرهانس ریوی
- تفاوت هیستوسیتوزیس سلول لانگرهانس ریوی در مردان و زنان
- درمان دارویی هیستوسیتوزیس سلول لانگرهانس ریوی
- درمان خانگی و تغییر سبک زندگی
- رژیم غذایی مناسب برای هیستوسیتوزیس سلول لانگرهانس ریوی
- عوارض و خطرات هیستوسیتوزیس سلول لانگرهانس ریوی
- پیشگیری از هیستوسیتوزیس سلول لانگرهانس ریوی
- هیستوسیتوزیس سلول لانگرهانس ریوی در کودکان و بارداری
- طول درمان هیستوسیتوزیس سلول لانگرهانس ریوی
- رابطه بین پنوموتوراکس و PLCH
هیستوسیتوزیس سلول لانگرهانس ریوی (PLCH)؛ بیماری مرموز مرتبط با سیگار
بیماری هیستوسیتوزیس سلول لانگرهانس ریوی (PLCH) یک اختلال نادر، پیچیده و خاص در سیستم تنفسی است که عمدتاً بزرگسالان جوان را درگیر میکند. در این بیماری، نوع خاصی از گلبولهای سفید خون به نام “سلولهای لانگرهانس” که بخشی از سیستم ایمنی بدن هستند و وظیفه مبارزه با عفونتها را دارند، رفتاری غیرطبیعی از خود نشان میدهند. این سلولها به تعداد زیاد در بافت ریه تجمع کرده و تشکیل تودههای کوچکی به نام “گرانولوم” یا ندول میدهند. با گذشت زمان، این تودهها میتوانند تخریب شده و تبدیل به حفرههای هوایی یا کیست در ریه شوند و به نوعی بیماری مزمن ریوی تبدیل میشود.
این بیماری ماهیتی دوگانه و عجیب دارد؛ از یک سو ویژگیهایی شبیه به التهاب دارد و از سوی دیگر رفتارهایی شبیه به رشد تومورال از خود نشان میدهد. نکته بسیار مهم و کلیدی در مورد PLCH، ارتباط بسیار قوی و مستقیم آن با مصرف دخانیات است. بیش از ۹۰ درصد افرادی که به این بیماری مبتلا میشوند، در زمان تشخیص سیگاری هستند یا سابقه مصرف طولانیمدت سیگار را دارند. تصور کنید که دود سیگار مانند یک فراخوان جنگی عمل کرده و سلولهای ایمنی را به اشتباه به سمت ریه میکشاند، جایی که آنها به جای دفاع، شروع به تخریب بافت خودی میکنند. درک این بیماری برای بیمارانی که با تنگی نفسهای نامشخص و کیستهای ریوی مواجه هستند، بسیار حیاتی است.
اسم های دیگر بیماری هیستوسیتوزیس سلول لانگرهانس ریوی
در متون پزشکی قدیمی و جدید، این بیماری با نامهای مختلفی شناخته شده است که این تنوع نامگذاری نشاندهنده تغییر درک دانشمندان از ماهیت بیماری در طول زمان است. یکی از نامهای قدیمی و بسیار رایج، “هیستوسیتوز ایکس” (Histiocytosis X) است. حرف ایکس در این نام به ناشناخته بودن علت و ماهیت سلولها در زمان کشف بیماری اشاره داشت. این نامگذاری شامل سه بیماری مختلف بود که PLCH تنها فرم محدود به ریه آن محسوب میشد.
نام دیگری که ممکن است در گزارشهای پاتولوژی قدیمیتر دیده شود، “گرانولوم ائوزینوفیلیک ریه” (Eosinophilic Granuloma of the Lung) است. دلیل این نامگذاری این بود که در بررسی بافت ریه زیر میکروسکوپ، علاوه بر سلولهای لانگرهانس، تعداد زیادی از سلولهای ایمنی دیگر به نام ائوزینوفیل نیز دیده میشدند. اما امروزه میدانیم که بازیگر اصلی، سلول لانگرهانس است، بنابراین این نام کمتر استفاده میشود.
امروزه دقیقترین و علمیترین نام، همان “هیستوسیتوزیس سلول لانگرهانس ریوی” است. گاهی اوقات پزشکان برای سادگی فقط از واژه PLCH استفاده میکنند. همچنین اگر بیماری علاوه بر ریه، سایر ارگانهای بدن مانند استخوان یا پوست را نیز درگیر کرده باشد، به آن “هیستوسیتوزیس سلول لانگرهانس سیستمیک” میگویند، اما وقتی بیماری فقط محدود به ریه باشد (که در بزرگسالان سیگاری شایع است)، واژه “ریوی” یا “Isolated Pulmonary” به آن اضافه میشود. شناخت این نامها به بیمار کمک میکند تا در بررسی سوابق پزشکی خود دچار سردرگمی نشود.
نشانه های بیماری هیستوسیتوزیس سلول لانگرهانس ریوی
علائم PLCH معمولاً موذیانه و تدریجی ظاهر میشوند و بسیاری از بیماران در مراحل اولیه متوجه بیماری خود نمیشوند. شایعترین علامت، سرفه خشک و بدون خلط است که برای هفتهها یا ماهها ادامه دارد. بسیاری از افراد این سرفه را به “سرفه سیگاریها” نسبت میدهند و آن را نادیده میگیرند. علامت مهم دیگر، تنگی نفس (Dyspnea) است که در ابتدا فقط هنگام فعالیتهای ورزشی یا بالا رفتن از پلهها احساس میشود، اما با پیشرفت کیستها و تخریب بافت ریه، در فعالیتهای روزمره نیز بروز میکند.
یکی از نشانههای دراماتیک و گاهی اولین نشانه بیماری، درد ناگهانی قفسه سینه ناشی از “پنوموتوراکس” (Pneumothorax) است. پنوموتوراکس به معنای پاره شدن یکی از کیستهای سطح ریه و نشت هوا به فضای قفسه سینه است که باعث روی هم خوابیدن ریه میشود. این حالت یک اورژانس پزشکی است و در حدود ۱۵ تا ۲۵ درصد از بیماران PLCH رخ میدهد. درد قفسه سینه ممکن است بدون پنوموتوراکس و صرفاً به دلیل التهاب پردههای ریه نیز وجود داشته باشد.
علاوه بر علائم تنفسی، علائم عمومی یا “سیستمیک” نیز در برخی بیماران (حدود ۲۰ درصد) دیده میشود. این علائم شامل تب خفیف، تعریق شبانه، کاهش وزن بیدلیل و خستگی مفرط است. در موارد نادر، اگر کیستها بزرگ شوند یا عفونت کنند، ممکن است سرفه خونی (هموپتزی) نیز رخ دهد. جالب است بدانید که در حدود یکچهارم بیماران، هیچ علامتی وجود ندارد و بیماری به صورت کاملاً تصادفی در یک عکس رادیولوژی که به دلیل دیگری گرفته شده، کشف میشود.
علت ابتلا به هیستوسیتوزیس سلول لانگرهانس ریوی
علت دقیق اینکه چرا سلولهای لانگرهانس شروع به تکثیر غیرطبیعی میکنند هنوز به طور کامل مشخص نیست، اما یک متهم اصلی در پرونده وجود دارد: دود سیگار. ارتباط بین PLCH و سیگار کشیدن آنقدر قوی است که برخی پزشکان آن را یک بیماری منحصراً وابسته به سیگار میدانند. فرضیه علمی این است که مواد شیمیایی موجود در دود تنباکو باعث تحریک پوشش داخلی مجاری هوایی (برونشیولها) میشود.
در پاسخ به این تحریک مداوم، بدن سیتوکینها (پروتئینهای پیامرسان) خاصی مانند GM-CSF و TGF-beta ترشح میکند. این مواد باعث میشوند سلولهای لانگرهانس به محل فراخوانده شوند، تکثیر گردند و عمر طولانیتری پیدا کنند (یعنی نمیمیرند). تجمع این سلولها باعث تشکیل ندولهایی در اطراف مجاری هوایی کوچک میشود که به مرور زمان بافت اطراف را تخریب کرده و تبدیل به کیستهای ستارهای شکل میشوند.
علاوه بر سیگار، عوامل ژنتیکی نیز احتمالاً نقش دارند. دانشمندان کشف کردهاند که در حدود نیمی از بیماران، جهشهایی در ژنی به نام BRAF (به ویژه جهش V600E) در سلولهای لانگرهانس وجود دارد. این جهش باعث میشود سلولها فرمان تکثیر مداوم دریافت کنند. این یافته باعث شده برخی محققان PLCH را نوعی نئوپلاسم یا تومور خوشخیم التهابی در نظر بگیرند. با این حال، برخلاف سرطانهای معمولی، این بیماری اغلب با ترک سیگار متوقف میشود یا بهبود مییابد که نشاندهنده نقش حیاتی عامل محیطی است.
نحوه تشخیص هیستوسیتوزیس سلول لانگرهانس ریوی
تشخیص PLCH نیازمند ترکیبی از شک بالینی و تصویربرداری دقیق است. وقتی یک فرد جوان سیگاری با علائم تنفسی یا پنوموتوراکس مراجعه میکند، پزشک باید به این بیماری شک کند. اولین قدم، عکس رادیولوژی ساده است که ممکن است الگوی مشبک یا ندولار را نشان دهد، اما برای تشخیص قطعی کافی نیست. ابزار طلایی تشخیص، سیتی اسکن با وضوح بالا (HRCT) است.
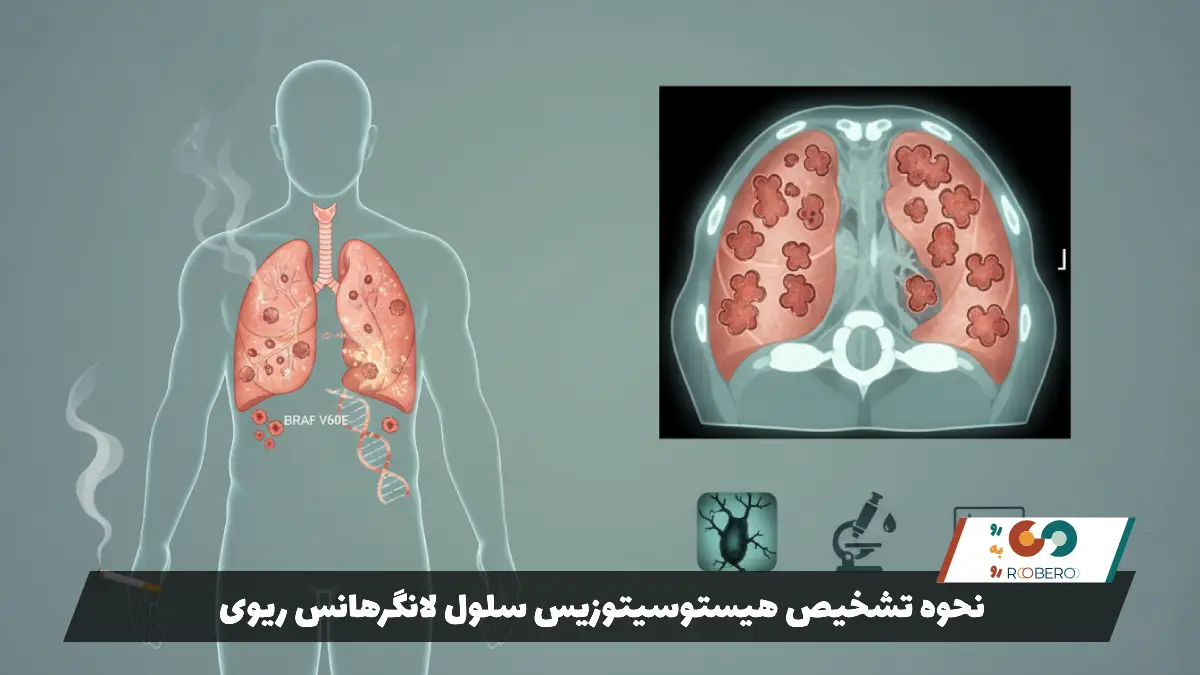
در سیتی اسکن بیماران PLCH، نمای بسیار مشخصی دیده میشود: ترکیبی از ندولها (تودههای توپر) و کیستها (حفرههای توخالی) با دیوارههای ضخیم یا نازک که شکلهای نامنظم و عجیب (شبیه برگ شبدر) دارند. ویژگی مهم این است که این ضایعات بیشتر در قسمتهای بالایی و میانی ریه متمرکز هستند و قسمتهای پایینی ریه (نزدیک دیافراگم) معمولاً سالم میمانند. این الگو در HRCT آنقدر خاص است که گاهی پزشک بدون نیاز به نمونهبرداری میتواند بیماری را تشخیص دهد.
با این حال، برای تأیید نهایی، به ویژه اگر سیتی اسکن غیرمعمول باشد، ممکن است نیاز به برونکوسکوپی (شستشوی ریه) یا بیوپسی باشد. در مایع شستشوی ریه (BAL)، افزایش تعداد سلولهای لانگرهانس (بیش از ۵ درصد) میتواند موید تشخیص باشد. در بیوپسی بافتی، پاتولوژیست با استفاده از رنگآمیزیهای خاص ایمونوهیستوشیمی (مانند CD1a و Langerin)، حضور سلولهای لانگرهانس را در ضایعات تأیید میکند. تستهای عملکرد ریه (اسپیرومتری) نیز برای ارزیابی شدت کاهش ظرفیت ریه و اختلال در انتشار اکسیژن (DLCO) انجام میشود.
تفاوت هیستوسیتوزیس سلول لانگرهانس ریوی در مردان و زنان
در گذشته تصور میشد که PLCH یک بیماری عمدتاً مردانه است، اما این تصور احتمالاً ناشی از شیوع بیشتر مصرف سیگار در مردان در دهههای گذشته بوده است. مطالعات جدیدتر نشان میدهند که با افزایش نرخ مصرف سیگار در زنان، شیوع این بیماری در بین زنان نیز افزایش یافته و اکنون نسبت ابتلا در مردان و زنان تقریباً برابر شده است. این بیماری معمولاً در سنین جوانی و میانسالی (بین ۲۰ تا ۴۰ سالگی) رخ میدهد و در هر دو جنس دیده میشود.
با این حال، تفاوتهای ظریفی ممکن است وجود داشته باشد. برخی مطالعات نشان میدهند که زنان ممکن است علائم را کمی دیرتر بروز دهند یا علائم آنها با بیماریهای دیگری مثل آسم اشتباه گرفته شود. همچنین در زنان، مسئله بارداری میتواند بر سیر بیماری تأثیر بگذارد (که در بخش مربوطه توضیح داده خواهد شد). از نظر پاسخ به درمان، تفاوت چشمگیری بین دو جنس گزارش نشده است و ترک سیگار در هر دو گروه موثرترین روش درمانی است.
یک نکته مهم دیگر این است که بیماری لنفانژیومیولئوماتوزیس (LAM) که یک بیماری کیستیک ریوی دیگر است، تقریباً منحصراً در زنان رخ میدهد و گاهی با PLCH اشتباه گرفته میشود. تفاوت اصلی در این است که PLCH با سیگار مرتبط است و کیستهای نامنظم در لوبهای بالا دارد، در حالی که LAM با سیگار ارتباط ندارد و کیستهای گرد و منظم در تمام ریه پخش هستند. تشخیص افتراقی دقیق بین این دو بیماری در زنان بسیار حیاتی است.
درمان دارویی هیستوسیتوزیس سلول لانگرهانس ریوی
رویکرد درمانی در PLCH بستگی به شدت بیماری و علائم بیمار دارد. در بسیاری از موارد، به محض اینکه بیمار سیگار را ترک کند، بیماری متوقف میشود و حتی ممکن است ندولها و کیستها تا حدودی بهبود یابند، بنابراین در موارد خفیف ممکن است نیازی به دارو نباشد و فقط پایش منظم انجام شود. اما در بیمارانی که علائم شدید دارند، بیماری پیشرونده است یا قادر به ترک سیگار نیستند، درمان دارویی آغاز میشود.
داروی خط اول معمولاً کورتیکواستروئیدها (مانند پردنیزولون) هستند. این داروها التهاب سیستمیک را سرکوب کرده و ممکن است به کاهش علائم عمومی مثل تب و خستگی و بهبود سرفه کمک کنند. با این حال، شواهد علمی قطعی مبنی بر اینکه کورتونها میتوانند سیر کلی بیماری را تغییر دهند یا از تشکیل کیست جلوگیری کنند، وجود ندارد و معمولاً برای دورههای محدود تجویز میشوند.
در موارد پیشرفتهتر یا زمانی که کورتونها موثر نیستند، از داروهای شیمیدرمانی سیتوتوکسیک مانند “وینبلاستین” (Vinblastine) یا “کلادریبین” (Cladribine) استفاده میشود. این داروها با هدف قرار دادن سلولهای لانگرهانس در حال تکثیر، سعی در کنترل بیماری دارند. اخیراً با کشف جهش BRAF، داروهای هدفمند جدیدی (مانند ومورافنیب) که این مسیر ژنتیکی را مهار میکنند، برای موارد بسیار شدید و مقاوم به درمان مورد آزمایش قرار گرفتهاند و نتایج امیدبخشی داشتهاند. استفاده از برونشودیلاتورها (اسپریهای تنفسی) نیز برای تسکین تنگی نفس تجویز میشود.
درمان خانگی و تغییر سبک زندگی
مهمترین، حیاتیترین و اصلیترین درمان خانگی برای PLCH، ترک کامل و دائمی سیگار است. هیچ دارویی در جهان نمیتواند جایگزین اثر مثبت ترک سیگار در این بیماری شود. بیماران باید بدانند که حتی کاهش تعداد نخ سیگار کافی نیست و قطع کامل آن ضروری است. همچنین دوری از دود دست دوم (دود سیگار اطرافیان) و سایر آلایندههای محیطی مانند دود قلیان و بخارات شیمیایی نیز واجب است.
علاوه بر ترک سیگار، انجام ورزشهای توانبخشی ریه در خانه بسیار مفید است. پیادهروی منظم و تمرینات تنفسی عمیق میتواند به حفظ ظرفیت باقیمانده ریه و تقویت عضلات تنفسی کمک کند. بیماران باید هوای منزل را تمیز نگه دارند و در صورت امکان از دستگاههای تصفیه هوا استفاده کنند. حفظ رطوبت مناسب محیط نیز به کاهش سرفههای خشک کمک میکند.
پیشگیری از عفونتهای تنفسی یک اولویت است. شستشوی مرتب دستها، دوری از افراد سرماخورده و واکسیناسیون منظم (آنفولانزا و پنومونی) باید بخشی از سبک زندگی بیمار باشد، زیرا یک عفونت ساده میتواند وضعیت ریههای کیستیک را به شدت بدتر کند. مدیریت استرس نیز مهم است، زیرا تشخیص یک بیماری نادر میتواند اضطرابآور باشد و استرس خود عاملی برای میل به مصرف مجدد سیگار است.
رژیم غذایی مناسب برای هیستوسیتوزیس سلول لانگرهانس ریوی
اگرچه رژیم غذایی خاصی برای درمان PLCH وجود ندارد، اما تغذیه نقش حمایتی مهمی در حفظ انرژی و ترمیم بافتها دارد. بسیاری از بیماران PLCH دچار کاهش وزن و تحلیل عضلانی میشوند. بنابراین، یک رژیم غذایی متعادل با کالری کافی و پروتئین بالا (گوشت سفید، ماهی، تخممرغ، حبوبات) برای جلوگیری از ضعف عضلات تنفسی ضروری است.
رژیم غذایی ضدالتهاب میتواند به کاهش بار التهابی بدن کمک کند. مصرف فراوان میوهها و سبزیجات رنگارنگ، آجیل، روغن زیتون و ماهیهای چرب حاوی امگا-۳ توصیه میشود. آنتیاکسیدانهای موجود در این غذاها به مقابله با آسیبهای اکسیداتیو ناشی از دود سیگار (که قبلاً در بدن انباشته شده) کمک میکنند.
هیدراتاسیون یا نوشیدن آب کافی نیز بسیار مهم است. کمآبی باعث غلیظ شدن ترشحات ریوی و خشکی مجاری تنفسی میشود که سرفه را تشدید میکند. بیمارانی که داروهای کورتونی مصرف میکنند باید مراقب مصرف قند و نمک خود باشند تا از عوارضی مثل دیابت و فشار خون جلوگیری کنند. همچنین مصرف کلسیم و ویتامین D برای پیشگیری از پوکی استخوان ناشی از کورتونها (و خود بیماری که گاهی استخوان را درگیر میکند) حیاتی است.
عوارض و خطرات هیستوسیتوزیس سلول لانگرهانس ریوی
جدیترین و شایعترین عارضه PLCH، پنوموتوراکس (روی هم خوابیدن ریه) است. همانطور که گفته شد، کیستها میتوانند پاره شوند و هوا را در قفسه سینه محبوس کنند. اگر این اتفاق مکرراً رخ دهد، ممکن است نیاز به عمل جراحی “پلورودزیس” باشد تا پردههای ریه به هم چسبانده شوند و فضای نشت هوا بسته شود. این وضعیت میتواند باعث درد مزمن قفسه سینه شود.
یکی دیگر از عوارض خطرناک در مراحل پیشرفته بیماری، “فشار خون ریوی” (Pulmonary Hypertension) است. تخریب عروق خونی ظریف در ریه و کمبود اکسیژن باعث میشود فشار در شریانهای ریوی بالا برود که این امر فشار زیادی به سمت راست قلب وارد کرده و میتواند منجر به نارسایی قلبی شود.
نارسایی تنفسی مزمن نیز در بیمارانی که بخش زیادی از ریهشان تخریب شده، رخ میدهد و ممکن است نیاز به اکسیژن دائم داشته باشند. همچنین، خطر ابتلا به سرطان ریه و سایر بدخیمیها (مانند لنفوم) در بیماران PLCH بالاتر از افراد عادی است، که بخشی از آن به دلیل سابقه مصرف زیاد سیگار است. بنابراین پایش مداوم و غربالگری سرطان در این بیماران اهمیت دوچندان دارد.
پیشگیری از هیستوسیتوزیس سلول لانگرهانس ریوی
از آنجا که علت اصلی این بیماری به طور مستقیم با استنشاق دود تنباکو گره خورده است، پیشگیری از آن کاملاً امکانپذیر و روشن است: شروع نکردن به سیگار کشیدن. آموزش به نوجوانان و جوانان در مورد خطرات ناشناخته سیگار (فراتر از سرطان و بیماری قلبی) مانند همین بیماری PLCH، میتواند بازدارنده باشد.
برای کسانی که در حال حاضر سیگار میکشند، ترک هرچه سریعتر آن بهترین راه برای پیشگیری از ایجاد یا پیشرفت بیماری است. مطالعات نشان دادهاند که خطر ابتلا به PLCH با میزان مصرف روزانه سیگار و مدت زمان مصرف آن رابطه مستقیم دارد. بنابراین، هر روزی که زودتر سیگار ترک شود، ریسک ابتلا کاهش مییابد. هیچ روش غربالگری ژنتیکی خاصی برای پیشبینی اینکه چه کسی به این بیماری مبتلا میشود وجود ندارد، بنابراین پیشگیری عمومی (عدم استعمال دخانیات) تنها استراتژی موجود است.
هیستوسیتوزیس سلول لانگرهانس ریوی در کودکان و بارداری
بیماری PLCH به شکلی که در بزرگسالان دیده میشود (محدود به ریه و ناشی از سیگار)، در کودکان بسیار نادر است. در کودکان، هیستوسیتوز سلول لانگرهانس معمولاً به صورت یک بیماری “سیستمیک” (LCH) ظاهر میشود که ارگانهای متعددی مثل استخوان، پوست، کبد و غده هیپوفیز را درگیر میکند و درگیری ریه فقط بخشی از آن است. درمان در کودکان شامل شیمیدرمانیهای ترکیبی است و پروتکلهای متفاوتی نسبت به بزرگسالان دارد.
در دوران بارداری، وضعیت بیماری PLCH غیرقابل پیشبینی است. در برخی زنان، بیماری در طول بارداری ثابت میماند یا حتی بهبود مییابد، اما در برخی دیگر ممکن است تشدید شود. خطر اصلی در بارداری، بروز پنوموتوراکس (پارگی ریه) در حین زایمان به دلیل فشارهای تنفسی است. همچنین اگر مادر دچار نارسایی تنفسی باشد، ممکن است اکسیژنرسانی به جنین مختل شود.
از سوی دیگر، مصرف داروهای شیمیدرمانی یا برخی داروها در دوران بارداری ممنوع است و این موضوع مدیریت بیماری را پیچیده میکند. زنان مبتلا به PLCH که قصد بارداری دارند باید حتماً با پزشک متخصص ریه مشورت کنند و ترجیحاً زمانی اقدام کنند که بیماری خاموش است و سیگار را کاملاً ترک کردهاند.
طول درمان هیستوسیتوزیس سلول لانگرهانس ریوی
PLCH یک بیماری مزمن است و “طول درمان” مشخصی مثل یک عفونت باکتریایی ندارد. سیر بیماری در افراد مختلف بسیار متفاوت است. در حدود ۵۰ درصد بیماران، با ترک سیگار بیماری خودبهخود متوقف شده و حتی بخشی از ضایعات بهبود مییابند و فرد میتواند زندگی طبیعی داشته باشد، بدون اینکه نیاز به داروی طولانیمدت باشد. در این گروه، درمان اصلی همان حفظ ترک سیگار تا پایان عمر است.
در حدود ۳۰ تا ۴۰ درصد بیماران، بیماری علیرغم ترک سیگار ثابت میماند یا به آرامی پیشرفت میکند و علائم مزمن ایجاد مینماید. این افراد نیاز به درمانهای نگهدارنده و پایش مداوم دارند. در ۱۰ تا ۲۰ درصد موارد، متاسفانه بیماری سیری پیشرونده و سریع دارد و منجر به فیبروز شدید و نارسایی ریه میشود. در این موارد، درمانهای دارویی تهاجمی سالها ادامه مییابد و در نهایت ممکن است نیاز به پیوند ریه باشد. پیوند ریه گزینهای برای بیمارانی است که تمام درمانهای دیگر در آنها شکست خورده است، اما شرط اصلی پیوند نیز ترک کامل سیگار است.
رابطه بین پنوموتوراکس و PLCH
یکی از نکات کلیدی که بیماران باید بدانند، مکانیسم ایجاد پنوموتوراکس در این بیماری است. در PLCH، کیستها اغلب در زیر پرده جنب (لایه پوشاننده ریه) تشکیل میشوند. این موقعیت مکانی آنها را مستعد پارگی میکند. برخلاف سایر بیماریهای ریوی، پنوموتوراکس در PLCH تمایل به عود کردن دارد. یعنی اگر یک بار ریه روی هم بخوابد، احتمال تکرار آن در همان سمت یا سمت مقابل بسیار زیاد است (بیش از ۵۰ درصد).
به همین دلیل، پزشکان معمولاً در برخورد با اولین پنوموتوراکس در بیمار PLCH، رویکرد تهاجمیتری را پیش میگیرند و ممکن است زودتر سراغ روشهای جراحی (مانند پلورودزیس مکانیکی) بروند تا از تکرار آن جلوگیری کنند. بیماران باید علائم هشدار دهنده پنوموتوراکس (درد تیز ناگهانی و تنگی نفس شدید) را بشناسند و بدانند که باید فوراً به اورژانس مراجعه کنند. همچنین باید از فعالیتهایی که تغییرات فشار ناگهانی ایجاد میکنند (مانند غواصی یا پرواز با هواپیماهای غیرتجاری فاقد تنظیم فشار) پرهیز کنند.
جمعبندی
هیستوسیتوزیس سلول لانگرهانس ریوی (PLCH) یک بیماری نادر و پیچیده است که در آن سلولهای ایمنی لانگرهانس به اشتباه در ریه تجمع کرده و باعث ایجاد ندولها و کیستها میشوند. این بیماری ارتباط بسیار تنگاتنگی با مصرف سیگار دارد و در بزرگسالان جوان (۲۰ تا ۴۰ ساله) شایع است. علائم اصلی شامل سرفه خشک مزمن، تنگی نفس و درد قفسه سینه ناشی از پنوموتوراکس (پارگی کیستهای ریوی) است. تشخیص قطعی معمولاً با استفاده از سیتی اسکن با وضوح بالا (HRCT) که الگوی کیستیک خاصی را نشان میدهد، انجام میشود.
خوشبختانه در بسیاری از موارد، بیماری با ترک سیگار متوقف شده یا بهبود مییابد. در موارد پیشرفتهتر، داروهای کورتیکواستروئید یا شیمیدرمانی برای کنترل بیماری تجویز میشود. اگرچه PLCH سرطان نیست، اما میتواند منجر به آسیب دائمی ریه و نیاز به اکسیژن شود. آگاهی از خطرات سیگار و تشخیص زودهنگام، کلید اصلی در مدیریت و پیشگیری از عوارض جدی این بیماری است.

