بیماری سیروز کبدی (Cirrhosis)
- راهنمای جامع و تخصصی بیماری سیروز کبدی: از علائم خاموش تا درمان و پیوند
- علت ابتلا به بیماری سیروز کبدی
- نشانههای بیماری سیروز کبدی
- نحوه تشخیص سیروز کبدی
- روشهای درمان بیماری سیروز کبدی
- درمان دارویی سیروز کبدی
- رژیم غذایی مناسب برای سیروز کبدی
- پیشگیری از بیماری سیروز کبدی
- درمان خانگی و سبک زندگی
- عوارض و خطرات سیروز کبدی
- تفاوت سیروز کبدی در مردان و زنان
- سیروز کبدی در کودکان و دوران بارداری
- طول درمان و امید به زندگی
- اسمهای دیگر بیماری سیروز کبدی
راهنمای جامع و تخصصی بیماری سیروز کبدی: از علائم خاموش تا درمان و پیوند
سیروز کبدی (Cirrhosis) مرحله نهایی اسکار یا فیبروز کبد است که در آن بافتهای سالم کبد به تدریج با بافتهای سخت و غیرعملکردی جایگزین میشوند. کبد ارگانی حیاتی است که وظایف بیشماری از جمله سمزدایی، تولید پروتئینهای انعقادی و کمک به هضم غذا را بر عهده دارد. زمانی که کبد آسیب میبیند (مثلاً در اثر مصرف الکل یا ویروس هپاتیت)، سعی میکند خود را ترمیم کند. در این فرآیند ترمیم، بافت اسکار تشکیل میشود. با ادامه یافتن آسیب، اسکارها بیشتر شده و جریان خون کبد را مختل میکنند و در نهایت عملکرد کبد را متوقف میسازند. برخلاف باور عموم، سیروز یک بیماری یکشبه نیست، بلکه نتیجه سالها آسیب مداوم به این عضو صبور بدن است.
علت ابتلا به بیماری سیروز کبدی
برای درک علت ابتلا به سیروز، باید بدانیم که هر عاملی که باعث التهاب مزمن کبد شود، میتواند در درازمدت به سیروز ختم شود. در کشورهای غربی، مصرف مزمن و بیش از حد الکل یکی از شایعترین علل است. الکل با سمی کردن سلولهای کبدی و ایجاد التهاب مداوم، باعث مرگ سلولها و جایگزینی آنها با بافت فیبروزی میشود. اما در سطح جهانی و بهویژه در کشورهای در حال توسعه، عفونتهای ویروسی مزمن، به خصوص هپاتیت B و هپاتیت C، سردمدار ایجاد سیروز هستند. این ویروسها میتوانند برای دههها در بدن خاموش بمانند و به آرامی کبد را تخریب کنند.
یکی از علل رو به رشد در دنیای مدرن، بیماری کبد چرب غیرالکلی (NAFLD) و فرم پیشرفتهتر آن یعنی استئاتوهپاتیت غیرالکلی (NASH) است. این وضعیت ارتباط تنگاتنگی با اپیدمی چاقی، دیابت نوع ۲ و سندرم متابولیک دارد. در این حالت، تجمع چربی در کبد باعث التهاب و در نهایت زخم شدن بافت کبد میشود. با توجه به سبک زندگی کمتحرک و رژیمهای غذایی پرکالری، انتظار میرود این عامل به زودی به شایعترین علت سیروز در جهان تبدیل شود.
علاوه بر این موارد، بیماریهای خودایمنی نیز نقش مهمی دارند. در هپاتیت اتوایمیون، سیستم ایمنی بدن به اشتباه به سلولهای کبد حمله میکند. در بیماری سیروز صفراوی اولیه (PBC) و کلانژیت اسکلروزان اولیه (PSC)، مجاری صفراوی تخریب میشوند که منجر به تجمع صفرا در کبد و آسیب بافتی میگردد. بیماریهای ژنتیکی مانند هموکروماتوز (تجمع آهن در بدن) و بیماری ویلسون (تجمع مس در کبد) نیز از دیگر علل شناخته شده هستند که اگر در سنین پایین تشخیص داده نشوند، به سیروز منجر میشوند. حتی مصرف طولانیمدت برخی داروها و سموم محیطی نیز میتواند کبد را به سمت سیروز سوق دهد.
نشانههای بیماری سیروز کبدی
سیروز کبدی اغلب به عنوان یک بیماری مرموز شناخته میشود زیرا در مراحل اولیه (که به آن سیروز جبرانشده میگویند) ممکن است هیچ علامت مشخصی نداشته باشد. کبد ظرفیت عملکردی بالایی دارد و تا زمانی که آسیب بسیار گسترده نشود، وظایف خود را انجام میدهد. اولین علائم معمولاً غیر اختصاصی هستند و شامل خستگی مفرط، ضعف، کاهش وزن ناخواسته و از دست دادن اشتها میشوند. بیمار ممکن است احساس کند انرژی همیشگی را ندارد و زود خسته میشود. تهوع و دردهای خفیف در سمت راست و بالای شکم نیز ممکن است گزارش شود.
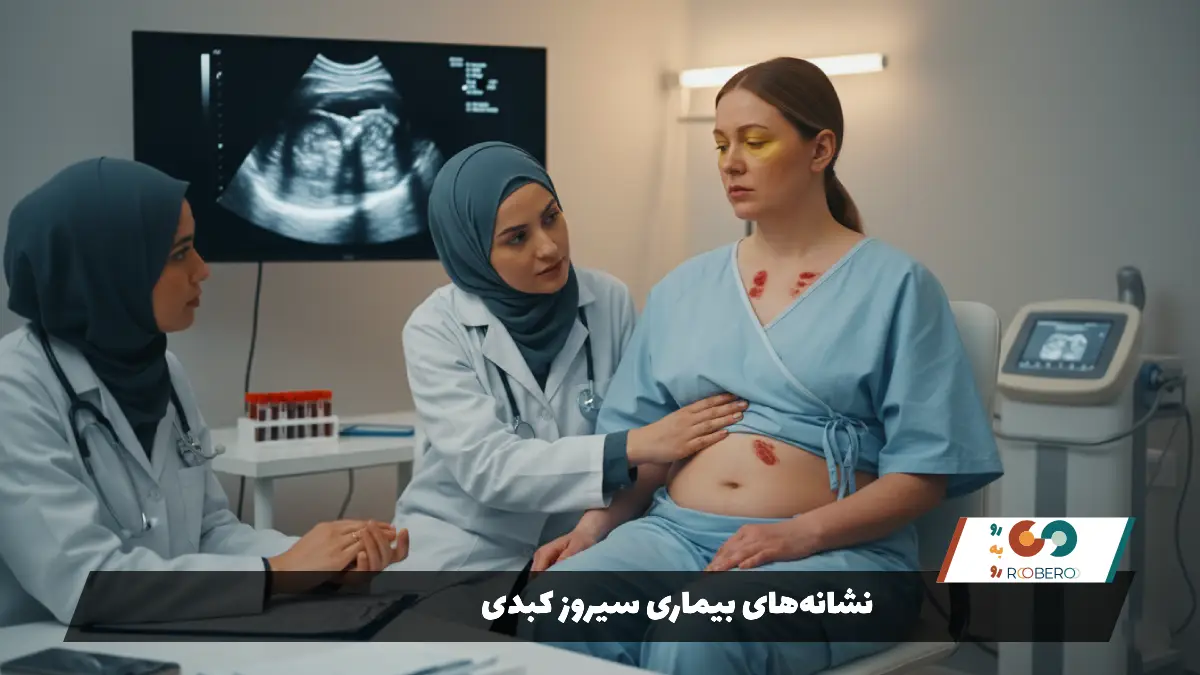
با پیشرفت بیماری و وارد شدن به مرحله “سیروز جبراننشرده”، علائم جدی و اختصاصی ظاهر میشوند. یکی از بارزترین نشانهها، زردی یا یرقان است که در آن پوست و سفیدی چشم به رنگ زرد درمیآیند. این اتفاق به دلیل ناتوانی کبد در دفع بیلیروبین رخ میدهد. خارش شدید پوست نیز به دلیل رسوب املاح صفراوی در زیر پوست ایجاد میشود که بسیار آزاردهنده است. تغییرات در پوست مانند ایجاد لکههای عنکبوتی شکل (آنژیوم عنکبوتی) روی سینه و صورت و قرمزی کف دستها (اریتم کف دست) ناشی از تغییرات هورمونی و عروقی است.
تجمع مایعات در بدن یکی دیگر از علائم کلاسیک است. آب آوردن شکم یا “آسیت” باعث بزرگ شدن و برآمدگی شکم میشود، در حالی که پاها و مچ پاها دچار ورم (ادم) میشوند. این وضعیت ناشی از کاهش تولید پروتئین آلبومین و افزایش فشار در عروق کبد است. بیماران همچنین ممکن است دچار خونریزیهای غیرعادی شوند؛ مثلاً خونریزی لثه، خوندماغ شدن یا کبودیهای آسان روی پوست، زیرا کبد نمیتواند فاکتورهای انعقادی لازم را بسازد. در موارد پیشرفته، سموم در مغز تجمع یافته و باعث گیجی، فراموشی و تغییرات شخصیتی میشود که به آن آنسفالوپاتی کبدی میگویند.
نحوه تشخیص سیروز کبدی
تشخیص سیروز با گرفتن شرح حال دقیق و معاینه فیزیکی آغاز میشود. پزشک ممکن است کبد را لمس کند تا سفتی یا ناهمواری سطح آن را بررسی کند و همچنین به دنبال علائمی مانند زردی، قرمزی کف دست و بزرگی طحال باشد. آزمایشهای خون نقش کلیدی در تشخیص دارند. تستهای عملکرد کبد (LFT) شامل اندازهگیری آنزیمهای کبدی (ALT و AST)، سطح بیلیروبین، آلبومین و زمان انعقاد خون (PT/INR) است. در سیروز، معمولاً آلبومین کاهش مییابد و زمان انعقاد خون طولانی میشود، که نشاندهنده ناتوانی کبد در ساخت پروتئینهاست. کاهش تعداد پلاکتهای خون نیز علامت شایعی است که ناشی از بزرگی طحال و گیر افتادن پلاکتها در آن است.

روشهای تصویربرداری به پزشک کمک میکنند تا ساختار کبد را ببیند. سونوگرافی شکم، روشی در دسترس و ایمن است که میتواند تغییرات بافتی، ندولها و جریان خون کبد را نشان دهد. سیتی اسکن و امآرآی (MRI) تصاویر دقیقتری ارائه میدهند و میتوانند تومورهای احتمالی را شناسایی کنند. تکنولوژی جدیدتری به نام “الاستوگرافی” (مانند دستگاه فیبرواسکن) وجود دارد که میزان سفتی و فیبروز کبد را با استفاده از امواج صوتی اندازهگیری میکند. این روش غیرتهاجمی است و در بسیاری از موارد جایگزین نمونهبرداری شده است.
با این حال، استاندارد طلایی و دقیقترین روش تشخیص، بیوپسی یا نمونهبرداری از کبد است. در این روش، پزشک با استفاده از یک سوزن باریک، تکه کوچکی از بافت کبد را برمیدارد تا زیر میکروسکوپ بررسی شود. پاتولوژیست میتواند میزان دقیق آسیب، التهاب و فیبروز را تعیین کند و حتی علت زمینهای بیماری را تشخیص دهد. امروزه بیوپسی تنها در مواردی انجام میشود که تشخیص با روشهای دیگر قطعی نباشد. آندوسکوپی نیز ممکن است برای بررسی واریسهای مری (رگهای متسع در مری) که از عوارض سیروز است، انجام شود.
روشهای درمان بیماری سیروز کبدی
درمان سیروز کبدی بستگی زیادی به علت ایجادکننده آن و میزان پیشرفت آسیب دارد. هدف اصلی درمان، متوقف کردن یا کند کردن پیشرفت آسیب بافتی و مدیریت عوارض ناشی از بیماری است. متاسفانه بافت اسکار ایجاد شده در کبد معمولاً قابل برگشت نیست، اما درمان میتواند از آسیب بیشتر جلوگیری کند. اگر سیروز در مراحل اولیه تشخیص داده شود، درمان علت زمینهای میتواند معجزه کند. برای مثال، در سیروز ناشی از الکل، قطع کامل و فوری الکل حیاتی است و میتواند کبد را تا حد زیادی احیا کند.
در بیمارانی که سیروز ناشی از کبد چرب دارند، کاهش وزن تدریجی و کنترل قند خون و چربی خون میتواند التهاب را کاهش دهد. اگر علت بیماری هپاتیتهای ویروسی B یا C باشد، استفاده از داروهای ضدویروس مدرن میتواند ویروس را سرکوب یا حذف کند و روند آسیب را متوقف سازد. در بیماریهای خودایمنی و ویلسون نیز داروهای اختصاصی برای کنترل سیستم ایمنی یا دفع مس تجویز میشود.
بخش مهمی از درمان، مدیریت عوارض سیروز است. برای کنترل آب آوردن شکم (آسیت) و ورم پا، رژیمهای کمنمک و داروهای ادرارآور تجویز میشود. برای جلوگیری از خونریزی واریس مری، ممکن است از داروهای کاهنده فشار خون یا روشهای بندlig (بستن رگها با آندوسکوپی) استفاده شود. اگر گیجی و آنسفالوپاتی رخ دهد، داروهایی برای کاهش جذب سموم از روده داده میشود. در مواردی که کبد به طور کامل از کار میافتد و درمانهای دارویی پاسخگو نیستند، پیوند کبد تنها گزینه باقیمانده است. پیوند کبد یک عمل جراحی بزرگ است که در آن کبد بیمار با کبد سالم از یک اهداکننده جایگزین میشود و نرخ موفقیت بالایی دارد.
درمان دارویی سیروز کبدی
داروهایی که برای بیماران سیروزی تجویز میشود، نه برای درمان خود اسکارها، بلکه برای مدیریت علائم و جلوگیری از عوارض مرگبار است. یکی از پرکاربردترین دستههای دارویی، دیورتیکها یا ادرارآورها هستند. داروهایی مانند “اسپیرونولاکتون” و “فروزماید” برای دفع آب اضافی تجمع یافته در شکم و پاها تجویز میشوند. تنظیم دوز این داروها بسیار حساس است و باید تحت نظر پزشک باشد تا به کلیهها آسیب نرسد.
برای کاهش فشار خون در ورید پورت (رگ اصلی که خون را به کبد میآورد) و جلوگیری از خونریزی واریس مری، از داروهای بتابلاکر غیرانتخابی مانند “پروپرانولول” یا “نadolol” استفاده میشود. این داروها با کاهش ضربان قلب و فشار خون، ریسک پارگی رگهای مری را کم میکنند. در بیمارانی که دچار آنسفالوپاتی کبدی (تجمع سموم در مغز) هستند، شربت “لاکتولوز” تجویز میشود. این شربت با تغییر اسیدیته روده و دفع سریعتر مدفوع، جذب آمونیاک را کاهش میدهد. همچنین آنتیبیوتیک خاصی به نام “ریفاکسیمین” نیز برای کاهش باکتریهای تولیدکننده آمونیاک در روده استفاده میشود.
در بیماران مبتلا به هپاتیت ویروسی، داروهای ضدویروس خوراکی مانند “تنوفوویر” یا “سوفوسبوویر” تجویز میشود که انقلابی در توقف آسیب ویروسی ایجاد کردهاند. برای خارش پوست ناشی از سیروز، داروهایی مانند کلستیرامین یا آنتیهیستامینها ممکن است کمککننده باشند. مکملهای ویتامین K و فرآوردههای خونی ممکن است برای اصلاح اختلالات انعقادی در موارد حاد تجویز شوند. نکته حیاتی این است که بیماران سیروزی باید از مصرف هرگونه داروی گیاهی یا شیمیایی بدون مشورت پزشک خودداری کنند، زیرا کبد بیمار توانایی پردازش داروها را ندارد و حتی یک مسکن ساده میتواند سمی باشد.
رژیم غذایی مناسب برای سیروز کبدی
تغذیه در بیماران سیروزی نقشی حیاتی و دوگانه دارد: هم باید از بار کاری کبد بکاهد و هم از سوءتغذیه که در این بیماران بسیار شایع است جلوگیری کند. مهمترین اصل در رژیم غذایی این بیماران، محدودیت شدید نمک (سدیم) است. نمک باعث احتباس آب در بدن و بدتر شدن آسیت و ورم میشود. بیماران باید از خوردن غذاهای کنسروی، فستفود، تنقلات شور و افزودن نمک سر سفره پرهیز کنند و به جای آن از ادویههای گیاهی و آبلیمو برای طعمدار کردن غذا استفاده کنند.
در گذشته تصور میشد که بیماران کبدی باید مصرف پروتئین را به شدت محدود کنند تا سموم مغزی تولید نشود. اما علم نوین پزشکی این باور را اصلاح کرده است. بیماران سیروزی به دلیل تحلیل عضلانی شدید، نیاز به پروتئین کافی دارند. پروتئینهای گیاهی (مانند حبوبات و سویا) و لبنیات کمچرب معمولاً بهتر از پروتئینهای حیوانی قرمز تحمل میشوند. بنابراین، مگر در موارد آنسفالوپاتی شدید و مقاوم، محدودیت شدید پروتئین توصیه نمیشود. خوردن وعدههای غذایی کوچک و متعدد (مثلاً ۵ تا ۶ وعده در روز) و مصرف یک میانوعده کربوهیدراتی قبل از خواب، به جلوگیری از تحلیل عضلانی در طول شب کمک میکند.
حذف کامل الکل یک ضرورت مطلق است؛ حتی یک قطره الکل میتواند آسیب کبد را تشدید کند. همچنین بیماران باید از خوردن صدف خام و غذاهای دریایی نیمپز پرهیز کنند، زیرا باکتری خاصی در آنها وجود دارد که برای بیماران کبدی کشنده است. میوهها و سبزیجات تازه به دلیل داشتن آنتیاکسیدانها و فیبر مفید هستند، اما باید کاملاً شسته شوند. در نهایت، مصرف ویتامینها و مکملها باید تنها با تجویز پزشک باشد، زیرا کبد بیمار قادر به ذخیره یا دفع ویتامینهای اضافی (به خصوص ویتامین A) نیست.
پیشگیری از بیماری سیروز کبدی
پیشگیری از سیروز کبدی بر پایه محافظت از کبد در برابر عوامل آسیبرسان استوار است. مهمترین گام، اصلاح سبک زندگی است. پرهیز از مصرف الکل یا مصرف آن در حد بسیار محدود، اصلیترین راه پیشگیری از سیروز الکلی است. برای پیشگیری از کبد چرب، حفظ وزن ایدهآل، رژیم غذایی سالم و ورزش منظم ضروری است. کاهش وزن تدریجی در افراد چاق میتواند چربی کبد را از بین ببرد و از التهاب جلوگیری کند.
واکسیناسیون علیه هپاتیت B یکی از موثرترین راههای پیشگیری است که امروزه برای تمام نوزادان و افراد در معرض خطر انجام میشود. اگرچه واکسنی برای هپاتیت C وجود ندارد، اما پرهیز از رفتارهای پرخطر مانند استفاده از سرنگ مشترک، تاتوی غیربهداشتی و روابط جنسی محافظتنشده میتواند از انتقال این ویروس جلوگیری کند. درمان به موقع و کامل هپاتیتهای ویروسی قبل از اینکه به مرحله سیروز برسند، یک استراتژی پیشگیری ثانویه بسیار مهم است.
احتیاط در مصرف داروها نیز بخشی از پیشگیری است. مصرف خودسرانه و بیش از حد داروها، به ویژه مسکنهایی مانند استامینوفن، میتواند به کبد آسیب بزند. افرادی که بیماریهای کبدی زمینهای دارند باید در مواجهه با مواد شیمیایی و سموم محیطی احتیاط بیشتری کنند. چکاپهای منظم پزشکی و آزمایشهای کبدی سالانه برای افراد بالای ۴۰ سال یا کسانی که فاکتورهای خطر دارند، میتواند بیماری را در مراحل اولیه که قابل درمان است، شناسایی کند.
درمان خانگی و سبک زندگی
درمان خانگی در سیروز به معنای ایجاد محیطی حمایتی برای کبد است و هرگز جایگزین درمان پزشکی نمیشود. استراحت کافی یکی از اصول مهم است؛ کبد در حالت درازکش جریان خون بهتری دریافت میکند. با این حال، استراحت مطلق توصیه نمیشود و فعالیت فیزیکی ملایم برای حفظ توده عضلانی ضروری است. رعایت بهداشت فردی برای جلوگیری از عفونتها بسیار مهم است، زیرا سیستم ایمنی در سیروز ضعیف میشود.
برخی مواد غذایی و گیاهان به عنوان حامی کبد شناخته میشوند، هرچند نباید به عنوان درمان قطعی دیده شوند. گیاه خار مریم (Milk Thistle) حاوی مادهای به نام سیلیمارین است که خاصیت آنتیاکسیدانی قوی دارد و ممکن است از سلولهای کبد محافظت کند، اما مصرف آن حتماً باید با اجازه پزشک باشد. قهوه (بدون شکر و خامه زیاد) نیز در مطالعات متعدد اثرات محافظتی بر کبد نشان داده و میتواند سرعت پیشرفت فیبروز را کاهش دهد. زردچوبه نیز به دلیل خاصیت ضدالتهابی مورد توجه است.
در خانه، بیماران باید وزن خود را روزانه کنترل کنند. افزایش ناگهانی وزن میتواند نشانه تجمع آب (آسیت) باشد. بررسی رنگ مدفوع و ادرار و توجه به وضعیت هوشیاری بیمار توسط اعضای خانواده بسیار مهم است. محیط خانه باید عاری از استرس باشد، زیرا استرس میتواند التهاب را در بدن تشدید کند. پرهیز از مصرف غذاهای دودی، کنسروی و مانده نیز بخشی از مراقبتهای خانگی است.
عوارض و خطرات سیروز کبدی
سیروز کبدی میتواند منجر به عوارض متعدد و خطرناکی شود که کل بدن را درگیر میکند. یکی از مهمترین مکانیسمهای ایجاد عوارض، “فشار خون پورتال” است. بافت اسکار در کبد مانع جریان خون میشود و فشار در ورید پورت بالا میرود. این فشار باعث میشود خون مسیرهای فرعی پیدا کند و رگهای مری و معده متورم شوند (واریس). پارگی این واریسها باعث خونریزی داخلی شدید و استفراغ خونی میشود که یک اورژانس مرگبار است.
آسیت یا تجمع مایع در شکم، نه تنها باعث ناراحتی تنفسی و فتق میشود، بلکه میتواند عفونی شود (پریتونیت باکتریال خودبخودی) که بسیار خطرناک است. نارسایی کلیه (سندرم هپاتورنال) و نارسایی ریه (سندرم هپاتوپلمونری) از دیگر عوارض سیستمیک سیروز هستند که نشاندهنده تاثیر کبد بر سایر ارگانهاست.
سرطان کبد (هپاتوسلولار کارسینوما) یکی از ترسناکترین خطرات سیروز است. بافت سیروتیک بستری مستعد برای رشد سلولهای سرطانی است، بنابراین بیماران سیروزی باید هر ۶ ماه سونوگرافی غربالگری انجام دهند. آنسفالوپاتی کبدی یا کما نیز خطری است که در صورت عدم کنترل سموم بدن رخ میدهد. علاوه بر این، پوکی استخوان و شکستگیهای استخوانی در این بیماران شایعتر است.
تفاوت سیروز کبدی در مردان و زنان
الگوی ابتلا و عوارض سیروز در مردان و زنان تفاوتهایی دارد. از نظر علل، سیروز الکلی و هپاتیت ویروسی در مردان شایعتر است، در حالی که سیروز ناشی از بیماریهای خودایمنی (مانند هپاتیت اتوایمیون و PBC) در زنان شیوع بسیار بالاتری دارد. زنان نسبت به اثرات سمی الکل حساسترند و با مقادیر کمتر الکل و در مدت زمان کوتاهتری نسبت به مردان ممکن است دچار سیروز شوند.
از نظر علائم بالینی، تغییرات هورمونی در مردان مبتلا به سیروز بسیار بارز است. کبد بیمار نمیتواند استروژن را متابولیزه کند، بنابراین سطح هورمون زنانه در مردان بالا میرود. این امر منجر به بزرگ شدن سینهها (ژینکوماستی)، کوچک شدن بیضهها، ناتوانی جنسی و ریزش موهای بدن میشود. در زنان، سیروز معمولاً باعث قطع قاعدگی (آمنوره) و ناباروری میشود، هرچند اگر بارداری رخ دهد، پرخطر خواهد بود. زنان همچنین ممکن است علائم خستگی و خارش را شدیدتر تجربه کنند.
سیروز کبدی در کودکان و دوران بارداری
سیروز در کودکان نادر است اما علل آن کاملاً متفاوت از بزرگسالان است. در کودکان، شایعترین علت سیروز، بیماری “آترزی مجاری صفراوی” است که در آن مجاری صفراوی به درستی تشکیل نشدهاند. بیماریهای متابولیک ارثی مانند کمبود آلفا-۱ آنتیتریپسین، ویلسون، فیبروز کیستیک و تیروزینمی نیز از علل دیگر هستند. علائم در کودکان شامل زردی طول کشیده، عدم رشد (Failure to Thrive)، بزرگی شکم و خونریزی بینی است. درمان در کودکان بسیار چالشبرانگیز است و تغذیه نقش حیاتی در رشد آنها دارد؛ بسیاری از این کودکان در نهایت کاندید پیوند کبد میشوند.
بارداری در زنان مبتلا به سیروز یک وضعیت پرخطر محسوب میشود. سیروز میتواند باعث ناباروری شود، اما اگر بارداری رخ دهد، خطر سقط جنین، زایمان زودرس و مرگ جنین بالاست. برای مادر، خطر خونریزی واریس مری به دلیل افزایش حجم خون در بارداری و فشار رحم، به شدت افزایش مییابد. همچنین احتمال نارسایی کبد و زردی در بارداری بیشتر است. این مادران باید تحت نظر تیم تخصصی شامل متخصص گوارش و زنان زایمان باشند. برخی داروها در بارداری ممنوع هستند و مدیریت واریسها باید قبل از بارداری یا با احتیاط در حین آن انجام شود.
طول درمان و امید به زندگی
سیروز کبدی یک بیماری مزمن و مادامالعمر است و “طول درمان” به معنای دوره محدود مصرف دارو در آن معنا ندارد. درمان تا پایان عمر یا تا زمان پیوند کبد ادامه دارد. امید به زندگی در بیماران سیروزی کاملاً به مرحله بیماری بستگی دارد. بیمارانی که در مرحله “جبرانشده” هستند، ممکن است سالها یا دههها بدون مشکل جدی زندگی کنند، به شرطی که بیماری کنترل شود.
اما زمانی که علائم decompensation (مانند آسیت، خونریزی یا زردی) ظاهر شود، امید به زندگی بدون پیوند کبد به طور قابل توجهی کاهش مییابد (معمولاً ۲ تا ۴ سال). سیستمهای امتیازدهی مانند MELD و Child-Pugh برای تخمین شدت بیماری و اولویتبندی لیست پیوند استفاده میشوند. نکته امیدوارکننده این است که کبد قابلیت بازسازی محدودی دارد و اگر در مراحل اولیه عامل آسیبرسان (مثل الکل یا ویروس) حذف شود، وضعیت میتواند پایدار بماند و فرد عمر طبیعی داشته باشد.
اسمهای دیگر بیماری سیروز کبدی
این بیماری در متون فارسی و انگلیسی عمدتاً با نام سیروز (Cirrhosis) شناخته میشود. واژه سیروز از کلمه یونانی “kirrhos” به معنی زرد مایل به قهوه ای یا نارنجی گرفته شده است که اشاره به رنگ کبد بیمار در کالبدشکافی دارد. گاهی در زبان عامیانه به آن “تنبلی کبد پیشرفته” یا “نارسایی مزمن کبد” نیز میگویند، هرچند نارسایی کبد مرحله نهایی سیروز است. در متون قدیمی پزشکی ممکن است با اصطلاح “سیروز لاینک” (Laennec’s cirrhosis) مواجه شوید که بیشتر به نوع الکلی اشاره داشت. اصطلاح “فیبروز کبدی” نیز گاهی به جای سیروز به کار میرود، اما فیبروز در واقع مرحله قبل از سیروز است.
جمعبندی
سیروز کبدی، زخمشدگی و اسکار پیشرفته کبد است که در اثر عواملی چون الکل، هپاتیتهای ویروسی و کبد چرب ایجاد میشود. این بیماری در مراحل ابتدایی بیعلامت است اما در مراحل پیشرفته با زردی، آب آوردن شکم (آسیت) و خونریزی گوارشی تظاهر میکند. تشخیص با آزمایش خون، سونوگرافی و فیبرواسکن قطعی میشود. درمان شامل حذف عامل بیماریزا (ترک الکل، درمان ویروس)، رژیم کمنمک و مدیریت عوارض است. در موارد نارسایی کامل، پیوند کبد تنها راه نجات است. پیشگیری از طریق واکسیناسیون، سبک زندگی سالم و کنترل وزن، کلید طلایی مقابله با این بیماری خاموش اما خطرناک است.

