بیماری سندرم تاکوتسوبو / کاردیومیوپاتی استرس (Takotsubo Cardiomyopathy)

- سندرم تاکوتسوبو (Takotsubo Cardiomyopathy): وقتی قلب واقعاً میشکند
- پیشگیری از سندرم تاکوتسوبو
- روشهای درمان سندرم تاکوتسوبو
- نحوه تشخیص سندرم تاکوتسوبو
- نشانههای بیماری سندرم تاکوتسوبو
- اسمهای دیگر بیماری سندرم تاکوتسوبو
- تفاوت بیماری سندرم تاکوتسوبو در مردان و زنان
- علت ابتلا به سندرم تاکوتسوبو
- درمان دارویی سندرم تاکوتسوبو
- درمان خانگی سندرم تاکوتسوبو
- رژیم غذایی مناسب برای سندرم تاکوتسوبو
- عوارض و خطرات سندرم تاکوتسوبو
- سندرم تاکوتسوبو در کودکان و دوران بارداری
- طول درمان سندرم تاکوتسوبو چقدر است
- نقش محور مغز و قلب (Brain-Heart Axis) در سندرم تاکوتسوبو
سندرم تاکوتسوبو (Takotsubo Cardiomyopathy): وقتی قلب واقعاً میشکند
پیشگیری از سندرم تاکوتسوبو
پیشگیری از سندرم تاکوتسوبو یا کاردیومیوپاتی استرس، به دلیل ماهیت ناگهانی و غیرقابل پیشبینی عوامل تحریککننده آن، یکی از چالشبرانگیزترین مباحث در کاردیولوژی است. از آنجایی که این بیماری معمولاً در پاسخ به یک شوک احساسی شدید (مانند مرگ عزیزان، طلاق، یا حتی یک جشن غافلگیرکننده) یا یک استرس فیزیکی حاد (مانند جراحی، تشنج یا حمله آسم) رخ میدهد، حذف کامل ریسک تقریباً غیرممکن است. ما نمیتوانیم جلوی حوادث ناگوار زندگی را بگیریم، اما میتوانیم نحوه پاسخ بدن و ذهن به این حوادث را مدیریت کنیم. تمرکز اصلی در پیشگیری، بر روی افزایش “تابآوری روانی” و مدیریت استرس مزمن است. افرادی که به طور مداوم تحت استرسهای طولانیمدت هستند، ممکن است سیستم عصبی سمپاتیک حساستری داشته باشند که در مواجهه با یک شوک ناگهانی، پاسخ شدیدتری نشان میدهد.
تکنیکهای مدیریت استرس مانند مدیتیشن، یوگا، تمرینات تنفسی عمیق و رواندرمانی شناختی-رفتاری (CBT) میتوانند به تعدیل واکنش بدن به هورمونهای استرس کمک کنند. مطالعات نشان دادهاند که افرادی که مهارتهای مقابلهای (Coping Skills) قویتری دارند، در برابر اثرات مخرب کاتکولآمینها (هورمونهای استرس) مقاومترند. علاوه بر سلامت روان، سلامت جسمی نیز نقش مهمی دارد. کنترل بیماریهای زمینهای که میتوانند به عنوان استرسور فیزیکی عمل کنند، ضروری است. برای مثال، مدیریت دقیق آسم، کنترل صرع برای جلوگیری از تشنج، و آمادگی دقیق قبل از اعمال جراحی سنگین، میتواند خطر وقوع این سندرم را کاهش دهد.
در مورد بیمارانی که یک بار دچار سندرم تاکوتسوبو شدهاند، پیشگیری از عود مجدد اهمیت حیاتی دارد. اگرچه نرخ عود این بیماری نسبتاً پایین است (حدود ۲ تا ۵ درصد در سال)، اما تکرار آن ممکن است. برای این افراد، پزشکان ممکن است استفاده طولانیمدت از داروهای مسدودکننده گیرنده بتا (بتا بلاکرها) را تجویز کنند. این داروها با مسدود کردن اثر آدرنالین بر روی قلب، میتوانند به عنوان یک سپر محافظ عمل کنند تا در صورت بروز یک استرس شدید دیگر، قلب دچار فلج موقت نشود. با این حال، شواهد علمی در مورد اثربخشی قطعی بتا بلاکرها در پیشگیری کامل از عود بیماری هنوز در حال بررسی است و سبک زندگی سالم همچنان خط اول دفاعی محسوب میشود.
روشهای درمان سندرم تاکوتسوبو
درمان سندرم تاکوتسوبو در مرحله حاد اولیه، شباهت زیادی به درمان سکته قلبی (آنفارکتوس میوکارد) دارد، زیرا تا زمانی که تشخیص قطعی داده نشود، پزشکان باید فرض را بر بسته بودن رگهای قلب بگذارند. بیمار حتماً باید در بخش مراقبتهای ویژه قلبی (CCU) بستری شود. هدف اصلی درمان در فاز حاد، حمایت از عملکرد قلب و مدیریت عوارض احتمالی است تا زمانی که عضله قلب خود را بازیابی کند. برخلاف حمله قلبی معمول که نیاز به باز کردن رگ با آنژیوپلاستی یا استنت دارد، در تاکوتسوبو رگها باز هستند و درمان بیشتر “حمایتی” است. این بدان معناست که باید به قلب زمان داد تا از شوک هورمونی خارج شود، در حالی که داروها بار کاری آن را کم میکنند.

یکی از جنبههای مهم درمان، مدیریت نارسایی قلبی حاد است. از آنجایی که بخش بزرگی از بطن چپ (معمولاً نوک قلب) موقتاً از کار میافتد، قلب نمیتواند خون را به درستی پمپاژ کند. پزشکان از داروهایی استفاده میکنند که فشار خون را تنظیم کرده و مایعات اضافی را از بدن دفع کنند. در موارد شدید که بیمار دچار شوک کاردیوژنیک میشود (یعنی قلب قادر به تامین خون مورد نیاز ارگانها نیست)، ممکن است نیاز به استفاده از دستگاههای کمکی مکانیکی باشد. یکی از این دستگاهها، “بالون پمپ داخل آئورتی” (IABP) است که به پمپاژ خون کمک کرده و بار را از روی قلب برمیدارد. در موارد نادرتر، ممکن است از دستگاههای پیشرفتهتری مانند ECMO (اکسیژناسیون غشایی برونپیکری) برای نجات جان بیمار استفاده شود.
مدیریت لخته خون نیز بخش حیاتی درمان است. به دلیل اینکه نوک قلب متسع شده و حرکت نمیکند (آکینتیک میشود)، خون در آن ناحیه راکد میماند و مستعد لخته شدن است. این لخته میتواند کنده شده و باعث سکته مغزی شود. بنابراین، حتی اگر بیمار سابقه مشکلات انعقادی نداشته باشد، تجویز داروهای رقیقکننده خون (آنتیکوآگولانتها) مانند هپارین یا وارفارین برای یک دوره کوتاهمدت تا زمانی که حرکت قلب به حالت عادی برگردد، ضروری است. پایش مداوم ریتم قلب نیز انجام میشود، زیرا این بیماران مستعد آریتمیهای خطرناک هستند. پس از گذر از فاز حاد و ترخیص از بیمارستان، درمان دارویی معمولاً برای چند ماه ادامه مییابد تا عملکرد قلب کاملاً نرمال شود.
نحوه تشخیص سندرم تاکوتسوبو
تشخیص سندرم تاکوتسوبو یک چالش پزشکی است زیرا این بیماری “مقلد بزرگ” حمله قلبی است. بیمار با درد قفسه سینه و تنگی نفس مراجعه میکند و نوار قلب (ECG) او تغییراتی را نشان میدهد که دقیقاً مشابه سکته قلبی وسیع است (مانند بالا رفتن قطعه ST). اولین قدم تشخیصی، آزمایش خون برای اندازهگیری آنزیمهای قلبی بویژه تروپونین است. در سندرم تاکوتسوبو، سطح تروپونین بالا میرود که نشاندهنده آسیب عضله قلب است، اما نکته کلیدی اینجاست که میزان افزایش تروپونین معمولاً بسیار کمتر از آن چیزی است که از وسعت تغییرات نوار قلب و حال عمومی بیمار انتظار میرود. این “عدم تناسب” اولین سرنخ برای پزشکان است.
استاندارد طلایی برای تشخیص و افتراق این بیماری از سکته قلبی، انجام آنژیوگرافی عروق کرونر است. در آنژیوگرافی، پزشک ماده حاجب را به داخل رگهای قلب تزریق میکند تا انسدادها را ببیند. در بیمار مبتلا به تاکوتسوبو، برخلاف سکته قلبی، رگهای کرونر “باز” هستند و هیچ لخته یا پلاک مسدودکنندهای که توجیهکننده آسیب وسیع قلب باشد، دیده نمیشود. البته ممکن است بیماری خفیف عروقی وجود داشته باشد، اما علت اصلی وضعیت حاد بیمار نیست. نبود انسداد معنادار، تشخیص را به سمت کاردیومیوپاتی استرس سوق میدهد.
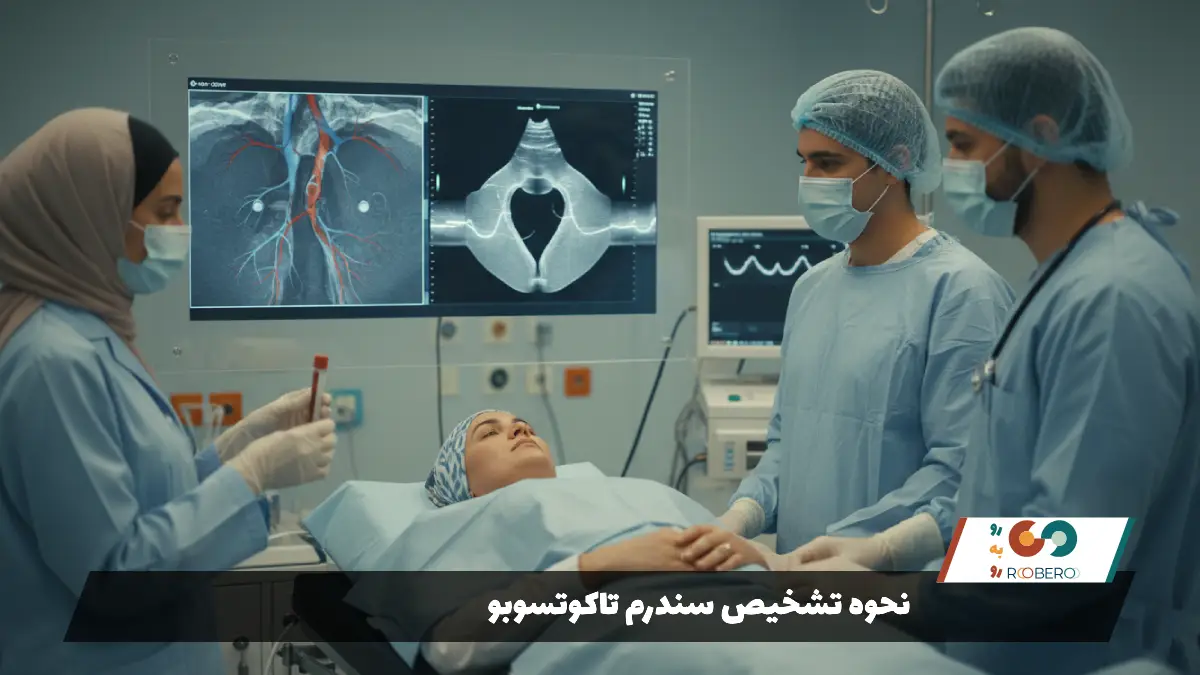
مرحله بعدی تایید تشخیص، تصویربرداری از حرکت دیوارههای قلب است که معمولاً حین همان آنژیوگرافی (ونتریکولوگرافی) یا توسط اکوکاردیوگرافی (سونوگرافی قلب) انجام میشود. تصویر کلاسیک تاکوتسوبو بسیار منحصر به فرد است: قاعده قلب (قسمت بالای بطن) به شدت منقبض میشود، در حالی که نوک قلب و قسمتهای میانی آن بیحرکت مانده و باد میکنند (متسع میشوند). این حالت ظاهری شبیه به کوزه یا دامی دارد که نام بیماری از آن گرفته شده است. معیارهای تشخیصی مایو کلینیک (Mayo Clinic Criteria) که در سراسر جهان استفاده میشود، شامل چهار شرط است: ۱) حرکت غیرطبیعی گذرا در بطن چپ، ۲) نبود انسداد عروقی، ۳) تغییرات جدید در نوار قلب، و ۴) رد کردن سایر بیماریها مانند میوکاردیت (عفونت ویروسی قلب) و فئوکروموسیتوما (تومور غده فوق کلیه).
نشانههای بیماری سندرم تاکوتسوبو
علائم بالینی سندرم تاکوتسوبو تقریباً غیرقابل افتراق از یک حمله قلبی حاد (Acute Coronary Syndrome) است و همین موضوع باعث میشود که بیماران و حتی کادر درمان در ابتدا به اشتباه تصور کنند که یک سکته قلبی کلاسیک در حال وقوع است. شایعترین علامت، درد قفسه سینه (آنژین) است که معمولاً به صورت ناگهانی آغاز میشود. این درد اغلب به صورت فشارنده، سنگین یا سوزش در پشت جناغ سینه احساس میشود و ممکن است به بازوی چپ، گردن، فک یا پشت انتشار یابد. برخلاف آنژینهای مزمن که با استراحت بهتر میشوند، درد ناشی از تاکوتسوبو شدید و مداوم است.
تنگی نفس (Dyspnea) دومین علامت شایع است. به دلیل اینکه بطن چپ ناگهان توانایی پمپاژ خود را از دست میدهد، خون در ریهها پس میزند و باعث ادم ریوی (آب آوردن ریه) میشود. بیمار احساس خفگی میکند و ممکن است تنفسهای سریع و سطحی داشته باشد. در موارد شدید، این تنگی نفس با تعریق سرد، رنگپریدگی و اضطراب شدید همراه است. برخی بیماران ممکن است دچار تپش قلب (Palpitations) شوند و احساس کنند قلبشان به شدت یا نامنظم میکوبد. حالت تهوع و استفراغ نیز ممکن است رخ دهد، هرچند کمتر از درد سینه شایع است.
یکی از نشانههای خطرناک که در تاکوتسوبو بیشتر از حملات قلبی خفیف دیده میشود، سنکوپ یا غش کردن است. ضعف ناگهانی پمپاژ قلب یا بروز آریتمیهای بطنی میتواند باعث کاهش خونرسانی به مغز و از هوش رفتن بیمار شود. نکته کلیدی در مورد نشانههای این بیماری، “بستر وقوع” آنهاست. در اکثر موارد (هرچند نه همیشه)، این علائم دقایقی یا ساعاتی پس از یک رویداد شدیداً استرسزا ظاهر میشوند. شنیدن خبر بد، مشاجره شدید، ترس ناگهانی، تصادف رانندگی یا حتی رویدادهای پزشکی مثل آندوسکوپی یا دندانپزشکی میتواند ماشهچکان شروع علائم باشد. این ارتباط زمانی با استرس، بخش مهمی از تابلوی بالینی بیماری است.
اسمهای دیگر بیماری سندرم تاکوتسوبو
این بیماری نامهای متعددی دارد که هر کدام به جنبهای از ماهیت، علت یا شکل ظاهری قلب در این وضعیت اشاره دارند. مشهورترین نام علمی آن کاردیومیوپاتی استرس (Stress Cardiomyopathy) است. این نام مستقیماً به علت اصلی بیماری، یعنی استرس فیزیولوژیک یا روانی، اشاره دارد و نشان میدهد که این یک بیماری عضله قلب (کاردیومیوپاتی) است که اکتسابی بوده و ناشی از عوامل محیطی است. این نام در متون پزشکی غربی بسیار پرکاربرد است و به خوبی ماهیت عملکردی بیماری را توصیف میکند.
نام دراماتیک و رسانهای این بیماری، سندرم قلب شکسته (Broken Heart Syndrome) است. این نامگذاری به این دلیل انجام شده که اولین موارد گزارش شده اغلب در زنانی دیده شد که همسر خود را از دست داده بودند یا دچار شکستهای عاطفی سنگین شده بودند. این نام نشاندهنده ارتباط عمیق و مستقیم بین احساسات و فیزیولوژی قلب است و به عامه مردم کمک میکند تا درک کنند که غم و اندوه شدید واقعاً میتواند به قلب آسیب فیزیکی بزند. البته باید توجه داشت که این نام کمی گمراهکننده است، زیرا استرسهای فیزیکی و حتی شادی زیاد (سندرم قلب شاد) نیز میتوانند باعث آن شوند.
نام تخصصی و توصیفی دیگر، سندرم بالونی شدن آپیکال (Apical Ballooning Syndrome) است. این نام دقیقاً به شکل ظاهری بطن چپ در تصاویر اکوکاردیوگرافی و آنژیوگرافی اشاره دارد. کلمه “آپیکال” به نوک قلب (Apex) اشاره دارد و “بالونی شدن” توصیفکننده اتساع و باد کردن این ناحیه است. و در نهایت، خود کلمه “تاکوتسوبو” (Takotsubo) ریشه ژاپنی دارد. این بیماری اولین بار در سال ۱۹۹۰ توسط دکتر ساتو در ژاپن توصیف شد. “تاکو” به معنی هشتپا و “تسوبو” به معنی کوزه است. تاکوتسوبو نوعی کوزه ماهیگیری دهانتنگ و شکمگشاد است که ژاپنیها برای صید هشتپا استفاده میکنند. شکل بطن چپ در این بیماری شباهت عجیبی به این کوزه دارد، لذا این نام بر روی بیماری ماندگار شد.
تفاوت بیماری سندرم تاکوتسوبو در مردان و زنان
سندرم تاکوتسوبو یکی از معدود بیماریهای قلبی است که تفاوت جنسیتی بسیار فاحشی در شیوع آن وجود دارد. آمارها نشان میدهند که حدود ۹۰ درصد از مبتلایان به این بیماری را زنان تشکیل میدهند و اکثر این زنان در دوران پس از یائسگی (Post-menopausal) قرار دارند. تئوری غالب برای توضیح این پدیده، نقش محافظتی هورمون استروژن است. استروژن اثرات محافظتی بر روی عروق ریز قلب (میکروسیرکولاسیون) دارد و مانع از اثرات مخرب هورمونهای استرس میشود. پس از یائسگی که سطح استروژن به شدت افت میکند، زنان در برابر فوران ناگهانی آدرنالین آسیبپذیرتر میشوند.
در زنان، محرک اصلی بیماری اغلب استرسهای احساسی (Emotional Triggers) است. از دست دادن همسر، ترس، بحثهای خانوادگی و تنشهای عاطفی شایعترین علل شروع بیماری در زنان هستند. همچنین زنان تمایل دارند علائم را بیشتر به صورت تنگی نفس و تهوع گزارش کنند. بهبودی در زنان معمولاً کامل است و قلب ظرف چند هفته به حالت عادی برمیگردد، هرچند خطر عود مجدد در آنها وجود دارد.
در مقابل، مردان بسیار کمتر به این بیماری مبتلا میشوند (حدود ۱۰ درصد موارد)، اما وقتی مبتلا میشوند، وضعیت معمولاً وخیمتر است. در مردان، محرک بیماری اغلب استرسهای فیزیکی (Physical Triggers) است، مانند یک بیماری حاد جسمی، جراحی، تروما یا سوختگی شدید. مردان مبتلا به تاکوتسوبو نرخ مرگومیر بیمارستانی بالاتری نسبت به زنان دارند و عوارض جدی مانند شوک کاردیوژنیک و آریتمیهای کشنده در آنها شایعتر است. علت این تفاوت در پیشآگهی احتمالاً به این برمیگردد که مردان مبتلا معمولاً بیماریهای زمینهای جسمی سنگینتری دارند که خود استرس فیزیکی را ایجاد کرده است. بنابراین، اگرچه بیماری زنانه تلقی میشود، اما در مردان میتواند کشندهتر باشد.
علت ابتلا به سندرم تاکوتسوبو
علت دقیق پاتوفیزیولوژیک سندرم تاکوتسوبو هنوز به طور کامل کشف نشده است، اما پذیرفتهشدهترین نظریه، تئوری مسمومیت کاتکولآمینی (Catecholamine Toxicity) است. در شرایط استرس شدید، سیستم عصبی سمپاتیک و غدد فوق کلیه مقادیر عظیمی از هورمونهای استرس، یعنی اپینفرین (آدرنالین) و نوراپینفرین، را به جریان خون آزاد میکنند. در افراد مستعد، سطح این هورمونها میتواند دهها برابر بیشتر از حد معمول در یک حمله قلبی عادی باشد. این طوفان هورمونی به جای اینکه قلب را تحریک به کار بیشتر کند، باعث “گیج شدن” یا “فلج شدن” سلولهای عضله قلب (میوسیتها) میشود.
این فلج شدن به طور یکنواخت در تمام قلب رخ نمیدهد. گیرندههای بتا-آدرنرژیک (که آدرنالین به آنها متصل میشود) در نوک قلب (Apex) تراکم بسیار بیشتری نسبت به قاعده قلب دارند. بنابراین، وقتی سیلی از آدرنالین میآید، نوک قلب بیشترین تاثیر را میپذیرد و از کار میافتد (توقف انقباض)، در حالی که قاعده قلب که گیرنده کمتری دارد، همچنان با قدرت منقبض میشود. این عدم هماهنگی باعث شکلگیری ظاهر بالونی میشود. همچنین، این هورمونها ممکن است باعث اسپاسم شدید رگهای ریز قلب (Microvascular spasm) شوند که خونرسانی به عضله را مختل میکند، بدون اینکه رگهای اصلی بسته باشند.
عوامل ژنتیکی نیز ممکن است نقش داشته باشند، هرچند هنوز ژن خاصی برای آن تایید نشده است. شواهدی وجود دارد که نشان میدهد افرادی که دچار اختلالات اضطرابی یا افسردگی هستند، یا کسانی که ساختار مغزی متفاوتی در نواحی پردازش احساسات (مانند آمیگدال) دارند، بیشتر مستعد این واکنش قلبی هستند. به عبارت دیگر، یک ارتباط قوی بین محور مغز-قلب وجود دارد. محرکها میتوانند بسیار متنوع باشند: از خبر مرگ، طلاق، ورشکستگی مالی و سخنرانی عمومی گرفته (استرس روانی) تا حمله آسم، شکستگی استخوان، سکته مغزی، و حتی مصرف بیش از حد داروهای محرک یا قطع ناگهانی برخی داروها (استرس فیزیکی).
درمان دارویی سندرم تاکوتسوبو
درمان دارویی سندرم تاکوتسوبو عمدتاً بر اساس پروتکلهای استاندارد درمان نارسایی قلبی است، اما با این تفاوت که معمولاً موقتی است. بتا بلاکرها (مانند متوپرولول، کارودیلول یا بیسوپرولول) سنگ بنای درمان هستند. این داروها با مسدود کردن گیرندههای آدرنالین بر روی قلب، از اثرات سمی هورمونهای استرس میکاهند، ضربان قلب را کنترل میکنند و فشار وارد بر دیوارههای قلب را کاهش میدهند. بسیاری از پزشکان توصیه میکنند که بیمار حتی پس از بهبودی کامل، تا مدتی (مثلاً یک سال یا بیشتر) به مصرف بتا بلاکر ادامه دهد تا از عود بیماری جلوگیری شود.
مهارکنندههای آنزیم مبدل آنژیوتانسین (ACE Inhibitors) یا مسدودکنندههای گیرنده آنژیوتانسین (ARBs) مثل انالاپریل یا لوزارتان نیز تجویز میشوند. این داروها با گشاد کردن عروق خونی و کاهش فشار خون، بار کاری قلب را کم میکنند و مهمتر از آن، به بازسازی (Remodeling) عضله قلب کمک میکنند و مانع از تغییر شکل دائمی قلب میشوند. استفاده از این داروها معمولاً تا زمانی که عملکرد قلب (کسر جهشی) به حالت نرمال برگردد، ادامه مییابد.
در فاز حاد بستری، از دیورتیکها (مانند فوروزماید) برای دفع مایعات تجمع یافته در ریه و کاهش علائم احتقانی استفاده میشود. اگر بیمار در خطر تشکیل لخته خون باشد (مثلاً نوک قلب به شدت متسع و بیحرکت باشد)، داروهای ضد انعقاد (آنتیکوآگولانت) مانند هپارین یا وارفارین و یا ضداکتیهای جدیدتر (DOACs) تجویز میشوند تا از سکته مغزی پیشگیری شود. بر خلاف حمله قلبی معمولی، داروهای حلکننده لخته (ترومبولیتیکها) در اینجا جایگاهی ندارند و حتی میتوانند خطرناک باشند. همچنین مصرف آسپرین که در بیماریهای عروق کرونر حیاتی است، در تاکوتسوبو اگر آترواسکلروز (تصلب شرایین) وجود نداشته باشد، لزوماً برای همیشه مورد نیاز نیست.
درمان خانگی سندرم تاکوتسوبو
پس از ترخیص از بیمارستان، “درمان خانگی” به معنای ایجاد محیطی برای ریکاوری فیزیکی و روانی است. اولین و مهمترین گام، استراحت کافی است. بیمار ممکن است تا هفتهها احساس خستگی و ضعف داشته باشد که طبیعی است. بدن برای ترمیم آسیب وارد شده به قلب نیاز به انرژی دارد. بازگشت به کار و فعالیتهای سنگین باید تدریجی باشد. برنامههای توانبخشی قلبی (Cardiac Rehab) که شامل ورزشهای نظارت شده است، یکی از بهترین روشها برای بازگرداندن ایمن بیمار به زندگی عادی است و میتواند در خانه نیز با دستورالعملهای پزشک پیگیری شود.
مدیریت استرس در خانه کلید اصلی است. بیمار باید منابع استرسزا در محیط خانه یا کار را شناسایی و تا حد امکان حذف یا تعدیل کند. تمرینات ذهنآگاهی (Mindfulness)، مدیتیشن روزانه، و گذراندن وقت در طبیعت میتواند سطح هورمونهای استرس پایه را کاهش دهد. حمایت عاطفی خانواده بسیار حیاتی است؛ بیمار نباید احساس تنهایی یا ناامنی کند، زیرا انزوا خود یک ریسک فاکتور است.
پایش علائم در خانه نیز ضروری است. بیماران باید روزانه وزن خود را چک کنند؛ افزایش وزن ناگهانی میتواند نشانه تجمع مایعات و بازگشت نارسایی قلبی باشد. تورم در پاها یا تشدید تنگی نفس در حالت خوابیده باید جدی گرفته شود. پرهیز از محرکها در خانه بسیار مهم است؛ مصرف سیگار، الکل، و نوشیدنیهای انرژیزا یا قهوه بسیار غلیظ باید قطع یا محدود شود، زیرا این مواد میتوانند سیستم عصبی سمپاتیک را تحریک کرده و اثری مشابه آدرنالین داشته باشند. خواب منظم و با کیفیت نیز برای ترمیم سیستم عصبی ضروری است.
رژیم غذایی مناسب برای سندرم تاکوتسوبو
رژیم غذایی برای بیماران مبتلا به تاکوتسوبو همان رژیم استاندارد “دوستدار قلب” است که برای بیماران نارسایی قلبی توصیه میشود. هدف اصلی این رژیم، کاهش فشار بر قلب و تامین مواد مغذی برای ترمیم بافت است. محدودیت سدیم (نمک) مهمترین اصل است. نمک باعث احتباس آب در بدن میشود و حجم خون را افزایش میدهد که این امر فشار مضاعفی به قلب ضعیف شده وارد میکند. مصرف غذاهای کنسروی، فستفودها، چیپس، پنیرهای شور و غذاهای فرآوری شده باید به حداقل برسد و نمکدان از سفره حذف شود.
رژیم غذایی مدیترانهای یا رژیم DASH (راههای غذایی برای توقف فشار خون بالا) گزینههای ایدهآلی هستند. این رژیمها بر مصرف مقادیر زیاد میوهها، سبزیجات تازه، غلات کامل، حبوبات، مغزها (آجیل خام) و روغن زیتون تاکید دارند. این مواد غذایی سرشار از آنتیاکسیدانها هستند که به کاهش التهاب در بدن و قلب کمک میکنند. ماهیهای چرب مانند سالمون و قزلآلا که حاوی اسیدهای چرب امگا-۳ هستند، باید حداقل دو بار در هفته مصرف شوند زیرا خاصیت ضدالتهابی دارند و به ثبات ریتم قلب کمک میکنند.
منیزیم و پتاسیم دو ماده معدنی حیاتی برای عملکرد الکتریکی قلب هستند. مصرف منابع طبیعی آنها مانند موز، اسفناج، آووکادو، ماست و سیبزمینی توصیه میشود (مگر اینکه بیمار مشکل کلیوی داشته باشد یا داروهای خاصی مصرف کند که پتاسیم را بالا میبرند). همچنین، کنترل قند خون بسیار مهم است، چرا که نوسانات شدید قند خون خود نوعی استرس متابولیک برای بدن محسوب میشود. پرهیز از الکل اکیداً توصیه میشود، زیرا الکل اثر سمی مستقیم بر عضله قلب دارد و میتواند ریکاوری را به تاخیر اندازد.
عوارض و خطرات سندرم تاکوتسوبو
اگرچه اکثر بیماران مبتلا به سندرم تاکوتسوبو بهبودی کامل پیدا میکنند، اما مرحله حاد بیماری میتواند خطرناک و حتی مرگبار باشد. میزان مرگومیر بیمارستانی این سندرم حدود ۴ تا ۵ درصد است که تقریباً مشابه سکتههای قلبی است. یکی از خطرناکترین عوارض، شوک کاردیوژنیک است. این حالت زمانی رخ میدهد که قلب آنقدر ضعیف شده که نمیتواند خون کافی برای حفظ فشار خون و عملکرد ارگانهای حیاتی پمپاژ کند. این وضعیت اورژانسی است و نیاز به مداخلات فوری پزشکی دارد.
نارسایی حاد قلبی و ادم ریه (تجمع آب در ریه) عارضه شایع دیگری است که باعث تنگی نفس شدید و افت اکسیژن خون میشود. همچنین، آریتمیهای قلبی (اختلالات ریتم) تهدید بزرگی هستند. به دلیل کشیده شدن و آسیب الکتریکی سلولهای قلب، ریتمهای خطرناکی مانند فیبریلاسیون بطنی یا تاکیکاردی بطنی ممکن است رخ دهند که میتوانند منجر به ایست قلبی شوند. سندرم QT طولانی (تغییر خاصی در نوار قلب) در این بیماران شایع است که آنها را مستعد نوع خاصی از آریتمی کشنده به نام Torsades de pointes میکند.
تشکیل لخته خون در داخل بطن چپ (Thrombus) خطر جدی دیگری است. وقتی نوک قلب متسع و بیحرکت میشود، خون در آن ناحیه ساکن شده و لخته میشود. اگر این لخته کنده شود، میتواند وارد جریان خون شده و باعث سکته مغزی یا انسداد شریانهای اندامها شود. پارگی دیواره آزاد بطن چپ یک عارضه بسیار نادر اما فاجعهبار است که معمولاً منجر به مرگ میشود. انسداد مسیر خروجی بطن چپ (LVOT Obstruction) نیز ممکن است رخ دهد که در آن عضله ضخیم شده قاعده قلب، مسیر خروج خون به آئورت را تنگ میکند و باعث افت شدید فشار خون میشود.
سندرم تاکوتسوبو در کودکان و دوران بارداری
سندرم تاکوتسوبو در کودکان بسیار نادر است، اما غیرممکن نیست. در حالی که در بزرگسالان استرسهای عاطفی نقش پررنگی دارند، در کودکان تقریباً همیشه عوامل فیزیکی شدید عامل ایجاد بیماری هستند. شایعترین علل در کودکان شامل حملات شدید آسم (Status Asthmaticus)، عفونتهای شدید (سپسیس)، جراحیهای سنگین، تشنجهای غیرقابل کنترل یا غرقشدگی است. در واقع هر وضعیتی در کودکان که منجر به استرس فیزیولوژیک شدید و بستری در ICU شود، میتواند به طور بالقوه باعث کاردیومیوپاتی استرس شود. تشخیص در کودکان دشوار است زیرا علائم قلبی ممکن است در زیر سایه بیماری اصلی پنهان شود.
در دوران بارداری و پس از زایمان نیز این سندرم میتواند رخ دهد، هرچند باید با دقت از بیماری دیگری به نام “کاردیومیوپاتی پریپارتوم” (نارسایی قلبی بارداری) افتراق داده شود. تاکوتسوبو در بارداری معمولاً ناشی از استرس فیزیکی شدید زایمان (به خصوص سزارین اورژانسی)، خونریزی شدید پس از زایمان، یا عوارض بیهوشی است. استرس و ترس شدید مادر از سلامت جنین نیز میتواند نقش داشته باشد.
مدیریت تاکوتسوبو در بارداری بسیار حساس است. حفظ جریان خون جفتی برای سلامت جنین حیاتی است. اگر مادر دچار افت فشار خون شود، جنین در خطر هیپوکسی (کمبود اکسیژن) قرار میگیرد. استفاده از داروها محدودیت دارد؛ برای مثال بسیاری از مهارکنندههای ACE برای جنین مضر هستند و نباید مصرف شوند. اولویت درمان، پایدار کردن همودینامیک مادر با روشهای ایمن و نظارت دقیق بر قلب جنین است. خوشبختانه چون زنان در سنین باروری سطح استروژن بالایی دارند، شیوع این بیماری در آنها نسبت به زنان یائسه بسیار کمتر است.
طول درمان سندرم تاکوتسوبو چقدر است
یکی از ویژگیهای متمایز و امیدوارکننده سندرم تاکوتسوبو، برگشتپذیری آن است. برخلاف سکته قلبی که در آن عضله قلب میمیرد و جای زخم دائمی باقی میماند، در تاکوتسوبو سلولهای قلب فقط “گیج” شدهاند (Stunned) و معمولاً دوباره زنده میشوند. دوره حاد بیماری که نیاز به بستری در بیمارستان دارد، معمولاً بین ۳ تا ۷ روز است، البته اگر عوارضی رخ ندهد. در این مدت، خطرناکترین فاز بیماری سپری میشود.
بهبودی عملکردی قلب (بازگشت کسر جهشی به حد نرمال) معمولاً سریع رخ میدهد. در اکثر بیماران، حرکات دیواره قلب و شکل ظاهری آن ظرف ۳ تا ۴ هفته به حالت کاملاً طبیعی بازمیگردد. با این حال، بهبودی علائم و احساس خوب بودن بیمار ممکن است بیشتر طول بکشد. برخی بیماران تا ۲ یا ۳ ماه همچنان احساس خستگی، درد خفیف سینه یا تپش قلب دارند.
از نظر طول دوره مصرف دارو، معمولاً پزشکان داروهای نارسایی قلبی (ACE inhibitors و Beta-blockers) را برای ۳ تا ۶ ماه تجویز میکنند تا زمانی که اکوکاردیوگرافی تایید کند قلب کاملاً بهبود یافته است. پس از آن، ممکن است داروها به تدریج قطع شوند. با این حال، همانطور که قبلاً گفته شد، برخی متخصصان ترجیح میدهند بتا بلاکرها را برای مدت طولانیتری (یا حتی مادامالعمر) ادامه دهند تا از عود بیماری در مواجهه با استرسهای آینده پیشگیری کنند. پیگیریهای منظم با اکوکاردیوگرافی در ماه اول، ماه سوم و ماه ششم پس از ترخیص برای اطمینان از بهبودی کامل ضروری است.
نقش محور مغز و قلب (Brain-Heart Axis) در سندرم تاکوتسوبو
یکی از جذابترین حوزههای پژوهشی در مورد سندرم تاکوتسوبو، بررسی ارتباط مستقیم مغز و قلب است. این بیماری اثبات فیزیکی این واقعیت است که مغز میتواند مستقیماً به قلب آسیب برساند. مطالعات تصویربرداری مغزی (مانند fMRI) بر روی بیمارانی که دچار این سندرم شدهاند، نشان داده است که فعالیت نواحی خاصی از مغز در این افراد متفاوت است. به طور خاص، آمیگدال (Amygdala) که مرکز پردازش ترس و هیجان در مغز است، در این افراد فعالیت بیش از حد دارد.
پژوهشها نشان دادهاند افرادی که سالها قبل از بروز تاکوتسوبو، فعالیت آمیگدال بالایی داشتهاند (مثلاً به دلیل اضطراب مزمن)، ریسک بسیار بالاتری برای ابتلا به این سندرم دارند. وقتی فرد در معرض یک استرس ناگهانی قرار میگیرد، این مغزِ حساس شده، سیگنالی فوقالعاده قوی به سیستم عصبی خودمختار و غدد فوق کلیه میفرستد. این محور عصبی-هورمونی، مسیری است که احساسات انتزاعی (مانند غم) را به تغییرات بیولوژیک کشنده (آسیب قلبی) تبدیل میکند. درک این محور میتواند در آینده منجر به درمانهای جدیدی شود که به جای تمرکز صرف بر قلب، بر تعدیل سیستم عصبی مرکزی تمرکز کنند.
جمعبندی
سندرم تاکوتسوبو یا کاردیومیوپاتی استرس، پدیدهای شگفتانگیز و در عین حال جدی در پزشکی است که نشان میدهد چگونه شوکهای عاطفی یا فیزیکی میتوانند عملکرد قلب را به طور ناگهانی مختل کنند. این بیماری با علائم شبیه سکته قلبی مانند درد قفسه سینه و تنگی نفس بروز میکند و تشخیص دقیق آن نیازمند آنژیوگرافی برای رد کردن انسداد عروق است. اگرچه در زنان یائسه بسیار شایعتر است، اما مردان نیز با شدت بیشتری به آن مبتلا میشوند. نکته کلیدی این است که برخلاف حمله قلبی، آسیب وارده معمولاً موقت و برگشتپذیر است و با درمانهای حمایتی مناسب، قلب طی چند هفته شکل و قدرت خود را باز مییابد.
آگاهی از علت ابتلا به تاکوتسوبو که همان طوفان هورمونهای استرس است، اهمیت مدیریت سلامت روان و استرس را در حفظ سلامت قلب برجسته میکند. روشهای درمان شامل مراقبتهای ویژه بیمارستانی و مصرف داروهای قلبی برای دوره محدود است. با رعایت رژیم غذایی مناسب و پرهیز از محرکها، اکثر بیماران به زندگی عادی بازمیگردند. این بیماری یادآور قدرتمند ارتباط تنگاتنگ ذهن و بدن است و اثبات میکند که عبارت “قلب شکسته” تنها یک استعاره ادبی نیست، بلکه یک واقعیت پزشکی قابل مشاهده است.

