بیماری دیورتیکولیت (Diverticulitis)
- راهنمای جامع بیماری دیورتیکولیت: التهاب جیبهای روده، از پیشگیری تا درمان (Diverticulitis)
- پیشگیری از بیماری دیورتیکولیت
- روش های درمان بیماری دیورتیکولیت
- نحوه تشخیص بیماری دیورتیکولیت
- نشانه های بیماری دیورتیکولیت
- اسم های دیگر بیماری دیورتیکولیت
- تفاوت بیماری دیورتیکولیت در مردان و زنان
- علت ابتلا به بیماری دیورتیکولیت
- درمان دارویی بیماری دیورتیکولیت
- درمان خانگی بیماری دیورتیکولیت (مراقبتهای حمایتی)
- رژیم غذایی مناسب برای بیماری دیورتیکولیت
- عوارض و خطرات بیماری دیورتیکولیت
- بیماری دیورتیکولیت در کودکان و در دوران بارداری
- طول درمان بیماری دیورتیکولیت چقدر است
- تفاوت دیورتیکولیت و سرطان روده بزرگ (موضوع مرتبط اضافه شده)
راهنمای جامع بیماری دیورتیکولیت: التهاب جیبهای روده، از پیشگیری تا درمان (Diverticulitis)
دیورتیکولیت یک بیماری روده و گوارشی شایع و دردناک است که روده بزرگ (کولون) را درگیر میکند. برای درک این بیماری، ابتدا باید با مفهوم “دیورتیکول” آشنا شویم. با افزایش سن و تحت تأثیر فشار داخل روده، ممکن است کیسههای کوچک و بادکنکمانندی در نقاط ضعیف دیواره روده بزرگ ایجاد شوند که به بیرون برجسته میشوند. به وجود آمدن این کیسهها “دیورتیکولوز” نام دارد و بسیاری از افراد بدون اینکه بدانند، این کیسهها را در روده خود دارند. اما زمانی که یک یا چند عدد از این کیسهها دچار التهاب یا عفونت شوند، بیماری “دیورتیکولیت” رخ میدهد.
این بیماری میتواند طیفی از علائم خفیف تا بسیار شدید و خطرناک را ایجاد کند. در گذشته تصور میشد که تنها رژیم غذایی کمفیبر عامل این بیماری است، اما امروزه میدانیم که ژنتیک، چاقی و سبک زندگی نیز نقش مهمی دارند. دیورتیکولیت معمولاً در قسمت انتهایی روده بزرگ (سیگمویید) رخ میدهد، جایی که فشار برای دفع مواد زائد بیشتر است. این بیماری در کشورهای غربی و صنعتی بسیار شایعتر است، اما در سالهای اخیر در سایر نقاط جهان نیز رو به افزایش نهاده است.
اهمیت شناخت دیورتیکولیت در این است که اگر به موقع تشخیص داده نشود و درمان نگردد، میتواند منجر به عوارض جدی مانند پارگی روده، آبسه و فیستول شود که نیاز به جراحیهای اورژانسی دارند. در این مقاله جامع، ما تمام جوانب این بیماری را از روشهای پیشگیری و تشخیص گرفته تا رژیمهای غذایی مخصوص و درمانهای نوین بررسی خواهیم کرد تا شما دید کاملی نسبت به این وضعیت پزشکی پیدا کنید.
پیشگیری از بیماری دیورتیکولیت
پیشگیری از دیورتیکولیت بر پایه اصلاح سبک زندگی و رژیم غذایی استوار است. اگرچه نمیتوان به طور کامل جلوی تشکیل کیسههای دیورتیکول را (که بخشی از روند پیری روده هستند) گرفت، اما میتوان از ملتهب شدن و عفونی شدن آنها جلوگیری کرد. مهمترین و اثباتشدهترین روش پیشگیری، مصرف مداوم و کافی فیبر است. فیبر باعث نرم شدن مدفوع و افزایش حجم آن میشود. این امر باعث میشود مدفوع راحتتر و سریعتر در روده حرکت کند و فشار داخل روده بزرگ کاهش یابد. وقتی فشار داخل روده کم باشد، احتمال گیر کردن مواد غذایی در کیسهها و ایجاد التهاب کاهش مییابد.
منابع فیبر شامل میوهها، سبزیجات، حبوبات، غلات کامل و آجیلها هستند. توصیه میشود که زنان روزانه حداقل ۲۵ گرم و مردان ۳۸ گرم فیبر مصرف کنند. علاوه بر فیبر، نوشیدن آب کافی حیاتی است. فیبر بدون آب مانند سیمان سفت میشود و میتواند یبوست را بدتر کند. بنابراین، افزایش مصرف فیبر باید همیشه با افزایش مصرف آب همراه باشد تا مدفوع نرم باقی بماند.
ورزش منظم یکی دیگر از ارکان پیشگیری است. فعالیت بدنی باعث تحریک حرکات طبیعی روده شده و فشار داخل شکم را کاهش میدهد. مطالعات نشان دادهاند که افراد فعال کمتر از افراد کمتحرک به دیورتیکولیت علامتدار دچار میشوند. حفظ وزن متعادل نیز بسیار مهم است، زیرا چاقی و اضافه وزن، به ویژه چاقی شکمی، ریسک ابتلا به التهاب دیورتیکولها را افزایش میدهد. چربیهای دور شکم موادی ترشح میکنند که میتواند التهاب عمومی بدن را بالا ببرد.
ترک سیگار نیز یک اقدام پیشگیرانه قدرتمند است. سیگار کشیدن نه تنها خطر ابتلا به دیورتیکولیت را افزایش میدهد، بلکه احتمال بروز عوارض پیچیده مانند سوراخ شدن روده را نیز بالا میبرد. همچنین، پرهیز از مصرف طولانیمدت و بیرویه داروهای مسکن ضدالتهابی (مانند ایبوپروفن و ناپروکسن) و استروئیدها میتواند خطر خونریزی و سوراخ شدن دیورتیکولها را کاهش دهد. در نهایت، مصرف ویتامین D کافی نیز در برخی مطالعات با کاهش خطر بیماری مرتبط دانسته شده است.
روش های درمان بیماری دیورتیکولیت
درمان دیورتیکولیت بستگی به شدت علائم، وجود عوارض و وضعیت کلی سلامت بیمار دارد. درمانها به دو دسته کلی “درمان موارد بدون عارضه” و “درمان موارد پیچیده” تقسیم میشوند. در موارد خفیف و بدون عارضه که بیمار علائم پایداری دارد، درمان معمولاً به صورت سرپایی و در منزل انجام میشود. پایه اصلی درمان در این مرحله، استراحت دادن به روده است. پزشک ممکن است توصیه کند که بیمار برای چند روز رژیم غذایی مایعات شفاف داشته باشد تا التهاب روده فروکش کند و بار مدفوع کاهش یابد.

استفاده از آنتیبیوتیکها در درمان موارد خفیف اخیراً مورد بازنگری قرار گرفته است. در گذشته، تمام بیماران آنتیبیوتیک دریافت میکردند، اما دستورالعملهای جدید نشان میدهند که در موارد بسیار خفیف و در افراد با سیستم ایمنی سالم، ممکن است نیازی به آنتیبیوتیک نباشد و بدن با استراحت و رژیم غذایی خود را ترمیم کند. با این حال، اگر علائم شدیدتر باشد یا بیمار تب داشته باشد، آنتیبیوتیکهای خوراکی وسیعالطیف تجویز میشود.
در موارد پیچیده یا شدید (همراه با تب بالا، درد غیرقابل تحمل، یا ناتوانی در خوردن غذا)، بستری در بیمارستان ضروری است. در بیمارستان، آنتیبیوتیکها و مایعات به صورت وریدی تجویز میشوند تا عفونت سریعتر کنترل شود. اگر آبسه (توده چرکی) تشکیل شده باشد، ممکن است رادیولوژیست با هدایت سیتی اسکن، لولهای را وارد شکم کند تا چرک را تخلیه نماید (درناژ پوستی).
جراحی، آخرین خط درمان است و معمولاً در دو حالت در نظر گرفته میشود: ۱. جراحی اورژانسی برای عوارضی مانند پارگی روده، پریتونیت (عفونت حفره شکم) یا خونریزی غیرقابل کنترل. ۲. جراحی انتخابی برای بیمارانی که حملات مکرر و شدید دارند یا دچار تنگی روده و فیستول شدهاند. در جراحی، بخش آسیبدیده روده برداشته میشود (رزکسیون) و انتهای سالم روده به هم متصل میگردد (آناستوموز). گاهی اوقات در شرایط اورژانسی، ممکن است نیاز به ایجاد کولوستومی موقت (کیسه روی شکم برای دفع مدفوع) باشد تا روده فرصت بهبود یابد و در عمل بعدی بسته شود.
نحوه تشخیص بیماری دیورتیکولیت
تشخیص دقیق دیورتیکولیت چالشبرانگیز است زیرا علائم آن با بسیاری از بیماریهای دیگر گوارشی مانند آپاندیسیت، سندرم روده تحریکپذیر، کیست تخمدان و عفونتهای ادراری همپوشانی دارد. پزشک ابتدا با گرفتن شرح حال دقیق در مورد الگوی درد، عادات رودهای و سابقه پزشکی بیمار شروع میکند. معاینه فیزیکی نیز انجام میشود که در آن پزشک شکم را برای بررسی حساسیت به لمس (تندرنس) و وجود توده فشار میدهد. در دیورتیکولیت، معمولاً سمت چپ و پایین شکم دردناک است.
پس از معاینه، آزمایشهای خون و ادرار درخواست میشود. در آزمایش خون، افزایش گلبولهای سفید (WBC) نشاندهنده وجود عفونت و التهاب در بدن است. همچنین شاخصهای التهابی مانند CRP نیز ممکن است بالا باشد. آزمایش ادرار برای رد کردن عفونت مثانه یا سنگ کلیه که علائمی شبیه به درد شکم ایجاد میکنند، ضروری است. در زنان سنین باروری، تست بارداری نیز انجام میشود تا احتمال حاملگی خارج رحمی رد شود.
استاندارد طلایی و دقیقترین روش برای تشخیص دیورتیکولیت، سیتی اسکن (CT Scan) شکم و لگن است. سیتی اسکن میتواند تصاویر دقیقی از روده بزرگ ارائه دهد و کیسههای ملتهب، ضخامت دیواره روده و عوارضی مانند آبسه یا پارگی را به وضوح نشان دهد. این روش به پزشک کمک میکند تا شدت بیماری را درجهبندی کند و تصمیم درستی برای درمان بگیرد.
نکته مهم این است که در فاز حاد بیماری (زمانی که التهاب شدید است)، انجام کولونوسکوپی ممنوع است و خطرناک محسوب میشود. زیرا فشار هوای وارد شده در حین کولونوسکوپی میتواند باعث پارگی روده ملتهب و ضعیف شود. معمولاً پزشکان توصیه میکنند که کولونوسکوپی حدود ۶ تا ۸ هفته پس از بهبودی کامل علائم انجام شود. هدف از این کولونوسکوپی دیرهنگام، تایید تشخیص دیورتیکولوز و مهمتر از آن، اطمینان از عدم وجود سرطان روده بزرگ است، زیرا گاهی تومورها علائمی شبیه به دیورتیکولیت ایجاد میکنند یا در پشت التهاب مخفی میشوند.
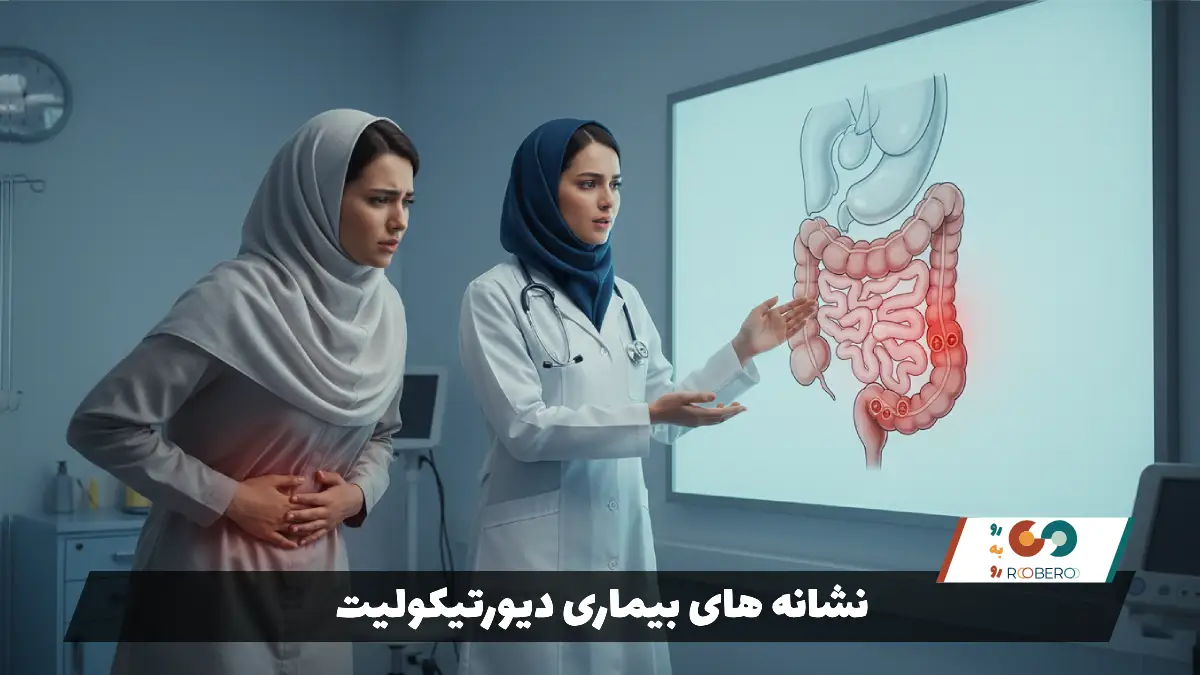
نشانه های بیماری دیورتیکولیت
شناخت نشانههای دیورتیکولیت برای مراجعه به موقع به پزشک حیاتی است. شایعترین و بارزترین علامت، درد شکم است. این درد معمولاً در سمت چپ و پایین شکم احساس میشود، زیرا این ناحیه (سیگمویید) شایعترین محل تشکیل دیورتیکولهاست. البته در برخی افراد، به خصوص نژادهای آسیایی، درد ممکن است در سمت راست شکم باشد. درد معمولاً ناگهانی شروع میشود و شدت آن میتواند متغیر باشد، اما گاهی نیز به صورت خفیف شروع شده و طی چند روز بدتر میشود. این درد اغلب مداوم است و با حرکت یا سرفه تشدید میگردد.
علاوه بر درد، تغییر در عادات اجابت مزاج نیز بسیار شایع است. یبوست یا اسهال از علائم همراه هستند، اما یبوست به دلیل التهاب و تنگی نسبی روده شایعتر است. بیمار ممکن است احساس نفخ شدید و گاز داشته باشد. تب و لرز نشاندهنده وجود عفونت در بدن است. تهوع و استفراغ نیز ممکن است رخ دهد، به خصوص اگر التهاب شدید باشد یا باعث انسداد نسبی روده شده باشد.
در موارد شدیدتر که عوارضی رخ داده است، علائم وخیمتر میشوند. اگر روده پاره شود و عفونت به حفره شکم بریزد (پریتونیت)، شکم سفت و تختهمانند میشود و درد به قدری شدید است که بیمار نمیتواند حرکت کند. خونریزی از مقعد در دیورتیکولیت حاد کمتر شایع است (خونریزی بیشتر در دیورتیکولوز بدون التهاب رخ میدهد)، اما اگر اتفاق بیفتد، میتواند به صورت خون روشن یا تیره باشد. تکرر ادرار یا سوزش ادرار نیز ممکن است رخ دهد اگر روده ملتهب به مثانه فشار بیاورد. بیاشتهایی و خستگی مفرط نیز از علائم سیستمیک بیماری هستند. توجه به این مجموعه علائم و تفاوت آن با دلدردهای معمولی برای تشخیص زودهنگام ضروری است.
اسم های دیگر بیماری دیورتیکولیت
در متون پزشکی و گفتگوهای تخصصی، ممکن است با نامهای دیگری برای این بیماری یا شرایط مرتبط با آن مواجه شوید. نام علمی دقیق بیماری “دیورتیکولیت” (Diverticulitis) است که پسوند “یت” (itis) به معنای التهاب است. خود کلمه دیورتیکول (Diverticulum) به معنای یک کیسه یا بنبست است.
اصطلاح کلیتری به نام “بیماری دیورتیکولار” (Diverticular Disease) وجود دارد که چتری است برای تمام شرایط مربوط به دیورتیکولها، شامل دیورتیکولوز (وجود کیسه بدون التهاب)، دیورتیکولیت (التهاب کیسه) و خونریزی دیورتیکولی. بنابراین اگر پزشک از واژه بیماری دیورتیکولار استفاده کرد، منظور کل فرآیند بیماری است.
گاهی اوقات به دلیل شباهت علائم و مکانیسم بیماری به آپاندیسیت (با این تفاوت که معمولاً در سمت چپ رخ میدهد)، به صورت عامیانه به آن “آپاندیسیت سمت چپ” (Left-sided Appendicitis) نیز گفته میشود. در برخی متون قدیمی یا گزارشهای پاتولوژی، ممکن است با اصطلاح “التهاب اطراف دیورتیکول” (Peridiverticulitis) روبرو شوید که به گسترش التهاب به بافتهای اطراف کیسه اشاره دارد. همچنین انواع خاصی مانند “دیورتیکولیت سیگمویید” به محل درگیری اشاره دارد. دانستن این اصطلاحات به بیمار کمک میکند تا درک بهتری از گزارشهای پزشکی و توضیحات کادر درمان داشته باشد و دچار سردرگمی نشود.
تفاوت بیماری دیورتیکولیت در مردان و زنان
اگرچه دیورتیکولیت هر دو جنس را درگیر میکند، اما تفاوتهای آماری و بالینی جالبی بین مردان و زنان وجود دارد. به طور کلی، شیوع دیورتیکولیت با افزایش سن در هر دو جنس افزایش مییابد. با این حال، الگوهای سنی متفاوت است. در سنین زیر ۵۰ سال، مردان بیشتر از زنان به این بیماری مبتلا میشوند و اغلب نیاز به بستری شدن دارند. اما با افزایش سن و پس از یائسگی، شیوع بیماری در زنان افزایش مییابد و در سنین بالای ۶۰ تا ۷۰ سال، زنان بیشتر از مردان درگیر میشوند.
یکی از تفاوتهای مهم، چالشهای تشخیصی در زنان است. از آنجا که درد دیورتیکولیت در پایین شکم و لگن رخ میدهد، در زنان ممکن است با بیماریهای زنان و زایمان اشتباه گرفته شود. کیست تخمدان، فیبروم رحم، بیماری التهابی لگن (PID) و اندومتریوز همگی میتوانند دردی شبیه به دیورتیکولیت ایجاد کنند. این شباهت علائم گاهی منجر به تأخیر در تشخیص صحیح یا انجام آزمایشهای اضافی در زنان میشود.
از نظر عوارض نیز تفاوتهایی دیده شده است. برخی مطالعات نشان میدهند که زنان مسن ممکن است بیشتر در معرض خطر تنگی روده (Stricture) ناشی از دیورتیکولیت باشند، در حالی که مردان جوان ممکن است بیشتر دچار پارگی یا آبسه شوند. همچنین، فیستولها (اتصالات غیرطبیعی) در مردان و زنان متفاوت است؛ در مردان فیستول بین روده و مثانه شایعتر است، اما در زنان رحم مانند یک سپر بین روده و مثانه قرار دارد، مگر اینکه زن سابقه هیسترکتومی (برداشتن رحم) داشته باشد که در آن صورت ریسک فیستول مثانه مشابه مردان میشود. در زنان، فیستول ممکن است بین روده و واژن ایجاد شود که عارضهای مختص این جنسیت است.
علت ابتلا به بیماری دیورتیکولیت
علت دقیق ابتلا به دیورتیکولیت ترکیبی پیچیده از عوامل مکانیکی، ژنتیکی و محیطی است. نظریه قدیمی و کلاسیک بر این باور بود که رژیم غذایی کمفیبر باعث یبوست و سفت شدن مدفوع میشود. برای دفع این مدفوع سفت، روده باید فشار زیادی وارد کند. این فشار زیاد باعث میشود لایه داخلی روده (مخاط) از نقاط ضعیف لایه عضلانی بیرون بزند و کیسههای دیورتیکول را بسازد. سپس، گیر کردن ذرات مدفوع در دهانه این کیسهها باعث ساییدگی، کاهش خونرسانی، تکثیر باکتریها و در نهایت التهاب و عفونت (دیورتیکولیت) میشود. اگرچه این نظریه هنوز معتبر است، اما تحقیقات جدید عوامل دیگری را نیز دخیل میدانند.
التهاب مزمن سطح پایین در بدن و تغییر در میکروبیوم روده (فلور باکتریایی) نقش مهمی دارند. عدم تعادل بین باکتریهای مفید و مضر روده میتواند دیواره روده را آسیبپذیر کند. ژنتیک نیز تأثیرگذار است؛ تحقیقات نشان دادهاند که اگر والدین یا خواهر و برادر شما دیورتیکولیت داشته باشند، شانس شما برای ابتلا بیشتر است. برخی ژنهای مربوط به استحکام بافت همبند و دیواره روده در این زمینه شناسایی شدهاند.
عوامل سبک زندگی مدرن نیز از علل اصلی هستند. چاقی، به ویژه چاقی مرکزی، فشار داخل شکم را افزایش میدهد و التهاب سیستمیک ایجاد میکند. عدم تحرک بدنی باعث کند شدن حرکات روده میشود. مصرف سیگار با کاهش جریان خون به بافتهای روده و تضعیف ترمیم بافتی، خطر ابتلا و عوارض را بالا میبرد. همچنین افزایش سن باعث ضعیف شدن طبیعی بافت کلاژن و الاستین در دیواره روده میشود، به طوری که اکثریت افراد بالای ۸۰ سال دارای دیورتیکول هستند. مصرف برخی داروها مانند کورتونها و مسکنهای NSAID نیز سد دفاعی روده را تضعیف کرده و زمینه را برای عفونت فراهم میکنند.
درمان دارویی بیماری دیورتیکولیت
درمان دارویی دیورتیکولیت بستگی به شدت بیماری دارد و رویکردهای پزشکی در سالهای اخیر تغییر کرده است. سنگ بنای درمان دارویی در موارد عفونی، آنتیبیوتیکها هستند. پزشک معمولاً ترکیبی از آنتیبیوتیکها را تجویز میکند تا طیف وسیعی از باکتریهای بیهوازی و هوازی روده را پوشش دهد. ترکیب رایج شامل سیپروفلوکساسین (Ciprofloxacin) به همراه مترونیدازول (Metronidazole) است. گزینه دیگر، آموکسیسیلین-کلاوولانات (Augmentin) یا موکسیفلوکساسین است. دوره درمان معمولاً ۷ تا ۱۰ روز است. بسیار مهم است که بیمار دوره درمان را کامل کند، حتی اگر علائم زودتر بهبود یابند، تا از عود عفونت و مقاومت میکروبی جلوگیری شود.
برای کنترل درد، انتخاب داروی مسکن بسیار مهم است. استامینوفن (Acetaminophen) بهترین و ایمنترین گزینه برای کاهش درد و تب در این بیماران است. پزشکان اکیداً توصیه میکنند از مصرف داروهای ضدالتهابی غیراستروئیدی (NSAIDs) مانند ایبوپروفن، ناپروکسن و ژلوفن خودداری شود. این داروها میتوانند پوشش محافظ روده را تضعیف کرده و خطر خونریزی یا سوراخ شدن دیورتیکولها را افزایش دهند. در دردهای بسیار شدید بیمارستانی، ممکن است از مسکنهای مخدر کنترل شده استفاده شود.
برخی پزشکان ممکن است مکملهای فیبر (مانند پسیلیوم) یا نرمکننده مدفوع را پس از فروکش کردن فاز حاد تجویز کنند تا از یبوست و فشار مجدد جلوگیری شود، اما در فاز حاد و دردناک، ملینهای قوی ممنوع هستند زیرا خطر پارگی روده را دارند. پروبیوتیکها (مانند لاکتوباسیلوس) نیز گاهی به عنوان درمان کمکی برای بازگرداندن تعادل میکروبی روده پس از دوره آنتیبیوتیک پیشنهاد میشوند، هرچند شواهد قطعی برای تأثیر مستقیم آنها در درمان حمله حاد هنوز در حال بررسی است. داروی مسالامین (Mesalamine) که در بیماریهای التهابی روده کاربرد دارد، گاهی برای کاهش التهاب مزمن در دیورتیکولیت راجعه استفاده میشود.
درمان خانگی بیماری دیورتیکولیت (مراقبتهای حمایتی)
درمان خانگی در واقع اقدامات حمایتی است که در کنار درمان پزشکی برای تسریع بهبودی و کاهش ناراحتی انجام میشود. در فاز حاد حمله، مهمترین اقدام خانگی استراحت دادن به روده است. این به معنای پرهیز از خوردن غذاهای جامد و پیروی از رژیم مایعات شفاف برای چند روز است. این کار به روده ملتهب فرصت میدهد تا بدون بار هضم و دفع، خود را ترمیم کند. استراحت جسمانی کافی و خواب منظم نیز به سیستم ایمنی کمک میکند تا با عفونت مبارزه کند.
استفاده از گرما درمانی میتواند به کاهش درد و کرامپ شکمی کمک کند. قرار دادن یک پد گرمایی (با درجه حرارت ملایم) یا کیسه آب گرم روی شکم میتواند عضلات را شل کرده و جریان خون را بهبود بخشد، که منجر به کاهش درد میشود. البته باید مراقب بود که گرما بیش از حد نباشد تا پوست نسوزد. پوشیدن لباسهای گشاد و راحت که به شکم فشار نمیآورند نیز توصیه میشود.
مدیریت استرس یکی دیگر از جنبههای درمان خانگی است. استرس و اضطراب میتوانند حرکات روده را تشدید کرده و درد را بدتر کنند. تکنیکهای تنفس عمیق و آرامسازی (Meditation) میتواند کمککننده باشد. اگر بیمار دچار یبوست است، نباید خودسرانه از داروهای گیاهی مسهل قوی یا تنقیه استفاده کند، زیرا این کارها فشار خطرناکی به روده ملتهب وارد میکنند. نوشیدن چایهای گیاهی ملایم مانند بابونه (که خاصیت ضداسپاسم و ضدالتهابی دارد) ممکن است با مشورت پزشک مفید باشد. اما مهمترین نکته در درمان خانگی، پایبندی دقیق به دستورات دارویی و رژیم غذایی پزشک است.
رژیم غذایی مناسب برای بیماری دیورتیکولیت
مدیریت رژیم غذایی در دیورتیکولیت شامل دو مرحله کاملاً متضاد است: مرحله حمله حاد و مرحله بهبودی/نگهدارنده. درک تفاوت این دو مرحله حیاتی است.
۱. رژیم غذایی در مرحله حاد (حمله بیماری): در روزهای اول که درد و التهاب شدید است، هدف کاهش حجم مدفوع و استراحت روده است. پزشک رژیم مایعات شفاف را تجویز میکند. این شامل: آب مرغ یا گوشت صاف شده (بدون چربی)، آبمیوههای بدون پالپ (مثل آب سیب شفاف)، ژله، چای کمرنگ و آب است. در این مرحله، فیبر دشمن روده است و باید کاملاً حذف شود. با بهبود علائم، بیمار به آرامی وارد رژیم “کمفیبر” (Low Residue) میشود. غذاهای مجاز شامل: نان سفید بدون سبوس، برنج سفید، پاستا معمولی، تخممرغ پخته، مرغ یا ماهی لطیف بدون پوست، سیبزمینی پخته بدون پوست و لبنیات (اگر تحمل شود) هستند. باید از سبزیجات خام، میوهها با پوست، حبوبات و غلات کامل پرهیز کرد.
۲. رژیم غذایی در مرحله بهبودی و پیشگیری (پس از رفع علائم): پس از اینکه التهاب کاملاً فروکش کرد و بیمار بهبود یافت (معمولاً چند هفته بعد)، استراتژی کاملاً برعکس میشود. اکنون هدف جلوگیری از یبوست و تشکیل دیورتیکولهای جدید است. بنابراین، رژیم پرفیبر توصیه میشود. غذاهای این مرحله شامل: غلات کامل (نان سنگک، جو دوسر، برنج قهوهای)، حبوبات (عدس، لوبیا)، انواع میوهها (سیب با پوست، گلابی، توتها) و سبزیجات فراوان (بروکلی، هویج، اسفناج) هستند. فیبر باید به تدریج به رژیم اضافه شود تا باعث نفخ نشود.
یک نکته بسیار مهم و یک باور غلط قدیمی این است که بیماران نباید آجیل، دانهها، ذرت یا پاپکورن بخورند چون در کیسهها گیر میکند. تحقیقات جدید و گسترده علمی ثابت کردهاند که این غذاها نه تنها خطرناک نیستند، بلکه به دلیل داشتن فیبر مفید هم هستند. بنابراین، مگر در موارد خاص که پزشک منع کند، خوردن دانهها و آجیل در فاز بهبودی بلامانع است. نوشیدن حداقل ۸ لیوان آب در روز در کنار رژیم پرفیبر الزامی است.
عوارض و خطرات بیماری دیورتیکولیت
دیورتیکولیت میتواند منجر به عوارض جدی شود که حدود ۲۵ درصد از بیماران را درگیر میکند و ماهیت بیماری را از یک مشکل ساده به یک بحران پزشکی تغییر میدهد. خطرناکترین عارضه، پارگی یا پرفوراسیون روده است. وقتی دیواره دیورتیکول ملتهب سوراخ میشود، محتویات روده و باکتریها به داخل حفره شکم نشت میکنند. این امر باعث عفونت وسیع و کشندهای به نام “پریتونیت” (Peritonitis) میشود که نیاز به جراحی فوری و شستشوی شکم دارد.
عارضه شایع دیگر، تشکیل آبسه است. آبسه یک حفره پر از چرک است که در اطراف دیورتیکول عفونی ایجاد میشود. اگر آبسه کوچک باشد با آنتیبیوتیک درمان میشود، اما آبسههای بزرگ نیاز به تخلیه توسط سوزن یا جراحی دارند. فیستول (Fistula) نیز عارضهای پیچیده است که در آن، التهاب باعث ایجاد یک کانال غیرطبیعی بین روده و اندامهای مجاور میشود. شایعترین فیستول در مردان بین روده و مثانه است که باعث عفونت ادراری شدید و خروج گاز از ادرار میشود. در زنان ممکن است فیستول به واژن راه پیدا کند.
انسداد روده (Obstruction) عارضه دیگری است که معمولاً پس از حملات مکرر رخ میدهد. التهابهای پیدرپی باعث ایجاد بافت اسکار (جای زخم) و ضخیم شدن دیواره روده میشوند که به مرور مجرای روده را تنگ کرده و مانع عبور مدفوع میگردد. خونریزی شدید مقعدی نیز ممکن است رخ دهد، هرچند خونریزی بیشتر مربوط به دیورتیکولوز (بدون التهاب) است تا دیورتیکولیت. در نهایت، سپسیس (عفونت خون) یک واکنش شدید و کلی بدن به عفونت است که میتواند منجر به نارسایی ارگانها و مرگ شود.
بیماری دیورتیکولیت در کودکان و در دوران بارداری
دیورتیکولیت در کودکان بسیار نادر است، زیرا تشکیل کیسههای دیورتیکول معمولاً دههها زمان میبرد و فرآیندی وابسته به سن و فشار طولانیمدت است. با این حال، موارد نادری در نوجوانان یا کودکان گزارش شده است. در کودکان، این بیماری اغلب با بیماریهای ژنتیکی خاصی مانند سندرم مارفان یا سیستیک فیبروزیس مرتبط است که بر استحکام بافت همبند اثر میگذارند. تشخیص در کودکان دشوار است زیرا پزشکان معمولاً به این بیماری شک نمیکنند و علائم با آپاندیسیت اشتباه گرفته میشود. جراحی در کودکان مبتلا معمولاً اجتنابناپذیر است زیرا بیماری در سنین پایین تهاجمیتر عمل میکند و خطر عود بالایی دارد.
در دوران بارداری، دیورتیکولیت یک چالش بزرگ تشخیصی و درمانی است. تغییرات هورمونی باعث کندی حرکات روده و یبوست میشود که ریسک فاکتور است. همچنین رحم بزرگ شده، روده را جابجا میکند و محل درد را تغییر میدهد، که تشخیص را دشوار میسازد. استفاده از سیتی اسکن به دلیل اشعه برای جنین خطرناک است، بنابراین از سونوگرافی یا MRI استفاده میشود.
درمان در بارداری باید با احتیاط کامل انجام شود تا به جنین آسیبی نرسد. بسیاری از آنتیبیوتیکها در بارداری ایمن هستند، اما برخی ممنوعاند. جراحی تنها در موارد تهدیدکننده حیات مادر انجام میشود، زیرا خطر زایمان زودرس را به همراه دارد. مدیریت یبوست با رژیم غذایی مناسب و مایعات در دوران بارداری بهترین راه برای پیشگیری از بروز این مشکل در مادران مستعد است.
طول درمان بیماری دیورتیکولیت چقدر است
طول دوره درمان و بهبودی دیورتیکولیت متغیر است و به شدت حمله بستگی دارد. در موارد خفیف (بدون عارضه) که درمان در منزل انجام میشود، معمولاً بیمار پس از ۲ تا ۳ روز شروع مصرف آنتیبیوتیک و رژیم مایعات، احساس بهبودی قابل توجهی میکند. دوره کامل مصرف آنتیبیوتیک معمولاً ۷ تا ۱۰ روز است و بیمار باید تا پایان دوره داروها را مصرف کند. بازگشت به رژیم غذایی عادی و پرفیبر معمولاً طی چند هفته و به تدریج صورت میگیرد.
در موارد شدید که نیاز به بستری شدن دارد، طول درمان طولانیتر است. بیمار ممکن است چندین روز در بیمارستان بماند تا آنتیبیوتیک وریدی دریافت کند و علائم حیاتیاش پایدار شود. اگر آبسه تخلیه شود، بهبودی ممکن است هفتهها طول بکشد. در صورت نیاز به جراحی، دوره نقاهت جدیتر است. پس از جراحی برداشتن روده، بیمار ممکن است ۱ تا ۲ هفته در بیمارستان بماند و بهبودی کامل و بازگشت به فعالیتهای عادی ۶ تا ۸ هفته زمان ببرد.
برای کسانی که دچار دیورتیکولیت مزمن یا عودکننده هستند، بیماری میتواند به یک مشکل طولانیمدت تبدیل شود که دورههای فروکش و شعلهوری دارد. در این افراد، مدیریت بیماری یک فرآیند مادامالعمر است که نیازمند پایبندی همیشگی به رژیم غذایی و سبک زندگی سالم است. به طور کلی، اکثر افراد پس از اولین حمله، با درمان مناسب کاملاً بهبود مییابند و ممکن است هرگز حمله دوم را تجربه نکنند، اما حدود ۲۰ تا ۳۰ درصد افراد ممکن است دچار عود مجدد شوند.
تفاوت دیورتیکولیت و سرطان روده بزرگ (موضوع مرتبط اضافه شده)
یکی از بزرگترین نگرانیهای بیماران، ترس از سرطان است. علائم دیورتیکولیت (درد شکم، تغییر اجابت مزاج، خونریزی احتمالی) شباهت زیادی به علائم سرطان کولون دارد. همچنین در سیتی اسکن، گاهی التهاب شدید و ضخیم شدن دیواره روده در دیورتیکولیت میتواند شبیه به توده سرطانی به نظر برسد. اما این دو بیماری ماهیت متفاوتی دارند. دیورتیکولیت یک فرآیند التهابی و عفونی خوشخیم است، در حالی که سرطان رشد بدخیم سلولی است.
نکته مهم این است که داشتن دیورتیکولیت به خودی خود خطر ابتلا به سرطان روده را افزایش نمیدهد. با این حال، چون این دو بیماری میتوانند همزمان وجود داشته باشند و علائم یکدیگر را تقلید کنند، پیگیری دقیق ضروری است. به همین دلیل است که پزشکان اصرار دارند ۶ تا ۸ هفته پس از بهبود حمله دیورتیکولیت، حتماً کولونوسکوپی انجام شود. هدف از این کار این است که پزشک مطمئن شود آنچه در سیتی اسکن دیده شده واقعاً التهاب دیورتیکول بوده و تومور سرطانی در پشت آن مخفی نشده است. تمایز این دو بدون بررسی مستقیم بافت روده (بیوپسی یا دیدن با دوربین) گاهی غیرممکن است. بنابراین، انجام کولونوسکوپی پس از درمان فاز حاد، اقدامی حیاتی برای رد کردن سرطان است.
جمعبندی
دیورتیکولیت التهاب یا عفونت کیسههای کوچکی به نام دیورتیکول در دیواره روده بزرگ است. این بیماری با درد شدید شکمی (معمولاً سمت چپ)، تب و تغییر در اجابت مزاج خود را نشان میدهد. تشخیص اصلی با سیتی اسکن انجام میشود. درمان در موارد خفیف شامل استراحت روده، مایعات و آنتیبیوتیک است، اما در موارد شدید یا دارای عارضه (مانند پارگی یا آبسه) نیاز به بستری و جراحی دارد. مهمترین راه پیشگیری و کنترل بیماری در درازمدت، مصرف رژیم غذایی سرشار از فیبر، نوشیدن آب کافی و ورزش است. برخلاف باورهای قدیمی، مصرف آجیل و دانهها خطرناک نیست. پیگیری با کولونوسکوپی پس از بهبودی برای رد کردن سرطان روده بسیار اهمیت دارد.

