بیماری دریچه پروتز (Prosthetic Valve Disease)
بیماری دریچه پروتز (Prosthetic Valve Disease): راهنمای جامع مشکلات دریچههای مصنوعی قلب
علت ابتلا به بیماری دریچه پروتز
وقتی صحبت از “بیماری دریچه پروتز” میشود، منظور نارسایی یا اختلال در عملکرد دریچهای است که قبلاً توسط جراح در قلب بیمار کاشته شده است. درک علت این خرابی نیازمند شناخت نوع دریچه قلب است، زیرا دریچههای مکانیکی (فلزی) و دریچههای بیولوژیکی (بافتی) به دلایل کاملاً متفاوتی دچار مشکل میشوند. این موضوع یکی از پیچیدهترین مباحث در کاردیولوژی است زیرا ما با تعامل بدن انسان با یک جسم خارجی روبرو هستیم.
در مورد دریچههای بیولوژیکی (که از بافت خوک، گاو یا پریکارد اسب ساخته میشوند)، علت اصلی خرابی “دژنراسیون ساختاری” است. بدن انسان به مرور زمان به بافت غریبه واکنش نشان میدهد. اگرچه این بافتها فرآوری شدهاند تا سیستم ایمنی آنها را پس نزند، اما همچنان در معرض فشار خون و ضربان مداوم قلب هستند. علت اصلی از کار افتادن این دریچهها، رسوب کلسیم روی لتهای دریچه است. کلسیم باعث میشود لتها سفت و خشک شوند و دیگر نتوانند به درستی باز و بسته شوند. همچنین پارگی بافت دریچه به دلیل خستگی مکانیکی (Fatigue) پس از میلیونها بار باز و بسته شدن، علت دیگر خرابی در دریچههای بافتی است. این فرآیند شباهت زیادی به پیر شدن دریچه طبیعی انسان دارد، اما با سرعت بیشتری رخ میدهد.
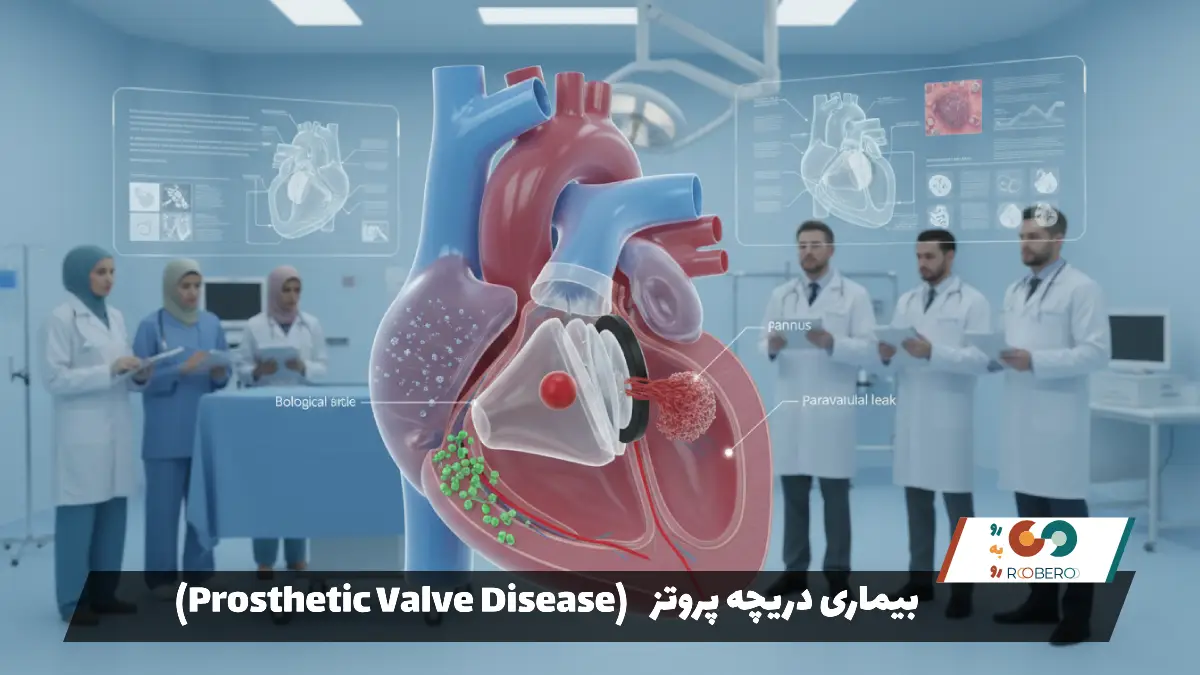
در مقابل، دریچههای مکانیکی که از آلیاژهای کربن پیرولیتیک و تیتانیوم ساخته شدهاند، عملاً خراب نمیشوند و ساختار آنها تا صدها سال سالم میماند. اما پاشنه آشیل آنها “لخته خون” (Thrombus) است. سطح فلزی دریچه برای خون یک سطح بیگانه محسوب میشود و سیستم انعقادی خون تمایل دارد روی آن لخته تشکیل دهد. اگر لخته خون روی لولاها یا دیسکهای دریچه تشکیل شود، حرکت آنها را قفل میکند. این حالت یک وضعیت اورژانسی و بسیار خطرناک است. علاوه بر لخته، گاهی بافت بدن از حلقه دور دریچه شروع به رشد بیش از حد میکند و مانند یک گوشت اضافه (که به آن پانوس یا Pannus میگویند) روی دهانه دریچه را میگیرد و باعث تنگی یا گیر کردن دریچه میشود. پانوس برخلاف لخته، با دارو حل نمیشود و بافتی سفت و فیبری است.
علت مشترک دیگر برای هر دو نوع دریچه، عفونت است که به آن “اندوکاردیت دریچه مصنوعی” (PVE) میگویند. باکتریها میتوانند در حین عمل جراحی یا سالها بعد (مثلاً بعد از دندانپزشکی) وارد خون شده و روی بدنه دریچه مصنوعی بنشینند. از آنجا که دریچه مصنوعی رگ خونی ندارد تا گلبولهای سفید را برای دفاع به محل برساند، باکتریها به راحتی تکثیر میشوند و آبسههایی در محل دوخت دریچه به قلب ایجاد میکنند. این عفونت میتواند باعث جدا شدن دریچه از محل خود و ایجاد نشتی شدید از اطراف دریچه (Paravalvular Leak) شود. این نشتی باعث میشود خون به جای عبور از وسط دریچه، از درزهای کنار آن به عقب برگردد که هم باعث نارسایی قلب میشود و هم گلبولهای قرمز را در اثر عبور از این درزهای تنگ خرد میکند (همولیز).
نشانههای بیماری دریچه پروتز
نشانههای اختلال در دریچه مصنوعی میتواند بسیار موذیانه و تدریجی باشد یا به صورت ناگهانی و طوفانی ظاهر شود. مهمترین نکتهای که بیماران باید بدانند این است که هرگونه تغییر در وضعیت تنفسی یا توانایی انجام فعالیتهای روزمره باید جدی گرفته شود. علائم اغلب شبیه به همان علائمی است که بیمار قبل از عمل جراحی اصلی تجربه کرده بود، زیرا نتیجه نهایی خرابی دریچه، بازگشت نارسایی قلبی است.

تنگی نفس (Dyspnea) شاهعلامت بیماری دریچه پروتز است. این تنگی نفس ابتدا فقط در فعالیتهای سنگین مثل دویدن یا بالا رفتن از پلهها حس میشود. اما با پیشرفت بیماری، فرد در کارهای ساده مثل لباس پوشیدن یا حمام کردن نیز دچار کمبود نفس میشود. یکی از نشانههای مهم، تنگی نفس در حالت درازکش (ارتوپنه) است؛ بیمار احساس میکند وقتی صاف میخوابد خفه میشود و مجبور است از چند بالش زیر سر استفاده کند. همچنین حملات تنگی نفس شبانه که فرد را با حالت خفگی از خواب بیدار میکند، نشاندهنده تجمع مایع در ریهها ناشی از کارکرد نامناسب دریچه است.
در کسانی که دریچه مکانیکی دارند، “تغییر صدای دریچه” یک علامت هشداردهنده بسیار مهم است. دریچههای مکانیکی معمولاً صدای کلیک مشخص و شفافی دارند که بیمار به شنیدن آن عادت کرده است. اگر این صدا ناگهان خفه شود، تغییر ریتم دهد یا کاملاً قطع شود، میتواند نشانه گیر کردن لخته خون یا رشد بافت مزاحم (پانوس) روی دریچه باشد. برعکس، گاهی ظهور یک صدای جدید مثل “هوهو” کردن یا صدای جریان آب در کنار صدای کلیک، نشاندهنده نشتی از اطراف دریچه است.
خستگی مفرط و ضعف عمومی بدن از دیگر نشانههاست. وقتی دریچه خوب کار نمیکند، برونده قلبی کاهش مییابد و خون کافی به عضلات نمیرسد. این باعث میشود فرد دائماً احساس کمانرژی بودن داشته باشد. همچنین اگر دریچه دچار نشتی باشد و گلبولهای قرمز را تخریب کند (همولیز)، بیمار دچار کمخونی میشود که خود باعث رنگپریدگی، زردی خفیف چشمها (یرقان) و ادرار تیره رنگ (به رنگ چای) میشود.
علائم آمبولی یا پرتاب لخته نیز میتواند اولین تظاهر بیماری باشد. اگر لخته کوچکی از روی دریچه کنده شود و به مغز برود، علائم سکته مغزی گذرا (TIA) یا کامل مثل بی حسی یک طرف بدن، اختلال تکلم یا کوری موقت ایجاد میشود. اگر لخته به اندامها برود، باعث درد شدید، سردی و رنگپریدگی ناگهانی دست یا پا میشود. در موارد اندوکاردیت (عفونت دریچه)، بیمار با تبهای طولانی و بیدلیل، لرز، تعریق شبانه و کاهش وزن مراجعه میکند.
نحوه تشخیص بیماری دریچه پروتز
تشخیص بیماریهای دریچه مصنوعی چالشبرانگیزتر از دریچههای طبیعی است. دلیل این امر آن است که جنس فلزی یا پلیمری دریچههای مصنوعی در تصویربرداریهای معمول اختلال ایجاد میکند. با این حال، پزشکی مدرن ابزارهای دقیقی برای ارزیابی این دریچهها دارد. پزشک ابتدا با معاینه دقیق فیزیکی و گوش دادن به صدای قلب (Ausculation) شروع میکند. صداهای غیرطبیعی، سوفلهای جدید یا کاهش شدت صدای کلیک دریچه مکانیکی، سرنخهای اولیه هستند.
مهمترین ابزار تشخیصی، اکوکاردیوگرافی (سونوگرافی قلب) است. اکوکاردیوگرافی از روی قفسه سینه (TTE) اولین قدم است که اطلاعات کلی درباره عملکرد بطنها و گرادیان فشار (اختلاف فشار) دو طرف دریچه را میدهد. اگر گرادیان فشار بالا باشد، یعنی دریچه تنگ شده یا گیر کرده است. اما اکوی قفسه سینه یک محدودیت بزرگ دارد: قطعات فلزی دریچه مصنوعی مانع عبور امواج صوت میشوند و پشت خود “سایه” ایجاد میکنند (Acoustic Shadowing). این سایه باعث میشود پزشک نتواند پشت دریچه را ببیند و ممکن است نشتیها یا تودهها مخفی بمانند.
به همین دلیل، استاندارد طلایی تشخیص، اکوکاردیوگرافی از راه مری (TEE) است. در این روش، یک پروب کوچک وارد مری بیمار میشود و درست در پشت قلب قرار میگیرد. از این زاویه دید نزدیک، پزشک میتواند با وضوح بسیار بالا ساختار دریچه، حرکت لتها، وجود لخته یا پانوس، و محل دقیق نشتیهای اطراف دریچه را ببیند. TEE برای تشخیص آبسههای ناشی از عفونت دریچه نیز بسیار دقیقتر از اکوی معمولی است.
فلوروسکوپی (Cinefluoroscopy) یا تصویربرداری با اشعه ایکس زنده، روش دیگری است که مخصوص دریچههای مکانیکی است. در این روش، پزشک میتواند زاویه باز و بسته شدن دیسکهای دریچه را دقیقاً اندازهگیری کند. اگر دیسکها کامل باز نشوند یا نامتقارن حرکت کنند، نشانه گیر کردن دریچه است. این روش سریع و غیرتهاجمی است اما فقط برای دریچههایی که اجزای رادیواپک (قابل دیدن در اشعه ایکس) دارند کاربرد دارد.
سیتی اسکن مولتیاسلایس قلب (Cardiac CT) نیز ابزاری ارزشمند است، به ویژه برای بررسی دریچههای بیولوژیکی و برنامهریزی برای عملهای مجدد. سیتی اسکن میتواند میزان کلسیفیکاسیون (رسوب کلسیم) روی لتها را نشان دهد و آناتومی دقیق قفسه سینه را برای جراح ترسیم کند. در موارد شک به عفونت، استفاده از اسکن هستهای (PET-CT) میتواند سلولهای التهابی فعال را در اطراف دریچه نشان دهد که به تشخیص اندوکاردیتهای مخفی کمک شایانی میکند. آزمایش خون نیز برای بررسی سطح INR (در مصرفکنندگان وارفارین)، وجود کمخونی (همولیز) و علائم عفونت (کشت خون) ضروری است.
روشهای درمان بیماری دریچه پروتز
درمان بیماری دریچه پروتز بستگی کاملی به نوع مشکل (لخته، عفونت، خرابی ساختاری) و شدت آن دارد. استراتژیهای درمانی از تنظیم ساده داروها تا جراحیهای پیچیده و پرخطر متغیر است. هدف اصلی بازگرداندن عملکرد طبیعی قلب و پیشگیری از آسیب دائمی است.
در مواردی که مشکل دریچه ناشی از لخته شدن خون (ترومبوز) روی دریچه مکانیکی است و بیمار وضعیت پایداری دارد، اولین خط درمان استفاده از داروهای ترومبولیتیک (حلکننده لخته) مانند استرپتوکیناز یا tPA است. این داروها در بخش مراقبتهای ویژه و تحت نظارت دقیق تزریق میشوند تا لخته را حل کرده و دریچه را آزاد کنند. البته این روش خطر خونریزی دارد و فقط در موارد خاص استفاده میشود. اگر لخته بزرگ باشد یا درمان دارویی شکست بخورد، جراحی فوری برای برداشتن لخته یا تعویض مجدد دریچه ضروری است.

اگر علت بیماری عفونت (اندوکاردیت) باشد، درمان با دوزهای بالای آنتیبیوتیک وریدی به مدت طولانی (معمولاً ۴ تا ۶ هفته) آغاز میشود. در بسیاری از موارد، آنتیبیوتیک به تنهایی کافی نیست، به خصوص اگر آبسه تشکیل شده باشد یا دریچه لق شده باشد. در این شرایط، جراحی برای خارج کردن بافتهای عفونی و کار گذاشتن یک دریچه جدید اجتنابناپذیر است. این جراحیها بسیار دشوار هستند زیرا بافتهای قلب ملتهب و شکننده شدهاند.
در مورد خرابی دریچههای بیولوژیکی (بافتی) که دچار تنگی یا نارسایی شدهاند، روش سنتی انجام جراحی قلب باز مجدد (Re-do Surgery) است. اما جراحی مجدد ریسک بالاتری نسبت به عمل اول دارد زیرا چسبندگیهای داخل قفسه سینه کار را سخت میکند. امروزه یک روش انقلابی و کمتهاجمی به نام Valve-in-Valve (VIV) ابداع شده است. در این روش، بدون باز کردن قفسه سینه و از طریق رگ پا (با کاتتر)، یک دریچه جدید تاشو را وارد دریچه خراب قبلی میکنند. دریچه جدید در داخل دریچه قدیمی باز میشود و لتهای قدیمی را به دیواره میچسباند و خود جایگزین آن میشود. این روش برای بیماران مسن یا پرخطر گزینهای نجاتبخش است.
برای نشتیهای اطراف دریچه (Paravalvular Leak) که باعث همولیز یا نارسایی قلب میشوند، اگر نشتی کوچک باشد ممکن است فقط با دارو کنترل شود. اما در نشتیهای بزرگ، میتوان از طریق آنژیوگرافی و با استفاده از پلاگهای مخصوص (Vascular Plugs) سوراخهای کنار دریچه را بست. این کار نیز نیاز به جراحی باز را مرتفع میکند. اما اگر نشتی وسیع باشد یا دریچه ناپایدار باشد، جراحی باز برای دوختن مجدد یا تعویض دریچه تنها راه چاره است.
پیشگیری از بیماری دریچه پروتز
پیشگیری از بیماری دریچه پروتز در واقع به معنای نگهداری صحیح از این قطعه حیاتی و بدن بیمار است. از آنجا که دریچه مصنوعی یک جسم خارجی است، بیمار و تیم پزشکی باید دائماً هوشیار باشند. مهمترین اصل در پیشگیری، پایبندی دقیق به رژیم دارویی ضد انعقاد است.
برای کسانی که دریچه مکانیکی دارند، مصرف داروی وارفارین یک ضرورت مطلق است. سطح رقت خون که با آزمایش INR سنجیده میشود، باید همیشه در محدوده درمانی (معمولاً بین ۲.۵ تا ۳.۵ برای دریچه میترال و ۲.۰ تا ۳.۰ برای دریچه آئورت) نگه داشته شود. اگر INR پایین بیاید، خطر لخته شدن و گیر کردن دریچه به شدت بالا میرود. اگر خیلی بالا برود، خطر خونریزی داخلی وجود دارد. استفاده از دستگاههای خانگی تست INR یا مراجعه منظم به آزمایشگاه، کلید پیشگیری از فاجعه ترومبوز دریچه است. حتی یک روز فراموشی دارو میتواند خطرناک باشد.
پیشگیری از عفونت (اندوکاردیت) ستون دوم مراقبت است. دهان و دندان منبع اصلی باکتریهایی هستند که به دریچه حمله میکنند. بهداشت دهان و دندان فوقالعاده دقیق، شامل مسواک زدن روزانه، استفاده از نخ دندان و چکاپهای منظم دندانپزشکی (هر ۶ ماه) برای این بیماران حیاتی است. هر گونه عفونت پوستی، دندان درد یا زخم باز باید سریعاً درمان شود تا باکتری وارد خون نشود. طبق دستورالعملهای پزشکی، این بیماران باید قبل از اعمال دندانپزشکی خاصی که باعث خونریزی لثه میشود، آنتیبیوتیک پروفیلاکتیک (پیشگیرانه) مصرف کنند (معمولاً آموکسیسیلین خوراکی یک ساعت قبل از کار).
کنترل فشار خون نیز در پیشگیری از خرابی دریچه موثر است. فشار خون بالا استرس مکانیکی زیادی به بخیههای نگهدارنده دریچه و خود لتها وارد میکند. این فشار میتواند باعث کنده شدن بخیهها و ایجاد نشتی از اطراف دریچه شود یا فرسودگی دریچههای بیولوژیکی را تسریع کند. حفظ فشار خون در محدوده نرمال با دارو و رژیم غذایی به افزایش عمر دریچه کمک میکند.
برای دریچههای بیولوژیکی، اگرچه نیاز به وارفارین دائمی نیست، اما مصرف روزانه آسپرین اغلب توصیه میشود تا از تشکیل لایههای نازک لخته روی لتها جلوگیری شود. همچنین اصلاح عوامل خطر آترواسکلروز (تصلب شرایین) مانند چربی خون بالا و دیابت میتواند سرعت رسوب کلسیم روی دریچههای بافتی را کاهش دهد، هرچند مکانیسم کلسیفیکاسیون دریچه با گرفتگی عروق کمی متفاوت است.
اسمهای دیگر بیماری دریچه پروتز
این بیماری در متون پزشکی و گزارشهای پاتولوژی با نامهای تخصصی مختلفی شناخته میشود که هر کدام به جنبهای از مشکل اشاره دارند. دانستن این اصطلاحات به بیمار کمک میکند تا گزارشهای پزشکی خود را بهتر درک کند.
- اختلال عملکرد دریچه مصنوعی (Prosthetic Valve Dysfunction): این کلیترین نام برای این وضعیت است و شامل هر نوع مشکلی اعم از تنگی، نارسایی یا گیر کردن میشود.
- نارسایی دریچه پروتز (Prosthetic Valve Regurgitation): زمانی که دریچه بسته میشود اما خون به عقب نشت میکند.
- تنگی دریچه پروتز (Prosthetic Valve Stenosis): زمانی که دریچه کامل باز نمیشود و مانع عبور خون میشود. این میتواند ناشی از پانوس یا لخته باشد.
- ترومبوز دریچه مصنوعی (Prosthetic Valve Thrombosis – PVT): اصطلاح اختصاصی برای زمانی که لخته خون روی دریچه تشکیل شده و عملکرد آن را مختل کرده است.
- عدم تطابق بیمار و پروتز (Patient-Prosthesis Mismatch – PPM): این یک وضعیت خاص است که در آن دریچه سالم است و خوب کار میکند، اما سایز آن برای جثه بیمار کوچک است. مثل اینکه موتور یک پراید را روی یک کامیون نصب کنند. دریچه کار میکند اما نمیتواند خون کافی برای نیاز بدن را عبور دهد.
- نشت پاراوالوولار (Paravalvular Leak – PVL): نشتی از کنارههای دریچه (محل دوخت) نه از وسط آن.
- دژنراسیون دریچه بیوپروتز (Bioprosthetic Valve Degeneration): اصطلاحی برای پیری و خراب شدن بافت دریچههای حیوانی.
تفاوت بیماری دریچه پروتز در مردان و زنان
جنسیت نقش قابل توجهی در انتخاب نوع دریچه، عوارض و مدیریت بیماری دریچه پروتز ایفا میکند. تفاوتهای آناتومیک و فیزیولوژیک بین زنان و مردان باعث میشود الگوی بیماری کمی متفاوت باشد.
یکی از مهمترین تفاوتها، مسئله “عدم تطابق بیمار و پروتز” (PPM) است که در زنان شایعتر است. زنان به طور کلی جثه کوچکتر و حلقه دریچه (Annulus) کوچکتری نسبت به مردان دارند. این یعنی جراح مجبور است دریچه مصنوعی با سایز کوچکتر برای آنها کار بگذارد. اگر این دریچه برای نیاز متابولیک بدن کافی نباشد، گرادیان فشار بالا باقی میماند و علائم تنگی نفس برطرف نمیشود. زنان بیشتر از مردان پس از عمل جراحی از تنگی نفس باقیمانده شکایت دارند که اغلب ناشی از همین مسئله است.
ریسک ترومبوز (لخته شدن) نیز میتواند متفاوت باشد. زنان در دورههای مختلف هورمونی (مانند بارداری یا مصرف داروهای ضدبارداری) در وضعیت انعقادی متفاوتی قرار دارند که میتواند ریسک لختهسازی را بالا ببرد. همچنین، خونریزیهای ناشی از مصرف وارفارین در زنان میتواند پیچیدهتر باشد (به دلیل خونریزیهای ماهانه).
از نظر طول عمر، مطالعات نشان دادهاند که زنان مسنتر که دریچه بیولوژیکی دریافت میکنند، ممکن است نرخ بقای کمتری نسبت به مردان داشته باشند، هرچند دلایل آن کاملاً مشخص نیست و ممکن است به تشخیص دیرتر بیماری دریچهای در زنان مربوط باشد. زنان اغلب علائم قلبی را متفاوت از مردان بروز میدهند و ممکن است دیرتر برای جراحی ارجاع داده شوند، در نتیجه در زمان عمل قلب ضعیفتری دارند و دریچه مصنوعی در یک بستر ضعیفتر کار گذاشته میشود.
درمان دارویی بیماری دریچه پروتز
درمان دارویی در بیماران دارای دریچه مصنوعی، نه برای “تعمیر” دریچه، بلکه برای محافظت از آن و مدیریت عملکرد قلب است. سنگ بنای درمان دارویی، ضد انعقادها (Anticoagulants) هستند.
وارفارین (Warfarin): پادشاه داروهای دریچه مصنوعی است. برای تمام بیمارانی که دریچه مکانیکی دارند، مصرف وارفارین تا پایان عمر الزامی است. هیچ داروی جدیدتری (مثل ریواروکسابان یا اپیکسابان که به NOAC معروفند) هنوز برای دریچههای مکانیکی تایید نشده است و حتی خطرناک محسوب میشوند. وارفارین با مهار ویتامین K، توانایی لختهسازی خون را کم میکند. دوز آن ثابت نیست و باید بر اساس آزمایش خون (PT/INR) دائماً تنظیم شود.
آسپرین (Aspirin): اغلب در کنار وارفارین (با دوز پایین مثل ۸۰ یا ۱۰۰ میلیگرم) تجویز میشود تا خاصیت ضد پلاکتی ایجاد کند و خطر لختههای کوچک و آمبولی را بیشتر کاهش دهد. برای کسانی که دریچه بیولوژیکی دارند و ریتم قلبشان نرمال است، معمولاً فقط آسپرین روزانه کفایت میکند و نیازی به وارفارین نیست (مگر در ۳ ماه اول بعد از عمل).
آنتیبیوتیکها: همانطور که ذکر شد، فقط به صورت پیشگیرانه قبل از اعمال دندانپزشکی یا جراحیهای عفونی استفاده میشوند. استفاده خودسرانه آنتیبیوتیک ممنوع است زیرا باعث مقاومت باکتریایی میشود و اگر فرد دچار اندوکاردیت شود، درمان بسیار سخت خواهد شد.
داروهای نارسایی قلب: اگر دریچه پروتز به خوبی کار نکند یا قلب ضعیف شده باشد، داروهایی مثل دیورتیکها (فوروزماید) برای کاهش ورم، مهارکنندههای ACE (لوزارتان، کاپتوپریل) برای کنترل فشار خون و کاهش بار قلب، و بتابلوکرها (متوپرولول) برای کنترل ضربان قلب تجویز میشوند. کنترل دقیق ضربان قلب در دریچههای میترال بسیار مهم است تا دریچه زمان کافی برای باز شدن و پر کردن بطن داشته باشد.
درمان خانگی بیماری دریچه پروتز
مراقبت در منزل برای شخصی که با یک دریچه مصنوعی زندگی میکند، شامل ایجاد عادتهای سالمی است که ایمنی دریچه را تضمین کند. اولین و مهمترین بخش، مدیریت مصرف دارو وارفارین است. بیمار باید یک تقویم دارویی دقیق داشته باشد و هر روز در ساعت مشخصی دارو را مصرف کند. استفاده از جعبههای یادآور دارو بسیار کمککننده است.
محافظت در برابر جراحت فیزیکی یک اصل مهم درمان خانگی است. از آنجا که خون این بیماران رقیق است، هر ضربهای میتواند منجر به خونریزی داخلی یا کبودی وسیع شود. بیمارانی که دریچه مکانیکی دارند باید از ورزشهای برخوردی (مثل فوتبال، کشتی، رزمی) پرهیز کنند. استفاده از وسایل ایمنی هنگام کار با ابزار تیز و احتیاط در جلوگیری از زمین خوردن در خانه (مثل جمع کردن فرشهای لیز) ضروری است.
پایش علائم عفونت در خانه باید همیشگی باشد. بیمار باید دمای بدن خود را بشناسد و هرگونه تب بدون علت که بیش از دو روز طول بکشد، باید سریعاً به پزشک گزارش شود. همچنین بررسی روزانه محل برش جراحی (حتی ماهها بعد از عمل) و پوست بدن برای یافتن زخمهایی که خوب نمیشوند، مهم است.
داشتن کارت شناسایی پزشکی یا گردنبند هشدار پزشکی که روی آن نوشته شده باشد “من دریچه مصنوعی دارم و وارفارین مصرف میکنم” یک اقدام خانگی حیاتی است. در صورت بروز حادثه و بیهوشی، این کارت به امدادگران میگوید که بیمار در خطر خونریزی است و نباید برخی داروها را دریافت کند.
رژیم غذایی مناسب برای بیماری دریچه پروتز
رژیم غذایی برای دارندگان دریچه بیولوژیکی تفاوت زیادی با رژیم سلامت قلب معمولی ندارد (کمنمک، کمچرب). اما برای دارندگان دریچه مکانیکی که وارفارین مصرف میکنند، رژیم غذایی پیچیدگیهای خاصی دارد و حول محور ویتامین K میچرخد.
ویتامین K پادزهر وارفارین است و اثر آن را خنثی میکند. این ویتامین به وفور در سبزیجات برگ سبز تیره (اسفناج، کاهو، کلم بروکلی، کلم پیچ)، چای سبز و برخی روغنها یافت میشود. تصور غلط رایج این است که بیماران نباید این غذاها را بخورند. این اشتباه است. بدن به ویتامین K نیاز دارد. اصل طلایی ثبات در مصرف است. یعنی اگر بیمار عادت دارد هفتهای دو بار سالاد کاهو بخورد، باید همیشه همین مقدار را بخورد. اگر ناگهان مصرف سبزیجات را قطع کند، اثر وارفارین شدید شده و خونریزی میکند. اگر ناگهان هر روز اسفناج بخورد، اثر وارفارین کم شده و دریچه لخته میشود.
الکل تأثیر مخربی بر متابولیسم وارفارین در کبد دارد و INR را به شدت و غیرقابل پیشبینی تغییر میدهد، بنابراین باید به طور کامل پرهیز شود. همچنین بسیاری از دمنوشهای گیاهی (مثل زنجبیل، سیر فراوان، جینسینگ، جینکو) با وارفارین تداخل دارند و خطر خونریزی را بالا میبرند. بیماران باید قبل از مصرف هر مکمل گیاهی یا ویتامینی با پزشک مشورت کنند.
رژیم غذایی باید کمنمک باشد. نمک باعث احتباس آب در بدن میشود و بار کاری قلب و دریچه را زیاد میکند. محدود کردن سدیم به حفظ کارایی دریچه کمک میکند. مصرف چربیهای اشباع باید کم شود تا از گرفتگی عروق کرونر جلوگیری شود، زیرا قلب با دریچه مصنوعی تحمل کمتری در برابر سکته قلبی دارد.
عوارض و خطرات بیماری دریچه پروتز
زندگی با دریچه پروتز همیشه با سایهای از خطرات بالقوه همراه است که آگاهی از آنها برای نجات جان بیمار ضروری است.
ترومبوآمبولی (لخته و سکته): بزرگترین خطر، تشکیل لخته روی دریچه و کنده شدن آن است. این لخته میتواند به مغز برود و سکته مغزی ایسکمیک ایجاد کند که منجر به فلج دائمی یا مرگ میشود. ریسک این عارضه در دریچههای مکانیکی میترال بیشتر از آئورت است.
خونریزی (Bleeding): روی دیگر سکه، خطر خونریزی ناشی از مصرف داروهای رقیقکننده خون است. خونریزی مغزی (سکته هموراژیک) خطرناکترین نوع آن است. خونریزی گوارشی (معده یا روده) نیز شایع است. ضربات ساده به سر میتواند باعث خونریزی داخل جمجمه شود.
نارسایی مجدد دریچه: دریچههای بیولوژیکی عمر مفیدی بین ۱۰ تا ۱۵ سال (گاهی ۲۰ سال) دارند. پس از آن، لتها خشک و کلسیمی میشوند و دریچه دوباره تنگ یا نارس میشود. این یعنی بیمار نیاز به عمل مجدد خواهد داشت که ریسک بالاتری دارد.
همولیز (تخریب گلبولهای خون): برخورد شدید جریان خون با فلز دریچه یا عبور پرفشار از درزهای نشتی دار، میتواند گلبولهای قرمز را مثل آسیاب خرد کند. این منجر به کمخونی مزمن و مقاوم به درمان میشود که گاهی نیاز به تزریق خون مکرر دارد.
اندوکاردیت دریچه مصنوعی (PVE): عفونت دریچه مصنوعی بسیار خطرناکتر از دریچه طبیعی است. میزان مرگ و میر در این حالت بالاست زیرا باکتریها روی جسم خارجی تشکیل “بیوفیلم” میدهند که آنتیبیوتیک به سختی در آن نفوذ میکند و اغلب نیاز به جراحی اورژانسی در شرایط سپتیک (عفونت خون) دارد.
بیماری دریچه پروتز در کودکان و در دوران بارداری
در کودکان:
کاشت دریچه مصنوعی در کودکان یکی از بزرگترین چالشهای جراحی قلب است. مشکل اصلی “رشد” است. دریچه مصنوعی سایز ثابت دارد، اما قلب کودک رشد میکند. این یعنی کودکی که در نوزادی دریچه گذاشته، با رشد بدن دچار “تنگی نسبی” دریچه میشود و نیاز به چندین عمل جراحی تعویض دریچه در طول دوران کودکی و نوجوانی خواهد داشت تا سایز دریچه را بزرگتر کنند. همچنین، دریچههای بیولوژیکی در بدن کودکان بسیار سریعتر از بزرگسالان (گاهی زیر ۵ سال) خراب و کلسیمی میشوند، زیرا متابولیسم کلسیم در کودکان فعالتر است. به همین دلیل اغلب مجبورند از دریچه مکانیکی استفاده کنند که آن هم چالش مصرف وارفارین و خونگیریهای مکرر در کودک پرجنبوجوش را به همراه دارد.
در دوران بارداری:
بارداری برای زنی با دریچه مصنوعی یک وضعیت پرخطر (High Risk) است. حجم خون مادر در بارداری بالا میرود و دریچه باید کار بیشتری انجام دهد. اما چالش اصلی داروی وارفارین است. وارفارین از جفت عبور میکند و در سه ماهه اول بارداری باعث ناهنجاریهای شدید جنینی (امبریوپاتی وارفارینی) میشود. از طرفی، قطع وارفارین خطر لخته شدن دریچه مادر را به شدت بالا میبرد.
پزشکان معمولاً در سه ماهه اول، وارفارین را قطع کرده و از هپارین (تزریقی) استفاده میکنند که از جفت رد نمیشود اما کنترل آن سختتر است و ریسک لخته شدن دریچه مادر را کمی بالا میبرد. در سه ماهه دوم و سوم ممکن است دوباره وارفارین با دوز کم شروع شود. نزدیک زایمان دوباره دارو به هپارین تغییر میکند تا مادر هنگام زایمان خونریزی نکند. این مدیریت پیچیده نیاز به همکاری تنگاتنگ متخصص زنان و کاردیولوژیست دارد. دریچههای بیولوژیکی در بارداری ایمنترند چون نیاز به وارفارین ندارند، اما سرعت خرابی آنها در بارداری بیشتر میشود.
طول درمان بیماری دریچه پروتز
طول درمان بیماری دریچه پروتز، در واقع مادامالعمر است. وقتی دریچه مصنوعی در قلب کاشته میشود، بیمار وارد یک مسیر درمانی همیشگی میشود، نه یک دوره محدود.
برای دریچههای مکانیکی، مصرف وارفارین و پایش INR تا آخرین روز زندگی ادامه دارد. هیچ روز تعطیلی برای این درمان وجود ندارد. برای دریچههای بیولوژیکی، اگرچه دارو کمتر است، اما پایش سالانه با اکوکاردیوگرافی برای بررسی علائم فرسودگی دریچه باید تا پایان عمر انجام شود.
در صورت بروز عوارض مثل ترومبوز یا عفونت، دورههای درمانی حاد (بستری بیمارستانی) اضافه میشود. مثلاً درمان اندوکاردیت ۶ هفته بستری و آنتیبیوتیک وریدی نیاز دارد. دوره نقاهت بعد از جراحی تعویض دریچه نیز حدود ۲ تا ۳ ماه زمان میبرد تا جناغ سینه جوش بخورد و بیمار به توان قبلی بازگردد. اما مراقبت و نظارت پزشکی هرگز پایان نمییابد.
انواع دریچههای مصنوعی قلب (مکانیکی و بیولوژیکی)
انتخاب نوع دریچه مصنوعی یکی از مهمترین تصمیمات قبل از جراحی است که مسیر زندگی آینده بیمار را تعیین میکند. شناخت دقیق این دو نوع اصلی برای درک بیماریهای مرتبط با آنها ضروری است.
دریچههای مکانیکی (Mechanical Valves):
این دریچهها از مواد بسیار بادوام و سازگار با بدن مانند کربن پیرولیتیک و تیتانیوم ساخته میشوند. طراحی آنها معمولاً به صورت “دو لتی” (Bileaflet) است که شبیه دو نیمدایره هستند که باز و بسته میشوند. مزیت اصلی آنها دوام ابدی است؛ آنها تقریباً هرگز فرسوده نمیشوند. این دریچهها برای بیماران جوان (زیر ۵۰ یا ۶۰ سال) ایدهآل هستند چون نیاز به عمل مجدد را از بین میبرند. اما عیب بزرگ آنها نیاز همیشگی به داروهای رقیقکننده خون قوی است. بدون این داروها، خون روی فلز لخته میشود. همچنین این دریچهها صدای کلیک آرامی دارند که برخی بیماران ممکن است آن را بشنوند.
دریچههای بیولوژیکی یا بافتی (Bioprosthetic Valves):
این دریچهها از بافت زنده حیوانات (دریچه آئورت خوک یا پریکارد گاو) ساخته میشوند که روی یک پایه (استنت) سوار شدهاند. نوعی از آنها به نام “هموگرافت” از دریچه قلب انسان فوت شده برداشته میشود. مزیت بزرگ این دریچهها این است که بسیار شبیه بافت طبیعی خود بدن هستند و خون روی آنها لخته نمیشود، بنابراین بیمار نیازی به مصرف وارفارین ندارد. این ویژگی برای افراد مسن، کسانی که خطر خونریزی دارند، یا زنانی که قصد بارداری دارند عالی است. اما عیب بزرگ آنها عمر محدود است. آنها به مرور خشک و کلسیمی میشوند و بعد از ۱۰ تا ۱۵ سال نیاز به تعویض دارند. امروزه با تکنولوژیهای جدید ضد کلسیم، عمر این دریچهها در حال افزایش است.
جمعبندی
بیماری دریچه پروتز به مجموعهای از اختلالات عملکردی در دریچههای مصنوعی قلب (مکانیکی یا بیولوژیکی) گفته میشود که میتواند جان بیمار را تهدید کند. علل اصلی شامل ترومبوز (لخته شدن) در دریچههای مکانیکی، دژنراسیون و رسوب کلسیم در دریچههای بیولوژیکی، و اندوکاردیت (عفونت) در هر دو نوع است. علائم هشداردهنده شامل تنگی نفس مجدد، تغییر صدای کلیک دریچه، تب طولانی و علائم سکته مغزی است. تشخیص دقیق متکی بر اکوکاردیوگرافی از راه مری (TEE) و فلوروسکوپی است. درمان طیفی از دارودرمانی (حل کننده لخته) تا روشهای نوین کمتهاجمی مثل Valve-in-Valve و جراحی مجدد را در بر میگیرد. پیشگیری با کنترل دقیق INR (در مصرفکنندگان وارفارین) و رعایت بهداشت دهان و دندان برای جلوگیری از عفونت امکانپذیر است. مدیریت این بیماری نیازمند همکاری مادامالعمر بیمار و پزشک، رژیم غذایی متعادل (ثبات در مصرف ویتامین K) و آگاهی از خطرات دوران بارداری و عوارض احتمالی است.

