بیماری انفارکتوس میوکارد (Myocardial Infarction – MI)
- انفارکتوس میوکارد: راهنمای جامع حمله قلبی، از تشخیص تا درمان
- اسمهای دیگر بیماری انفارکتوس میوکارد
- نشانه های بیماری انفارکتوس میوکارد
- تفاوت بیماری انفارکتوس میوکارد در مردان و زنان
- علت ابتلا به انفارکتوس میوکارد
- نحوه تشخیص انفارکتوس میوکارد
- روش های درمان انفارکتوس میوکارد
- درمان دارویی انفارکتوس میوکارد
- پیشگیری از انفارکتوس میوکارد
- درمان خانگی انفارکتوس میوکارد
- رژیم غذایی مناسب برای انفارکتوس میوکارد
- عوارض و خطرات انفارکتوس میوکارد
- انفارکتوس میوکارد در کودکان و دوران بارداری
- طول درمان انفارکتوس میوکارد چقدر است؟
- ساعت طلایی و اهمیت زمان
- زندگی پس از حمله قلبی (بازتوانی قلبی)
انفارکتوس میوکارد: راهنمای جامع حمله قلبی، از تشخیص تا درمان
اسمهای دیگر بیماری انفارکتوس میوکارد
زمانی که صحبت از آسیب شدید به عضله قلب میشود، ممکن است در محیطهای پزشکی یا گفتگوهای عمومی با واژههای مختلفی روبرو شوید که همگی به یک رویداد واحد اشاره دارند. شناخت این اسامی به درک بهتر گزارشهای پزشکی و کاهش اضطراب ناشی از نامهای ناشناخته کمک میکند. رایجترین و علمیترین نام این بیماری Myocardial Infarction یا به اختصار MI است. این واژه از دو بخش تشکیل شده است: “میوکارد” که به معنای عضله قلب است و “انفارکتوس” که به معنای مرگ بافت به دلیل نرسیدن خون میباشد. بنابراین، ترجمه دقیق آن “مرگ عضله قلب” است.
در زبان عامیانه و گفتگوهای روزمره، این بیماری با نام “حمله قلبی” (Heart Attack) شناخته میشود. این اصطلاح اگرچه ساده است، اما به خوبی ماهیت ناگهانی و تهاجم بیماری را نشان میدهد. در برخی متون قدیمیتر پزشکی یا گزارشهای پاتولوژی، ممکن است با اصطلاح “ترومبوز کرونر” (Coronary Thrombosis) مواجه شوید. این نام به علت اصلی بیماری اشاره دارد، یعنی تشکیل لخته (ترومبوز) در عروق تغذیهکننده قلب (کرونر). استفاده از این نام امروزه کمتر رایج است زیرا تنها به مکانیسم انسداد اشاره دارد و نه نتیجه نهایی که آسیب بافتی است.
پزشکان همچنین از دستهبندیهای دقیقتری برای توصیف نوع حمله قلبی استفاده میکنند که دانستن آنها مفید است. یکی از این اصطلاحات “سندرم حاد کرونری” (ACS) است. این یک نام چتری است که شامل آنژین ناپایدار و انواع سکته قلبی میشود. زمانی که پزشک در اورژانس از ACS صحبت میکند، یعنی جریان خون قلب به صورت حاد مختل شده است. در سطوح تخصصیتر، بر اساس نوار قلب، حمله قلبی به دو دسته اصلی STEMI (با بالا رفتن قطعه ST) و NSTEMI (بدون بالا رفتن قطعه ST) تقسیم میشود. نوع اول معمولاً نشاندهنده انسداد کامل و صد در صدی رگ است که نیازمند بازگشایی فوری میباشد، در حالی که نوع دوم معمولاً ناشی از انسداد نسبی اما شدید است.
دانستن این اسامی به بیمار و همراهان کمک میکند تا در شرایط بحرانی درک کنند که تیم پزشکی دقیقاً درباره چه وضعیتی صحبت میکند. برای مثال، شنیدن واژه “انفارکتوس” نباید باعث وحشت مضاعف شود، بلکه همان نام علمی حمله قلبی است. همچنین در پروندههای پزشکی ممکن است اصطلاحاتی مانند “سکته قلبی قدامی” (Anterior MI) یا “سکته قلبی تحتانی” (Inferior MI) را ببینید که صرفاً به محل آسیب در دیوارههای مختلف قلب اشاره دارند و نه نوع بیماری متفاوت.
نشانه های بیماری انفارکتوس میوکارد
شناخت نشانههای انفارکتوس میوکارد حیاتیترین دانش پزشکی برای عموم مردم است، زیرا اقدام سریع در دقایق اولیه میتواند جان فرد را نجات دهد. تصویر کلاسیک حمله قلبی که در فیلمها میبینیم، فردی است که ناگهان دست روی سینهاش میگذارد و نقش زمین میشود. اگرچه این حالت ممکن است رخ دهد، اما علائم همیشه تا این حد دراماتیک و واضح نیستند. شایعترین علامت، درد یا ناراحتی در مرکز قفسه سینه است که بیش از چند دقیقه طول میکشد یا اینکه میرود و دوباره برمیگردد.
این درد اغلب به صورت احساس فشار شدید، سنگینی، فشردن یا مچاله شدن توصیف میشود. بسیاری از بیماران میگویند احساس میکنند “یک فیل روی سینهشان نشسته است”. نکته مهم این است که این درد با تغییر وضعیت بدن، ماساژ دادن یا نفس عمیق کشیدن تغییر نمیکند و ماهیتی ثابت و آزاردهنده دارد. درد ناشی از حمله قلبی تمایل دارد به سایر نقاط بدن انتشار یابد (تیر بکشد). مسیرهای شایع انتشار شامل بازوی چپ (و گاهی هر دو بازو)، گردن، فک پایین، و پشت (بین دو کتف) است. درد فک و دنداندرد ناگهانی بدون علت دندانی، گاهی تنها نشانه حمله قلبی است.
علاوه بر درد، سیستم عصبی خودکار بدن نیز واکنش نشان میدهد. تعریق سرد یکی از نشانههای بسیار مهم است. اگر فردی بدون فعالیت بدنی یا گرمای هوا، ناگهان خیس عرق شد و رنگ چهرهاش پرید (رنگپریدگی یا خاکستری شدن پوست)، باید فوراً به حمله قلبی شک کرد. تنگی نفس نیز بسیار شایع است؛ فرد احساس میکند نمیتواند هوا را به داخل ریهها بکشد و ممکن است به نفسنفس زدن بیفتد. این تنگی نفس میتواند همراه با درد سینه یا حتی قبل از شروع درد سینه ظاهر شود.
علائم گوارشی نیز گاهی با حمله قلبی همراه هستند و متأسفانه باعث اشتباه تشخیصی توسط خود بیمار میشوند. تهوع، استفراغ، سوزش سر دل یا درد در ناحیه بالای شکم (سردل) ممکن است رخ دهد. این علائم به ویژه در سکتههای دیواره تحتانی قلب شایعترند. همچنین احساس سبکی سر، سرگیجه ناگهانی یا غش کردن (سنکوپ) میتواند نشاندهنده افت فشار خون یا اختلال در ریتم قلب ناشی از انفارکتوس باشد. اضطراب شدید و ناگهانی، که گاهی بیماران آن را به عنوان “حس قریبالوقوع بودن مرگ” توصیف میکنند، نیز یک نشانه روانی-جسمانی مهم است.
تفاوت بیماری انفارکتوس میوکارد در مردان و زنان
یکی از چالشهای بزرگ در تشخیص و درمان حمله قلبی، تفاوتهای جنسیتی در بروز علائم است. سیستم پزشکی برای سالها بر اساس الگوی علائم مردانه آموزش داده شده است و این موضوع گاهی منجر به نادیده گرفتن علائم در زنان میشود. در مردان، علامت غالب و اصلی معمولاً همان درد شدید و فشارنده قفسه سینه است که به بازوی چپ میزند. این الگو باعث میشود مردان و اطرافیانشان سریعتر متوجه خطر شده و با اورژانس تماس بگیرند.

اما در زنان، اگرچه درد قفسه سینه همچنان شایعترین علامت است، اما شدت و نوع آن ممکن است متفاوت باشد. زنان کمتر احتمال دارد درد را به صورت “فیل روی سینه” توصیف کنند و بیشتر از واژههایی مانند فشار، تنگی یا درد مبهم استفاده میکنند. مهمتر از آن، زنان بیشتر از مردان علائم “غیرتیپیک” یا غیرمعمول را تجربه میکنند. این علائم شامل تنگی نفس شدید بدون درد سینه، خستگی مفرط و ناگهانی (که گاهی روزها قبل از حمله شروع میشود)، و درد در پشت، گردن یا فک است.
یکی از تفاوتهای کلیدی، بروز علائم شبیه به آنفولانزا یا سوءهاضمه در زنان است. تهوع، استفراغ و درد شکمی در زنان مبتلا به انفارکتوس میوکارد شایعتر است. متأسفانه بسیاری از زنان این علائم را به استرس، خستگی ناشی از کار خانه، یا مشکلات گوارشی نسبت میدهند و مراجعه به پزشک را به تعویق میاندازند. تحقیقات نشان داده است که زنان به طور متوسط دیرتر از مردان پس از شروع علائم به بیمارستان میرسند که این تأخیر میتواند عواقب جدی داشته باشد.
علت این تفاوتها هم به فیزیولوژی و هم به پاتولوژی بیماری مربوط است. زنان بیشتر مستعد نوعی از بیماری عروقی هستند که رگهای ریز قلب را درگیر میکند (بیماری عروق میکرواسکولار)، در حالی که مردان بیشتر دچار انسداد در رگهای اصلی و بزرگ میشوند. همچنین تغییرات هورمونی پس از یائسگی و تفاوت در درک درد نیز نقش دارند. آگاهی از اینکه “حمله قلبی در زنان لزوماً با درد شدید سینه همراه نیست” میتواند جان بسیاری از مادران و زنان را نجات دهد. پزشکان و خانوادهها باید نسبت به هرگونه تغییر ناگهانی در سلامت زنان، مانند خستگی غیرقابل توجیه یا تنگی نفس، حساس باشند.
علت ابتلا به انفارکتوس میوکارد
برای درک علت حمله قلبی، باید بدانیم که قلب مانند هر عضله دیگری برای زنده ماندن و فعالیت به اکسیژن و مواد مغذی نیاز دارد. این نیاز توسط شبکه ای از رگها به نام “شریانهای کرونر” تأمین میشود. علت اصلی و بنیادین اکثر موارد انفارکتوس میوکارد، فرآیندی به نام آترواسکلروز (تصلب شرایین) است. این بیماری یک پروسه طولانیمدت است که از سنین جوانی آغاز میشود و طی آن چربیها، کلسترول، کلسیم و سلولهای التهابی در دیواره داخلی رگها رسوب میکنند و پلاک تشکیل میدهند.
این پلاکها به مرور زمان سفت میشوند و مجرای رگ را تنگ میکنند. اما تنگی رگ به تنهایی معمولاً باعث سکته قلبی ناگهانی نمیشود (مگر اینکه کامل بسته شود). فاجعه اصلی زمانی رخ میدهد که سطح یکی از این پلاکها به دلایلی مانند فشار خون بالا یا التهاب، پاره میشود یا ترک میخورد. بدن انسان این پارگی را به عنوان یک زخم داخلی شناسایی میکند و بلافاصله پلاکتهای خون و فاکتورهای انعقادی را به آن محل میفرستد تا پارگی را ترمیم کنند.
تجمع سریع پلاکتها باعث تشکیل یک لخته خون (ترومبوز) روی پلاک پاره شده میشود. این لخته میتواند در عرض چند دقیقه بزرگ شود و مسیر جریان خون را به طور کامل مسدود کند. وقتی جریان خون قطع میشود، سلولهای عضله قلب که در پاییندستِ آن رگ قرار دارند، از اکسیژن محروم میشوند (ایسکمی). اگر این انسداد به سرعت (معمولاً در کمتر از ۲۰ تا ۳۰ دقیقه) باز نشود، سلولهای قلبی شروع به مردن میکنند. این مرگ سلولی برگشتناپذیر همان انفارکتوس است.
علاوه بر این مکانیسم شایع، علل دیگری نیز وجود دارند که البته شیوع کمتری دارند. اسپاسم شدید عروق کرونر میتواند جریان خون را قطع کند؛ این حالت حتی در رگهایی که پلاک چربی ندارند نیز ممکن است رخ دهد و گاهی ناشی از مصرف مواد مخدر (مانند کوکائین) یا استرس شدید است. پارگی خودبهخودی عروق کرونر (SCAD) یکی دیگر از علل است که در آن لایههای دیواره رگ از هم جدا شده و راه خون را میبندند. همچنین آمبولی (حرکت لخته خون از جای دیگر بدن به سمت قلب) نیز میتواند به ندرت باعث سکته قلبی شود.
نحوه تشخیص انفارکتوس میوکارد
تشخیص انفارکتوس میوکارد یک فرآیند اورژانسی و چندمرحلهای است که باید با حداکثر سرعت انجام شود. زمانی که بیمار با علائم مشکوک وارد اورژانس میشود، اولین اقدام پزشکان گرفتن شرح حال سریع و انجام معاینه فیزیکی است. اما سنگ بنای تشخیص اولیه، نوار قلب یا الکتروکاردیوگرام (ECG) است. این تست فعالیت الکتریکی قلب را ثبت میکند. در هنگام سکته قلبی، الگوی الکتریکی قلب تغییر میکند زیرا بافت آسیبدیده رسانایی الکتریکی متفاوتی نسبت به بافت سالم دارد. تغییرات خاصی در نوار قلب (مانند بالا رفتن قطعه ST) به پزشک میگوید که سکته رخ داده و کدام دیواره قلب درگیر است.
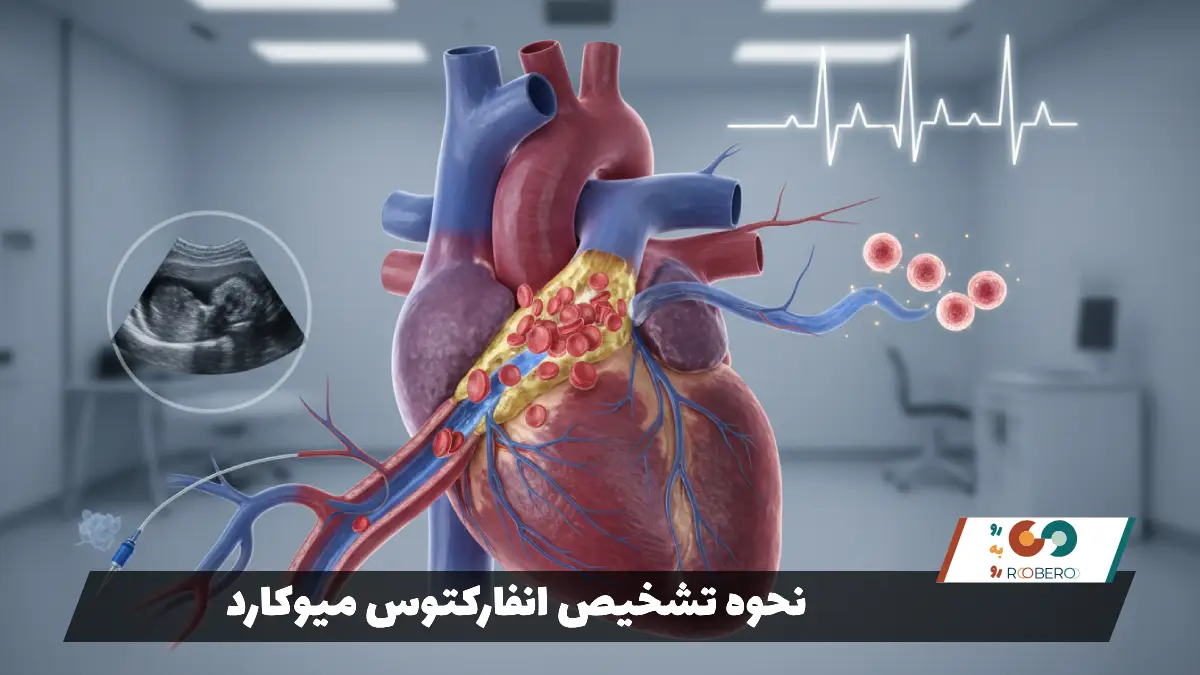
دومین ابزار قدرتمند تشخیصی، آزمایش خون برای سنجش آنزیمهای قلبی است. مهمترین این آنزیمها تروپونین نام دارد. تروپونین پروتئینی است که در حالت عادی درون سلولهای عضله قلب قرار دارد و در خون یافت نمیشود. وقتی سلولهای قلبی بر اثر نرسیدن اکسیژن میمیرند و متلاشی میشوند، تروپونین به داخل جریان خون نشت میکند. بالا رفتن سطح تروپونین در خون، مدرک قطعی برای آسیب عضله قلب است. پزشکان معمولاً این آزمایش را در بدو ورود و چند ساعت بعد تکرار میکنند تا روند تغییرات را بررسی کنند.
روش تصویربرداری قطعی برای دیدن رگهای بسته، آنژیوگرافی عروق کرونر است. در این روش، یک لوله باریک (کاتتر) از طریق شریان مچ دست یا کشاله ران به سمت قلب هدایت میشود و ماده حاجب (رنگ مخصوص) به داخل رگهای قلب تزریق میگردد. سپس با استفاده از اشعه ایکس فیلمبرداری انجام میشود. این کار به پزشک اجازه میدهد محل دقیق انسداد، تعداد رگهای درگیر و شدت گرفتگی را با چشم ببیند و همزمان برای درمان تصمیمگیری کند.
اکوکاردیوگرافی (سونوگرافی قلب) نیز یکی دیگر از روشهای تشخیصی است که میتواند در حین یا بعد از حمله قلبی انجام شود. اکوکاردیوگرافی نشان میدهد که کدام قسمت از دیواره قلب حرکت نمیکند یا ضعیف حرکت میکند (که نشاندهنده بافت مرده یا آسیبدیده است) و قدرت پمپاژ کلی قلب چقدر کاهش یافته است. مجموعه این تستها به تیم پزشکی کمک میکند تا بهترین استراتژی درمانی را که میتواند شامل دارو، آنژیوپلاستی یا جراحی باز باشد، انتخاب کنند.
روش های درمان انفارکتوس میوکارد
درمان انفارکتوس میوکارد یک مسابقه با زمان است؛ هر دقیقهای که میگذرد، تعداد بیشتری از سلولهای قلبی میمیرند. هدف اصلی درمان، “بازقراری مجدد جریان خون” (Reperfusion) در سریعترین زمان ممکن است. طلاییترین زمان برای درمان، ساعات اولیه پس از شروع درد است. روشهای درمان به دو دسته کلی دارویی (که در بخش بعد توضیح داده میشود) و روشهای مداخلهای/جراحی تقسیم میشوند.
رایجترین و مؤثرترین روش درمان مداخلهای، آنژیوپلاستی اولیه (PCI) یا همان “بالن زدن و فنر گذاری” است. اگر بیمارستانی مجهز به بخش کاتتریزاسیون (Cath Lab) باشد، بیمار بلافاصله به آنجا منتقل میشود. پزشک پس از انجام آنژیوگرافی و پیدا کردن رگ مسدود، یک سیم بسیار نازک را از میان لخته عبور میدهد. سپس یک بالن کوچک در محل تنگی باد میشود تا پلاک و لخته را به دیواره رگ فشرده و راه را باز کند. در نهایت، یک استنت (توری فلزی کوچک) در محل تعبیه میشود تا مانند یک داربست، رگ را برای همیشه باز نگه دارد.
اگر بیمارستان مجهز به امکانات آنژیوپلاستی نباشد یا انتقال بیمار زمانبر باشد، از داروهای “ترومبولیتیک” یا حلکننده لخته استفاده میشود. این داروها که به “لختهشکن” معروفند، به صورت وریدی تزریق میشوند و لخته خونی که رگ را بسته است، حل میکنند. اگرچه این روش به اندازه آنژیوپلاستی مؤثر نیست، اما در شرایطی که دسترسی به آنژیوپلاستی ممکن نیست، میتواند نجاتبخش باشد.
در مواردی که گرفتگیهای عروقی بسیار متعدد و پیچیده باشند، یا تنه اصلی شریان سمت چپ درگیر باشد، ممکن است آنژیوپلاستی امکانپذیر یا کافی نباشد. در این شرایط، عمل جراحی بایپس عروق کرونر (CABG) یا همان عمل قلب باز اورژانسی انجام میشود. در این عمل، جراح با استفاده از رگهای پا یا سینه بیمار، یک مسیر فرعی برای خون ایجاد میکند تا خون ناحیه مسدود شده را دور بزند و به عضله قلب برسد. علاوه بر باز کردن رگ، درمانهای حمایتی مانند تجویز اکسیژن و مدیریت درد نیز همزمان انجام میشود.
درمان دارویی انفارکتوس میوکارد
داروها نقش اساسی در درمان حاد و مدیریت طولانیمدت سکته قلبی دارند. در لحظات اولیه، پروتکلهای دارویی برای جلوگیری از گسترش لخته و کاهش درد اجرا میشوند. آسپیرین معمولاً اولین دارویی است که به بیمار داده میشود (و باید جویده شود) تا پلاکتها را مهار کند. علاوه بر آسپیرین، داروی دوم ضد پلاکت (مانند کلوپیدوگرل، تیکاگرلور یا پراسوگرل) نیز تجویز میشود تا اثر ضد لختهای تقویت شود. این ترکیب دارویی معمولاً تا یک سال بعد از سکته ادامه مییابد.
داروهای ضد انعقاد تزریقی مانند هپارین یا انوکساپارین نیز در روزهای اول بستری استفاده میشوند تا از تشکیل لختههای جدید جلوگیری کنند. برای کاهش بار کاری قلب و کنترل ایسکمی، از دسته دارویی “مسدودکنندههای بتا” (Beta-blockers) استفاده میشود. داروهایی مانند متوپرولول یا کارودیلول با کاهش ضربان قلب و فشار خون، نیاز عضله قلب به اکسیژن را کم میکنند و از بروز آریتمیهای خطرناک پیشگیری مینمایند.
گروه دیگری از داروها به نام مهارکنندههای ACE (مانند کاپتوپریل، انالاپریل) یا ARBها (مانند لوزارتان) نیز تجویز میشوند. این داروها با گشاد کردن عروق و کاهش فشار خون، فشار را از روی قلب برمیدارند و مهمتر از آن، از تغییر شکل نامطلوب قلب (Remodeling) و نارسایی قلبی در آینده جلوگیری میکنند. مصرف این داروها به ویژه برای کسانی که آسیب قلبی وسیعی دیدهاند، حیاتی است.
استاتینها (مانند آتورواستاتین یا روزوواستاتین) با دوز بالا، جزء جداییناپذیر درمان هستند. این داروها نه تنها کلسترول خون را به شدت پایین میآورند، بلکه خاصیت ضدالتهابی قوی دارند و باعث میشوند پلاکهای باقیمانده در عروق “تثبیت” شوند و خطر پارگی مجدد آنها کاهش یابد. مصرف منظم و مادامالعمر داروها طبق دستور پزشک، مهمترین عامل در پیشگیری از سکته مجدد است و قطع خودسرانه آنها میتواند عواقب مرگباری داشته باشد.
پیشگیری از انفارکتوس میوکارد
پیشگیری از حمله قلبی همیشه بهتر، آسانتر و کمهزینهتر از درمان آن است. پیشگیری به دو مرحله اولیه (برای کسانی که تاکنون سکته نکردهاند) و ثانویه (برای کسانی که سابقه سکته دارند) تقسیم میشود، اما اصول کلی در هر دو مشابه است. هدف اصلی، کنترل “عوامل خطر” است. سیگار کشیدن بزرگترین دشمن قلب است؛ مواد شیمیایی موجود در دود سیگار مستقیماً به دیواره رگها آسیب میزنند و خون را غلیظ میکنند. ترک کامل سیگار مؤثرترین گام در پیشگیری است و خطر سکته را در عرض یک سال به نصف کاهش میدهد.
کنترل فشار خون بالا یا “قاتل خاموش” بسیار حیاتی است. فشار خون بالا باعث میشود دیواره رگها تحت تنش مداوم باشند و آسیب ببینند. نگه داشتن فشار خون در محدوده نرمال (معمولاً زیر ۱۲۰/۸۰) از طریق دارو و رژیم غذایی ضروری است. همچنین، کنترل سطح کلسترول خون، به ویژه کلسترول بد (LDL)، نقش کلیدی دارد. کلسترول بالا ماده اولیه تشکیل پلاکهای عروقی است.
مدیریت بیماری دیابت نیز اهمیت ویژهای دارد. قند خون بالا مانند سم برای عروق عمل میکند و روند گرفتگی رگها را تسریع مینماید. افراد دیابتی باید قند خون خود را به شدت کنترل کنند. چاقی و اضافه وزن، به خصوص چاقی شکمی، التهاب بدن را افزایش میدهد و باید با رژیم و ورزش اصلاح شود. ورزش منظم هوازی (حداقل ۱۵۰ دقیقه در هفته با شدت متوسط) قلب را قوی و عروق را منعطف نگه میدارد.
مدیریت استرس و سلامت روان نباید نادیده گرفته شود. استرس مزمن باعث ترشح هورمونهایی میشود که فشار خون را بالا میبرند. تکنیکهای آرامسازی و خواب کافی در پیشگیری مؤثرند. رژیم غذایی سالم و چکاپهای منظم پزشکی برای بررسی قند، چربی و فشار خون، تکمیلکننده پازل پیشگیری هستند. به یاد داشته باشید که تصلب شرایین یک بیماری پیشرونده است و پیشگیری از آن باید از سنین جوانی شروع شود.
درمان خانگی انفارکتوس میوکارد
باید با صراحت تمام گفت که هیچ درمان خانگی برای خودِ حمله قلبی وجود ندارد. در زمان وقوع علائم سکته قلبی، هر ثانیه اتلاف وقت برای نوشیدن آبلیمو، خوردن سیر، یا استراحت کردن به امید بهبودی، اشتباهی مرگبار است. تنها اقدام صحیح “خانگی” در فاز حاد، تماس فوری با اورژانس (شماره ۱۱۵ در ایران) و جویدن یک قرص آسپیرین ۳۰۰ میلیگرم (اگر منع مصرف ندارید و اورژانس توصیه کند) است.
با این حال، پس از ترخیص از بیمارستان و در دوران نقاهت، مراقبتهای خانگی و تغییرات سبک زندگی در خانه نقش بسیار مهمی در بهبودی و جلوگیری از عود بیماری دارند. محیط خانه باید آرام و دور از تنشهای عصبی باشد. حمایت عاطفی خانواده از بیمار که ممکن است دچار افسردگی یا ترس پس از سکته شده باشد، بسیار کمککننده است.
استفاده از مواد غذایی مفید در آشپزخانه میتواند مکمل درمان دارویی باشد (اما جایگزین آن نیست). مصرف سیر و پیاز به دلیل خواص ضد پلاکتی و کاهنده فشار خون مفید است. زردچوبه و زنجبیل خاصیت ضدالتهابی دارند. چای سبز سرشار از آنتیاکسیدان است که به سلامت عروق کمک میکند. نوشیدن آب کافی و پرهیز از یبوست (که باعث زور زدن و فشار به قلب میشود) از نکات مهم مراقبت خانگی است.
پایش علائم در منزل نیز بخشی از این درمان است. بیمار باید یاد بگیرد که هر روز وزن خود را چک کند (افزایش ناگهانی وزن نشانه تجمع آب و نارسایی قلبی است)، فشار خون خود را اندازه بگیرد و نبض خود را بشمارد. دانستن اینکه چه فعالیتهایی در خانه مجاز است و چه زمانی باید استراحت کرد، بخشی از مدیریت بیماری در منزل است. بیماران باید از دوش گرفتن با آب خیلی سرد یا خیلی گرم پرهیز کنند، زیرا شوک دمایی برای قلب مضر است.
رژیم غذایی مناسب برای انفارکتوس میوکارد
تغذیه سالم یکی از ستونهای اصلی بازتوانی قلبی و پیشگیری ثانویه است. الگوی غذایی توصیهشده برای بیماران قلبی، رژیم غذایی مدیترانهای یا رژیم DASH (رژیم غذایی برای توقف فشار خون بالا) است. ویژگی اصلی این رژیمها، مصرف فراوان میوهها، سبزیجات تازه، غلات کامل (سبوسدار)، حبوبات، مغزها (آجیل خام) و روغنهای گیاهی سالم مانند روغن زیتون است.
حذف چربیهای اشباع و ترانس یک ضرورت مطلق است. این چربیها که در گوشت قرمز پرچرب، پوست مرغ، لبنیات پرچرب، کره، خامه، شیرینیهای قنادی و غذاهای فستفودی و فرآوریشده یافت میشوند، مستقیماً سطح کلسترول خون را بالا میبرند. بیماران باید گوشت قرمز را محدود کرده و به جای آن از گوشت سفید (مرغ و ماهی) استفاده کنند. مصرف ماهیهای چرب مانند قزلآلا، سالمون یا ساردین حداقل دو بار در هفته به دلیل داشتن اسیدهای چرب امگا-۳ که خاصیت ضدالتهابی دارند، بسیار توصیه میشود.
کاهش مصرف نمک (سدیم) برای کنترل فشار خون و جلوگیری از تجمع مایعات در بدن حیاتی است. بیماران باید عادت کنند نمکدان را از سفره حذف کنند و به جای نمک از چاشنیهای طبیعی مثل آبلیمو، آبغوره، سبزیجات معطر خشک و ادویهجات برای طعمدار کردن غذا استفاده کنند. غذاهای کنسروی، سوسیس، کالباس، چیپس و شورها بمبهای نمک هستند و باید از رژیم حذف شوند.
افزایش مصرف فیبر نیز به سلامت قلب کمک میکند. فیبر موجود در جو دوسر، سیب، حبوبات و سبزیجات باعث میشود جذب کلسترول و قند در روده کاهش یابد. قند و شکر مصنوعی نیز باید محدود شوند زیرا کالری اضافی باعث چاقی و افزایش تریگلیسیرید میشود. وعدههای غذایی باید کوچک و متعدد باشند تا معده پر نشود؛ پر شدن بیش از حد معده باعث میشود جریان خون زیادی به سمت دستگاه گوارش برود و فشار بر قلب افزایش یابد.
عوارض و خطرات انفارکتوس میوکارد
انفارکتوس میوکارد یک حادثه بزرگ برای بدن است و میتواند عوارض کوتاه و بلندمدتی بر جای بگذارد. خطرناکترین عارضه که معمولاً در ساعات اولیه رخ میدهد، آریتمیهای قلبی (بینظمی ضربان) است. زمانی که جریان خون قطع میشود، سیستم الکتریکی قلب ناپایدار میگردد. فیبریلاسیون بطنی (VF) نوعی آریتمی کشنده است که در آن قلب به جای تپیدن، فقط میلرزد و خون پمپاژ نمیکند. این علت اصلی مرگ ناگهانی در بیماران سکته قلبی قبل از رسیدن به بیمارستان است.
نارسایی قلبی یکی دیگر از عوارض جدی است. بسته به اینکه چه مقدار از عضله قلب مرده باشد، قدرت پمپاژ قلب کاهش مییابد. اگر وسعت سکته زیاد باشد، قلب دیگر نمیتواند خون کافی را به بدن برساند و بیمار دچار تنگی نفس مزمن، خستگی و ورم پاها میشود. شوک کاردیوژنیک شدیدترین فرم نارسایی پمپاژ است که در آن فشار خون به شدت افت میکند و ارگانهای حیاتی مانند کلیه و مغز از کار میافتند.
پارگی دیواره قلب یک عارضه نادر اما بسیار مرگبار است که معمولاً چند روز بعد از سکته رخ میدهد. در این حالت، بافت مرده قلب که ضعیف شده است، پاره میشود. پریکاردیت (التهاب پرده دور قلب) نیز ممکن است رخ دهد که باعث درد سینه میشود. تشکیل لخته خون در داخل حفرات قلب و حرکت آن به سمت مغز (سکته مغزی) یا ریه (آمبولی ریه) از دیگر خطرات است.
عوارض روانی مانند افسردگی و اضطراب پس از سکته بسیار شایع است و اغلب نادیده گرفته میشود. بیماران ممکن است از ترس تکرار سکته، از فعالیتهای عادی پرهیز کنند یا دچار انزوا شوند. اختلال در عملکرد جنسی نیز ممکن است به دلیل داروها یا ترس بیمار رخ دهد. پیگیری دقیق پزشکی و شرکت در دورههای بازتوانی قلبی برای مدیریت و کاهش این عوارض ضروری است.
انفارکتوس میوکارد در کودکان و دوران بارداری
اگرچه حمله قلبی بیماری افراد میانسال و مسن محسوب میشود، اما در کودکان و دوران بارداری نیز ممکن است رخ دهد، هرچند با علل و مکانیسمهای متفاوت. در کودکان، سکته قلبی بسیار نادر است و معمولاً ناشی از بیماری آترواسکلروز (گرفتگی عروق با چربی) نیست. علل اصلی در کودکان شامل ناهنجاریهای مادرزادی شریانهای کرونر (مثل جدا شدن اشتباه رگ از آئورت)، بیماری کاوازاکی (التهاب عروق که باعث ایجاد آنوریسم در عروق کرونر میشود) و یا بیماریهای بافت همبند مانند سندرم مارفان است.
در دوران بارداری، ریسک حمله قلبی اندکی افزایش مییابد، به خصوص در زنانی که سن بالاتری دارند (بالای ۳۵ یا ۴۰ سال) یا فاکتورهای خطری مثل دیابت و فشار خون بالا دارند. بارداری فشار زیادی به سیستم قلبی عروقی وارد میکند؛ حجم خون و ضربان قلب افزایش مییابد. یکی از علل خاص و خطرناک سکته قلبی در بارداری و دوره پس از زایمان، دایسکشن خودبهخودی عروق کرونر (SCAD) است. در این بیماری، رگ قلب بدون وجود پلاک چربی پاره میشود.
علائم سکته قلبی در بارداری ممکن است با علائم معمول بارداری مثل سوزش سر دل یا تنگی نفس اشتباه گرفته شود، اما هر درد قفسه سینه شدید باید جدی گرفته شود. تشخیص و درمان در بارداری چالشبرانگیز است زیرا باید سلامت جنین نیز در نظر گرفته شود. بسیاری از داروها ممکن است برای جنین مضر باشند و انجام عکسبرداری با اشعه ایکس باید با محافظت کامل شکم صورت گیرد. مدیریت این بیماران نیازمند همکاری نزدیک متخصص قلب و متخصص زنان و زایمان است.
طول درمان انفارکتوس میوکارد چقدر است؟
پرسش درباره “طول درمان” در سکته قلبی، پاسخی چندوجهی دارد. مرحله حاد و بستری در بیمارستان معمولاً کوتاه است. اگر بیمار آنژیوپلاستی موفق داشته باشد و عارضه خاصی رخ ندهد، ممکن است در عرض ۳ تا ۵ روز از بیمارستان ترخیص شود. در صورت عمل جراحی قلب باز، این مدت ممکن است به یک تا دو هفته برسد.
اما بهبودی فیزیکی و ترمیم عضله قلب زمانبر است. بافت قلب آسیبدیده حدود ۶ تا ۸ هفته زمان نیاز دارد تا جوش بخورد و تبدیل به بافت اسکار (جای زخم) محکم شود. در این مدت، بیمار باید فعالیتهای خود را محدود کرده و به تدریج افزایش دهد. بازگشت به کار و فعالیتهای عادی بسته به شغل فرد و شدت سکته، ممکن است از دو هفته تا سه ماه طول بکشد.
از دیدگاه کلیتر، درمان انفارکتوس میوکارد مادامالعمر است. سکته قلبی یک بیماری نیست که مثل سرماخوردگی خوب شود و تمام شود؛ بلکه نشانهای از یک بیماری زمینهای عروقی است که همیشه با فرد خواهد بود. مصرف داروها (مانند آسپیرین، استاتین و بتابلاکر) معمولاً باید تا آخر عمر ادامه یابد. اصلاح سبک زندگی، ورزش و رژیم غذایی باید تبدیل به عادت همیشگی شود. بنابراین، طول درمان برابر با طول عمر باقیمانده بیمار است و پایبندی به آن ضامن سلامتی و زندگی طولانی خواهد بود.
ساعت طلایی و اهمیت زمان
در پزشکی قلب و عروق، جملهای مشهور وجود دارد: “زمان یعنی عضله” (Time is Muscle). این جمله فلسفه اصلی درمان سکته قلبی است. ساعت اول پس از شروع علائم به عنوان “ساعت طلایی” (Golden Hour) شناخته میشود. در این ۶۰ دقیقه حیاتی، بیشترین میزان عضله قلب قابل نجات دادن است. اگر جریان خون در ساعت اول برقرار شود، آسیب قلبی میتواند بسیار محدود و جزئی باشد و بیمار به زندگی کاملاً عادی بازگردد.
با گذشت هر دقیقه، سلولهای بیشتری میمیرند و آسیب عمیقتر میشود. اگر بازگشایی رگ بیش از ۶ تا ۱۲ ساعت طول بکشد، معمولاً آسیب عضله قلب کامل و غیرقابل برگشت میشود و بافت مرده جای خود را به بافت فیبروز (اسکار) میدهد که قابلیت انقباض ندارد. این تأخیر منجر به نارسایی قلبی دائمی میشود. بنابراین، بزرگترین مانع در درمان، تأخیر بیمار در تماس با اورژانس است. بسیاری از افراد منتظر میمانند تا ببینند آیا درد خوب میشود یا نه، و همین انتظار قیمت گزافی دارد. آموزش عمومی برای تماس فوری با اورژانس در دقیقه اول شروع درد، مهمترین اقدام برای کاهش مرگومیر و ناتوانی است.
زندگی پس از حمله قلبی (بازتوانی قلبی)
سکته قلبی پایان زندگی نیست، بلکه شروعی برای یک سبک زندگی جدید است. برنامه بازتوانی قلبی (Cardiac Rehabilitation) یک برنامه نظارتشده پزشکی است که برای کمک به بیماران جهت بهبود سلامت و بازگشت به زندگی فعال طراحی شده است. این برنامه شامل سه بخش اصلی است: ورزش درمانی، آموزش و مشاوره.
در بخش ورزش، متخصصان فیزیولوژی ورزشی برنامهای ایمن و متناسب با شرایط قلب بیمار تنظیم میکنند تا قلب دوباره قوی شود بدون اینکه تحت فشار خطرناک قرار گیرد. آموزشها شامل یادگیری درباره داروها، تغذیه و نحوه مدیریت علائم است. مشاوره روانشناسی نیز برای کمک به بیمار جهت غلبه بر ترس، افسردگی و استرس ارائه میشود. مطالعات نشان دادهاند بیمارانی که در دورههای بازتوانی قلبی شرکت میکنند، خطر مرگومیر کمتری دارند، کیفیت زندگی بالاتری تجربه میکنند و احتمال بستری شدن مجدد آنها به شدت کاهش مییابد. شرکت در این کلاسها به بیمار اعتماد به نفس میدهد تا بداند قلبش با وجود آسیب، هنوز میتواند کار کند.
جمعبندی
انفارکتوس میوکارد یا حمله قلبی، رویدادی است که در اثر انسداد ناگهانی جریان خون در عروق کرونر و مرگ سلولهای عضله قلب رخ میدهد. علت اصلی آن پاره شدن پلاکهای چربی ناشی از آترواسکلروز و تشکیل لخته خون است. علائم شایع شامل درد قفسه سینه فشارنده، تنگی نفس و تعریق سرد است، اما باید هوشیار بود که در زنان و افراد دیابتی علائم ممکن است مبهم و شامل خستگی یا درد گوارشی باشد. تشخیص سریع با نوار قلب و تست تروپونین انجام میشود و درمان فوری با آنژیوپلاستی (فنرگذاری) یا داروهای لختهشکن برای نجات جان بیمار حیاتی است.
مدیریت این بیماری نیازمند درمان دارویی مادامالعمر (شامل آسپیرین و استاتین)، کنترل دقیق فشار خون و قند، و تغییرات اساسی در سبک زندگی مانند ترک سیگار و پیروی از رژیم غذایی کمچرب است. اگرچه حمله قلبی عوارض جدی مانند نارسایی قلبی یا آریتمی دارد، اما با اقدام سریع در “ساعت طلایی” و شرکت در برنامههای بازتوانی قلبی، بسیاری از بیماران میتوانند به زندگی فعال و طولانی بازگردند. آگاهی، سرعت عمل و پایبندی به درمان، کلیدهای اصلی غلبه بر این بیماری هستند.

