بیماری آدنوم کبدی (Hepatic Adenoma)
- آدنوم کبدی (Hepatic Adenoma): راهنمای جامع تومورهای خوشخیم کبد، از تشخیص تا درمان
- اسمهای دیگر بیماری و طبقهبندیهای پزشکی
- نشانههای بیماری آدنوم کبدی
- نحوه تشخیص بیماری
- علت ابتلا به آدنوم کبدی
- تفاوت بیماری در مردان و زنان
- روشهای درمان آدنوم کبدی
- درمان دارویی آدنوم کبدی
- درمان خانگی و اصلاح سبک زندگی
- رژیم غذایی مناسب برای آدنوم کبدی
- عوارض و خطرات آدنوم کبدی
- آدنوم کبدی در کودکان و دوران بارداری
- طول درمان و پیگیری
- دستهبندی مولکولی و ژنتیکی آدنومها (مبحث تکمیلی)
آدنوم کبدی (Hepatic Adenoma): راهنمای جامع تومورهای خوشخیم کبد، از تشخیص تا درمان
آدنوم کبدی یا آدنوم هپاتوسلولار (Hepatocellular Adenoma)، یک تومور خوشخیم و غیرسرطانی کبد است که اگرچه نادر است، اما شناخت آن به دلیل خطرات بالقوهای که دارد، بسیار حیاتی است. تصور کنید کبد شما مانند یک شهر پر از سلولهای منظم است که هر کدام وظیفهای دارند. در آدنوم کبدی، گروهی از این سلولها (هپاتوسیتها) تصمیم میگیرند که بدون نظم خاصی رشد کنند و تودهای را تشکیل دهند. برخلاف سرطان که سلولها به بافتهای دیگر حمله میکنند، آدنوم کبدی معمولاً در جای خود باقی میماند و مرز مشخصی دارد. این بیماری ارتباط بسیار نزدیکی با تغییرات هورمونی بدن دارد و به همین دلیل در زنان جوانی که از داروهای هورمونی استفاده میکنند، بسیار شایعتر است.
اگرچه شنیدن کلمه “تومور” همواره ترسناک است، اما باید بدانید که آدنومها ذاتاً سرطانی نیستند. با این حال، آنها دو خطر عمده دارند که آنها را از سایر تودههای خوشخیم کبد (مانند همانیوژم) متمایز میکند: اول اینکه این تومورها غنی از عروق خونی ناپایدار هستند و پتانسیل پارگی و خونریزی داخلی دارند. دوم اینکه در موارد کمی (به ویژه در مردان یا انواع خاص ژنتیکی) ممکن است در گذر زمان تغییر ماهیت داده و به سرطان کبد تبدیل شوند. به همین دلیل، برخلاف بسیاری از تودههای کبدی که به حال خود رها میشوند، آدنوم کبدی نیازمند پیگیری دقیق، تغییر سبک زندگی و گاهی مداخله جراحی است. در این مقاله، ما به اعماق این بیماری سفر میکنیم تا مکانیسمهای پیچیده آن را به زبانی ساده باز کنیم و راهکارهای علمی برای مدیریت آن ارائه دهیم.
اسمهای دیگر بیماری و طبقهبندیهای پزشکی
در متون پزشکی و هنگام مراجعه به متخصصان گوارش و کبد، ممکن است با نامهای متفاوتی برای این بیماری مواجه شوید. نام رسمی و علمی دقیق آن آدنوم هپاتوسلولار (Hepatocellular Adenoma یا به اختصار HCA) است. واژه “هپاتوسلولار” اشاره به سلولهای اصلی کبد دارد که منشاء این تومور هستند. در زبان فارسی و مکالمات رایج پزشکی، اغلب به سادگی به آن “آدنوم کبد” گفته میشود. گاهی اوقات در گزارشهای سونوگرافی قدیمیتر ممکن است با اصطلاح کلی “توده خوشخیم کبدی” توصیف شود، اما این نام دقیق نیست زیرا تودههای خوشخیم انواع مختلفی دارند.
یکی از جنبههای بسیار مهم در نامگذاری و طبقهبندی این بیماری، تقسیمبندی مولکولی و ژنتیکی آن است که در سالهای اخیر متحول شده است. امروزه آدنومها فقط یک نام کلی نیستند، بلکه بر اساس جهش ژنتیکی که باعث ایجادشان شده، دستهبندی میشوند. شناخت این نامهای فرعی برای بیماران حیاتی است زیرا رفتار تومور را پیشبینی میکند. دسته اول آدنومهای با جهش در ژن HNF1A هستند که اغلب در زنان دیده میشوند و خطر خونریزی یا سرطان کمی دارند. دسته دوم آدنومهای “التهابی” (Inflammatory HCA) هستند که با چاقی و مصرف الکل در ارتباطاند و بیشترین شیوع را دارند. دسته سوم و مهمترین گروه، آدنومهای با جهش در ژن بتا-کاتنین (Beta-catenin activated HCA) هستند. این نام را به خاطر بسپارید، زیرا این نوع خاص پتانسیل بالایی برای تبدیل شدن به سرطان دارد و پزشکان معمولاً برخورد تهاجمیتری با آن دارند.
تمایز آدنوم کبدی از سایر تودهها نیز در بحث نامگذاری اهمیت دارد. بسیار پیش میآید که این بیماری با “هیپرپلازی ندولار کانونی” (FNH) اشتباه گرفته میشود. FNH یک توده کاملاً بیخطر دیگر در کبد است که نیازی به درمان ندارد. شباهت ظاهری این دو در تصویربرداری میتواند گیجکننده باشد، اما ماهیت آنها متفاوت است. آدنوم کپسول ندارد و ساختار مجاری صفراوی در آن دیده نمیشود، در حالی که FNH ساختاری متفاوت دارد. بنابراین، اگر در پرونده پزشکی خود با اصطلاحاتی مثل “مشکوک به آدنوم” یا “HCA” مواجه شدید، بدانید که با یک وضعیت نیازمند پیگیری روبرو هستید که با تودههای معمولی کبد (مثل کیست یا همانیوژم) تفاوت بنیادین دارد.
نشانههای بیماری آدنوم کبدی
آدنوم کبدی اغلب به عنوان یک بیماری “خاموش” یا بیسروصدا شناخته میشود. در بسیاری از موارد، به ویژه زمانی که تومور کوچک است (کوچکتر از ۵ سانتیمتر)، بیمار هیچگونه علامتی را تجربه نمیکند و بیماری کاملاً اتفاقی کشف میشود. مثلاً فرد برای چکاپ کلیه، بررسی سنگ کیسه صفرا یا دلایل دیگر سونوگرافی انجام میدهد و پزشک رادیولوژیست متوجه تودهای در کبد میشود. با این حال، زمانی که تومور رشد میکند یا دچار عوارض میشود، بدن شروع به ارسال سیگنالهایی میکند.

شایعترین علامت در موارد علامتدار، درد در ناحیه بالا و سمت راست شکم (RUQ) یا ناحیه اپیگاستر (سردل) است. این درد میتواند مبهم، مداوم و آزاردهنده باشد. دلیل این درد معمولاً کشیده شدن کپسول کبد (لایه پوشاننده کبد) توسط تومور یا فشار تومور به بافتهای اطراف است. گاهی اوقات بیماران احساس پری یا سنگینی در سمت راست شکم دارند، گویی که جسمی اضافی در آنجا قرار دارد. این احساس ممکن است پس از غذا خوردن تشدید شود.
خطرناکترین شکل بروز علائم، زمانی است که آدنوم دچار خونریزی داخلی یا پارگی میشود. در این حالت، علائم به صورت ناگهانی و شدید ظاهر میشوند. بیمار دچار درد بسیار شدید و تیرکشنده در شکم میشود که ممکن است به شانه راست تیر بکشد. به دلیل خونریزی داخلی، علائم شوک مانند افت فشار خون، تپش قلب شدید، رنگپریدگی، عرق سرد و احساس ضعف و بیهوشی رخ میدهد. این یک وضعیت اورژانسی پزشکی است که نیاز به مداخله فوری دارد. در موارد نادر و بسیار بزرگ، تومور ممکن است به معده یا رودهها فشار آورده و باعث تهوع یا اختلال در هضم غذا شود. برخلاف سرطان کبد، کاهش وزن شدید و زردی (یرقان) در آدنوم کبدی شایع نیست، مگر اینکه تومور بسیار بزرگ باشد و مجاری صفراوی اصلی را مسدود کرده باشد.
نحوه تشخیص بیماری
تشخیص آدنوم کبدی مانند حل کردن یک معمای چندمرحلهای است که پزشک باید با دقت قطعات پازل را کنار هم بگذارد تا آن را از سایر تودههای کبدی (به خصوص سرطان و FNH) افتراق دهد. اولین قدم معمولاً سونوگرافی است. سونوگرافی میتواند وجود توده را تایید کند، اما معمولاً نمیتواند با قطعیت بگوید که این توده آدنوم است، زیرا نمای آن در سونوگرافی بسیار متغیر است. بنابراین، سونوگرافی فقط نقطه شروع است.
ابزار اصلی و دقیقتر برای تشخیص، سیتی اسکن (CT Scan) چندمرحلهای و از آن مهمتر، امآرآی (MRI) کبد با استفاده از مواد حاجب اختصاصی کبدی (مانند Eovist یا Primovist) است. MRI استاندارد طلایی تشخیص آدنوم کبدی است. رفتار آدنوم در MRI بسیار خاص است؛ چون این تومورها عروق خونی زیادی دارند، در فاز شریانی (زمانی که خون تازه وارد کبد میشود) به شدت روشن میشوند و ماده حاجب را جذب میکنند، و در فازهای بعدی به سرعت ماده را دفع میکنند. MRI همچنین میتواند نوع مولکولی آدنوم (مثلاً نوع چرب یا نوع التهابی) را تا حد زیادی مشخص کند که برای تصمیمگیری درمانی حیاتی است.
شاید بپرسید چرا از نمونهبرداری (بیوپسی) استفاده نمیشود؟ در مورد آدنوم کبدی، پزشکان معمولاً از بیوپسی سوزنی پرهیز میکنند، مگر در موارد خاص. دلیل اول این است که آدنومها بسیار پرخون هستند و فرو کردن سوزن در آنها خطر خونریزی شدید دارد. دلیل دوم این است که گاهی نمونه کوچک برداشته شده نمیتواند کل ماهیت تومور را نشان دهد. با این حال، اگر تصاویر رادیولوژی نتوانند سرطانی بودن توده را رد کنند، بیوپسی تحت تدابیر ایمنی انجام میشود. آزمایشهای خون نیز بخش مهمی از تشخیص هستند. اندازهگیری سطح آلفا-فیتوپروتئین (AFP) برای رد کردن سرطان کبد انجام میشود (در آدنوم سطح این ماده نرمال است) و نشانگرهای التهابی مثل CRP برای تشخیص نوع التهابی آدنوم بررسی میشوند.
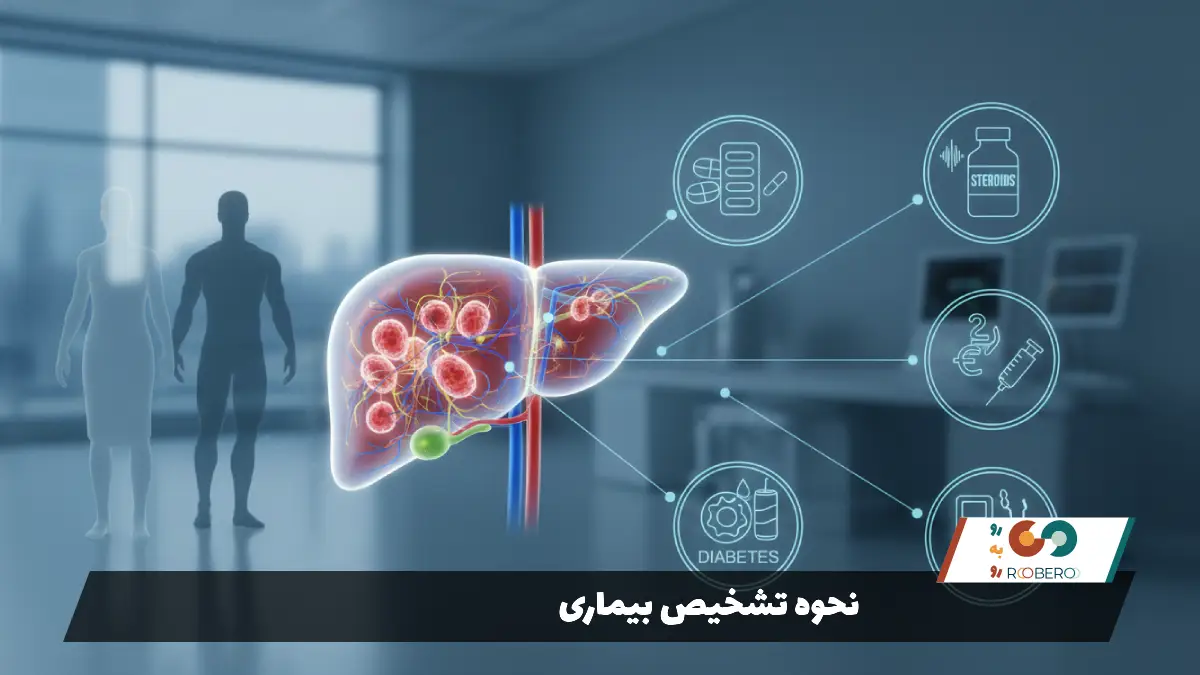
علت ابتلا به آدنوم کبدی
ریشه اصلی شکلگیری آدنوم کبدی در اکثر موارد به “هورمونها” برمیگردد. ارتباط این بیماری با هورمونهای جنسی، به ویژه استروژن، چنان قوی است که میتوان آن را یک تومور وابسته به هورمون نامید. شایعترین علت ابتلا، مصرف طولانیمدت قرصهای ضدبارداری خوراکی (OCP) است. مطالعات نشان دادهاند که خطر ابتلا به آدنوم کبدی با دوز استروژن موجود در قرص و مدت زمان مصرف آن رابطه مستقیم دارد. زنانی که بیش از ۵ تا ۱۰ سال از این قرصها استفاده کردهاند، به طور قابل توجهی بیشتر در معرض خطر هستند. استروژن باعث تحریک رشد و تکثیر سلولهای کبدی میشود و در افراد مستعد، این تکثیر از کنترل خارج شده و تومور ایجاد میکند.
در مردان، علت ابتلا متفاوت است اما باز هم پای هورمونها در میان است. مصرف استروئیدهای آنابولیک که برخی ورزشکاران و بدنسازان برای عضلهسازی استفاده میکنند، یکی از علل اصلی آدنوم کبدی در مردان است. آندروژنهای موجود در این مکملها نیز مانند استروژن بر سلولهای کبد اثر میگذارند. علاوه بر هورمونهای خارجی، شرایط متابولیک بدن نیز نقش مهمی دارند. چاقی، دیابت نوع ۲ و سندرم متابولیک با نوع خاصی از آدنوم (آدنوم التهابی) ارتباط تنگاتنگ دارند. کبد چرب میتواند بستری برای رشد این تومورها باشد.
عوامل ژنتیکی نیز در ابتلا به این بیماری نقش دارند. بیماریهای ذخیره گلیکوژن (Glycogen Storage Diseases) به ویژه نوع ۱ و ۳، خطر ابتلا به آدنوم کبدی را به شدت افزایش میدهند. در این بیماران، اختلال در متابولیسم قند باعث تجمع مواد در کبد و تحریک رشد تومور میشود. همچنین نوع نادری از دیابت ارثی به نام MODY3 نیز با آدنوم کبدی مرتبط است. بنابراین، علت ابتلا ترکیبی از استعداد ژنتیکی و عوامل محیطی (بهویژه داروها و چاقی) است که باعث میشود سلولهای کبد مسیر رشد طبیعی خود را گم کنند.
تفاوت بیماری در مردان و زنان
آدنوم کبدی یکی از بیماریهایی است که شکاف جنسیتی عمیقی در آن وجود دارد، هم از نظر میزان شیوع و هم از نظر رفتار بیماری. از نظر آماری، این بیماری به شدت زنانه است. حدود ۸۵ تا ۹۰ درصد از موارد آدنوم کبدی در زنان، به ویژه در سنین باروری (۲۰ تا ۴۵ سال)، رخ میدهد. همانطور که گفته شد، دلیل این امر حساسیت بالای این تومور به هورمونهای زنانه و مصرف گسترده داروهای ضدبارداری است. در زنان، آدنومها معمولاً متعددتر هستند و خطر پارگی و خونریزی در آنها (به خصوص در دوران بارداری یا قاعدگی) بیشتر مورد توجه است.
اما داستان در مردان کاملاً متفاوت و جدیتر است. اگرچه آدنوم کبدی در مردان نادر است، اما وقتی رخ میدهد، پزشکان با دید بسیار بدبینانهتری به آن نگاه میکنند. آدنومها در مردان پتانسیل بسیار بالاتری برای بدخیمی و تبدیل شدن به سرطان کارسینوم هپاتوسلولار (HCC) دارند. مطالعات نشان دادهاند که جهش ژنتیکی خطرناک “بتا-کاتنین” در آدنومهای مردان بسیار شایعتر است. به همین دلیل، استراتژی درمانی در مردان کاملاً متفاوت است.
در حالی که در زنان با آدنومهای کوچک ممکن است فقط “نظارت” توصیه شود، در مردان تشخیص آدنوم کبدی تقریباً همیشه مساوی با جراحی است، فارغ از اینکه تومور چقدر کوچک باشد. ریسک سرطانی شدن در مردان آنقدر بالاست که ریسک کردن جایز نیست. همچنین علت زمینه ای در مردان بیشتر مربوط به استروئیدهای بدنسازی یا بیماریهای متابولیک است، در حالی که در زنان بیشتر بحث قرصهای ضدبارداری مطرح است. بنابراین جنسیت بیمار، اولین و مهمترین فاکتور در تعیین نقشه راه درمان است.
روشهای درمان آدنوم کبدی
استراتژی درمان آدنوم کبدی مانند یک چراغ راهنمایی است که بر اساس اندازه تومور، جنسیت بیمار و علائم تنظیم میشود. اولین و مهمترین گام در درمان تمام بیماران، قطع عامل محرک است. تمام بیماران باید بلافاصله مصرف قرصهای ضدبارداری یا استروئیدهای آنابولیک را قطع کنند. در بسیاری از موارد، صرفاً با حذف این هورمونها، تومور شروع به کوچک شدن میکند و حتی ممکن است ناپدید شود. همچنین کاهش وزن در افراد چاق بخش اصلی درمان اولیه است.
برای زنان با تومورهای کوچکتر از ۵ سانتیمتر که علامت ندارند، رویکرد استاندارد “انتظار و مراقبت” (Observation) است. در این روش، بیمار جراحی نمیشود بلکه با انجام MRI های دورهای (مثلاً هر ۶ ماه)، وضعیت تومور پایش میشود تا اطمینان حاصل شود که رشد نمیکند یا کوچک شده است. تا زمانی که تومور کوچک و بیخطر است، نیازی به تیغ جراحی نیست.
اما چراغ قرمز جراحی (Resection) چه زمانی روشن میشود؟ جراحی برداشتن تومور در سه حالت اصلی توصیه میشود: اول، در تمام مردان مبتلا، به دلیل خطر بالای سرطان. دوم، در زنانی که تومور آنها بزرگتر از ۵ سانتیمتر است و با وجود قطع قرصهای هورمونی کوچک نشده است (خطر پارگی در تومورهای بزرگ بالاست). سوم، تومورهایی که علامتدار هستند یا دچار خونریزی شدهاند. در موارد اورژانسی که تومور پاره شده و بیمار خونریزی فعال دارد، ممکن است ابتدا از روش “آمبولیزاسیون” (Embolization) استفاده شود. در این روش رادیولوژیست از طریق رگ پا وارد شریان کبد شده و رگ تغذیهکننده تومور را میبندد تا خونریزی قطع شود و تومور کوچک شود، سپس در فرصت مناسب جراحی انجام میگیرد. در موارد بسیار نادر و پیچیده که تومورها متعدد هستند (آدنوماتوز)، ممکن است پیوند کبد مطرح شود.
درمان دارویی آدنوم کبدی
باید با صراحت گفت که هیچ قرص یا داروی شیمیایی خاصی وجود ندارد که شما بخورید و آدنوم کبدی را “حل” کند یا از بین ببرد. درمان دارویی در این بیماری بیشتر به معنای “مدیریت دارویی” و حذف داروهای مضر است. همانطور که ذکر شد، قطع قرصهای ضدبارداری (LD, HD, Yasmin و…) اولین خط درمان دارویی است. بیماران باید با مشورت متخصص زنان از روشهای غیرهورمونی مانند IUD مسی یا کاندوم برای جلوگیری از بارداری استفاده کنند.
در بیمارانی که علت آدنوم آنها بیماریهای متابولیک مانند دیابت یا بیماریهای ذخیره گلیکوژن است، کنترل دقیق قند خون و متابولیسم با داروها حیاتی است. مثلاً استفاده از متفورمین یا داروهای کاهنده چربی خون ممکن است با بهبود وضعیت متابولیک کبد، به طور غیرمستقیم بر کنترل بیماری اثر بگذارد. همچنین مدیریت درد در بیماران علامتدار با مسکنهای ایمن برای کبد (تحت نظر پزشک) بخشی از درمان حمایتی است.
تحقیقاتی در مورد استفاده از برخی داروها برای جلوگیری از رشد عروق تومور (آنتیآنژیوژنزها) در جریان است، اما هنوز هیچکدام به عنوان درمان استاندارد برای آدنوم کبدی تایید نشدهاند. بنابراین، اگر جایی تبلیغاتی مبنی بر “داروی گیاهی رفع آدنوم” یا “قرص معجزهآسا” دیدید، بسیار محتاط باشید. کبد محل پردازش داروهاست و مصرف داروهای تایید نشده میتواند فشار مضاعفی به کبد بیمار وارد کرده و وضعیت را وخیمتر کند. تمرکز اصلی باید بر حذف داروها باشد، نه اضافه کردن داروهای جدید.
درمان خانگی و اصلاح سبک زندگی
اگرچه درمان خانگی به معنای سنتی (مانند دمنوشها) نمیتواند تومور را از بین ببرد، اما اصلاح سبک زندگی قدرتمندترین ابزاری است که بیمار در خانه در اختیار دارد. کبد یک اندام با قدرت بازسازی بالاست و اگر محیط سالمی برایش فراهم کنید، میتواند با بیماری مقابله کند. اولین قانون در خانه، حذف الکل است. الکل سمی مستقیم برای سلولهای کبد است و میتواند التهاب را در کبد دارای آدنوم تشدید کند و ریسک سرطانی شدن را بالا ببرد.
کاهش وزن اصولی و تدریجی یکی دیگر از ارکان درمان خانگی است. بسیاری از آدنومها (نوع التهابی) در بستر کبد چرب و چاقی شکمی رشد میکنند. با کاهش وزن و ورزش منظم، میزان التهاب بدن کم شده و محرکهای رشد تومور ضعیف میشوند. ورزشهای هوازی مانند پیادهروی سریع، شنا و دوچرخهسواری بسیار مفید هستند. اما باید توجه داشت که در صورت داشتن آدنومهای بسیار بزرگ، از ورزشهای تماسی خشن (مانند بوکس یا کشتی) که احتمال ضربه به شکم دارند، باید پرهیز کرد تا خطر پارگی تومور کاهش یابد.
استفاده از گیاهان دارویی و مکملها باید با احتیاط شدید باشد. برخی گیاهان که برای کبد مفید تبلیغ میشوند (مانند خار مریم)، ممکن است با متابولیسم استروژن تداخل داشته باشند یا اثرات ناشناختهای بر تومور داشته باشند. همیشه قبل از مصرف هر گونه مکمل گیاهی با پزشک معالج خود مشورت کنید. استراحت کافی، مدیریت استرس و دوری از سموم محیطی (مانند حشرهکشها) نیز به سلامت عمومی کبد کمک میکند.
رژیم غذایی مناسب برای آدنوم کبدی
رژیم غذایی برای بیماران مبتلا به آدنوم کبدی باید بر دو اصل استوار باشد: کاهش التهاب و کاهش بار کاری کبد. رژیم غذایی مدیترانهای اغلب به عنوان بهترین الگو برای سلامت کبد پیشنهاد میشود. این رژیم غنی از میوهها، سبزیجات، غلات کامل، روغن زیتون و ماهی است. سبزیجات چلیپایی مانند کلم بروکلی، کلم پیچ و گلکلم حاوی ترکیباتی هستند که به سمزدایی کبد کمک میکنند و خاصیت ضدسرطانی دارند.
حذف یا کاهش شدید قندهای ساده (شکر، شیرینیجات، نوشابه) و فروکتوز (قند میوه در مقادیر زیاد صنعتی) بسیار حیاتی است. قند اضافی در کبد تبدیل به چربی میشود و کبد چرب، سوخت آدنومهای التهابی است. چربیهای اشباع شده (روغن جامد، چربی گوشت قرمز) و چربیهای ترانس (فست فودها) باید با چربیهای سالم مانند امگا-۳ (موجود در ماهی و گردو) جایگزین شوند. امگا-۳ خاصیت ضدالتهابی قوی دارد.
برای بیماران مبتلا به بیماری ذخیره گلیکوژن که مستعد آدنوم هستند، رژیم غذایی بسیار تخصصی است و شامل مصرف نشاسته ذرت خام برای حفظ قند خون است، اما برای بیماران عادی آدنوم، تمرکز بر غذاهای طبیعی و غیرفرآوری شده است. مصرف قهوه (بدون شکر و خامه زیاد) در مطالعات متعدد اثرات محافظتی بر کبد نشان داده است و میتواند در حد اعتدال مصرف شود. نوشیدن آب کافی نیز برای کمک به عملکرد کبد ضروری است. به طور کلی، هر چه غذا طبیعیتر و رنگارنگتر (سرشار از آنتیاکسیدان) باشد، برای مقابله با پیشرفت آدنوم مفیدتر است.
عوارض و خطرات آدنوم کبدی
آدنوم کبدی اگرچه خوشخیم است، اما میتواند عوارض جدی و حتی تهدیدکننده حیات ایجاد کند. بزرگترین کابوس این بیماری، پارگی و خونریزی (Hemorrhage) است. تومورهای بزرگ (بالای ۵ سانتیمتر) و تومورهای سطحی کبد، مستعد پارگی هستند. این پارگی میتواند خودبهخود یا در اثر ضربه رخ دهد و باعث خونریزی شدید داخل شکمی (هموپریتونئوم) شود که اگر فوراً جراحی نشود، میتواند منجر به شوک و مرگ شود. خطر خونریزی در دوران بارداری به دلیل افزایش حجم خون و تغییرات هورمونی به شدت بالا میرود.
خطر دوم، تغییر بدخیمی یا تبدیل شدن به سرطان کبد (HCC) است. اگرچه این خطر به طور کلی کم است (حدود ۵ تا ۱۰ درصد)، اما در گروههای خاصی بسیار بالاست: مردان، بیماران با بیماری ذخیره گلیکوژن، و کسانی که آدنوم نوع جهشیافته بتا-کاتنین دارند. در این موارد، سلولهای خوشخیم کمکم دچار تغییرات ژنتیکی بیشتر شده و به سلولهای مهاجم سرطانی تبدیل میشوند.
عوارض روانی بیماری نیز نباید نادیده گرفته شود. زندگی با تودهای در کبد که پتانسیل پاره شدن دارد، میتواند باعث اضطراب مداوم در بیمار شود (“سندرم شمشیر داموکلس”). همچنین محدودیتهای ایجاد شده مانند منع بارداری یا ورزشهای سنگین میتواند بر کیفیت زندگی تأثیر بگذارد. پیگیری دقیق و آگاهی از علائم هشداردهنده، بهترین راه برای پیشگیری از این عوارض است.
آدنوم کبدی در کودکان و دوران بارداری
آدنوم کبدی در کودکان بسیار نادر است و اگر دیده شود، تقریباً همیشه با یک بیماری زمینهای جدی همراه است. شایعترین علت آن در کودکان، بیماریهای متابولیک ارثی مانند بیماری ذخیره گلیکوژن (GSD) یا ناهنجاریهای عروقی مادرزادی است. همچنین کودکانی که به دلایلی (مانند کمخونی آپلاستیک) تحت درمان طولانیمدت با آندروژنها بودهاند، در معرض خطر هستند. درمان در کودکان چالشبرانگیز است و معمولاً نیاز به همکاری نزدیک متخصص گوارش کودکان، متخصص غدد و جراح دارد.
دوران بارداری برای زنان مبتلا به آدنوم کبدی یک دوره پرخطر محسوب میشود. بارداری مانند بنزین روی آتش آدنوم عمل میکند. سطوح بسیار بالای استروژن و پروژسترون در بارداری میتواند باعث رشد سریع تومور و افزایش خطر پارگی آن شود. پارگی آدنوم در بارداری هم برای مادر و هم برای جنین مرگبار است. به همین دلیل، به زنانی که آدنوم بزرگتر از ۵ سانتیمتر دارند، توصیه میشود قبل از اقدام به بارداری تومور را جراحی کنند.
اگر خانمی با آدنوم کوچک باردار شود، نیاز به پایش بسیار دقیق با سونوگرافی در هر سه ماهه بارداری دارد (MRI بدون تزریق هم ممکن است انجام شود). اگر تومور در حین بارداری رشد کند، ممکن است نیاز به درمانهای مداخلهای یا زایمان زودرس باشد. نوع زایمان (سزارین یا طبیعی) بستگی به نظر پزشک دارد، اما معمولاً برای جلوگیری از فشار شکمی و پارگی تومورهای بزرگ، سزارین ترجیح داده میشود. مشاوره قبل از بارداری برای تمام زنان مبتلا به این بیماری الزامی است.
طول درمان و پیگیری
آدنوم کبدی بیماریای نیست که با یک دوره درمان کوتاه “خوب” شود و تمام شود، مگر اینکه با جراحی کاملاً برداشته شود. برای بیمارانی که جراحی نمیشوند، این بیماری یک وضعیت مزمن است که نیاز به مدیریت طولانیمدت دارد. پس از قطع مصرف هورمونها (مانند قرص ضدبارداری)، معمولاً ۶ ماه تا یک سال طول میکشد تا تومور شروع به کوچک شدن کند (Regression). در برخی افراد تومور کاملاً ناپدید میشود، اما در برخی دیگر فقط کوچک میشود و باقی میماند.
پروتکل پیگیری معمولاً شامل انجام MRI یا CT اسکن هر ۶ ماه در سال اول پس از تشخیص است. اگر تومور کوچک شده باشد و وضعیت پایدار باشد، فواصل تصویربرداری به سالیانه تغییر میکند. این پیگیریها ممکن است تا ۵ سال یا بیشتر ادامه یابد. برای بیمارانی که جراحی میکنند، طول درمان شامل دوره نقاهت جراحی (چند هفته تا چند ماه) است و پس از برداشتن کامل تومور، خطر عود بسیار کم است، اما باز هم چکاپهای دورهای برای اطمینان از عدم تشکیل تومورهای جدید توصیه میشود. بیماران باید بپذیرند که تغییر سبک زندگی (مانند عدم مصرف هورمون) باید مادامالعمر باشد.
دستهبندی مولکولی و ژنتیکی آدنومها (مبحث تکمیلی)
در علم نوین پزشکی، آدنومها بر اساس ویژگیهای ژنتیکی به چهار دسته اصلی تقسیم میشوند که دانستن آن برای درک رفتار بیماری مفید است:
-
آدنومهای جهشیافته HNF1A: این نوع شایعترین نوع در زنان است (حدود ۳۰-۴۰ درصد موارد). خبر خوب این است که این نوع معمولاً چرب است (استئاتوتیک) و خطر بدخیمی بسیار کمی دارد.
-
آدنومهای التهابی (Inflammatory): شایعترین نوع کلی (۴۰-۵۰ درصد). با چاقی و مصرف الکل مرتبط است. خطر خونریزی دارد و خطر بدخیمی آن متوسط است. در MRI نمای خاصی دارد و سطح پروتئین CRP در خون این بیماران بالاست.
-
آدنومهای جهشیافته بتا-کاتنین (Beta-Catenin): خطرناکترین نوع (۱۰-۱۵ درصد). بیشتر در مردان و مصرفکنندگان هورمون دیده میشود. خطر تبدیل شدن به سرطان در این نوع بسیار بالاست و جراحان اصرار به برداشتن آن دارند.
-
آدنومهای طبقهبندی نشده: گروه کوچکی که در هیچکدام از دستههای بالا جا نمیگیرند. تشخیص دقیق نوع مولکولی با MRI تخصصی یا بیوپسی امکانپذیر است و نقشه راه درمان را مشخص میکند.
جمعبندی
آدنوم کبدی (Hepatic Adenoma) توموری خوشخیم اما با رفتاری غیرقابل پیشبینی است که پیوند عمیقی با هورمونها دارد. نحوه تشخیص دقیق آن با MRI تخصصی امکانپذیر است تا از سایر تودهها و سرطان افتراق داده شود. نشانههای بیماری از بیعلامتی کامل تا درد شکمی و خطر خونریزی متغیر است. روشهای درمان بر پایه قطع قرصهای هورمونی، کاهش وزن و در موارد پرخطر (مانند مردان یا تومورهای بزرگ)، انجام جراحی استوار است.
با درک علت ابتلا که عمدتاً مصرف OCP و استروئیدهاست، پیشگیری با اجتناب از مصرف بیرویه این داروها ممکن میشود. رعایت رژیم غذایی مناسب ضدالتهابی و دوری از الکل در مدیریت بیماری نقش کلیدی دارد. اگرچه عوارض و خطرات مثل پارگی یا سرطان وجود دارد، اما با تشخیص به موقع و پیگیری منظم، اکثر بیماران زندگی عادی و سالمی خواهند داشت. آگاهی از تفاوتهای جنسیتی و ژنتیکی این بیماری، کلید تصمیمگیری درست در مسیر درمان است.

