بیماری آبسه پانکراس (Pancreatic Abscess)
- آبسه پانکراس (Pancreatic Abscess): راهنمای جامع عفونتهای چرکی لوزالمعده
- اسمهای دیگر بیماری و طبقهبندیهای پزشکی
- نشانههای بیماری آبسه پانکراس
- نحوه تشخیص آبسه پانکراس
- علت ابتلا به آبسه پانکراس
- روشهای درمان آبسه پانکراس
- درمان دارویی آبسه پانکراس
- پیشگیری از آبسه پانکراس
- رژیم غذایی مناسب برای آبسه پانکراس
- عوارض و خطرات آبسه پانکراس
- تفاوت بیماری در مردان و زنان
- بیماری در کودکان و در دوران بارداری
- طول درمان آبسه پانکراس چقدر است؟
- درمان خانگی و مراقبتهای پس از ترخیص
- تفاوت کیست کاذب و آبسه
آبسه پانکراس (Pancreatic Abscess): راهنمای جامع عفونتهای چرکی لوزالمعده
اسمهای دیگر بیماری و طبقهبندیهای پزشکی
آبسه پانکراس در متون پزشکی و ادبیات علمی با نامهای تخصصی متعددی شناخته میشود که درک آنها به شناخت دقیقتر ماهیت بیماری کمک میکند. در گذشته، هر توده مایع و عفونی در لوزالمعده را به سادگی آبسه مینامیدند. اما امروزه با پیشرفت علم رادیولوژی و طبقهبندیهای جدید (مانند طبقهبندی آتلانتا)، پزشکان تلاش میکنند از واژههای دقیقتری استفاده کنند. یکی از نامهای بسیار مهم مرتبط، “نکروز عفونی پانکراس” (Infected Pancreatic Necrosis) است. این اصطلاح به وضعیتی اشاره دارد که در آن بافت لوزالمعده مرده (نکروز شده) و سپس توسط باکتریها مورد تهاجم قرار گرفته است. اگر این عفونت محدود شده و دور آن یک دیواره تشکیل شود، به آن آبسه واقعی میگویند.
اصطلاح دیگری که ممکن است در گزارشهای سونوگرافی یا سیتیاسکن با آن مواجه شوید، “نکروز دیوارهدار شده” (Walled-off Necrosis – WON) است. این حالت زمانی رخ میدهد که بدن تلاش میکند عفونت و بافت مرده را با ایجاد یک کپسول فیبری از سایر نقاط شکم جدا کند. تفاوت ظریفی بین کیست کاذب عفونی (Infected Pseudocyst) و آبسه پانکراس وجود دارد. کیست کاذب معمولاً حاوی مایع شفاف آنزیمی است که ثانویه عفونی میشود، در حالی که آبسه از ابتدا حاوی چرک و بافت مرده است. با این حال، در گفتگوهای بالینی عمومی، اغلب به همه این تجمعات چرکی در لوزالمعده، آبسه پانکراس گفته میشود.
شناخت این نامگذاریها تنها یک بازی با کلمات نیست، بلکه استراتژی درمان را تعیین میکند. برای مثال، یک “کیست کاذب عفونی” ممکن است راحتتر تخلیه شود، اما “نکروز عفونی” که حاوی تکههای جامد بافت مرده است، به روشهای تهاجمیتری برای پاکسازی نیاز دارد. بنابراین، وقتی پزشک از اصطلاحاتی مانند مجموعه مایع دور لوزالمعده (Peripancreatic fluid collection) استفاده میکند، در واقع به مراحل اولیه شکلگیری آبسه یا کیست اشاره دارد که هنوز دیواره مشخصی پیدا نکرده است. درک این تفاوتها به بیمار و خانواده او کمک میکند تا روند پیچیده درمان و علت تغییر روشهای درمانی در طول بستری را بهتر درک کنند.
نشانههای بیماری آبسه پانکراس
نشانههای بالینی آبسه پانکراس معمولاً ناگهانی ظاهر نمیشوند، بلکه اغلب به صورت تأخیری و چند هفته پس از یک دوره حمله پانکراتیت حاد (التهاب لوزالمعده) بروز میکنند. بیمارانی که تصور میکنند در حال بهبود از التهاب لوزالمعده هستند، ناگهان دچار وخامت حال میشوند. مهمترین و شایعترین علامت، تب بالا و لرز است. این تب معمولاً الگوی نوسانی دارد، به این معنی که دما بالا میرود و سپس کمی پایین میآید اما قطع نمیشود. تب نشاندهنده ورود باکتریها یا سموم آنها به جریان خون و واکنش سیستم ایمنی بدن است.
درد شکم در این بیماران ویژگیهای خاصی دارد. بر خلاف دردهای گذرا، درد ناشی از آبسه پانکراس پایدار، عمیق و آزاردهنده است. این درد معمولاً در قسمت فوقانی شکم (ناحیه اپیگاستر) حس میشود و تمایل دارد به سمت پشت و کمر تیر بکشد. شدت درد ممکن است با خوردن غذا بدتر شود، زیرا فعالیت پانکراس تحریک میشود. علاوه بر درد، حساسیت در لمس شکم نیز وجود دارد؛ یعنی اگر پزشک دست خود را روی شکم بیمار فشار دهد، بیمار درد شدیدی حس میکند و عضلات شکم خود را سفت میکند که به این حالت گاردینگ (Guarding) میگویند.
علائم گوارشی دیگر شامل تهوع و استفراغهای مکرر است که با داروهای معمولی کنترل نمیشود. به دلیل فشار توده آبسه به معده یا روده، ممکن است بیمار احساس پری زودرس کند یا حتی دچار انسداد نسبی روده شود. در موارد پیشرفته که عفونت وارد خون میشود (سپتیسمی)، علائم سیستمیک مثل تپش قلب (تاکیکاردی)، افت فشار خون و تنفس سریع ظاهر میشوند. همچنین ممکن است تودهای قابل لمس در ناحیه شکم توسط پزشک احساس شود. زردی پوست و چشمها (یرقان) نیز در صورتی که آبسه به مجاری صفراوی فشار بیاورد و تخلیه صفرا را مسدود کند، رخ میدهد.
نحوه تشخیص آبسه پانکراس
تشخیص دقیق آبسه پانکراس یک چالش پزشکی است زیرا باید آن را از سایر عوارض پانکراتیت مانند کیست کاذب استریل تشخیص داد. گام اول، بررسی شرح حال بیمار است؛ سابقه پانکراتیت حاد در ۴ تا ۶ هفته گذشته، کلید اصلی شک به این بیماری است. آزمایشهای خون اولین سرنخها را به دست میدهند. افزایش شدید گلبولهای سفید خون (لکوسیتوز) و بالا رفتن پروتئین واکنشگر C (CRP) نشاندهنده یک عفونت فعال در بدن است. سطح آنزیمهای پانکراس (آمیلاز و لیپاز) ممکن است بالا باشد، اما گاهی در مرحله آبسه به حد نرمال برگشتهاند، بنابراین نرمال بودن آنها ردکننده آبسه نیست.
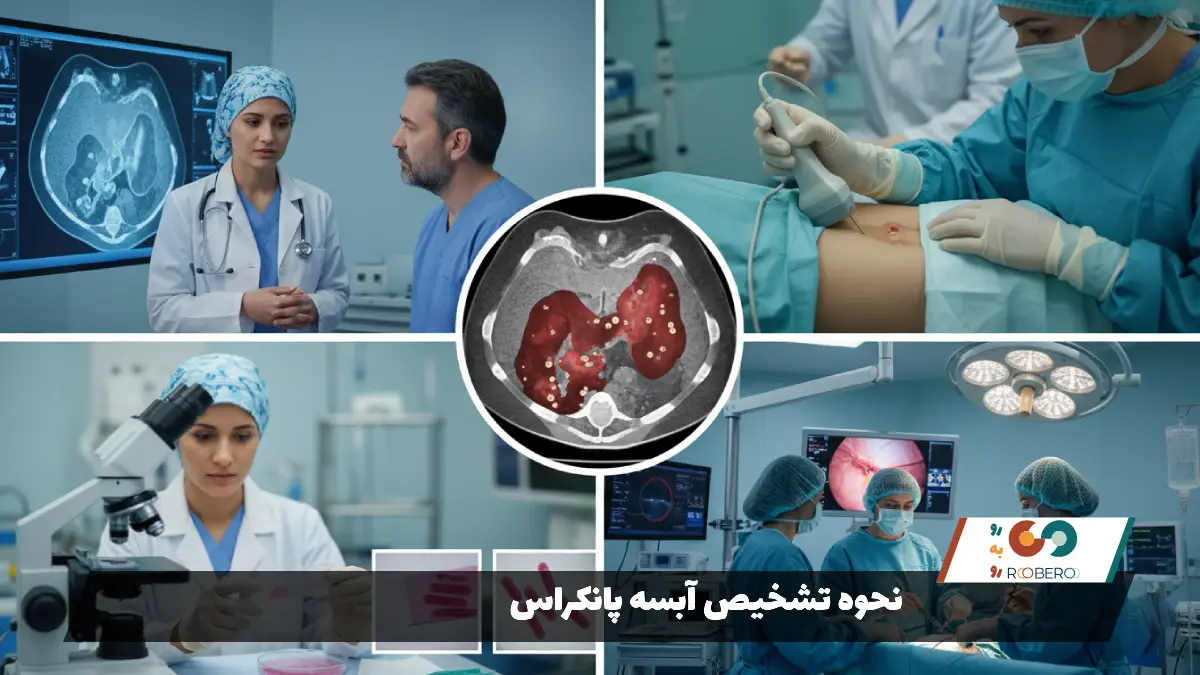
روش استاندارد طلایی برای تشخیص و تصویربرداری، سیتیاسکن (CT Scan) شکم با تزریق ماده حاجب است. سیتیاسکن میتواند با دقت بالا بافت لوزالمعده، وسعت نکروز (بافتمردگی) و وجود مایع را نشان دهد. یکی از نشانههای اختصاصی که در سیتیاسکن به نفع آبسه (و نه کیست ساده) است، وجود حبابهای گاز در داخل توده مایع است. این حبابهای گاز توسط باکتریهای تولیدکننده گاز ایجاد میشوند و وجود آنها تقریباً تشخیص آبسه را قطعی میکند. امرایآی (MRI) نیز روشی دیگر است که در تشخیص قطعات بافت مرده داخل مایع (نکروز) دقت بالایی دارد.
با این حال، گاهی تصویربرداری نمیتواند با قطعیت بگوید که آیا مایع جمع شده، عفونی است یا استریل. در این شرایط، پزشکان از روشی به نام “آسپیراسیون سوزنی ظریف” (FNA) استفاده میکنند. در این روش، تحت هدایت سیتیاسکن یا سونوگرافی، یک سوزن بلند و باریک وارد توده مایع در شکم میشود و مقداری از مایع بیرون کشیده میشود. این نمونه بلافاصله به آزمایشگاه فرستاده میشود تا رنگآمیزی گرم و کشت باکتری انجام شود. اگر باکتری در نمونه دیده شود، تشخیص آبسه پانکراس صددرصد تایید شده و نوع آنتیبیوتیک مناسب نیز بر اساس نوع باکتری مشخص میشود.
علت ابتلا به آبسه پانکراس
علت اصلی و بنیادین ایجاد آبسه پانکراس، عارضهدار شدن بیماری “پانکراتیت حاد” است. در واقع آبسه پانکراس به ندرت به خودی خود ایجاد میشود. فرآیند به این صورت است که ابتدا لوزالمعده به دلایلی (مانند سنگ کیسه صفرا یا مصرف الکل) دچار التهاب شدید میشود. این التهاب باعث آزاد شدن آنزیمهای قوی هضمکننده درون خودِ بافت لوزالمعده میشود. این آنزیمها بافت خود لوزالمعده را هضم کرده و باعث مرگ سلولی یا “نکروز” میشوند. بافت مرده محیطی بسیار مناسب برای رشد باکتریهاست. اگر باکتریها بتوانند خود را به این بافت مرده برسانند، عفونت شکل گرفته و چرک تولید میشود که همان آبسه است.
اما باکتریها از کجا میآیند؟ لوزالمعده در حالت عادی استریل است. منشأ اصلی باکتریها، روده خود بیمار است. در طی التهاب شدید پانکراس، سد دفاعی رودهها ضعیف میشود و باکتریهای موجود در روده (مانند اشریشیا کلی، کلبسیلا و انتروکوک) میتوانند از دیواره روده عبور کرده و وارد جریان خون یا مستقیم وارد بافت پانکراس مجاور شوند. این پدیده را “جابجایی باکتریایی” (Translocation) مینامند. بنابراین علت اصلی عفونی شدن بافت مرده پانکراس، ضعف سیستم ایمنی موضعی و نفوذ باکتریهای روده است.
علاوه بر سنگ صفرا و الکل که علل اصلی پانکراتیت هستند، عوامل دیگری نیز میتوانند زمینهساز آبسه شوند. جراحیهای اخیر روی شکم یا اقدامات تشخیصی تهاجمی مانند ERCP (که برای بررسی مجاری صفراوی انجام میشود) میتوانند باعث ورود باکتری یا آسیب به پانکراس و تشکیل آبسه شوند. ضربههای شدید به شکم (تروما) ناشی از تصادفات رانندگی نیز میتواند باعث پارگی بافت پانکراس، نکروز و سپس عفونت ثانویه شود. در موارد نادرتر، عفونتهای خونی گسترده در بدن میتوانند به پانکراس آسیبدیده سرایت کنند.
روشهای درمان آبسه پانکراس
درمان آبسه پانکراس یک فوریت پزشکی است و درمانهای خانگی یا انتظار برای بهبود خودبهخودی در آن جایی ندارد. اصل اساسی درمان بر پایه یک جمله معروف پزشکی استوار است: “هر جا چرک هست، باید تخلیه شود”. آنتیبیوتیکها به تنهایی نمیتوانند به داخل حفره آبسه نفوذ کنند و باکتریها را از بین ببرند، بنابراین تخلیه مکانیکی چرک ضروری است. روشهای تخلیه (Drainage) به سه دسته کلی تقسیم میشوند که انتخاب بین آنها به وضعیت بیمار و محل آبسه بستگی دارد.
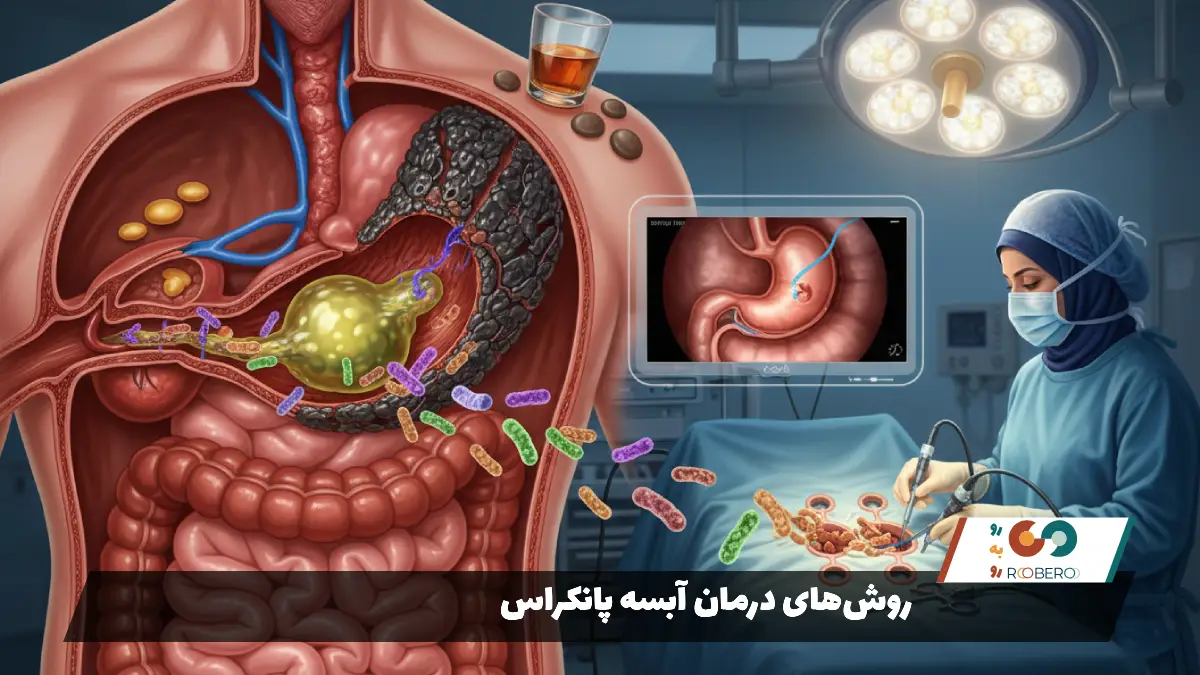
روش اول و کمتهاجمیترین روش، تخلیه از طریق پوست (Percutaneous Drainage) است. در این روش، رادیولوژیست با هدایت سیتیاسکن، کاتتر (لوله باریک) را از طریق پوست وارد آبسه میکند و آن را به یک کیسه تخلیه متصل میسازد. این روش برای بیمارانی که حال عمومی بدی دارند و تحمل بیهوشی جراحی را ندارند، عالی است. با این حال، اگر چرک خیلی غلیظ باشد یا حاوی تکههای بافت مرده باشد، لوله باریک ممکن است مسدود شود و تخلیه کامل انجام نشود.
روش دوم، تخلیه اندوسکوپیک است. در این روش پیشرفته، پزشک فوق تخصص گوارش لوله اندوسکوپ را وارد معده میکند. از آنجا که پانکراس درست پشت معده قرار دارد، پزشک میتواند با سوراخ کردن دیواره پشتی معده، راهی مستقیم به آبسه باز کند و چرک را به داخل معده تخلیه کند (که سپس دفع میشود) یا لولهای (استنت) در آنجا قرار دهد. این روش نیاز به برش جراحی روی پوست ندارد و بهبودی سریعتری دارد.
روش سوم و نهایی، جراحی باز یا لاپاراسکوپی است. اگر روشهای قبلی شکست بخورند یا مقدار بافت مرده (نکروز) آنقدر زیاد باشد که با لوله خارج نشود، جراح باید شکم را باز کند. در عملی به نام “نکروستومی”، جراح بافتهای مرده را با دست جدا کرده و حفره را کاملاً شستشو میدهد. این روش تهاجمیترین اما گاهی موثرترین روش برای پاکسازی کامل عفونتهای گسترده است. امروزه تلاش میشود این کار تا حد امکان با روشهای کمتهاجمی (VARD) انجام شود تا عوارض کمتری برای بیمار داشته باشد.
درمان دارویی آبسه پانکراس
اگرچه تخلیه فیزیکی چرک اساس درمان است، اما درمان دارویی نقشی حیاتی و مکمل ایفا میکند. بدون پوشش آنتیبیوتیکی مناسب، باکتریها میتوانند در حین عمل تخلیه وارد جریان خون شده و باعث شوک سپتیک شوند. انتخاب آنتیبیوتیک در آبسه پانکراس بسیار مهم است زیرا هر آنتیبیوتیکی توانایی نفوذ به بافت پانکراس را ندارد. داروهایی از دسته “کارباپنمها” (مانند ایمیپنم یا مروپنم) معمولاً خط اول درمان هستند زیرا نفوذ عالی به بافت لوزالمعده دارند و طیف وسیعی از باکتریهای رودهای را پوشش میدهند.
دسته دیگری از آنتیبیوتیکها که ممکن است استفاده شوند، فلوروکینولونها (مانند سیپروفلوکساسین) همراه با مترونیدازول (برای پوشش باکتریهای بیهوازی) هستند. شروع درمان آنتیبیوتیکی معمولاً به صورت وریدی و در بیمارستان است و تا زمانی که علائم بالینی تب و التهاب فروکش کند، ادامه مییابد. گاهی لازم است درمان خوراکی تا هفتهها پس از ترخیص ادامه یابد.
علاوه بر آنتیبیوتیک، مدیریت درد بخش مهمی از درمان دارویی است. درد ناشی از آبسه پانکراس بسیار شدید است و معمولاً نیاز به مسکنهای مخدر قوی دارد. همچنین، داروهای ضد اسید معده (مانند پانتوپرازول) تجویز میشوند تا از زخمهای استرسی معده که در بیماران بدحال شایع است، جلوگیری کنند. حمایت از سیستم گردش خون با سرمهای وریدی و داروهای وازوپرسور (بالابرنده فشار خون) در صورت بروز علائم شوک، بخش دیگری از مدیریت دارویی در بخش مراقبتهای ویژه (ICU) است.
پیشگیری از آبسه پانکراس
پیشگیری از آبسه پانکراس در واقع همان پیشگیری و مدیریت صحیح “پانکراتیت حاد” است. از آنجا که آبسه عارضهای از پانکراتیت درماننشده یا شدید است، جلوگیری از وقوع حمله اولیه یا کنترل سریع آن بهترین راه پیشگیری است. مهمترین عامل خطر، سنگهای کیسه صفرا هستند. افرادی که سنگ کیسه صفرا دارند و دچار دردهای شکمی میشوند، باید نسبت به برداشتن کیسه صفرا (کوله سیستکتومی) اقدام کنند تا از مهاجرت سنگ به مجاری پانکراس و ایجاد التهاب جلوگیری کنند.
عامل مهم دیگر، مصرف الکل است. ترک کامل الکل برای کسانی که سابقه حتی یک بار التهاب پانکراس را دارند، حیاتی است. تداوم مصرف الکل باعث تخریب بیشتر بافت و افزایش احتمال نکروز و عفونت میشود. همچنین کنترل چربی خون (تریگلیسیرید) بسیار بالا که یکی دیگر از علل پانکراتیت است، از طریق رژیم غذایی و دارو ضروری است.
در مرحلهای که فرد دچار پانکراتیت حاد شده است، اقداماتی میتواند خطر تبدیل شدن آن به آبسه را کاهش دهد. شروع زودهنگام تغذیه (ترجیحاً از طریق روده و نه وریدی) میتواند به حفظ سد دفاعی روده کمک کرده و از جابجایی باکتریها (Translocation) جلوگیری کند. احیای مناسب مایعات بدن در ساعات اولیه حمله پانکراتیت نیز بسیار مهم است، زیرا باعث میشود خونرسانی به بافت پانکراس حفظ شده و وسعت بافتمردگی (نکروز) کاهش یابد. هرچه بافت مرده کمتر باشد، احتمال عفونت و تشکیل آبسه کمتر خواهد بود.
رژیم غذایی مناسب برای آبسه پانکراس
تغذیه در بیماران مبتلا به آبسه پانکراس یک موضوع پیچیده و تخصصی است. در فاز حاد بیماری که بیمار درد شدید دارد و ممکن است تهوع داشته باشد، معمولاً استراحت کامل روده (NPO) تجویز میشود، یعنی بیمار نباید هیچ چیزی از راه دهان بخورد. در این مرحله، تغذیه ممکن است از طریق لولهای که از بینی به روده کوچک (فراتر از پانکراس) میرسد یا از طریق ورید (TPN) انجام شود. هدف این است که لوزالمعده تحریک نشود و آنزیم ترشح نکند تا فرصت ترمیم پیدا کند.
پس از تخلیه آبسه و بهبود نسبی علائم، شروع تغذیه دهانی باید بسیار تدریجی و با احتیاط باشد. رژیم غذایی معمولاً با مایعات شفاف شروع میشود و در صورت تحمل، به سمت غذاهای نرم و کمچرب میرود. رژیم کمچرب بسیار حیاتی است زیرا چربی قویترین محرک ترشح آنزیمهای پانکراس است. غذاهایی مانند گوشت قرمز پرچرب، لبنیات پرچرب، غذاهای سرخکردنی و فستفودها باید کاملاً حذف شوند.
در دوران نقاهت، تمرکز باید بر پروتئین بالا و کربوهیدراتهای پیچیده باشد. سینه مرغ آبپز، ماهی کمچرب، سفیده تخممرغ، برنج کته و سبزیجات پخته گزینههای مناسبی هستند. همچنین تقسیم وعدههای غذایی به ۵ تا ۶ وعده کوچک در روز به جای ۳ وعده حجیم، فشار کمتری به پانکراس وارد میکند. هیدراتاسیون و نوشیدن آب کافی نیز برای کمک به دفع سموم و جلوگیری از کمآبی بدن ضروری است. گاهی پزشک مکملهای آنزیمی پانکراس تجویز میکند تا به هضم غذا کمک کند و بار کاری لوزالمعده را کاهش دهد.
عوارض و خطرات آبسه پانکراس
آبسه پانکراس اگر به موقع و صحیح درمان نشود، بیماری بسیار خطرناکی با میزان مرگومیر بالا است. خطرناکترین عارضه آن، “شوک سپتیک” است. این حالت زمانی رخ میدهد که عفونت از آبسه به کل بدن پخش میشود و باعث افت شدید فشار خون و نارسایی ارگانهای حیاتی مانند کلیه، ریه و کبد میشود. نارسایی چندارگانی (MODS) علت اصلی مرگ در این بیماران است.
یکی دیگر از خطرات جدی، خونریزی است. آنزیمهای پانکراس و عفونت میتوانند دیواره رگهای خونی مجاور (مانند شریان طحالی) را تخریب کنند و باعث خونریزی داخلی شدید شوند که جان بیمار را تهدید میکند. همچنین آبسه ممکن است به ارگانهای مجاور مانند روده بزرگ، معده یا دوازدهه نفوذ کرده و باعث ایجاد “فیستول” (سوراخ غیرطبیعی بین دو عضو) شود. فیستولها باعث نشت مواد گوارشی و عفونت مداوم میشوند و درمان آنها بسیار دشوار است.
ترومبوز (لخته شدن خون) در وریدهای طحالی یا باب نیز از عوارض دیگر است که میتواند منجر به واریس مری و خونریزی گوارشی شود. عود مجدد آبسه حتی پس از تخلیه نیز یک خطر بالقوه است، به خصوص اگر تمام بافتهای مرده در مرحله اول خارج نشده باشند. دیابت ثانویه نیز ممکن است رخ دهد؛ اگر بخش زیادی از پانکراس تخریب شود یا جراحی وسیعی انجام شود، سلولهای تولیدکننده انسولین از بین رفته و فرد برای همیشه دیابتی میشود.
تفاوت بیماری در مردان و زنان
از نظر ساختار فیزیولوژیک لوزالمعده، تفاوتی بین مردان و زنان وجود ندارد و مکانیسم ایجاد آبسه در هر دو جنس یکسان است. اما تفاوت اصلی در “اتیولوژی” یا علت زمینهای بروز بیماری است. آمارها نشان میدهند که علت اصلی پانکراتیت (و در نتیجه آبسه پانکراس) در زنان، سنگهای کیسه صفرا است. زنان به دلایل هورمونی (استروژن) و بارداری، بیشتر مستعد تشکیل سنگ صفرا هستند. بنابراین آبسههای ناشی از سنگ صفرا در زنان شایعتر است.
در مقابل، در مردان علت شایعتر، مصرف الکل است. پانکراتیت الکلی معمولاً در مردان جوان تا میانسال دیده میشود و میتواند منجر به نکروزهای شدید و آبسههای پیچیده شود. همچنین ضربههای شکمی (تروما) ناشی از تصادفات یا نزاع که منجر به آسیب پانکراس میشود، در مردان شیوع بیشتری دارد.
از نظر پاسخ به درمان، تفاوت بیولوژیکی چشمگیری گزارش نشده است، اما برخی مطالعات نشان میدهند که مردان ممکن است به دلیل تأخیر در مراجعه به پزشک یا ادامه مصرف الکل و سیگار، عوارض شدیدتری را تجربه کنند. در زنان، وجود چربی شکمی کمتر نسبت به مردان (که معمولاً چربی احشایی بیشتری دارند) ممکن است انجام سونوگرافی را کمی آسانتر کند، اما سیتیاسکن در هر دو جنس روش اصلی است. پیشآگهی بیماری بیشتر به سن، شدت بیماری و بیماریهای همراه بستگی دارد تا جنسیت.
بیماری در کودکان و در دوران بارداری
آبسه پانکراس در کودکان بسیار نادر است. پانکراتیت در کودکان معمولاً ناشی از سنگ صفرا یا الکل نیست، بلکه دلایل دیگری مانند ضربه به شکم (مثلاً برخورد فرمان دوچرخه به شکم)، عفونتهای ویروسی (مانند اوریون)، یا بیماریهای ژنتیکی و متابولیک دارد. اگر کودکی دچار آبسه پانکراس شود، تشخیص آن دشوار است زیرا کودکان نمیتوانند درد خود را به خوبی توصیف کنند. علائم ممکن است به صورت بیقراری، عدم تحمل غذا و تب توجیه نشده باشد. درمان در کودکان مشابه بزرگسالان است اما با ظرافت و حساسیت بیشتر برای حفظ بافت پانکراس و جلوگیری از آسیب به رشد کودک.
در دوران بارداری، بروز آبسه پانکراس یک چالش بزرگ برای تیم پزشکی است. علت اصلی معمولاً سنگ کیسه صفرا است که در بارداری تشدید میشود. تشخیص با محدودیت مواجه است زیرا انجام سیتیاسکن به دلیل اشعه برای جنین مضر است؛ بنابراین پزشکان مجبورند به سونوگرافی یا MRI (که ایمنتر است) تکیه کنند. درمان نیز پیچیده است؛ بسیاری از آنتیبیوتیکها ممکن است برای جنین خطرناک باشند. جراحی یا تخلیه باید با احتیاط کامل انجام شود تا باعث زایمان زودرس نشود. مدیریت این بیماران نیازمند همکاری نزدیک بین جراح، متخصص زنان و متخصص گوارش است. هدف اصلی، حفظ جان مادر است، زیرا عفونت شدید مادر بزرگترین تهدید برای جنین محسوب میشود.
طول درمان آبسه پانکراس چقدر است؟
طول درمان آبسه پانکراس طولانی است و بیماران و خانوادهها باید خود را برای یک مسیر درمانی چند هفتهای تا چند ماهه آماده کنند. برخلاف یک عفونت ساده گلو که با چند روز آنتیبیوتیک خوب میشود، آبسه پانکراس نیازمند بستری طولانی در بیمارستان است. مرحله اول که شامل بستری، تثبیت وضعیت بیمار و انجام پروسه تخلیه است، ممکن است بین ۲ تا ۴ هفته زمان ببرد. اگر بیمار در ICU بستری شود، این زمان ممکن است طولانیتر هم بشود.
پس از تخلیه اولیه، معمولاً لولههای درن (Drain) در بدن بیمار باقی میمانند تا چرکهای باقیمانده و ترشحات به مرور خارج شوند. این لولهها ممکن است برای هفتهها (گاهی ۴ تا ۸ هفته) در بدن بمانند و بیمار با همین لولهها مرخص شود و در خانه از آنها مراقبت کند. در این مدت، مصرف آنتیبیوتیکهای خوراکی و پیگیریهای مداوم با سیتیاسکن برای اطمینان از کوچک شدن حفره آبسه ضروری است.
بهبودی کامل و بازگشت به زندگی عادی و توانایی خوردن رژیم غذایی معمولی، ممکن است ۳ تا ۶ ماه طول بکشد. در مواردی که نیاز به جراحیهای باز متعدد برای پاکسازی بافت مرده باشد، پروسه بازتوانی طولانیتر خواهد بود. نکته مهم این است که سرعت بهبود در هر فرد متفاوت است و بستگی به وسعت عفونت اولیه و قدرت سیستم ایمنی بدن دارد. صبر و حوصله در این بیماری بخشی از درمان است.
درمان خانگی و مراقبتهای پس از ترخیص
باید صریحاً گفت که هیچ “درمان خانگی” گیاهی یا سنتی برای از بین بردن آبسه پانکراس وجود ندارد و تلاش برای درمان آن در خانه بازی با جان بیمار است. اما “مراقبت خانگی” پس از ترخیص از بیمارستان نقش کلیدی در بهبودی دارد. مهمترین بخش مراقبت در منزل، مدیریت لولههای تخلیه (درن) است. بیمار یا همراه او باید آموزش ببینند که چگونه کیسه تخلیه را خالی کنند، مقدار مایع را یادداشت کنند و محل ورود لوله به پوست را تمیز و خشک نگه دارند تا عفونت نکند.
استراحت کافی در منزل ضروری است. بدن برای ترمیم بافتهای وسیع آسیبدیده به انرژی زیادی نیاز دارد. پرهیز از فعالیتهای سنگین و بلند کردن اجسام تا زمانی که پزشک اجازه دهد، الزامی است. مدیریت درد در خانه با مسکنهای تجویز شده و استفاده از کیسه آب گرم (اگر پزشک منع نکرده باشد) میتواند کمککننده باشد.
نظارت بر علائم هشداردهنده در خانه بسیار مهم است. اگر بیمار پس از ترخیص مجدداً دچار تب، لرز، درد شدید شکم یا قطع ناگهانی ترشحات از لوله درن شد، باید فوراً به بیمارستان بازگردد. این علائم میتواند نشانه مسدود شدن لوله تخلیه یا عود عفونت باشد. حمایت روحی از بیمار که یک دوره سخت و طولانی بیماری را پشت سر گذاشته، نیز بخش مهمی از مراقبت خانگی است.
تفاوت کیست کاذب و آبسه
یکی از سوالات رایج بیماران تفاوت بین “کیست کاذب” (Pseudocyst) و آبسه است. کیست کاذب تجمعی از مایع پانکراس (غنی از آنزیم) است که توسط یک دیواره فیبری احاطه شده است. این کیستها معمولاً استریل هستند (عفونی نیستند) و اغلب ۴ هفته بعد از پانکراتیت حاد شکل میگیرند. بسیاری از کیستهای کاذب کوچک به خودی خود جذب میشوند و نیازی به درمان ندارند، مگر اینکه خیلی بزرگ شوند یا درد ایجاد کنند.
در مقابل، آبسه پانکراس یا نکروز عفونی، حاوی چرک و بافت مرده و باکتری است. این یک وضعیت سپتیک است و هرگز خود به خود خوب نمیشود و همیشه نیاز به مداخله پزشکی دارد. در حالی که کیست کاذب ممکن است ماهها بدون علامت باقی بماند، آبسه پانکراس بیمار را به شدت بدحال و تبدار میکند. تشخیص افتراقی بین این دو با نمونهبرداری مایع انجام میشود؛ مایع کیست کاذب آمیلاز بالا دارد اما باکتری ندارد، در حالی که آبسه پر از باکتری و گلبول سفید است.
جمعبندی
آبسه پانکراس یکی از جدیترین و پیچیدهترین عوارض پانکراتیت حاد است که در آن مجموعهای از چرک و بافت مرده در لوزالمعده تجمع مییابد. نشانههای اصلی آن شامل تب نوسانی، درد شکمی پایدار و عدم بهبود حال بیمار پس از حمله اولیه پانکراتیت است. تشخیص قطعی با سیتیاسکن و مشاهده حبابهای گاز یا نمونهبرداری سوزنی (FNA) انجام میشود. درمان اصلی بر پایه تخلیه چرک (از طریق پوست، آندوسکوپی یا جراحی) همراه با آنتیبیوتیکهای قوی استوار است. تغذیه مناسب با رژیم کمچرب و مدیریت دقیق پزشکی میتواند جان بیمار را نجات دهد. اگرچه طول درمان طولانی است و خطراتی مانند سپسیس وجود دارد، اما با مداخله به موقع و پرهیز از عوامل خطر مانند الکل و سنگ صفرا، بهبودی کامل امکانپذیر است.

