بیماریهای دریچه ای قلب
قلب انسان دارای چهار دریچه اصلی است که نقش دروازهبانان جریان خون را ایفا میکنند. این دریچهها شامل دریچه میترال، تریکوسپید (سه لتی)، آئورت و ریوی هستند. وظیفه اصلی آنها تضمین این است که خون تنها در یک جهت جریان یابد و از بازگشت خون به عقب جلوگیری کنند. بیماریهای دریچهای قلب زمانی رخ میدهند که یک یا چند مورد از این دریچهها به درستی کار نکنند. این اختلال میتواند به صورت تنگی دریچه (که مانع جریان خون رو به جلو میشود) یا نارسایی دریچه (که باعث نشت خون به عقب میشود) بروز کند. درک عملکرد این سیستم مکانیکی ظریف برای شناخت بیماریهای مرتبط با آن ضروری است. قلب در هر تپش، میلیونها سلول را تغذیه میکند و دریچهها با هر ضربان باز و بسته میشوند؛ تصور کنید این دریچهها در طول یک عمر متوسط حدود ۲.۵ میلیارد بار باز و بسته میشوند، بنابراین فرسودگی یا آسیب به آنها میتواند پیامدهای جدی برای سلامت کل بدن داشته باشد.





بیماریهای دریچهای قلب (Valvular Heart Disease)
زمانی که دریچهها آسیب میبینند، قلب مجبور است برای پمپاژ خون سختتر کار کند. در حالت تنگی (Stenosis)، دریچه کاملاً باز نمیشود و دهانه آن باریک میشود، بنابراین قلب باید فشار بیشتری وارد کند تا خون را از این مجرای تنگ عبور دهد. در حالت نارسایی یا بازگشت (Regurgitation)، دریچه کاملاً بسته نمیشود و خون پمپاژ شده دوباره به حفره قبلی باز میگردد، که این امر باعث افزایش حجم خون در حفرههای قلبی و گشاد شدن آنها میشود. هر دو حالت در نهایت میتوانند منجر به ضخیم شدن عضله قلب، نارسایی قلبی و آسیبهای جبرانناپذیر شوند.
بیماریهای دریچهای میتوانند به صورت ناگهانی (حاد) یا به تدریج و در طول سالها (مزمن) ایجاد شوند. نوع حاد معمولاً ناشی از عفونتها یا پارگیهای ناگهانی است و نیازمند درمان اورژانسی است. اما نوع مزمن که شایعتر است، به بدن اجازه میدهد تا حدی خود را با شرایط جدید وفق دهد، که این موضوع گاهی باعث میشود بیماران تا مراحل پیشرفته بیماری متوجه مشکل خود نشوند. شناخت دقیق آناتومی و فیزیولوژی قلب به ما کمک میکند تا بفهمیم چرا حتی یک نقص کوچک در این دریچههای نازک بافتی میتواند کیفیت زندگی فرد را به شدت تحت تأثیر قرار دهد.
در جوامع پیشرفته، علت اصلی بیماریهای دریچهای افزایش سن و رسوب کلسیم است، در حالی که در کشورهای در حال توسعه، تب روماتیسمی همچنان یکی از علل اصلی تخریب دریچهها محسوب میشود. صرف نظر از علت، نتیجه نهایی اختلال در همودینامیک (جریان خون) بدن است. خون اکسیژندار به اندازه کافی به بافتها نمیرسد یا خون در ریهها پس میزند و باعث تنگی نفس میشود. این مقاله جامع به بررسی تمام ابعاد این بیماریها از پیشگیری تا درمانهای پیشرفته میپردازد تا راهنمایی کامل برای بیماران و خانوادههای آنها باشد.
پیشگیری از بیماریهای دریچهای قلب
پیشگیری از بیماریهای دریچهای قلب نیازمند آگاهی از عوامل خطر و اقدام برای کنترل آنهاست. یکی از مهمترین و قابل پیشگیریترین علل آسیب دریچهای، تب روماتیسمی است. این بیماری التهابی از یک گلودرد چرکی ساده ناشی از باکتری استرپتوکوک شروع میشود. اگر گلودرد چرکی در کودکان و نوجوانان به سرعت و با آنتیبیوتیک مناسب درمان نشود، سیستم ایمنی بدن ممکن است به اشتباه به بافتهای خودی از جمله دریچههای قلب حمله کند. این حمله باعث ضخیم شدن و چسبندگی دریچهها میشود که سالها بعد به صورت تنگی یا نارسایی دریچه (به ویژه دریچه میترال) بروز میکند. بنابراین، جدی گرفتن عفونتهای گلو و درمان کامل آنها، سنگ بنای پیشگیری از بیماریهای دریچهای روماتیسمی است.

جنبه دیگر پیشگیری، محافظت از دریچهها در برابر عفونت مستقیم است که به آن اندوکاردیت عفونی میگویند. باکتریها میتوانند از طریق جریان خون به قلب رسیده و روی دریچهها بنشینند و آنها را تخریب کنند. یکی از راههای اصلی ورود باکتری به خون، از طریق لثههای ناسالم و اقدامات دندانپزشکی است. رعایت بهداشت دهان و دندان، مسواک زدن منظم و استفاده از نخ دندان، نه تنها برای سلامت دندانها بلکه برای محافظت از دریچههای قلب حیاتی است. افرادی که دریچههای مصنوعی دارند یا سابقه بیماری دریچهای دارند، ممکن است طبق نظر پزشک نیاز به مصرف آنتیبیوتیک پیشگیرانه قبل از برخی اعمال جراحی یا دندانپزشکی داشته باشند.
کنترل عوامل خطر بیماریهای قلبی عروقی عمومی نیز نقش مهمی در پیشگیری از فرسودگی دریچهها دارد. فشار خون بالا باعث میشود دریچهها تحت فشار مکانیکی زیادی قرار گیرند و زودتر فرسوده شوند. همچنین کلسترول بالا میتواند منجر به رسوب کلسیم و چربی روی دریچهها (به ویژه دریچه آئورت) شود و باعث سفتی و تنگی آنها گردد. رژیم غذایی سالم، ورزش منظم و ترک سیگار از راهکارهای کلیدی برای حفظ انعطافپذیری و سلامت دریچهها هستند. سیگار کشیدن باعث التهاب در رگها و دریچهها میشود و روند کلسیفیکاسیون (آهکی شدن) دریچهها را تسریع میکند.
چاقی و دیابت نیز از عواملی هستند که میتوانند خطر ابتلا به بیماریهای دریچهای را افزایش دهند. بافت چربی اضافی در بدن موادی ترشح میکند که التهابزا هستند و میتوانند بر ساختار دریچهها اثر منفی بگذارند. مدیریت وزن و کنترل دقیق قند خون میتواند این روند تخریبی را کند یا متوقف کند. علاوه بر این، مصرف برخی داروها (مانند برخی داروهای قدیمی لاغری) در گذشته با آسیب دریچهای مرتبط بوده است، بنابراین همیشه باید داروها را تحت نظر پزشک مصرف کرد و از مصرف خودسرانه مکملهای ناشناخته پرهیز نمود.
در نهایت، آگاهی از سابقه خانوادگی نیز بخشی از پیشگیری است. برخی بیماریهای دریچهای مانند افتادگی دریچه میترال یا دریچه آئورت دولتی (Bicuspid) زمینه ژنتیکی دارند. اگرچه نمیتوان ژنتیک را تغییر داد، اما آگاهی از آن باعث میشود فرد زودتر برای چکاپ مراجعه کند. تشخیص زودهنگام در مراحل اولیه، نوعی پیشگیری ثانویه است که از پیشرفت بیماری به مراحل وخیم و نارسایی قلبی جلوگیری میکند. مراجعات منظم پزشکی و گوش دادن به صدای قلب توسط پزشک میتواند تغییرات جزئی را قبل از تبدیل شدن به بحران شناسایی کند.
روشهای درمان بیماریهای دریچهای قلب
درمان بیماریهای دریچهای قلب طیف وسیعی از رویکردها را شامل میشود، از نظارت ساده و چکاپهای دورهای تا جراحیهای پیچیده قلب باز. انتخاب روش درمان به شدتِ بیماری، علائم بیمار و وضعیت کلی سلامت او بستگی دارد. در مراحل اولیه بیماری که خفیف است و بیمار علامتی ندارد، پزشکان معمولاً رویکرد “انتظار هوشیارانه” (Watchful Waiting) را پیش میگیرند. در این روش، بیمار به طور منظم تحت معاینه و اکوکاردیوگرافی قرار میگیرد تا هرگونه پیشرفت بیماری رصد شود. هدف این است که از مداخلات غیرضروری پرهیز شود اما زمان طلایی درمان نیز از دست نرود.
زمانی که بیماری پیشرفت میکند یا علائم ظاهر میشوند، ممکن است نیاز به مداخله باشد. مداخلات به دو دسته کلی ترمیم دریچه (Repair) و تعویض دریچه (Replacement) تقسیم میشوند. ترمیم دریچه همیشه بر تعویض آن ارجحیت دارد، زیرا بافت خود بیمار حفظ میشود، عملکرد قلب بهتر باقی میماند و نیاز به مصرف داروهای رقیقکننده خون مادامالعمر کمتر است. ترمیم میتواند شامل برداشتن بافت اضافی، دوختن پارگیها یا تنگ کردن حلقه دریچه (Annuloplasty) باشد. این روش به ویژه برای بیماریهای دریچه میترال بسیار موفقیتآمیز است.

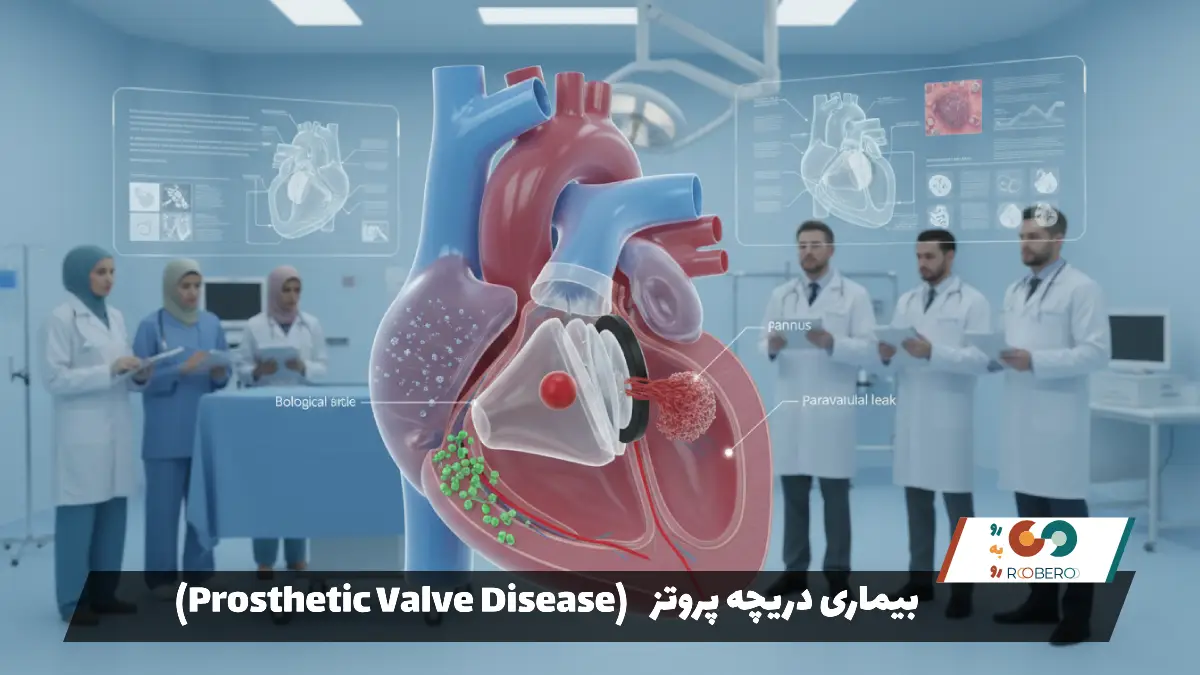
اگر دریچه به شدت آسیب دیده باشد و قابل ترمیم نباشد، باید تعویض شود. دریچههای جایگزین به دو نوع اصلی تقسیم میشوند: دریچههای مکانیکی و دریچههای بیولوژیکی (بافتی). دریچههای مکانیکی از فلز و کربن ساخته شدهاند و دوام بسیار بالایی دارند (اغلب مادامالعمر)، اما بیمار مجبور است تا آخر عمر از داروهای ضد انعقاد قوی استفاده کند تا از لخته شدن خون روی دریچه جلوگیری شود. دریچههای بیولوژیکی از بافت حیوانی (گاو یا خوک) یا انسانی ساخته میشوند. این دریچهها نیاز به داروی ضد انعقاد دائمی ندارند، اما طول عمر کمتری دارند (حدود ۱۰ تا ۱۵ سال) و ممکن است نیاز به تعویض مجدد داشته باشند.
در سالهای اخیر، روشهای کمتهاجمی تحولی عظیم در درمان ایجاد کردهاند. روش TAVR (تعویض دریچه آئورت از طریق کاتتر) یکی از این روشهاست که در آن بدون نیاز به باز کردن قفسه سینه و تنها از طریق یک رگ در پا، دریچه جدید را به داخل قلب میفرستند و در محل دریچه خراب کار میگذارند. این روش ابتدا برای بیمارانی که توانایی جراحی باز را نداشتند استفاده میشد، اما اکنون برای بسیاری از بیماران دیگر نیز کاربرد دارد. همچنین روشهایی مانند “میتراکلیپ” برای ترمیم دریچه میترال از طریق کاتتر وجود دارد که گیرهای را به دریچه میزند تا نشت آن را کاهش دهد.
علاوه بر جراحی، مدیریت همزمان سایر مشکلات قلبی نیز بخشی از درمان است. اگر بیمار همزمان دچار گرفتگی عروق کرونر باشد، ممکن است در حین جراحی دریچه، عمل بایپس عروق نیز انجام شود. همچنین درمان آریتمیهای قلبی (مانند فیبریلاسیون دهلیزی) که در بیماریهای دریچهای شایع هستند، بسیار مهم است. جراح ممکن است در حین عمل، اقداماتی را برای اصلاح ریتم قلب نیز انجام دهد. توانبخشی قلبی پس از درمان، شامل ورزشهای نظارت شده و آموزش سبک زندگی، بخش تکمیلی و ضروری برای بازگشت بیمار به زندگی عادی است.
نحوه تشخیص بیماریهای دریچهای قلب
تشخیص بیماریهای دریچهای قلب اغلب با یک معاینه فیزیکی ساده آغاز میشود. پزشک با استفاده از گوشی پزشکی (استتوسکوپ) به صدای قلب گوش میدهد. جریان خون غیرطبیعی از میان دریچههای تنگ یا نارس، صدایی اضافی و غیرمعمول ایجاد میکند که به آن “مورمور” یا سوفل قلبی میگویند. پزشکان با تجربه میتوانند تنها با شنیدن نوع، زمانبندی و مکان این صدا، نوع دریچه درگیر و شدت بیماری را تا حد زیادی حدس بزنند. همچنین معاینه نبضها، بررسی تورم در پاها و گوش دادن به صدای ریهها برای یافتن مایع جمع شده، سرنخهای مهمی به دست میدهد.
پس از معاینه بالینی، اکوکاردیوگرافی (سونوگرافی قلب) استاندارد طلایی و مهمترین ابزار برای تایید تشخیص است. این تست از امواج صوتی برای ایجاد تصاویر متحرک از قلب استفاده میکند. اکوکاردیوگرافی به پزشک اجازه میدهد تا ساختار دریچهها، ضخامت دیوارههای قلب، اندازه حفرهها و نحوه جریان خون را با دقت مشاهده کند. با استفاده از تکنیک داپلر در اکوکاردیوگرافی، میتوان سرعت و جهت جریان خون را اندازهگیری کرد و شدت تنگی یا میزان برگشت خون را به صورت دقیق و کمی تعیین نمود. این تست بدون درد و غیرتهاجمی است.
در مواردی که تصاویر اکوکاردیوگرافی معمولی (از روی قفسه سینه) شفاف نباشد، ممکن است از اکوکاردیوگرافی از طریق مری (TEE) استفاده شود. در این روش، یک پروب کوچک لولهای شکل وارد مری بیمار میشود (مانند آندوسکوپی). از آنجا که مری درست در پشت قلب قرار دارد، تصاویر بسیار دقیق و شفافی از دریچهها (به ویژه دریچه میترال) به دست میآید که برای برنامهریزی جراحی بسیار حیاتی است. این روش معمولاً با آرامبخش انجام میشود تا بیمار احساس ناراحتی نکند.
نوار قلب (ECG) یکی دیگر از ابزارهای تشخیصی است که فعالیت الکتریکی قلب را ثبت میکند. اگرچه نوار قلب نمیتواند مستقیماً دریچهها را نشان دهد، اما میتواند علائم بزرگ شدن حفرات قلب یا آریتمیهای ناشی از بیماری دریچهای (مانند فیبریلاسیون دهلیزی) را آشکار کند. عکس قفسه سینه (Chest X-ray) نیز میتواند بزرگ شدن سایه قلب یا وجود مایع در ریهها را که ناشی از نارسایی قلبی است، نشان دهد. همچنین رسوب کلسیم شدید روی دریچهها گاهی در عکس ساده دیده میشود.
در موارد پیچیده یا زمانی که نتایج تستهای غیرتهاجمی با علائم بیمار همخوانی ندارد، از کاتتریزاسیون قلبی (آنژیوگرافی) استفاده میشود. در این روش، یک لوله باریک از طریق رگ پا یا دست به داخل قلب هدایت میشود تا فشار داخل حفرههای قلب مستقیماً اندازهگیری شود. این کار دقیقترین اطلاعات را در مورد شدت تنگی دریچه و عملکرد پمپاژ قلب میدهد و همچنین وضعیت رگهای کرونر را بررسی میکند تا پزشک مطمئن شود که گرفتگی عروق وجود ندارد. امآرآی (MRI) قلب نیز ابزار پیشرفته دیگری است که برای ارزیابی دقیق حجمها و عملکرد بطنها و بررسی شدت نارسایی دریچه استفاده میشود.
نشانههای بیماری بیماریهای دریچهای قلب
بیماریهای دریچهای قلب میتوانند بسیار فریبنده باشند؛ برخی افراد با وجود بیماری شدید هیچ علامتی ندارند، در حالی که برخی دیگر با بیماری خفیفتر علائم آزاردهندهای را تجربه میکنند. شایعترین نشانه، تنگی نفس (Dyspnea) است. این تنگی نفس معمولاً هنگام فعالیت بدنی یا ورزش رخ میدهد، اما با پیشرفت بیماری ممکن است حتی در حالت استراحت نیز احساس شود. نوع خاصی از تنگی نفس به نام ارتوپنه وجود دارد که در آن بیمار نمیتواند به صورت تخت دراز بکشد و احساس خفگی میکند، و مجبور است برای خوابیدن از چند بالش استفاده کند. این حالت نشاندهنده تجمع مایع در ریهها ناشی از نارسایی دریچه است.
خستگی زودرس و ضعف عمومی یکی دیگر از علائم شایع است. زمانی که دریچهها درست کار نمیکنند، قلب نمیتواند خون کافی و غنی از اکسیژن را به عضلات بدن برساند. در نتیجه، فرد در انجام کارهای روزمره احساس ناتوانی میکند و انرژی کافی ندارد. این خستگی مفرط گاهی به اشتباه به افزایش سن یا کمخونی نسبت داده میشود. سرگیجه، سبکی سر و حتی غش کردن (سنکوپ) نیز میتواند رخ دهد، به ویژه در تنگی شدید دریچه آئورت. در این حالت، دریچه تنگ مانع از خروج خون کافی به مغز در هنگام فعالیت میشود و فرد هوشیاری خود را از دست میدهد.
تپش قلب یا احساس ضربانهای نامنظم و کوبنده در قفسه سینه نیز از نشانههای هشدار دهنده است. بیماریهای دریچهای میتوانند باعث اختلال در سیستم الکتریکی قلب و ایجاد آریتمی شوند. بیماران ممکن است احساس کنند قلبشان “بالبال” میزند یا یک ضربان را جا میاندازد. این علامت در نارسایی دریچه میترال و افتادگی آن بسیار شایع است. درد قفسه سینه یا احساس فشار و سنگینی (آنژین) نیز ممکن است رخ دهد، حتی اگر عروق کرونر سالم باشند. این درد ناشی از تلاش بیش از حد عضله قلب برای پمپاژ خون در برابر دریچه تنگ است که نیاز اکسیژن عضله را بالا میبرد.
تورم (ادم) در پاها، مچ پا و شکم نشانهای از نارسایی سمت راست قلب است که اغلب ثانویه به مشکلات دریچهای سمت چپ یا درگیری دریچه تریکوسپید ایجاد میشود. وقتی قلب نمیتواند خون را به جلو پمپاژ کند، خون در وریدهای بدن تجمع مییابد و مایع به بافتها نشت میکند. این تورم معمولاً در پایان روز بیشتر است و با فشار انگشت روی پوست، جای آن باقی میماند. افزایش وزن ناگهانی (مثلاً یک تا دو کیلوگرم در یک روز) نیز میتواند نشاندهنده احتباس مایعات باشد و نه چربی.
سرفه خشک، به خصوص در حالت درازکشیده، یا سرفههایی که خلط صورتی یا خونی دارند، نشانههای پیشرفته ادم ریوی هستند و نیاز به توجه فوری پزشکی دارند. در نوزادان و کودکان، علائم ممکن است شامل عدم وزنگیری مناسب، تعریق زیاد هنگام شیر خوردن و کبودی لبها یا پوست باشد. شناخت این علائم و مراجعه زودهنگام به پزشک میتواند از آسیبهای دائمی به عضله قلب جلوگیری کند، زیرا بسیاری از علائم زمانی ظاهر میشوند که قلب در حال ضعیف شدن است.
اسمهای دیگر بیماری بیماریهای دریچهای قلب
در متون پزشکی و گفتگوهای تخصصی، بیماریهای دریچهای قلب با نامهای مختلفی شناخته میشوند که هر کدام به نوع خاصی از آسیب یا دریچه درگیر اشاره دارند. نام کلی و علمی این دسته از بیماریها “Valvular Heart Disease” است. بسته به اینکه مشکل در باز شدن یا بسته شدن دریچه باشد، نامهای اختصاصی به کار میرود. به مشکل در باز شدن کامل دریچه، تنگی (Stenosis) گفته میشود (مانند تنگی دریچه میترال یا Mitral Stenosis). به مشکل در بسته شدن کامل دریچه که منجر به نشت خون میشود، نارسایی (Insufficiency) یا بازگشت (Regurgitation) میگویند (مانند نارسایی دریچه آئورت یا Aortic Regurgitation).
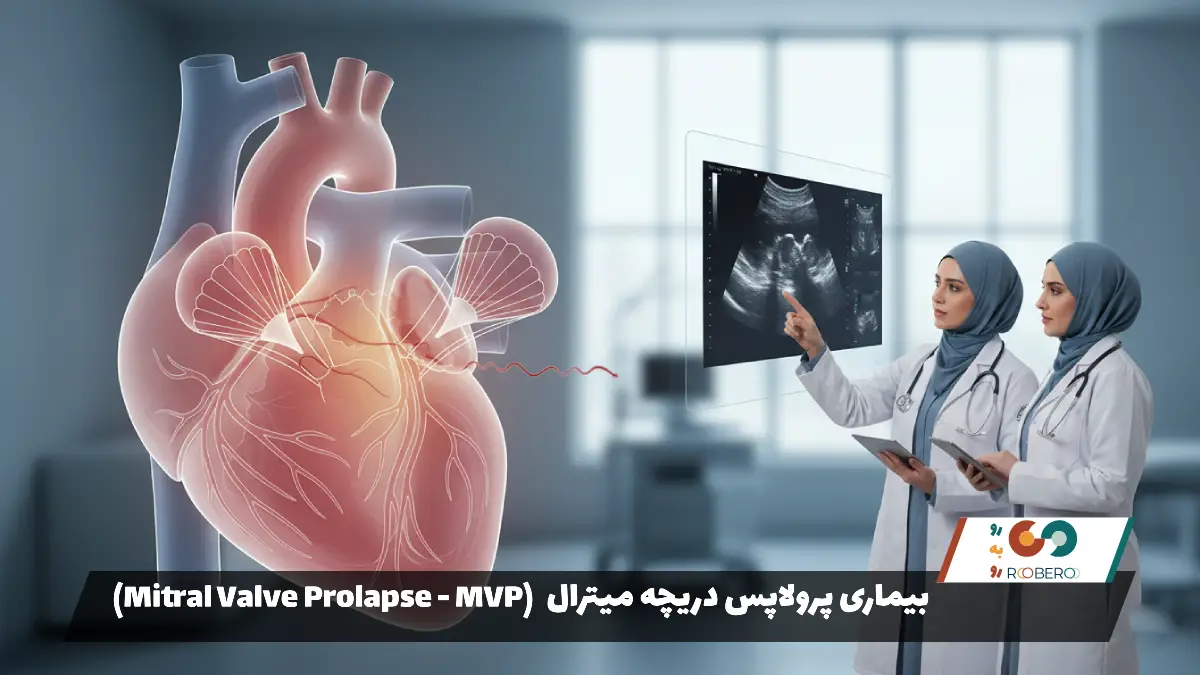
برخی بیماریهای خاص دریچهای نامهای منحصربهفردی دارند. شایعترین آنها “پرولاپس دریچه میترال” (Mitral Valve Prolapse – MVP) است که گاهی به آن “سندرم بارلو” (Barlow’s Syndrome) یا “سندرم کلیک-مورمور” نیز میگویند. در این حالت، لتهای دریچه میترال شل هستند و هنگام انقباض قلب به سمت بالا برمیگردند. بیماری دیگری که مادرزادی است، “دریچه آئورت دولتی” (Bicuspid Aortic Valve) نام دارد که در آن دریچه آئورت به جای سه لت، تنها دو لت دارد.
گاهی اوقات بیماری بر اساس عامل ایجاد کننده نامگذاری میشود، مانند “بیماری روماتیسمی قلب” (Rheumatic Heart Disease) که مشخصاً به آسیب دریچهای ناشی از تب روماتیسمی اشاره دارد. یا “اندوکاردیت عفونی” که به عفونت دریچه اشاره میکند. اصطلاحات دیگری مانند “کلسیفیکاسیون دریچه” (Calcification) نیز به فرآیند سخت شدن دریچه اشاره دارند. در زبان عامیانه فارسی، بیماران ممکن است از اصطلاحاتی مانند “شلی دریچه”، “گشادی دریچه” یا “سوراخ بودن دریچه” (که البته اصطلاح دقیقی نیست و معمولاً برای نقص دیواره قلب استفاده میشود) استفاده کنند. آشنایی با این اصطلاحات به درک بهتر گزارشهای اکوکاردیوگرافی و توضیحات پزشک کمک میکند.
تفاوت بیماری بیماریهای دریچهای قلب در مردان و زنان
تفاوتهای جنسیتی در بیماریهای دریچهای قلب هم در نوع بیماری و هم در نحوه بروز علائم و پاسخ به درمان وجود دارد. یکی از بارزترین تفاوتها در مورد تنگی دریچه آئورت است. مطالعات نشان میدهند که مردان بیشتر دچار تنگی آئورت ناشی از رسوب کلسیم میشوند و در آنها، دریچه تمایل دارد به شدت کلسیفیه (آهکی) و سخت شود. در مقابل، زنان مبتلا به تنگی آئورت اغلب بافت فیبروتیک (اسکار) بیشتری دارند و میزان کلسیم کمتری در دریچه آنها دیده میشود، با این حال همچنان دچار تنگی شدید میشوند. این تفاوت ساختاری میتواند تشخیص در زنان را دشوارتر کند.
از سوی دیگر، بیماریهای دریچه میترال، به ویژه تنگی دریچه میترال که اغلب ناشی از تب روماتیسمی است، در زنان شیوع بسیار بالاتری دارد. همچنین پرولاپس (افتادگی) دریچه میترال نیز در زنان شایعتر از مردان گزارش میشود. زنان همچنین بیشتر مستعد عوارض ناشی از داروهای قلبی هستند و ممکن است علائم متفاوتی را تجربه کنند. در حالی که مردان معمولاً درد قفسه سینه کلاسیک را گزارش میکنند، زنان ممکن است علائم مبهمتری مانند خستگی شدید، تنگی نفس خفیف یا سوءهاضمه داشته باشند که منجر به تأخیر در تشخیص میشود.
تفاوتهای فیزیولوژیک نیز نقش دارند. بطن چپ قلب زنان در پاسخ به فشار ناشی از تنگی آئورت تمایل دارد ضخیمتر شود و محفظه آن کوچک بماند، در حالی که در مردان بطن تمایل به گشاد شدن دارد. این تفاوت باعث میشود که جراحی تعویض دریچه در زنان گاهی به دلیل کوچک بودن فضای ریشه آئورت چالشبرانگیزتر باشد و نیاز به دریچههای سایز کوچکتر یا تکنیکهای خاص جراحی داشته باشد.
تأثیرات هورمونی و دوران بارداری نیز مختص زنان است. بارداری فشار همودینامیک عظیمی بر سیستم قلبی عروقی وارد میکند و میتواند بیماری دریچهای که قبلاً بدون علامت بوده را آشکار کند. همچنین، زنان مبتلا به بیماریهای دریچهای که قصد بارداری دارند، با چالشهای بزرگی در انتخاب نوع دریچه مصنوعی (مکانیکی یا بیولوژیکی) و مدیریت داروهای ضدانعقاد روبرو هستند که مردان با آن مواجه نیستند. این پیچیدگیها نیازمند رویکرد درمانی اختصاصی و چندرشتهای برای زنان است.
علت ابتلا به بیماریهای دریچهای قلب
علل ابتلا به بیماریهای دریچهای را میتوان به دو دسته کلی مادرزادی (Congenital) و اکتسابی (Acquired) تقسیم کرد. در علل مادرزادی، فرد با نقص ساختاری در دریچه متولد میشود. شایعترین ناهنجاری مادرزادی قلب، دریچه آئورت دو لتی (Bicuspid) است. در حالت طبیعی دریچه آئورت سه لت دارد، اما در این افراد دو لت وجود دارد که باعث میشود دریچه زودتر از موعد دچار فرسودگی و تنگی شود. ناهنجاریهای دیگر میتواند شامل تنگی مادرزادی دریچه ریوی یا مشکلات دریچه میترال باشد. ژنتیک نقش مهمی در این موارد دارد و اغلب در خانوادهها دیده میشود.
در دسته علل اکتسابی، تب روماتیسمی یکی از مهمترین علل جهانی است، هرچند در کشورهای توسعه یافته کاهش یافته است. همانطور که گفته شد، عفونت استرپتوکوکی درمان نشده گلو باعث واکنش خودایمنی میشود که سالها بعد دریچهها (به خصوص میترال و آئورت) را دفرمه و فیبروزه میکند. در کشورهای صنعتی، علت اصلی بیماریهای دریچهای “دژنراسیون” یا فرسودگی ناشی از سن است. با افزایش سن، کلسیم روی لتهای دریچه رسوب میکند و باعث سفتی و کاهش تحرک آنها میشود (تنگی آئورت کلسیفیک).
عفونت لایه داخلی قلب یا اندوکاردیت عفونی علت مهم دیگری است. باکتریهایی که وارد جریان خون میشوند (مثلاً از طریق تزریق آلوده یا جراحی دندان) میتوانند روی دریچهها بنشینند و آبسههایی ایجاد کنند که باعث سوراخ شدن یا تخریب شدید دریچه میشود. این وضعیت معمولاً باعث نارسایی حاد و شدید دریچه میشود و اغلب نیازمند جراحی فوری است.
سایر بیماریهای قلبی نیز میتوانند به دریچهها آسیب بزنند. سکته قلبی (حمله قلبی) میتواند به عضلات نگهدارنده دریچه میترال آسیب برساند و باعث پارگی آنها و نارسایی ناگهانی دریچه شود. همچنین نارسایی قلبی و کاردیومیوپاتی (بیماری ماهیچه قلب) که باعث بزرگ شدن قلب میشوند، میتوانند حلقههای دریچهها را گشاد کنند و باعث شوند لتهای دریچه به هم نرسند (نارسایی عملکردی)، حتی اگر خودِ دریچه سالم باشد. بیماریهای بافت همبند مانند سندرم مارفان نیز باعث ضعیف شدن بافت آئورت و دریچهها شده و خطر نارسایی را افزایش میدهند. پرتودرمانی (رادیوتراپی) قفسه سینه برای درمان سرطان در گذشته نیز میتواند سالها بعد باعث ضخیم شدن دریچهها شود.
درمان دارویی بیماریهای دریچهای قلب
باید به صراحت گفت که هیچ دارویی وجود ندارد که بتواند دریچه خراب را ترمیم کند یا تنگی آن را باز کند. مشکلات دریچهای اساساً مشکلات مکانیکی هستند و داروها نمیتوانند ساختار فیزیکی دریچه را تغییر دهند. با این حال، درمان دارویی نقش بسیار حیاتی در مدیریت علائم، جلوگیری از بدتر شدن وضعیت قلب و پیشگیری از عوارض ایفا میکند. هدف اصلی داروها، کاهش بار کاری قلب و کنترل جریان خون است.
یکی از پرکاربردترین دستههای دارویی، دیورتیکها (قرصهای ادرارآور) مانند فوروزماید یا هیدروکلروتیازید هستند. این داروها با دفع آب و نمک اضافی از بدن، حجم خون را کاهش میدهند. این کار باعث میشود فشار کمتری به قلب وارد شود و تجمع مایع در ریهها و پاها کاهش یابد، که مستقیماً تنگی نفس و تورم را بهبود میبخشد. کنترل فشار خون نیز بسیار مهم است؛ داروهایی مانند مهارکنندههای ACE (مانند کاپتوپریل، انالاپریل) یا مسدودکنندههای گیرنده آنژیوتانسین (مانند لوزارتان) با گشاد کردن رگها، فشار را از روی قلب برمیدارند و پمپاژ خون را تسهیل میکنند، به ویژه در نارسایی دریچه آئورت و میترال.
کنترل ضربان قلب نیز اهمیت دارد. در بیماریهایی مانند تنگی میترال، ضربان قلب بالا میتواند پر شدن قلب را مختل کند. داروهای مسدودکننده بتا (بتابلاکرها) مانند متوپرولول یا آتنولول، ضربان قلب را کند میکنند و به قلب فرصت بیشتری برای پر شدن میدهند و همچنین از بروز آریتمیها جلوگیری میکنند. دیگوکسین نیز داروی قدیمیتری است که برای تقویت قدرت انقباضی قلب و کنترل ریتم در فیبریلاسیون دهلیزی استفاده میشود.
حیاتیترین بخش درمان دارویی برای برخی بیماران، داروهای ضدانعقاد (رقیقکننده خون) است. بیمارانی که دریچه مصنوعی مکانیکی دارند یا دچار فیبریلاسیون دهلیزی ناشی از بیماری دریچهای هستند، در معرض خطر بسیار بالای تشکیل لخته خون و سکته مغزی قرار دارند. داروی وارفارین استاندارد قدیمی برای این بیماران است که نیاز به آزمایش خون منظم (PT/INR) برای تنظیم دوز دارد. داروهای جدیدتر (NOACs) نیز وجود دارند که برای برخی بیماران (اما نه کسانی که دریچه مکانیکی دارند) قابل استفادهاند. مصرف دقیق و منظم این داروها مرز بین زندگی و مرگ (یا ناتوانی ناشی از سکته) است.
درمان خانگی بیماریهای دریچهای قلب
درمانهای خانگی برای بیماریهای دریچهای قلب به معنای جایگزینی برای درمان پزشکی نیستند، بلکه اصلاحاتی در سبک زندگی هستند که به مدیریت بیماری کمک میکنند. یکی از مهمترین اقدامات، پایش روزانه وزن است. بیماران مبتلا به نارسایی قلبی ناشی از مشکل دریچه، باید هر روز صبح ناشتا خود را وزن کنند. افزایش وزن ناگهانی (مثلاً ۱ کیلوگرم در یک روز یا ۲ کیلوگرم در هفته) اغلب اولین نشانه تجمع آب در بدن است، حتی قبل از اینکه تورم پاها ظاهر شود. اطلاع دادن این موضوع به پزشک میتواند از بستری شدن در بیمارستان پیشگیری کند.
مدیریت فعالیت بدنی نیز بخشی از مراقبت خانگی است. بیماران باید تعادلی بین استراحت و فعالیت پیدا کنند. ورزشهای سنگین ایزومتریک (مانند وزنهبرداری سنگین) که فشار خون را ناگهان بالا میبرند، برای بسیاری از بیماران دریچهای مضر هستند. در عوض، پیادهروی ملایم و مداوم توصیه میشود. یادگیری تکنیکهای مدیریت استرس مانند مدیتیشن یا تنفس عمیق نیز مفید است، زیرا استرس باعث افزایش ضربان قلب و فشار خون میشود که بار دریچهها را زیاد میکند.
بهداشت خواب نیز مهم است. بیمارانی که دچار تنگی نفس شبانه هستند، میتوانند با بالا آوردن سر تخت یا استفاده از بالشهای اضافی، فشار وارد بر ریهها را کاهش دهند و خواب بهتری داشته باشند. همچنین، مراقبت دقیق از هرگونه زخم یا بریدگی روی پوست و مراجعه سریع به پزشک در صورت بروز علائم عفونت (تب و لرز)، برای پیشگیری از اندوکاردیت (عفونت دریچه) ضروری است. اجتناب از محیطهای بسیار گرم یا بسیار سرد نیز توصیه میشود، زیرا دمای افراطی بار کاری قلب را افزایش میدهد.
ترک کامل الکل و سیگار از واجبات درمان خانگی است. الکل میتواند عضله قلب را ضعیف کند و باعث آریتمی شود، و سیگار باعث تنگی عروق و کاهش اکسیژنرسانی میشود. حمایت عاطفی خانواده و ایجاد محیطی آرام در خانه، به بیمار کمک میکند تا با اضطراب ناشی از بیماری مزمن کنار بیاید و پایبندی بهتری به درمان دارویی داشته باشد.
رژیم غذایی مناسب برای بیماریهای دریچهای قلب
رژیم غذایی نقش مستقیمی در مدیریت علائم و جلوگیری از پیشرفت عوارض دارد. قانون طلایی و مهمترین اصل تغذیهای برای این بیماران، رژیم کمنمک (Low Sodium) است. سدیم (نمک) باعث میشود بدن آب را نگه دارد. در بیماری که قلبش در پمپاژ مشکل دارد، این آب اضافی مستقیماً به ریهها و پاها میرود و وضعیت را بحرانی میکند. بیماران باید مصرف نمک را به شدت محدود کنند (معمولاً کمتر از ۲۰۰۰ یا ۱۵۰۰ میلیگرم در روز). این به معنای حذف نمکدان از سفره و پرهیز از غذاهای فرآوری شده، کنسروها، فستفودها، سوسیس و کالباس و تنقلات شور است. استفاده از ادویههای گیاهی، آبلیمو و آبغوره جایگزینهای خوبی برای طعمدهی هستند.
برای بیمارانی که داروی وارفارین مصرف میکنند، ثبات در مصرف ویتامین K بسیار حیاتی است. ویتامین K اثر وارفارین را خنثی میکند و خون را لخته میکند. این ویتامین به وفور در سبزیجات برگ سبز تیره مانند کاهو، اسفناج، کلم بروکلی و کلم پیچ وجود دارد. نکته مهم این نیست که این سبزیجات حذف شوند (چون برای قلب مفیدند)، بلکه باید میزان مصرف آنها ثابت و روزانه باشد. تغییر ناگهانی در مصرف سبزیجات (مثلاً یک هفته خوردن زیاد و هفته بعد نخوردن) باعث نوسان خطرناک در غلظت خون میشود.
رژیم غذایی دوستدار قلب شامل چربیهای سالم (مانند روغن زیتون، آجیل خام، ماهیهای چرب حاوی امگا-۳) و محدودیت چربیهای اشباع و ترانس است. کنترل کلسترول خون برای جلوگیری از رسوب بیشتر روی دریچهها ضروری است. میوهها و سبزیجات رنگارنگ به دلیل داشتن آنتیاکسیدانها به سلامت عروق کمک میکنند. مصرف غلات کامل (نان سبوسدار، برنج قهوهای) به جای کربوهیدراتهای ساده توصیه میشود.
مایعات نیز باید مدیریت شوند. در مراحل پیشرفته بیماری، پزشک ممکن است محدودیت مصرف مایعات (مثلاً حداکثر ۱.۵ لیتر در روز شامل آب، چای، سوپ و…) را تجویز کند تا از بار اضافی بر قلب جلوگیری شود. قهوه و کافئین در حد متعادل معمولاً بیخطر هستند، مگر اینکه باعث تپش قلب در بیمار شوند. الکل باید به طور کامل حذف شود زیرا میتواند با داروها تداخل داشته باشد و مستقیماً به سلولهای قلبی آسیب بزند.
عوارض و خطرات بیماریهای دریچهای قلب
اگر بیماریهای دریچهای درمان نشوند، زنجیرهای از عوارض خطرناک را ایجاد میکنند که میتواند منجر به ناتوانی دائم یا مرگ شود. نارسایی قلبی (Heart Failure) شایعترین عارضه نهایی است. وقتی دریچهها درست کار نمیکنند، قلب برای مدت طولانی تحت فشار کار میکند، دیوارههایش ضخیم یا نازک میشوند و در نهایت قدرت پمپاژ خود را از دست میدهند. این وضعیت باعث تنگی نفس دائمی، خستگی شدید و تجمع مایع در بدن میشود و کیفیت زندگی را به شدت کاهش میدهد.
سکته مغزی (Stroke) یک خطر جدی دیگر است. این خطر به دو دلیل ایجاد میشود: اول، بیماریهای دریچهای (به خصوص میترال) اغلب باعث آریتمی فیبریلاسیون دهلیزی میشوند که در آن خون در دهلیز لخته میشود. دوم، تکههایی از کلسیم دریچه یا تودههای عفونی (در اندوکاردیت) میتوانند کنده شده و به مغز بروند. سکته مغزی ناشی از این آمبولیها معمولاً شدید و وسیع است.
آریتمیهای قلبی، به ویژه فیبریلاسیون دهلیزی (AFib)، بسیار شایع هستند. بزرگ شدن حفرههای دهلیز قلب در اثر پسزدن خون، سیستم الکتریکی قلب را مختل میکند. آریتمی نه تنها باعث تپش قلب و ناراحتی میشود، بلکه بازده قلب را بیشتر کاهش میدهد و خطر لخته شدن خون را بالا میبرد.
اندوکاردیت عفونی (عفونت دریچه) هم علت بیماری دریچهای است و هم عارضه آن. دریچههای آسیبدیده یا مصنوعی مستعد جذب باکتری هستند. این عفونت میتواند دریچه را تخریب کند، باعث آبسه در قلب شود و عفونت را به سایر اعضای بدن (کلیه، طحال، مغز) بفرستد.
فشار خون ریوی (Pulmonary Hypertension) عارضه دیگری است که اغلب نادیده گرفته میشود. فشار بالای خون در سمت چپ قلب به عروق ریه منتقل میشود و باعث افزایش فشار در شریانهای ریوی میگردد. اگر این وضعیت طولانی شود، عروق ریه تغییر ساختار میدهند و آسیب غیرقابل برگشتی ایجاد میشود که حتی پس از تعویض دریچه نیز بهبود نمییابد و منجر به نارسایی سمت راست قلب میشود. مرگ ناگهانی قلبی نیز متأسفانه در برخی موارد شدید و بدون علامت (به ویژه در تنگی شدید آئورت) ممکن است رخ دهد.
بیماریهای دریچهای قلب در کودکان و در دوران بارداری
در کودکان، بیماری دریچهای تقریباً همیشه مادرزادی است. تنگی دریچه ریوی و آئورت شایعترینها هستند. علائم در نوزادان شامل کبودی (سیانوز)، تنفس سریع و خستگی هنگام شیر خوردن است. چالش اصلی در کودکان، رشد آنهاست. دریچههای مصنوعی با رشد کودک بزرگ نمیشوند، بنابراین کودکی که نیاز به تعویض دریچه دارد، ممکن است در طول دوران رشد خود به چندین عمل جراحی نیاز داشته باشد تا دریچه بزرگتری جایگزین شود. پزشکان سعی میکنند تا حد امکان دریچه خود کودک را با روشهای بالونی (والولوپلاستی) باز کنند یا ترمیم نمایند تا عمل تعویض را به تعویق بیندازند.
در دوران بارداری، فیزیولوژی بدن مادر تغییرات عظیمی میکند. حجم خون تا ۵۰ درصد افزایش مییابد و ضربان قلب بالا میرود. قلبی که دریچه معیوب دارد (به خصوص تنگی میترال یا آئورت) نمیتواند این حجم اضافه را تحمل کند. این میتواند منجر به نارسایی قلبی ناگهانی و ادم ریوی در مادر شود. زنانی که بیماری دریچهای شناخته شده دارند، باید حتماً قبل از بارداری با متخصص قلب مشورت کنند و در صورت نیاز، دریچه را قبل از بارداری ترمیم کنند.
بزرگترین چالش در بارداری، مربوط به زنانی است که دریچه مصنوعی مکانیکی دارند و باید وارفارین مصرف کنند. وارفارین میتواند باعث ناهنجاریهای جنینی (تراتوژن) شود، به خصوص در سه ماهه اول. از طرفی، قطع وارفارین خطر لخته شدن دریچه و مرگ مادر را به همراه دارد. مدیریت این بیماران بسیار پیچیده است و اغلب نیاز به تغییر دارو به هپارین تزریقی در دورههای خاصی از بارداری و پایش دقیق و مکرر دارد. زایمان این مادران نیز باید در مراکز مجهز و با حضور تیم قلب و زنان انجام شود تا از فشار بیش از حد به قلب در حین زایمان جلوگیری گردد.
طول درمان بیماریهای دریچهای قلب چقدر است
بیماری دریچهای قلب، در اکثر موارد، یک شرایط مزمن و مادامالعمر است. حتی اگر بیمار تحت عمل جراحی موفقیتآمیز قرار گیرد، این به معنای “درمان قطعی” و خداحافظی با پزشک نیست، بلکه به معنای تبدیل شدن بیماری به یک وضعیت مدیریت شده است. اگر دریچه ترمیم شده باشد، احتمال بازگشت بیماری در طولانی مدت وجود دارد. اگر دریچه تعویض شده باشد، خودِ پروتز (دریچه مصنوعی) نیاز به مراقبت دارد.
دریچههای بیولوژیکی (بافتی) طول عمری حدود ۱۰ تا ۱۵ سال (گاهی تا ۲۰ سال) دارند و پس از آن به دلیل رسوب کلسیم و فرسودگی، نیاز به تعویض مجدد پیدا میکنند. این بدان معناست که بیماران جوانتر که دریچه بافتی میگیرند، قطعاً در آینده به عملهای دیگری نیاز خواهند داشت. دریچههای مکانیکی اگرچه از نظر تئوری مادامالعمر هستند و خراب نمیشوند، اما بیمار را ملزم به مصرف مادامالعمر داروی ضدانعقاد و انجام آزمایش خون ماهانه میکنند.
بنابراین، “طول درمان” برابر با “طول عمر” بیمار است. بیماران باید تا آخر عمر ویزیتهای منظم (معمولاً سالانه) با متخصص قلب داشته باشند و اکوکاردیوگرافی انجام دهند تا عملکرد دریچه و قلب بررسی شود. پیشگیری از اندوکاردیت (بهداشت دندان) نیز یک تعهد همیشگی است. با این حال، با مدیریت صحیح، اکثر بیماران میتوانند طول عمری طبیعی و کیفیتی عالی از زندگی داشته باشند و بیماری مانع فعالیتهای روزمره آنها نشود.
انواع دریچههای مصنوعی قلب: مکانیکی در برابر بیولوژیکی
یکی از مهمترین تصمیماتی که بیمار و جراح با آن روبرو میشوند، انتخاب نوع دریچه مصنوعی است. این انتخاب بر اساس سن بیمار، سبک زندگی و توانایی مصرف داروهای رقیقکننده خون انجام میشود.
دریچههای مکانیکی (Mechanical Valves):
این دریچهها از مواد بسیار مقاوم مانند کربن پیرولیتیک و تیتانیوم ساخته میشوند. مزیت اصلی آنها دوام فوقالعاده است؛ آنها تقریباً هرگز خراب نمیشوند و برای تمام عمر بیمار کار میکنند. اما عیب بزرگ آنها این است که سطح آنها میتواند باعث لخته شدن خون شود. بنابراین، بیمار باید تا پایان عمر داروی قوی ضدانعقاد (مانند وارفارین) مصرف کند. مصرف وارفارین محدودیتهای غذایی دارد و خطر خونریزی را در صورت جراحت افزایش میدهد. همچنین این دریچهها صدای “کلیک” خفیفی دارند که برخی بیماران آن را میشنوند. این دریچهها معمولاً برای بیماران جوانتر (زیر ۶۰ یا ۶۵ سال) پیشنهاد میشوند تا از نیاز به عمل مجدد جلوگیری شود.
دریچههای بیولوژیکی یا بافتی (Bioprosthetic Valves):
این دریچهها از بافت دریچه قلب خوک، پرده دور قلب گاو (پریکارد) یا بافت انسانی ساخته میشوند. مزیت بزرگ آنها این است که بسیار شبیه بافت طبیعی بدن عمل میکنند و معمولاً نیاز به مصرف طولانیمدت داروهای ضدانعقاد ندارند (مگر اینکه دلیل دیگری وجود داشته باشد). این باعث میشود بیمار سبک زندگی آزادتری داشته باشد و خطر خونریزی کمتر باشد. اما عیب آنها طول عمر محدود است (به طور متوسط ۱۰ تا ۱۵ سال). با گذشت زمان، این دریچهها دچار رسوب کلسیم و تخریب میشوند و نیاز به تعویض دارند. این دریچهها معمولاً برای بیماران مسنتر (بالای ۶۵ یا ۷۰ سال) که تحمل عمل مجدد را ندارند یا کسانی که نمیتوانند وارفارین مصرف کنند (مانند زنان جوانی که قصد بارداری دارند) ترجیح داده میشوند.
تکنولوژیهای جدید مانند TAVR (کاشت دریچه از طریق کاتتر) عمدتاً از دریچههای بیولوژیکی استفاده میکنند که روی یک استنت فلزی تاشو سوار شدهاند. انتخاب بین این دو نوع، یک تصمیم مشترک بین پزشک و بیمار است که باید با در نظر گرفتن تمام جوانب زندگی فرد گرفته شود.
جمعبندی
بیماریهای دریچهای قلب طیف وسیعی از اختلالات عملکردی در دریچههای میترال، آئورت، تریکوسپید و ریوی هستند که به صورت تنگی (Stenosis) یا نارسایی (Regurgitation) بروز میکنند. این بیماریها میتوانند ناشی از عواملی همچون تب روماتیسمی، افزایش سن، رسوب کلسیم و نقایص مادرزادی باشند. تشخیص دقیق این بیماریها متکی بر معاینه بالینی (شنیدن صدای قلب) و استفاده از تکنولوژی اکوکاردیوگرافی است. اگرچه داروها به مدیریت علائم و جلوگیری از نارسایی قلبی کمک میکنند، اما درمان قطعی در موارد شدید اغلب شامل جراحی ترمیم یا تعویض دریچه (با انواع مکانیکی یا بیولوژیکی) و یا روشهای کمتهاجمی مانند TAVR است. بیتوجهی به این بیماریها میتواند منجر به عوارض جبرانناپذیری مانند سکته مغزی و نارسایی قلبی شود، اما با تشخیص به موقع و پیگیری مادامالعمر، بیماران میتوانند زندگی فعال و سالمی داشته باشند.

