بیماریهای عروق کرونر
قلب انسان، این موتور خستگیناپذیر بدن، برای اینکه بتواند در هر دقیقه دهها بار بتپد و خون را به تمام سلولها برساند، خودش نیاز به سوخترسانی مداوم دارد. این سوخت که همان خون پر از اکسیژن و مواد مغذی است، توسط شبکهای از رگهای ظریف و حیاتی به نام “عروق کرونر” به ماهیچه قلب میرسد. بیماری عروق کرونر زمانی رخ میدهد که این لولههای سوخترسان دچار گرفتگی، تنگی یا آسیب شوند. تصور کنید شلنگ آبی که باغچه را آبیاری میکند، به مرور زمان با رسوب املاح و گلولای بسته شود؛ در این صورت آب کافی به گیاهان نمیرسد و آنها پژمرده میشوند. دقیقاً همین اتفاق برای سلولهای قلب میافتد.



بیماریهای عروق کرونر (Coronary Artery Disease – CAD): راهنمای جامع شناخت، علائم و درمان
این بیماری که شایعترین نوع بیماری قلبی در سراسر جهان است، قاتل شماره یک انسان در قرن حاضر محسوب میشود. فرآیند ایجاد این بیماری معمولاً یکشبه اتفاق نمیافتد، بلکه حاصل سالها و دههها تجمع چربی، کلسترول و مواد دیگر در دیواره داخلی رگهاست. این تجمع که به آن “پلاک” میگویند، باعث سفت و تنگ شدن رگها میشود و جریان خون به قلب را کاهش میدهد. زمانی که قلب تحت فشار است (مثلاً هنگام دویدن یا استرس)، به اکسیژن بیشتری نیاز دارد، اما رگهای تنگ نمیتوانند این نیاز را برآورده کنند و اینجاست که علائم بیماری ظاهر میشود. درک عمیق این بیماری، از نحوه شروع تا روشهای پیشرفته درمان، اولین و مهمترین گام برای محافظت از خود و عزیزانمان است. در ادامه به کالبدشکافی کامل این معضل جهانی میپردازیم.
اسمهای دیگر بیماری و اصطلاحات پزشکی مرتبط
در دنیای پزشکی و ادبیات سلامت، بیماری عروق کرونر با نامهای متعددی شناخته میشود که گاهی باعث سردرگمی بیماران میشود. شناخت این نامها کمک میکند تا درک بهتری از گزارشهای پزشکی داشته باشید. رایجترین نام لاتین آن Coronary Artery Disease است که به اختصار CAD نامیده میشود. این نام مستقیماً به آناتومی رگهای درگیر اشاره دارد. نام دیگری که بسیار پرکاربرد است، “بیماری ایسکمیک قلب” (Ischemic Heart Disease) است. واژه “ایسکمی” به معنای کاهش خونرسانی به یک بافت است. وقتی پزشکان از این نام استفاده میکنند، بر پیامد اصلی بیماری یعنی نرسیدن خون کافی به عضله قلب تمرکز دارند.
اصطلاح رایج دیگر، “بیماری قلبی عروقی” (Coronary Heart Disease – CHD) است که گاهی به جای CAD استفاده میشود، هرچند CHD معنای وسیعتری دارد. در زبان فارسی، واژههایی مانند “تصلب شرایین” یا “آترواسکلروز” (Atherosclerosis) نیز شنیده میشود. البته آترواسکلروز نام خودِ بیماری نیست، بلکه نام فرآیندی است که منجر به بیماری میشود (همان سفت شدن رگها). همچنین اصطلاح عامیانه “گرفتگی رگهای قلب” دقیقترین توصیف غیرپزشکی برای این وضعیت است. در برخی گزارشهای تخصصی ممکن است با واژه “سندرم حاد کرونری” (ACS) مواجه شوید؛ این اصطلاح برای وضعیتهای اورژانسی این بیماری مانند سکته قلبی یا آنژین ناپایدار به کار میرود. دانستن این تفاوتهای ظریف زبانی به بیمار کمک میکند تا بداند تمام این عناوین به یک مشکل واحد اشاره دارند: اختلال در سیستم لولهکشی خونرسان به قلب.
علائم و نشانههای بیماری عروق کرونر
بیماری عروق کرونر اغلب “بیماری خاموش” نامیده میشود، زیرا ممکن است سالها پیشرفت کند بدون اینکه فرد کوچکترین علامتی حس کند. اما زمانی که گرفتگی رگها به حد بحرانی برسد، علائم ظاهر میشوند. شایعترین و بارزترین علامت، درد قفسه سینه یا آنژین صدری است. این درد معمولاً به صورت یک درد تیز و سوزنسوزن توصیف نمیشود، بلکه بیماران آن را به صورت احساس فشار، سنگینی، فشردگی یا سوزش در مرکز یا سمت چپ قفسه سینه توصیف میکنند. بسیاری از بیماران میگویند: “انگار یک فیل روی سینهام نشسته است”. این درد معمولاً با فعالیت فیزیکی یا هیجان شروع میشود و با استراحت از بین میرود.

اما علائم همیشه محدود به قفسه سینه نیست. درد ناشی از قلب میتواند به شانهها، بازوها (به خصوص دست چپ)، گردن، فک و حتی پشت بین دو کتف تیر بکشد. تنگی نفس یکی دیگر از نشانههای کلیدی است؛ اگر فردی قبلاً میتوانست به راحتی از پلهها بالا برود اما اکنون در نیمه راه نفس کم میآورد، باید به گرفتگی عروق شک کند. در برخی افراد، نشانهها بسیار گولزننده هستند؛ مثلاً احساس تهوع، سوءهاضمه یا درد معده که با مشکلات گوارشی اشتباه گرفته میشود. عرق سرد ناگهانی، سرگیجه و ضعف شدید بیدلیل نیز میتوانند هشدارهای قلب باشند. نکته بسیار مهم این است که شدت درد لزوماً با شدت گرفتگی رگ ارتباط ندارد؛ گاهی یک گرفتگی شدید درد کمی دارد و برعکس. تشخیص تفاوت بین خستگی معمولی و خستگی ناشی از نارسایی خونرسانی قلب، کلید نجات جان بیمار است.
علت ابتلا به بیماریهای عروق کرونر
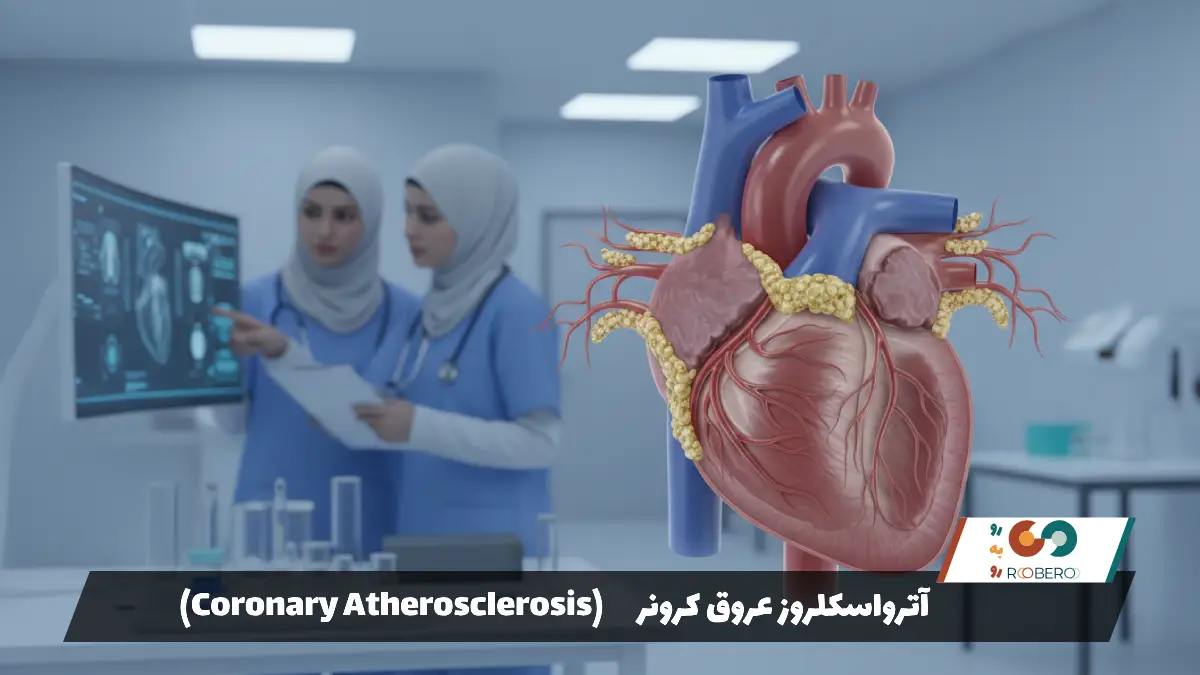
ریشه اصلی بیماری عروق کرونر در فرآیندی به نام آترواسکلروز نهفته است. اما چرا این فرآیند شروع میشود؟ همه چیز از آسیب به لایه داخلی رگها (اندوتلیوم) آغاز میگردد. رگهای سالم مانند لولههایی با سطح داخلی صاف و صیقلی هستند که خون به راحتی در آنها لیز میخورد. عواملی مانند فشار خون بالا، مواد شیمیایی موجود در سیگار و قند خون بالا، خراشهای میکروسکوپی روی این سطح صیقلی ایجاد میکنند. بدن برای ترمیم این خراشها وارد عمل میشود، اما در محیطی که کلسترول بد (LDL) خون بالاست، این فرآیند ترمیم به بیراهه میرود.
کلسترولها، چربیها و کلسیم در محل آسیبدیده رسوب میکنند و تودهای به نام پلاک تشکیل میدهند. به مرور زمان، این پلاک سفت و سخت میشود و فضای داخلی رگ را تنگ میکند. التهاب مزمن در بدن نیز نقش کاتالیزور را بازی میکند و سرعت تشکیل پلاک را افزایش میدهد. عوامل ژنتیکی نیز بیتأثیر نیستند؛ اگر والدین یا خواهر و برادر فردی در سنین پایین دچار سکته قلبی شده باشند، ساختار ژنتیکی او نیز مستعد جذب چربی و تشکیل رسوب است. سبک زندگی کمتحرک، چاقی (به خصوص چاقی شکمی) و استرس مداوم نیز با افزایش فشار خون و التهاب، آتش این بیماری را شعلهورتر میکنند. بنابراین، بیماری عروق کرونر نتیجه تعامل پیچیده بین ژنها، محیط و سبک زندگی ما در طول سالیان دراز است.
نحوه تشخیص بیماری عروق کرونر
پزشکان برای تشخیص گرفتگی عروق کرونر، مانند کارآگاهان عمل میکنند و از سادهترین سرنخها به سمت پیچیدهترین آزمایشها میروند. گام اول همیشه گرفتن شرح حال دقیق و معاینه فیزیکی است. پزشک صدای قلب را گوش میدهد و فشار خون را چک میکند. سپس نوار قلب (ECG) گرفته میشود که فعالیت الکتریکی قلب را ثبت میکند. نوار قلب میتواند نشان دهد که آیا قلب در گذشته دچار سکته شده یا در حال حاضر تحت فشار است، اما نوار قلب در حالت استراحت ممکن است در بسیاری از بیماران نرمال باشد.

برای آشکار کردن مشکلات پنهان، “تست ورزش” انجام میشود. بیمار روی تردمیل میدود تا ضربان قلبش بالا برود؛ در این حالت اگر رگی تنگ باشد، قلب دچار کمبود اکسیژن شده و تغییرات آن در نوار قلب ظاهر میشود. اکوکاردیوگرافی (سونوگرافی قلب) نیز ساختار قلب و قدرت پمپاژ آن را نشان میدهد. اما دقیقترین روش تصویربرداری غیرتهاجمی، سیتی آنژیوگرافی است که تصویری سه بعدی از رگها ارائه میدهد. استاندارد طلایی و نهایی تشخیص، آنژیوگرافی (کاتتریزاسیون) است. در این روش، لولهای باریک از طریق رگ دست یا پا وارد قلب شده و ماده حاجب تزریق میشود تا گرفتگیها با دقت میلیمتری در عکسبرداری با اشعه ایکس مشخص شوند. این روش نه تنها تشخیصی است، بلکه امکان درمان همزمان را نیز فراهم میکند.
تفاوت بیماری عروق کرونر در مردان و زنان
تا سالها تصور میشد که بیماری قلبی یک “بیماری مردانه” است، اما واقعیت این است که زنان به اندازه مردان و حتی گاهی بیشتر در معرض خطر هستند، با این تفاوت که چهره بیماری در زنان متفاوت است. مردان معمولاً علائم کلاسیک مانند درد شدید قفسه سینه (“فیلی روی سینه”) را تجربه میکنند که به دست چپ تیر میکشد. این علائم واضح باعث میشود مردان سریعتر به اورژانس مراجعه کنند و زودتر تشخیص داده شوند. سن ابتلا در مردان نیز معمولاً پایینتر است و خطر از دهه ۴۰ و ۵۰ زندگی به شدت افزایش مییابد.
در زنان، علائم اغلب مبهم و گمراهکننده است. زنان ممکن است به جای درد قفسه سینه، احساس خستگی مفرط، تنگی نفس، تهوع، درد فک یا درد پشت داشته باشند. این علائم “غیر تیپیک” باعث میشود هم خود بیمار و هم گاهی پزشکان، مشکل را به استرس، اضطراب یا مشکلات گوارشی نسبت دهند و زمان طلایی درمان از دست برود. علاوه بر این، هورمون استروژن تا قبل از یائسگی از زنان محافظت میکند، بنابراین سن ابتلا در زنان معمولاً حدود ۱۰ سال دیرتر از مردان (پس از یائسگی) است. همچنین زنان بیشتر مستعد نوعی از بیماری عروق کرونر هستند که در آن رگهای ریز و میکروسکوپی قلب دچار مشکل میشوند (بیماری عروق ریز) که در آنژیوگرافی معمولی ممکن است دیده نشود و تشخیص را دشوارتر کند.
روشهای درمان پزشکی (آنژیوپلاستی و جراحی بایپس)
زمانی که گرفتگی عروق تایید شود، بسته به شدت و محل گرفتگی، استراتژی درمان انتخاب میشود. اگر گرفتگیها محدود و قابل دسترس باشند، روش رایج آنژیوپلاستی (Angioplasty) یا همان بالون زدن و فنر گذاری است. این عمل معمولاً بلافاصله پس از آنژیوگرافی انجام میشود. پزشک یک کاتتر که نوک آن یک بالون کوچک دارد را به محل تنگی رگ میفرستد. بالون باد میشود و پلاکهای چربی را به دیواره رگ میفشارد تا راه باز شود. سپس برای جلوگیری از بسته شدن مجدد، یک توری فلزی کوچک به نام “استنت” (Stent) یا فنر در آنجا کار گذاشته میشود که رگ را باز نگه میدارد. این روش کمتهاجمی است و بیمار معمولاً فردای عمل مرخص میشود.
اما اگر گرفتگیها متعدد باشند، رگ اصلی سمت چپ درگیر باشد، یا بیمار دیابت پیشرفته داشته باشد، جراحی قلب باز یا بایپس عروق کرونر (CABG) گزینه بهتری است. در این جراحی سنگین اما نجاتبخش، جراح قفسه سینه را باز میکند و با استفاده از رگهای برداشته شده از پا یا سینه بیمار، یک مسیر انحرافی یا “میانبر” در اطراف رگ مسدود شده ایجاد میکند. خون از طریق این مسیر جدید (گرافت) گرفتگی را دور میزند و به عضله قلب میرسد. انتخاب بین فنر و جراحی باز یک تصمیم پیچیده است که توسط “تیم قلب” (شامل متخصص قلب و جراح قلب) بر اساس شرایط اختصاصی هر بیمار گرفته میشود.
درمان دارویی بیماری عروق کرونر
داروها سنگ بنای مدیریت بیماری عروق کرونر هستند و حتی پس از جراحی یا فنرگذاری نیز باید تا پایان عمر مصرف شوند. هدف داروها کاهش بار کاری قلب، جلوگیری از تشکیل لخته و متوقف کردن پیشرفت پلاکهاست. یکی از مهمترین گروههای دارویی، “استاتینها” (مانند آتورواستاتین) هستند. این داروها نه تنها کلسترول خون را پایین میآورند، بلکه پلاکهای موجود در رگ را تثبیت کرده و از پاره شدن آنها جلوگیری میکنند.
داروهای ضد پلاکت مانند آسپرین و کلوپیدوگرل (پلاویکس) از چسبیدن پلاکتهای خون به هم و تشکیل لخته روی پلاکهای چربی جلوگیری میکنند؛ این لختهها عامل اصلی سکته قلبی هستند. “بتابلاکرها” (مانند متوپرولول) ضربان قلب و فشار خون را کاهش میدهند تا نیاز قلب به اکسیژن کم شود. “نیتراتها” (مانند زیرزبانی) رگهای قلب را گشاد میکنند تا خون بیشتری جریان یابد و درد قفسه سینه آرام شود. مهارکنندههای ACE نیز به کنترل فشار خون و محافظت از عضله قلب کمک میکنند. هر کدام از این داروها مکانیسم خاصی دارند و قطع خودسرانه آنها میتواند عواقب فاجعهباری مانند سکته قلبی مجدد به همراه داشته باشد.
درمان خانگی و اصلاح سبک زندگی
درمان عروق کرونر بدون تغییر سبک زندگی ناقص است. در واقع، بهترین جراحان دنیا هم نمیتوانند بیماری را درمان کنند اگر بیمار همچنان سیگار بکشد. ترک سیگار مهمترین اقدام خانگی است؛ مواد شیمیایی سیگار مستقیماً دیواره رگها را تخریب میکنند. مدیریت استرس بخش حیاتی دیگر است. استرس مزمن باعث ترشح هورمونهایی میشود که التهاب عروق را تشدید میکنند. تمرینات تنفس عمیق، مدیتیشن، یوگا و گذراندن وقت در طبیعت میتواند مانند دارو عمل کند.
ورزش منظم (با مشورت پزشک) معجزه میکند. پیادهروی روزانه ۳۰ دقیقه باعث ایجاد “رگهای جانبی” طبیعی در قلب میشود؛ یعنی خودِ قلب مسیرهای جدیدی برای خونرسانی میسازد. خواب کافی و باکیفیت نیز برای ترمیم سیستم قلبی عروقی ضروری است. کنترل وزن، بهویژه چربی دور شکم، فشار بر قلب را کاهش میدهد. بیماران باید یاد بگیرند فشار خون و قند خون خود را در خانه پایش کنند. این اقدامات خانگی نه تنها مکمل درمان دارویی هستند، بلکه در بسیاری از موارد میتوانند نیاز به داروها را کاهش دهند و کیفیت زندگی را به طرز چشمگیری بهبود بخشند.
رژیم غذایی مناسب برای بیماری عروق کرونر
تغذیه نقش مستقیمی در سلامت یا بیماری رگهای قلب دارد. رژیم غذایی مدیترانهای به عنوان بهترین الگوی غذایی برای بیماران قلبی شناخته میشود. این رژیم بر مصرف فراوان میوهها، سبزیجات، غلات کامل، حبوبات، آجیل و روغن زیتون تأکید دارد. چربیهای اشباع شده (موجود در گوشت قرمز پرچرب، کره و لبنیات پرچرب) و چربیهای ترانس (موجود در فستفودها و شیرینیهای صنعتی) دشمن اصلی عروق کرونر هستند و باید به شدت محدود شوند.
در عوض، چربیهای غیراشباع و امگا-۳ موجود در ماهیهای چرب (مانند سالمون و قزلآلا)، گردو و تخم کتان، خاصیت ضدالتهابی دارند و از رسوب پلاک جلوگیری میکنند. فیبر موجود در سبزیجات و غلات مانند یک جارو در سیستم گوارش عمل کرده و کلسترول اضافی را قبل از جذب شدن به خون، دفع میکند. کاهش مصرف نمک (سدیم) برای کنترل فشار خون حیاتی است. همچنین قند و شکر که باعث التهاب و دیابت میشوند، باید به حداقل برسند. نوشیدن آب کافی و جایگزین کردن نوشابههای شیرین با آب یا دمنوشهای گیاهی نیز بخشی از استراتژی تغذیهای سالم برای قلب است.
پیشگیری از بیماریهای عروق کرونر
پیشگیری از بیماری عروق کرونر باید از دوران کودکی و نوجوانی آغاز شود، نه در میانسالی. به این رویکرد “پیشگیری اولیه” میگویند. کنترل وزن، فعالیت بدنی منظم و دوری از دخانیات پایههای اصلی پیشگیری هستند. چکاپهای منظم سالانه برای بررسی فشار خون، کلسترول و قند خون به شناسایی عوامل خطر قبل از ایجاد آسیب کمک میکند. بسیاری از افراد تا لحظه سکته قلبی نمیدانند که کلسترول بالا دارند.
برای کسانی که سابقه خانوادگی قوی دارند، غربالگریهای دقیقتر (مانند سیتی اسکن کلسیم قلب) ممکن است لازم باشد. “پیشگیری ثانویه” برای کسانی است که قبلاً دچار گرفتگی عروق شدهاند و میخواهند از سکته یا بدتر شدن بیماری جلوگیری کنند. در این مرحله، مصرف دقیق داروها و شرکت در برنامههای بازتوانی قلبی نقش پیشگیریکننده دارد. مدیریت بیماریهای زمینهای مثل دیابت بسیار مهم است، زیرا دیابت سرعت تخریب عروق را چندین برابر میکند. در واقع، حفظ سلامت رگها یک پروژه مادامالعمر است که نیازمند هوشیاری و مراقبت روزانه میباشد.
عوارض و خطرات بیماری عروق کرونر
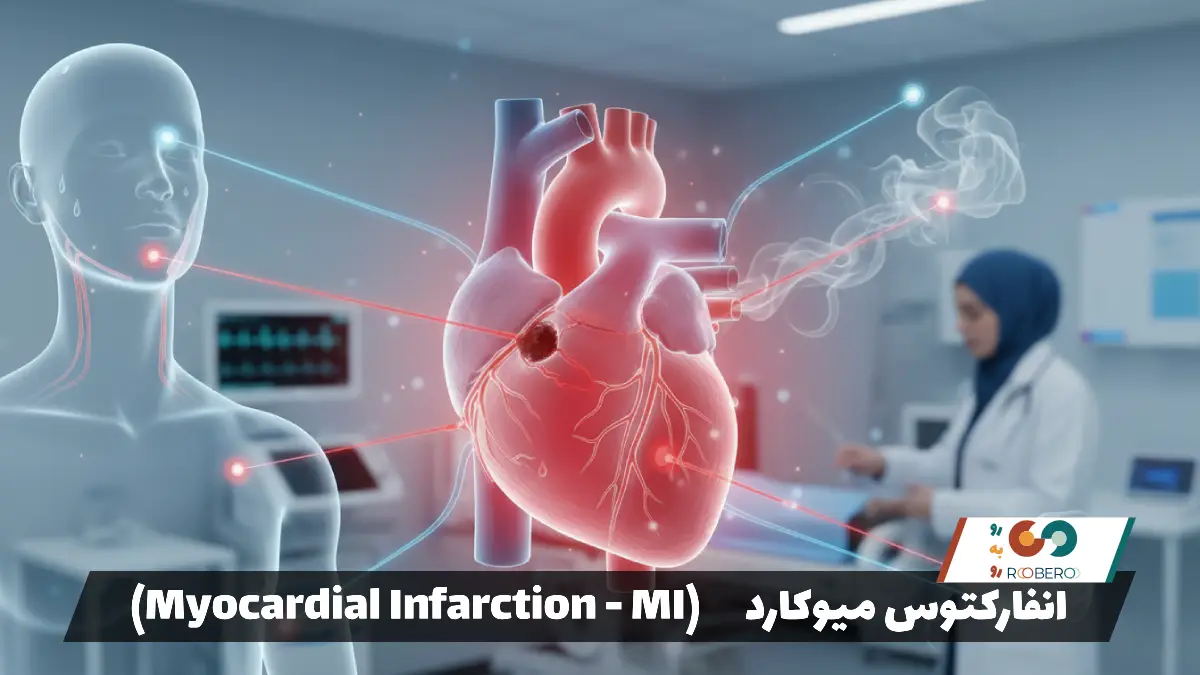
اگر بیماری عروق کرونر درمان یا مدیریت نشود، عواقب آن میتواند ویرانگر باشد. خطرناکترین عارضه، سکته قلبی (انفارکتوس میوکارد) است. این اتفاق زمانی میافتد که یک پلاک پاره شود و لخته خون مسیر رگ را کاملاً مسدود کند. در این حالت بخشی از عضله قلب میمیرد و جایگزین نمیشود. اگر سکته وسیع باشد، میتواند منجر به مرگ ناگهانی شود.
عارضه طولانیمدت و شایع دیگر، نارسایی قلبی است. وقتی عروق کرونر نتوانند اکسیژن کافی برسانند یا بخشی از قلب بر اثر سکتههای کوچک از بین رفته باشد، قلب ضعیف میشود و نمیتواند خون را با قدرت پمپاژ کند. این منجر به تنگی نفس شدید، ورم پاها و خستگی مفرط میشود. آریتمی یا بینظمی ضربان قلب نیز از عوارض شایع است؛ بافت آسیبدیده قلب نمیتواند پیامهای الکتریکی را درست هدایت کند و ممکن است ضربانهای نامنظم و خطرناکی ایجاد شود. آنژین ناپایدار (درد قفسه سینه در حالت استراحت) نیز وضعیتی اورژانسی است که نشان میدهد سکته قلبی قریبالوقوع است. این عوارض نشان میدهند چرا نباید این بیماری را دستکم گرفت.
بیماری عروق کرونر در کودکان و دوران بارداری
بیماری عروق کرونر به شکلی که در بزرگسالان (ناشی از رسوب چربی) دیده میشود، در کودکان بسیار نادر است. با این حال، برخی کودکان با ناهنجاریهای مادرزادی عروق کرونر متولد میشوند که ساختار رگها غیرطبیعی است. همچنین بیماری “کاوازاکی” در کودکان میتواند باعث التهاب و آسیب به عروق کرونر شود که اگر درمان نشود، در بزرگسالی منجر به تنگی عروق میگردد. کودکانی که مبتلا به “هایپرکلسترولمی فامیلی” (کلسترول بالای ژنتیکی) هستند نیز ممکن است از سنین بسیار پایین دچار رسوب پلاک شوند و نیاز به درمان زودهنگام داشته باشند.
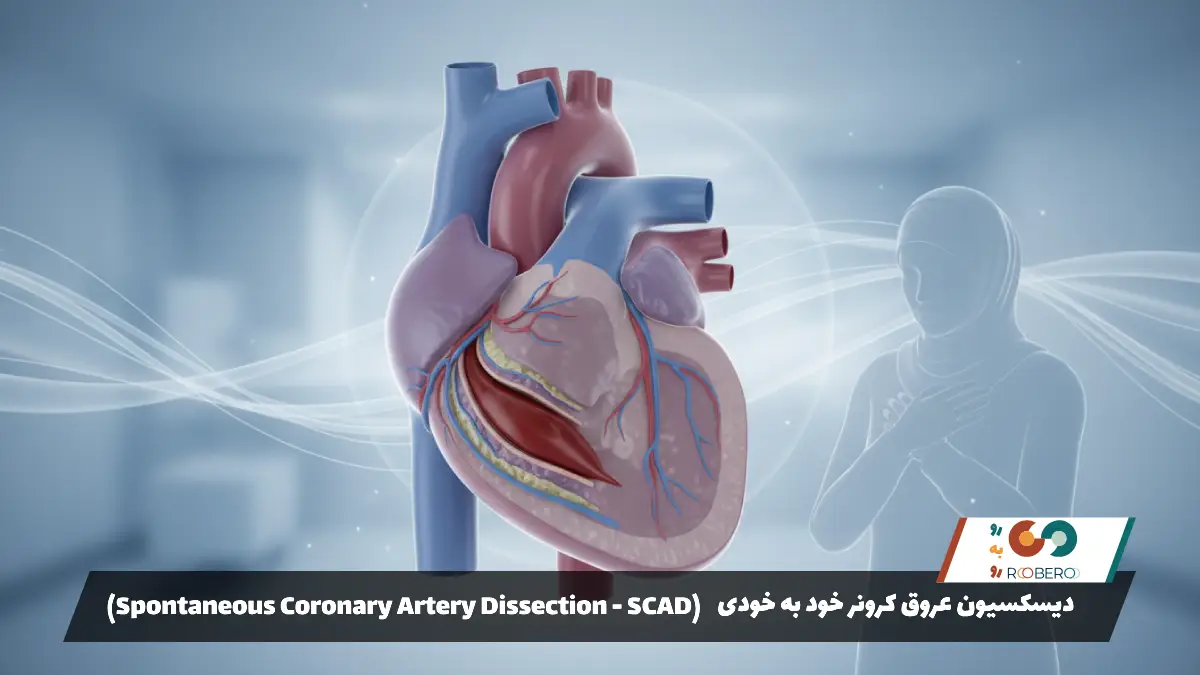
در دوران بارداری، حجم خون مادر و بار کاری قلب تا ۵۰ درصد افزایش مییابد. اگر مادری از قبل تنگی عروق کرونر خفیف و بیعلامت داشته باشد، این فشار مضاعف میتواند باعث آشکار شدن علائم یا حتی سکته قلبی در بارداری شود. همچنین پارگی خودبهخودی عروق کرونر (SCAD) یک پدیده نادر اما خطرناک است که بیشتر در زنان باردار یا تازه زایمان کرده رخ میدهد و علت آن تغییرات هورمونی و تغییرات دیواره رگ است، نه لزوماً رسوب چربی. مدیریت این شرایط نیازمند همکاری دقیق متخصص قلب و زنان است تا سلامت مادر و جنین حفظ شود.
طول درمان و دورنمای بیماری
بیماری عروق کرونر یک بیماری مزمن است، به این معنی که “درمان قطعی” و ریشهکن شدن کامل (مثل یک عفونت که با آنتیبیوتیک خوب میشود) برای آن وجود ندارد. وقتی تشخیص داده شد، بیمار تا پایان عمر با آن همراه است. آنژیوپلاستی یا جراحی بایپس، انسداد را برطرف میکنند اما بیماری زمینهای (تمایل بدن به رسوب پلاک) را از بین نمیبرند.
بنابراین، طول درمان برابر با طول عمر بیمار است. با این حال، دورنمای بیماری برای کسانی که به درمان پایبند هستند، بسیار روشن است. بسیاری از بیماران پس از تشخیص و درمان، دههها زندگی فعال و سالمی دارند. کلید موفقیت، پذیرش بیماری به عنوان بخشی از زندگی و مدیریت روزانه آن است. چکاپهای منظم، مصرف داروها و سبک زندگی سالم میتواند پیشرفت بیماری را متوقف کرده و حتی در برخی موارد با کاهش شدید کلسترول و التهاب، باعث پسرفت نسبی پلاکها شود. در مقابل، انکار بیماری و رها کردن درمان میتواند به سرعت منجر به حوادث ناگوار شود.
نقش بازتوانی قلبی (Cardiac Rehabilitation)
یکی از موثرترین اما کمتر شناختهشدهترین روشهای درمان، “بازتوانی قلبی” است. این یک برنامه نظارت شده پزشکی است که برای کمک به بهبود سلامت قلب افرادی که دچار سکته قلبی شدهاند یا جراحی قلب انجام دادهاند، طراحی شده است. این برنامه شامل سه بخش اصلی است: ورزش تحت نظارت، آموزش تغذیه و حمایت عاطفی.
در جلسات بازتوانی، بیمار با اتصال به دستگاههای مانیتورینگ قلب، ورزش میکند تا مطمئن شود که فشار ایمنی به قلب وارد میشود. متخصصان فیزیولوژی ورزشی به بیمار یاد میدهند که چقدر و با چه شدتی ورزش کند. مشاوران تغذیه برنامه غذایی اختصاصی تنظیم میکنند و روانشناسان به مدیریت افسردگی و اضطراب پس از بیماری کمک میکنند. مطالعات نشان دادهاند کسانی که در دورههای بازتوانی شرکت میکنند، نرخ مرگومیر کمتری دارند، کمتر در بیمارستان بستری میشوند و کیفیت زندگی بالاتری نسبت به کسانی دارند که فقط دارو مصرف میکنند. این برنامه پلی است که بیمار را از وضعیت “بیمار بودن” به زندگی فعال و شاد بازمیگرداند.
جمعبندی
بیماری عروق کرونر (CAD) نتیجه گرفتگی و تنگی رگهای تغذیهکننده قلب به دلیل تجمع پلاکهای چربی است. این بیماری که میتواند سالها بیعلامت باشد، با نشانههایی مانند آنژین صدری (درد و فشار قفسه سینه)، تنگی نفس و خستگی خود را نشان میدهد. تشخیص آن با استفاده از نوار قلب، تست ورزش و آنژیوگرافی قطعی میشود. درمان شامل طیفی از تغییرات سبک زندگی، داروها (مانند استاتینها و آسپرین) و روشهای مداخلهای مانند آنژیوپلاستی (فنرگذاری) یا جراحی بایپس است.
اگرچه این بیماری مزمن است و نیاز به مراقبت مادامالعمر دارد، اما با مدیریت صحیح عوامل خطر (سیگار، فشار خون، کلسترول و دیابت)، بیماران میتوانند از عوارض خطرناکی مانند سکته قلبی پیشگیری کنند و زندگی طولانی و باکیفیتی داشته باشند. آگاهی از تفاوت علائم در زنان و مردان و شروع اقدامات پیشگیرانه از سنین پایین، کلید مبارزه با این قاتل خاموش است. قلب شما ارزشمندترین موتور زندگی شماست؛ مراقبت از لولههای سوخترسان آن را جدی بگیرید.

