بیماری پنومونی نکروزان (Necrotizing Pneumonia)
- پنومونی نکروزان چیست؟ راهنمای جامع علائم، تشخیص و درمان
- پیشگیری از پنومونی نکروزان
- روش های درمان پنومونی نکروزان
- نحوه تشخیص پنومونی نکروزان
- نشانه های بیماری پنومونی نکروزان
- اسم های دیگر بیماری پنومونی نکروزان
- تفاوت بیماری پنومونی نکروزان در مردان و زنان
- علت ابتلا به پنومونی نکروزان
- درمان دارویی پنومونی نکروزان
- درمان خانگی پنومونی نکروزان
- رژیم غذایی مناسب برای پنومونی نکروزان
- عوارض و خطرات پنومونی نکروزان
- پنومونی نکروزان در کودکان و در دوران بارداری
- طول درمان پنومونی نکروزان چقدر است
- نقش جراحی در درمان پنومونی نکروزان
- تأثیر آنفولانزا به عنوان پیشزمینه بیماری
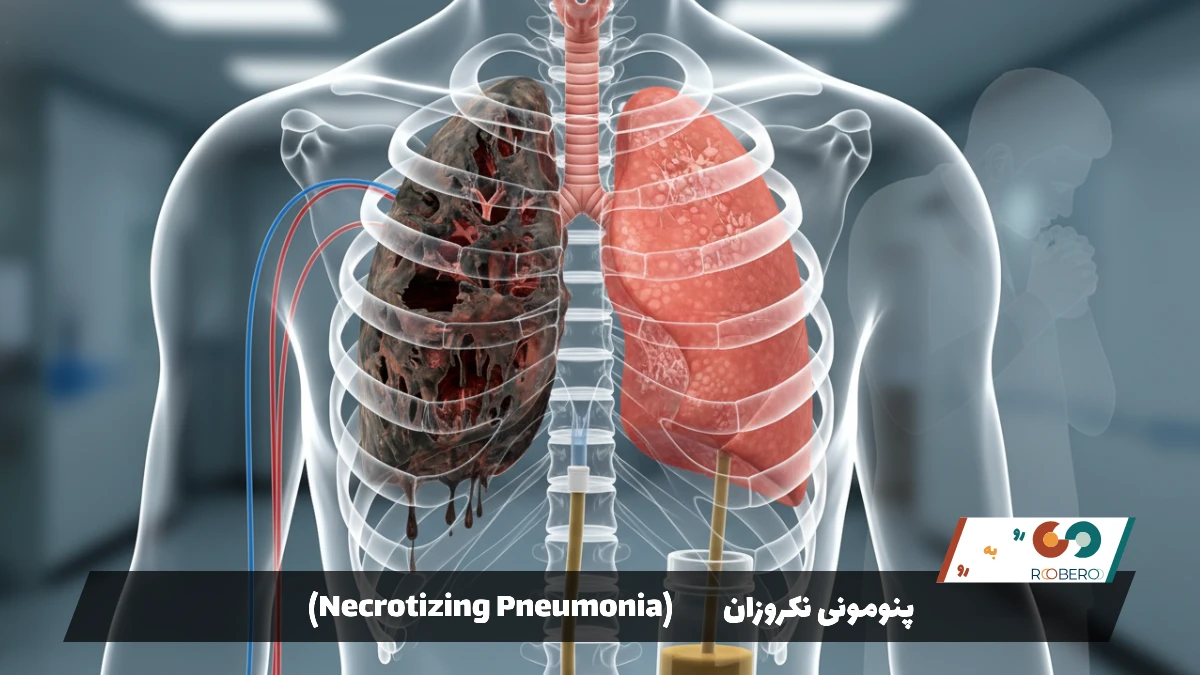
پنومونی نکروزان چیست؟ راهنمای جامع علائم، تشخیص و درمان
پنومونی نکروزان (Necrotizing Pneumonia) یک عارضه نادر اما بسیار شدید از عفونت ریه است که در آن بافت ریه دچار مرگ سلولی (نکروز) میشود. برخلاف ذاتالریه معمولی که تنها باعث التهاب کیسههای هوایی میشود، در این بیماری بافت ریه عملاً تخریب شده و حفرههایی در آن ایجاد میگردد. درک ماهیت این بیماری، شناخت علائم اولیه و اقدام فوری پزشکی، تفاوت بین مرگ و زندگی را رقم میزند. در این مقاله به بررسی دقیق تمام ابعاد این بیماری پیچیده میپردازیم تا به عنوان یک مرجع کامل مورد استفاده قرار گیرد.
پیشگیری از پنومونی نکروزان
پیشگیری از بیماریهای عفونی شدید مانند پنومونی نکروزان، همواره بر پایه تقویت سیستم ایمنی و جلوگیری از ورود عوامل بیماریزا به بدن استوار است. از آنجا که این بیماری معمولاً به عنوان عارضهای از یک پنومونی باکتریایی ساده یا پس از یک دوره آنفولانزا ایجاد میشود، مهمترین گام در پیشگیری، مدیریت صحیح بیماریهای تنفسی اولیه است. واکسیناسیون یکی از اصلیترین ستونهای پیشگیری محسوب میشود. تزریق واکسن آنفولانزا به صورت سالانه و واکسن پنوموکوک (برای باکتری استرپتوکوکوس نومونیا) به ویژه در کودکان و افراد مسن، میتواند خطر ابتلا به عفونتهای اولیهای که منجر به نکروز میشوند را به شدت کاهش دهد.
علاوه بر واکسیناسیون، رعایت بهداشت فردی نقش کلیدی دارد. شستشوی مداوم دستها با آب و صابون، استفاده از ماسک در محیطهای آلوده و دوری از افراد مبتلا به عفونتهای تنفسی، از اصول اولیه است. برای افرادی که سیستم ایمنی ضعیفی دارند، مانند بیماران دیابتی یا کسانی که شیمیدرمانی میشوند، این مراقبتها باید با وسواس بیشتری انجام شود. همچنین، درمان سریع و کامل عفونتهای تنفسی جزئی بسیار حیاتی است؛ نادیده گرفتن یک سرماخوردگی طولانی یا سرفههای خلطدار میتواند فرصت را برای باکتریهای فرصتطلب فراهم کند تا بافت ریه را تخریب کنند.
ترک سیگار و دوری از دود دست دوم نیز عامل مهم دیگری در پیشگیری است. دود سیگار مکانیسمهای دفاعی طبیعی ریه (مانند مژکهای تنفسی) را فلج میکند و باعث میشود باکتریها راحتتر در ریه مستقر شوند. تغذیه سالم، خواب کافی و مدیریت استرس نیز با تقویت سیستم ایمنی کل بدن، مقاومت فرد را در برابر تهاجم باکتریهای مخرب بالا میبرند. در محیطهای بیمارستانی نیز رعایت پروتکلهای کنترل عفونت برای جلوگیری از انتشار باکتریهای مقاوم به درمان که عامل اصلی این بیماری هستند، ضروری است.
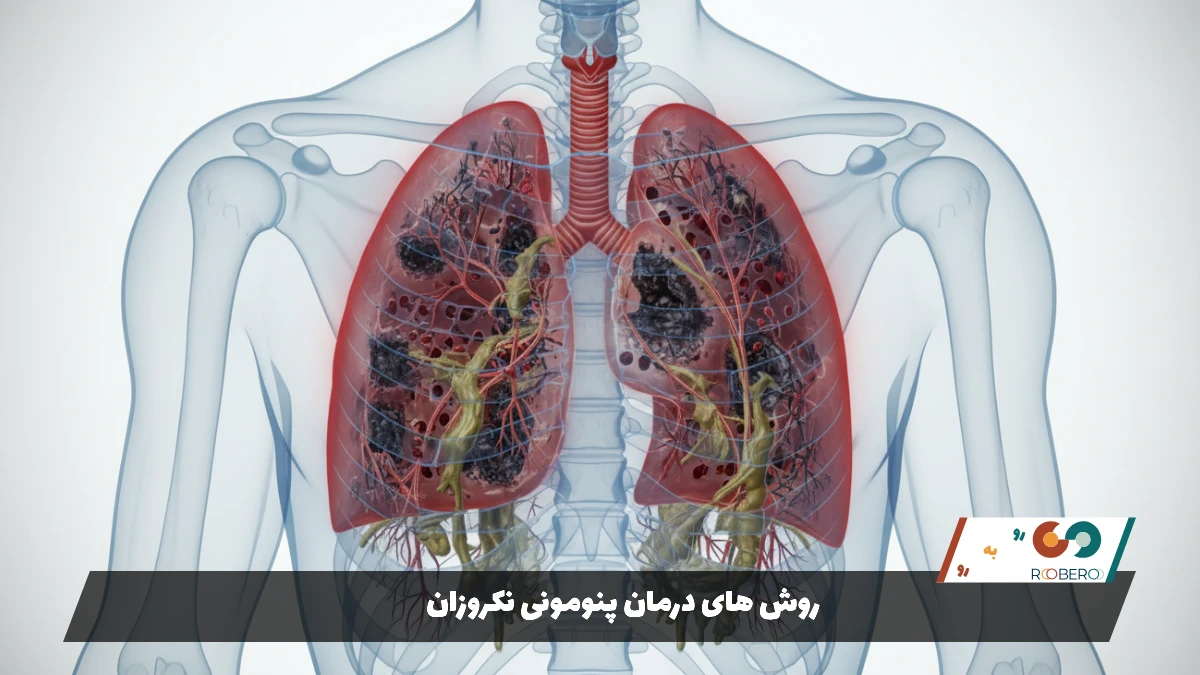
روش های درمان پنومونی نکروزان
درمان پنومونی نکروزان فرآیندی پیچیده، طولانی و نیازمند بستری شدن در بیمارستان است. رویکرد درمانی معمولاً چندجانبه است و شامل حمایتهای تنفسی، درمان دارویی و در موارد شدید، مداخلات جراحی میشود. اولین قدم پس از بستری شدن بیمار، پایدار کردن وضعیت تنفسی اوست. بسیاری از بیماران به دلیل تخریب بافت ریه دچار افت سطح اکسیژن خون میشوند و نیاز به دریافت اکسیژن کمکی دارند. در موارد حادتر، ممکن است بیمار به دستگاه تنفس مصنوعی (ونتیلاتور) نیاز پیدا کند تا فشار لازم برای باز نگه داشتن راههای هوایی تأمین شود.
تخلیه ترشحات و مایعات عفونی از فضای پلور (پرده جنب) بخش مهمی از درمان است. اگر حفرههای ایجاد شده در ریه پاره شوند یا عفونت به فضای اطراف ریه نشت کند (که به آن آمپیم میگویند)، پزشکان با قرار دادن لولههای تخلیه در قفسه سینه (Chest Tube)، چرک و مایعات را خارج میکنند. این کار باعث میشود ریه فضای کافی برای باز شدن داشته باشد و فشار عفونی از روی بدن برداشته شود. فیزیوتراپی تنفسی نیز برای کمک به بیمار در تخلیه خلطهای عفونی و جلوگیری از تجمع ترشحات در راههای هوایی، تحت نظارت دقیق انجام میشود.
در شرایطی که درمانهای دارویی و تخلیه معمولی پاسخگو نباشند، یا اگر بیمار دچار خونریزی شدید ریوی شود، تیم پزشکی به سراغ روشهای تهاجمیتر میرود. برونکوسکوپی یکی از این روشهاست که در آن پزشک با لولهای باریک وارد مجاری تنفسی میشود تا ترشحات غلیظ را ساکشن کرده و مسیر هوایی را باز کند. در موارد بسیار پیشرفته که بخش بزرگی از ریه دچار گانگرن (مرگ بافت) شده باشد، جراحی توراکوتومی برای برداشتن قسمت مرده ریه (لوبکتومی) انجام میشود تا از گسترش عفونت به بافتهای سالم و ورود عفونت به خون جلوگیری شود.
نحوه تشخیص پنومونی نکروزان
تشخیص دقیق و زودهنگام پنومونی نکروزان چالشبرانگیز است، زیرا علائم اولیه آن شباهت زیادی به یک ذاتالریه ساده دارد. پزشکان معمولاً زمانی به این بیماری مشکوک میشوند که بیمار به درمانهای استاندارد آنتیبیوتیکی پاسخ نمیدهد و حال عمومی او به سرعت رو به وخامت میرود. فرآیند تشخیص با معاینه بالینی دقیق و شنیدن صدای ریه آغاز میشود، اما تصویربرداری پزشکی نقش اصلی را ایفا میکند. رادیوگرافی ساده قفسه سینه (X-Ray) ممکن است در مراحل اولیه تنها سایههایی از عفونت را نشان دهد، اما با پیشرفت بیماری، حفرات پر از هوا یا مایع در عکس دیده میشوند.
دقیقترین ابزار برای تشخیص این بیماری، سیتی اسکن (CT Scan) قفسه سینه است. سیتی اسکن میتواند با جزئیات بالا، بافت ریه را نشان داده و وجود حفرههای کوچک، مناطق نکروز شده (بافت مرده) و تجمع مایع در پرده جنب را آشکار کند. سیتی اسکن با کنتراست (تزریق ماده حاجب) به پزشک کمک میکند تا ببیند کدام قسمتهای ریه خونرسانی خود را از دست دادهاند که نشانه اصلی نکروز است. این روش تصویربرداری استاندارد طلایی برای افتراق این بیماری از آبسه ریوی و سایر مشکلات تنفسی محسوب میشود.
علاوه بر تصویربرداری، تستهای آزمایشگاهی برای شناسایی عامل عفونت و بررسی شدت التهاب ضروری هستند. آزمایش خون کامل (CBC) معمولاً افزایش شدید گلبولهای سفید را نشان میدهد. نشانگرهای التهابی مانند CRP و ESR نیز به شدت بالا میروند. کشت خون و کشت خلط برای شناسایی باکتری دقیق ایجاد کننده عفونت انجام میشود تا آنتیبیوتیک مناسب تجویز گردد. در مواردی که بیمار قادر به تولید خلط نیست، ممکن است از طریق برونکوسکوپی نمونهبرداری از مایعات داخل ریه انجام شود تا تشخیص قطعی حاصل گردد.
نشانه های بیماری پنومونی نکروزان
علائم پنومونی نکروزان معمولاً شدیدتر و سریعتر از ذاتالریه معمولی بروز میکنند. بیماری ممکن است با علائم شبه آنفولانزا مانند تب بالا، لرز و بدندرد آغاز شود، اما به سرعت تغییر شکل میدهد. تب در این بیماران معمولاً بسیار بالا و مقاوم به درمانهای معمول تببر است و ممکن است برای روزها ادامه یابد. سرفه یکی از شایعترین علائم است که ابتدا خشک بوده و سپس به سرفههای خلطدار تبدیل میشود. خلط تولید شده ممکن است چرکی، غلیظ و بدبو باشد که نشاندهنده فعالیت باکتریهای بیهوازی و تخریب بافت است.
یکی از نشانههای هشداردهنده مهم در این بیماری، هموپتیزی یا سرفه خونی است. به دلیل تخریب عروق خونی در بافت ریه توسط سموم باکتریها، بیمار ممکن است خون روشن یا لختههای خون را همراه با سرفه دفع کند. درد قفسه سینه نیز بسیار شایع است که معمولاً با تنفس عمیق یا سرفه تشدید میشود (درد پلورتیک). این درد ناشی از التهاب پردههای اطراف ریه و فشار ناشی از عفونت است.
با پیشرفت تخریب بافت ریه، بیمار دچار تنگی نفس شدید (Dyspnea) میشود و تنفس برای او بسیار دشوار و سریع میگردد (تاکیپنه). رنگ پوست ممکن است به دلیل کمبود اکسیژن کبود شود (سیانوز). کاهش وزن سریع، بی اشتهایی شدید، تعریق شبانه و ضعف عمومی شدید که بیمار را زمینگیر میکند، از دیگر علائم سیستمیک این بیماری هستند. در کودکان، این علائم ممکن است با بی قراری شدید، ناله کردن هنگام بازدم و فرورفتگی قفسه سینه هنگام تنفس همراه باشد که نشاندهنده دیسترس تنفسی حاد است.
اسم های دیگر بیماری پنومونی نکروزان
در متون پزشکی و ادبیات علمی، پنومونی نکروزان ممکن است با نامهای دیگری نیز شناخته شود که هر کدام به جنبهای از بیماری اشاره دارند. یکی از رایجترین نامها “پنومونی حفرهدار” یا Cavitary Pneumonia است. این نامگذاری به دلیل ایجاد حفرههای متعدد در بافت ریه بر اثر مرگ سلولی است. گاهی اوقات به آن “گانگرن ریوی” (Lung Gangrene) نیز گفته میشود، هرچند این اصطلاح بیشتر برای موارد بسیار پیشرفتهای که بخش بزرگی از ریه سیاه شده و مرده است، به کار میرود و بار معنایی سنگینتری دارد.
همچنین ممکن است اصطلاح “آبسه ریوی متعدد” (Multiple Lung Abscesses) را در برخی منابع مشاهده کنید. اگرچه آبسه ریوی و پنومونی نکروزان از نظر پاتولوژی تفاوتهای ظریفی دارند (آبسه معمولاً یک حفره بزرگ محدود است، در حالی که پنومونی نکروزان شامل تخریب وسیع و حفرات ریز متعدد است)، اما گاهی این اصطلاحات به جای هم یا در کنار هم استفاده میشوند. در دستهبندیهای تخصصیتر، ممکن است بر اساس عامل باکتریایی نامگذاری شود، مثلاً “پنومونی استافیلوکوکی نکروزان” که اشاره مستقیم به باکتری استافیلوکوک اورئوس دارد.
تفاوت بیماری پنومونی نکروزان در مردان و زنان
از نظر فیزیولوژیک و ساختار بافت ریه، تفاوت بنیادینی در نحوه تأثیرگذاری پنومونی نکروزان بر مردان و زنان وجود ندارد؛ باکتریها به یک شیوه بافت ریه هر دو جنس را مورد تهاجم قرار میدهند. با این حال، تفاوتهای آماری و ریسکفاکتورهای رفتاری میتواند بر میزان شیوع و شدت بیماری تأثیر بگذارد. مطالعات نشان دادهاند که مردان به دلیل شیوع بیشتر مصرف سیگار و الکل، بیشتر در معرض خطر ابتلا به عفونتهای شدید ریوی و آسپیراسیون (ورود مواد خارجی به ریه) هستند که میتواند زمینهساز پنومونی نکروزان شود.
از سوی دیگر، تفاوتهای هورمونی و پاسخ سیستم ایمنی در زنان ممکن است نقش محافظتی یا تشدیدکننده داشته باشد، هرچند تحقیقات در این زمینه هنوز کامل نیست. زنان باردار به دلیل تغییرات سیستم ایمنی و فشار فیزیکی رحم بر دیافراگم، در صورت ابتلا، با چالشهای درمانی پیچیدهتری روبرو هستند. در مجموع، جنسیت به تنهایی عامل تعیینکننده اصلی نیست، بلکه بیماریهای زمینهای، سبک زندگی و وضعیت سیستم ایمنی فرد (فارغ از جنسیت) نقش پررنگتری در ابتلا و روند بهبود بیماری ایفا میکنند.
علت ابتلا به پنومونی نکروزان
علت اصلی بروز پنومونی نکروزان، عفونت با باکتریهای بسیار تهاجمی و تولیدکننده سم (توکسین) است. برخلاف پنومونی معمولی که باکتری فقط تکثیر میشود، در نوع نکروزان، باکتریها سمومی ترشح میکنند که مستقیماً باعث لیز شدن (پاره شدن) سلولهای ریه و گلبولهای سفید خون میشوند. شایعترین باکتری مسئول این وضعیت، استافیلوکوک اورئوس (به ویژه نوع مقاوم به متیسیلین یا MRSA) است. این باکتری سمی به نام PVL تولید میکند که قدرت تخریب بافتی بسیار بالایی دارد.
عامل شایع دیگر، باکتری استرپتوکوکوس نومونیا (پنوموکوک) است، به خصوص سروتیپهای خاصی که تهاجمیتر هستند. باکتری کلبسیلا نومونیا نیز یکی دیگر از عوامل مهم است که بیشتر در افراد الکلی و دیابتی باعث ایجاد پنومونی نکروزان شدید میشود. گاهی اوقات عفونتهای بیهوازی ناشی از آسپیراسیون (ورود محتویات معده یا دهان به ریه در افراد بیهوش یا دارای اختلال بلع) منجر به این بیماری میشود. همچنین، عفونتهای ویروسی مانند آنفولانزا میتوانند با تضعیف سد دفاعی ریه، راه را برای ورود این باکتریهای خطرناک و ایجاد عفونت ثانویه نکروزان هموار کنند.
درمان دارویی پنومونی نکروزان
پایه و اساس درمان پنومونی نکروزان، استفاده از آنتیبیوتیکهای قوی و وسیعالطیف است. درمان دارویی باید بلافاصله پس از شک بالینی و قبل از آماده شدن جواب کشت میکروبی آغاز شود. معمولاً درمان به صورت وریدی (تزریقی) در بیمارستان شروع میشود تا غلظت دارو در خون به سرعت بالا رود. انتخاب نوع آنتیبیوتیک بستگی به باکتری احتمالی و مقاومتهای دارویی شایع در منطقه دارد، اما معمولاً ترکیبی از چند دارو استفاده میشود.
برای پوشش باکتری استافیلوکوک اورئوس (به ویژه نوع MRSA)، داروهایی مانند وانکومایسین (Vancomycin) یا لینزولید (Linezolid) تجویز میشوند. لینزولید به دلیل نفوذ عالی به بافت ریه و خاصیت مهار تولید سموم باکتریایی، در درمان پنومونی نکروزان جایگاه ویژهای دارد. برای پوشش باکتریهای گرم منفی و بیهوازی، ممکن است از آنتیبیوتیکهایی مانند پیپراسیلین-تازوباکتام، کلیندامایسین یا مروپنم استفاده شود. مدت زمان درمان دارویی در این بیماری بسیار طولانیتر از ذاتالریه معمولی است و ممکن است نیاز باشد بیمار به مدت ۴ تا ۶ هفته یا حتی بیشتر تحت درمان آنتیبیوتیکی (ابتدا تزریقی و سپس خوراکی) قرار گیرد تا تمام کانونهای عفونی در بافت مرده پاکسازی شوند.
درمان خانگی پنومونی نکروزان
بسیار مهم است که تأکید کنیم پنومونی نکروزان یک وضعیت اورژانسی پزشکی است و هیچ درمان خانگی جایگزین درمان بیمارستانی و آنتیبیوتیک نیست. اتکا به روشهای سنتی برای درمان عفونت فعال میتواند منجر به مرگ بیمار شود. با این حال، درمانهای خانگی میتوانند نقش حمایتی در دوران نقاهت (پس از ترخیص از بیمارستان) داشته باشند. استراحت مطلق یکی از مهمترین فاکتورهاست؛ بدن برای ترمیم بافتهای تخریب شده ریه نیاز به انرژی زیادی دارد و هرگونه فعالیت فیزیکی سنگین میتواند روند بهبود را مختل کند.
هیدراتاسیون یا مصرف فراوان مایعات در خانه بسیار حیاتی است. نوشیدن آب، چای کمرنگ، آبمیوههای طبیعی و سوپهای رقیق به رقیق شدن خلطها کمک کرده و دفع آنها را با سرفه آسانتر میکند. استفاده از دستگاه بخور سرد در اتاق خواب میتواند رطوبت مجاری تنفسی را حفظ کرده و سرفههای خشک و آزاردهنده را کاهش دهد. غرغره کردن آب نمک رقیق میتواند به کاهش التهاب گلو ناشی از سرفههای مکرر کمک کند. همچنین پرهیز از عوامل محرک مانند دود اسپند، شویندههای شیمیایی و عطرها در محیط خانه برای جلوگیری از تحریک ریههای حساس ضروری است.
رژیم غذایی مناسب برای پنومونی نکروزان
تغذیه نقش کلیدی در بازسازی بافتهای از دست رفته ریه ایفا میکند. بیماران مبتلا به پنومونی نکروزان در وضعیت کاتابولیک شدید (تجزیه بافتهای بدن) قرار دارند و نیاز به کالری و پروتئین بسیار بالایی دارند. رژیم غذایی باید سرشار از پروتئینهای باکیفیت مانند گوشت سفید (مرغ و ماهی)، تخممرغ، حبوبات و لبنیات باشد. پروتئینها آجرهای سازنده بافتها هستند و برای ترمیم حفرههای ریوی و تقویت سیستم ایمنی ضروریاند.
مصرف آنتیاکسیدانها برای مبارزه با استرس اکسیداتیو ناشی از التهاب شدید در بدن توصیه میشود. میوهها و سبزیجات تازه با رنگهای متنوع (مانند فلفل دلمهای، پرتقال، اسفناج، توتها) منابع غنی ویتامین C و E هستند که به تقویت ایمنی کمک میکنند. همچنین دریافت اسیدهای چرب امگا-3 موجود در ماهیهای چرب یا گردو میتواند به کاهش التهاب سیستمیک کمک کند. وعدههای غذایی باید کوچک اما متعدد باشند، زیرا معده پر میتواند به دیافراگم فشار آورده و تنفس را برای بیمار سختتر کند. پرهیز از غذاهای نفاخ، چرب و سنگین نیز برای راحتی تنفس توصیه میشود.
عوارض و خطرات پنومونی نکروزان
پنومونی نکروزان بیماری خطرناکی است که اگر به موقع و تهاجمی درمان نشود، عوارض جبرانناپذیری به جا میگذارد. یکی از شایعترین عوارض، “آمپیم پلورال” است؛ وضعیتی که در آن چرک در فضای بین دو لایه پرده جنب تجمع مییابد و باعث فشار به ریه و عفونت شدید میشود. فیستول برونکوپلورال (Bronchopleural Fistula) عارضه خطرناک دیگری است که در آن یک مجرای غیرطبیعی بین راههای هوایی و فضای پلور ایجاد میشود و باعث نشت مداوم هوا و سخت شدن تنفس میگردد.
خطرناکترین عارضه سیستمیک، سپسیس (عفونت خون) است. باکتریها میتوانند از بافت مرده ریه وارد جریان خون شده و باعث نارسایی چندگانه ارگانها (کلیه، کبد، قلب) و شوک سپتیک شوند که نرخ مرگ و میر بالایی دارد. همچنین احتمال تشکیل آبسههای متاستاتیک (پخش شدن عفونت به مغز، مفاصل یا سایر نقاط بدن) وجود دارد. در درازمدت، حتی پس از بهبود عفونت، ممکن است جای زخم (اسکار) در ریه باقی بماند که باعث کاهش ظرفیت تنفسی دائمی بیمار شود.
پنومونی نکروزان در کودکان و در دوران بارداری
در کودکان، پنومونی نکروزان اغلب به عنوان یک عارضه ثانویه پس از یک دوره آنفولانزای شدید یا آبلهمرغان رخ میدهد. سیستم ایمنی نابالغ کودکان و راههای هوایی کوچکتر آنها باعث میشود که بیماری به سرعت پیشرفت کند. علائمی مانند درد شکم (به دلیل التهاب پایین ریه)، استفراغ و امتناع از خوردن در کودکان شایعتر است. خوشبختانه بافت ریه کودکان قدرت بازسازی بالایی دارد و با درمان مناسب، بسیاری از حفرات ایجاد شده در طول زمان بهبود مییابند، اما نیاز به مراقبتهای ویژه و طولانیمدت دارند.
در دوران بارداری، این بیماری تهدیدی جدی برای جان مادر و جنین است. کاهش حجم ریه به دلیل بزرگ شدن رحم و تغییرات فیزیولوژیک بارداری، تحمل مادر را در برابر کمبود اکسیژن کاهش میدهد. هیپوکسی (کمبود اکسیژن) مادر میتواند مستقیماً منجر به دیسترس جنینی و زایمان زودرس شود. انتخاب آنتیبیوتیک در دوران بارداری با محدودیتهایی روبروست تا به جنین آسیبی نرسد، اما درمان باید تهاجمی باشد. بستری در بخش مراقبتهای ویژه و پایش مداوم ضربان قلب جنین در این موارد الزامی است.
طول درمان پنومونی نکروزان چقدر است
طول درمان پنومونی نکروزان بسیار متغیر است و به شدت بیماری، نوع باکتری، وضعیت سیستم ایمنی بیمار و پاسخ به درمان بستگی دارد، اما به طور کلی فرآیندی زمانبر است. فاز حاد بیماری که نیازمند بستری در بیمارستان و دریافت آنتیبیوتیک وریدی است، معمولاً بین 2 تا 4 هفته به طول میانجامد. پس از ثبات وضعیت بالینی و قطع تب، بیمار مرخص میشود اما باید درمان آنتیبیوتیکی خوراکی را در منزل ادامه دهد.
کل دوره درمان آنتیبیوتیکی اغلب بین 4 تا 8 هفته طول میکشد تا اطمینان حاصل شود که تمام باکتریها در بافتهای مرده و کمخونرسانی شده از بین رفتهاند. اما بهبود کامل رادیولوژیک (برطرف شدن کامل حفرات در عکس ریه) بسیار طولانیتر است و ممکن است 3 تا 6 ماه یا حتی بیشتر زمان ببرد. بیماران باید تا ماهها پس از قطع دارو تحت نظر پزشک باشند و با انجام سیتی اسکنهای دورهای، روند ترمیم ریه را پایش کنند تا از عدم عود بیماری اطمینان حاصل شود.
نقش جراحی در درمان پنومونی نکروزان
اگرچه خط اول درمان پنومونی نکروزان استفاده از آنتیبیوتیکهای قدرتمند است، اما در برخی موارد درمان دارویی به تنهایی کافی نیست و مداخله جراحی اجتنابناپذیر میشود. تصمیم به جراحی معمولاً زمانی گرفته میشود که بیمار علیرغم دریافت آنتیبیوتیک مناسب، همچنان تب بالا و علائم مسمومیت عفونی (سپسیس) دارد، یا زمانی که عوارضی مانند خونریزی غیرقابل کنترل ریوی (هموپتیزی ماسیو) رخ دهد. همچنین اگر حفرات ایجاد شده در ریه بسیار بزرگ باشند و خطر پارگی آنها وجود داشته باشد، جراحان توراکس وارد عمل میشوند.

جراحی ممکن است شامل تخلیه چرک و پاکسازی فضای پلور (Decortication) باشد تا ریه بتواند دوباره باز شود. در موارد شدیدتر که بافت ریه کاملاً نکروز شده و به منبع عفونت تبدیل شده است، عمل لوبکتومی (برداشتن یک لوب کامل از ریه) انجام میشود. این عمل جراحی سنگین است اما میتواند جان بیمار را نجات دهد. در برخی موارد نادر که بافت مرده محدودتر است، جراحان فقط قسمتهای نکروز شده را برمیدارند (Segaentectomy) تا تا حد امکان بافت سالم ریه حفظ شود. مراقبتهای پس از عمل در آیسییو بسیار حیاتی است.
تأثیر آنفولانزا به عنوان پیشزمینه بیماری
یکی از نکات بسیار مهم در اپیدمیولوژی پنومونی نکروزان، ارتباط تنگاتنگ آن با ویروس آنفولانزا است. پدیدهای که به عنوان “عفونت همزمان” (Co-infection) یا عفونت ثانویه باکتریایی شناخته میشود. ویروس آنفولانزا با تخریب سلولهای پوششی مجاری تنفسی و تغییر پاسخ ایمنی بدن، محیط را برای باکتریهایی مانند استافیلوکوک اورئوس بسیار مساعد میکند. تحقیقات نشان دادهاند که در فصول شیوع آنفولانزا، موارد ابتلا به پنومونی نکروزان به طور چشمگیری افزایش مییابد.
مکانیسم این همافزایی خطرناک بدین صورت است که ویروس، گیرندههای سطح سلولهای ریه را تغییر میدهد و اتصال باکتریها به ریه را تسهیل میکند. به همین دلیل است که پزشکان تأکید دارند اگر بیماری که مبتلا به آنفولانزا بوده، پس از چند روز بهبودی نسبی، ناگهان دچار تب شدید و بدحالی مجدد شد، باید فوراً از نظر پنومونی باکتریایی و نکروزان بررسی شود. این الگوی “بیماری دو مرحلهای” (بیمار میشود، بهتر میشود، سپس بسیار بدتر میشود) علامت کلاسیک و هشداردهنده این وضعیت است.
جمع بندی
پنومونی نکروزان یک چالش جدی و پیچیده در دنیای پزشکی است که با تخریب و مرگ بافت ریه، مرزهای یک عفونت تنفسی ساده را پشت سر میگذارد. درک این نکته ضروری است که این بیماری با ذاتالریه معمولی متفاوت است و نیازمند تشخیص سریع از طریق سیتی اسکن و درمان تهاجمی با آنتیبیوتیکهای وسیعالطیف یا مداخلات جراحی است. عواملی مانند باکتری استافیلوکوک اورئوس و استرپتوکوک، به ویژه پس از ابتلا به آنفولانزا، نقش اصلی را در بروز این عارضه ایفا میکنند. علائمی همچون تب مقاوم، سرفههای شدید و سرفه خونی نباید نادیده گرفته شوند. اگرچه طول درمان این بیماری طولانی است و ممکن است ماهها زمان ببرد، اما با تشخیص به موقع، حمایتهای تنفسی و تغذیه مناسب سرشار از پروتئین، شانس بهبودی کامل وجود دارد. آگاهی از خطرات و مراجعه زودهنگام به مراکز درمانی، کلید نجات جان بیماران در برابر این بیماری مهاجم است.

