بیماری کیست پیلونیدال (Pilonidal Cyst)
- راهنمای جامع بیماری کیست پیلونیدال (Pilonidal Cyst)
- اسمهای دیگر بیماری کیست پیلونیدال
- نشانههای بیماری کیست پیلونیدال
- علت ابتلا به کیست پیلونیدال
- نحوه تشخیص بیماری کیست پیلونیدال
- تفاوت بیماری کیست پیلونیدال در مردان و زنان
- روشهای درمان کیست پیلونیدال
- درمان دارویی کیست پیلونیدال
- درمان خانگی کیست پیلونیدال
- رژیم غذایی مناسب برای کیست پیلونیدال
- عوارض و خطرات کیست پیلونیدال
- کیست پیلونیدال در کودکان و دوران بارداری
- طول درمان کیست پیلونیدال چقدر است؟
- مراقبتهای بعد از عمل و پیشگیری از عود (Laser Hair Removal)
راهنمای جامع بیماری کیست پیلونیدال (Pilonidal Cyst)
کیست پیلونیدال که در زبان عامیانه به آن “کیست مویی” نیز گفته میشود، یک حفره یا سوراخ در پوست است که معمولاً در بالای شکاف باسن و در ناحیه دنبالچه ایجاد میشود. واژه “پیلونیدال” ریشهای لاتین دارد و به معنای “لانهای از مو” است. این نامگذاری بسیار دقیق است، زیرا این کیستها اغلب حاوی مو، تکههای پوست مرده و سایر بافتهای زائد هستند. این بیماری اگرچه خطرناک و کشنده نیست، اما میتواند بسیار دردناک و آزاردهنده باشد و در صورت عدم درمان صحیح، به یک مشکل مزمن و عفونی تبدیل شود. در این مقاله کامل و تخصصی، تمامی جنبههای این بیماری را بررسی خواهیم کرد.
اسمهای دیگر بیماری کیست پیلونیدال
در منابع پزشکی و متون علمی، کیست پیلونیدال ممکن است با نامهای متفاوتی شناخته شود که آشنایی با آنها به درک بهتر ماهیت بیماری کمک میکند. یکی از رایجترین نامهای تخصصی آن سینوس پیلونیدال (Pilonidal Sinus) است. تفاوت ظریفی بین کیست و سینوس وجود دارد؛ کیست به خودِ حفره بسته زیر پوست گفته میشود، در حالی که سینوس به مجرا یا تونلی اشاره دارد که این حفره را به سطح پوست متصل میکند. در واقع، اکثر بیماران ترکیبی از هر دو را دارند، یعنی حفرهای زیر پوست که از طریق سوراخهای ریزی به سطح پوست راه دارد.
نام دیگری که در گذشته بسیار رواج داشت، “بیماری رانندگان جیپ” (Jeep Rider’s Disease) است. این نام در طول جنگ جهانی دوم ابداع شد، زمانی که بیش از ۸۰ هزار سرباز ارتش آمریکا به دلیل نشستنهای طولانیمدت در جیپهای نظامی و ضربات مداوم به ناحیه دنبالچه، به این بیماری مبتلا شدند. این نام تاریخی به خوبی یکی از علل اصلی بیماری، یعنی نشستن طولانی و اصطکاک را نشان میدهد. در زبان فارسی، واژه “کیست مویی” یا “موی برگشتی” رایجترین اصطلاح بین مردم است که اشاره به مکانیسم ایجاد بیماری دارد؛ یعنی مویی که به جای رشد به بیرون، به داخل پوست باز میگردد.
همچنین در برخی دستهبندیهای پزشکی ممکن است با نام “فیستول ساکروکوکسیژیال” مواجه شوید. این نام به محل قرارگیری کیست (ناحیه ساکروم و کوکسیکس یا همان استخوان مقدس و دنبالچه) اشاره دارد. اگرچه فیستول معمولاً به ارتباط غیرطبیعی بین دو بافت داخلی گفته میشود، اما در اینجا به معنای همان مجرای عفونی است که در ناحیه انتهای ستون فقرات شکل میگیرد. شناخت این اسامی به بیمار کمک میکند تا در هنگام مطالعه پرونده پزشکی یا جستجو در اینترنت، دچار سردرگمی نشود و بداند که تمام این واژهها به یک پاتولوژی واحد اشاره دارند.
نشانههای بیماری کیست پیلونیدال
علائم کیست پیلونیدال میتواند طیف وسیعی از “بیعلامتی کامل” تا “درد شدید و ناتوانکننده” را شامل شود. در مراحل اولیه، فرد ممکن است تنها متوجه یک فرورفتگی کوچک یا یک گودی جزئی در ناحیه بالای خط باسن شود. در این مرحله، بیماری خاموش است و هیچ دردی ندارد. اما زمانی که مو و بافتهای مرده داخل کیست تجمع پیدا کنند و باکتریها وارد آن شوند، عفونت شکل میگیرد و کیست تبدیل به آبسه میشود.

اولین و بارزترین نشانه در فاز حاد، درد است. این درد معمولاً در ناحیه دنبالچه احساس میشود و هنگام نشستن، ایستادن طولانی یا دراز کشیدن به پشت، شدت مییابد. درد ممکن است ضرباندار باشد که نشاندهنده تجمع چرک و فشار در زیر پوست است. همزمان با درد، تورم و قرمزی در ناحیه مشاهده میشود. پوستِ روی کیست گرم و ملتهب شده و ممکن است تودهای سفت و دردناک زیر دست احساس شود.
یکی دیگر از نشانههای کلاسیک، ترشحات چرکی یا خونی است. اگر کیست خودبهخود باز شود یا سوراخهای ریز روی آن (که به پیت پیلونیدال معروف هستند) باز باشند، مایعی که ممکن است شفاف، زرد، کدر یا مخلوط با خون باشد، خارج میشود. این ترشحات معمولاً بوی بسیار بد و نامطبوعی دارند که برای بیمار خجالتآور است. در موارد عفونت شدید، علائم سیستمیک مانند تب و لرز، حالت تهوع و خستگی مفرط نیز ممکن است بروز کند. مشاهده موهایی که از سوراخهای ریز ناحیه بیرون زدهاند نیز یک نشانه تشخیصی واضح برای این بیماری است.
علت ابتلا به کیست پیلونیدال
علت دقیق ایجاد کیست پیلونیدال هنوز موضوع بحث است، اما پذیرفتهشدهترین نظریه، “نظریه اکتسابی” است. بر اساس این نظریه، بیماری ناشی از نفوذ مو به داخل پوست است. وقتی موهای ناحیه نشیمنگاه شل میشوند یا میشکنند، بر اثر اصطکاک ناشی از لباس تنگ، نشستن طولانی یا فعالیت بدنی، این موها مانند یک سوزن عمل کرده و پوست را سوراخ میکنند و وارد لایههای زیرین میشوند. بدن این موها را به عنوان یک جسم خارجی (مانند یک تراشه چوب) شناسایی میکند و سیستم ایمنی به دور آن حصار میکشد که منجر به تشکیل کیست میشود.
عوامل متعددی این فرآیند را تسهیل میکنند. پرمویی و داشتن موهای ضخیم و زبر یکی از اصلیترین عوامل است. تعریق زیاد در ناحیه شکاف باسن نیز باعث نرم شدن پوست و باز شدن منافذ میشود که ورود مو را راحتتر میکند. علاوه بر این، شکل آناتومیک بدن نیز موثر است؛ افرادی که شکاف باسن عمیقتری دارند، بیشتر مستعد تجمع رطوبت و مو در آن ناحیه هستند و اصطکاک پوست با پوست در آنها بیشتر است.
سبک زندگی کمتحرک و شغلهایی که نیاز به نشستن طولانی دارند (مانند رانندگی، کارمندی و برنامهنویسی) فشار مداومی به ناحیه دنبالچه وارد میکنند. این فشار باعث میشود فولیکولهای مو مسدود شده، پاره شوند و عفونت کنند. چاقی نیز یک فاکتور خطر مهم است زیرا هم عمق شکاف باسن را افزایش میدهد و هم تعریق و اصطکاک را زیاد میکند. اگرچه در گذشته تصور میشد این بیماری مادرزادی است، اما امروزه مشخص شده که اکثر موارد اکتسابی هستند، هرچند ژنتیک در نوع مو و شکل بدن نقش دارد.
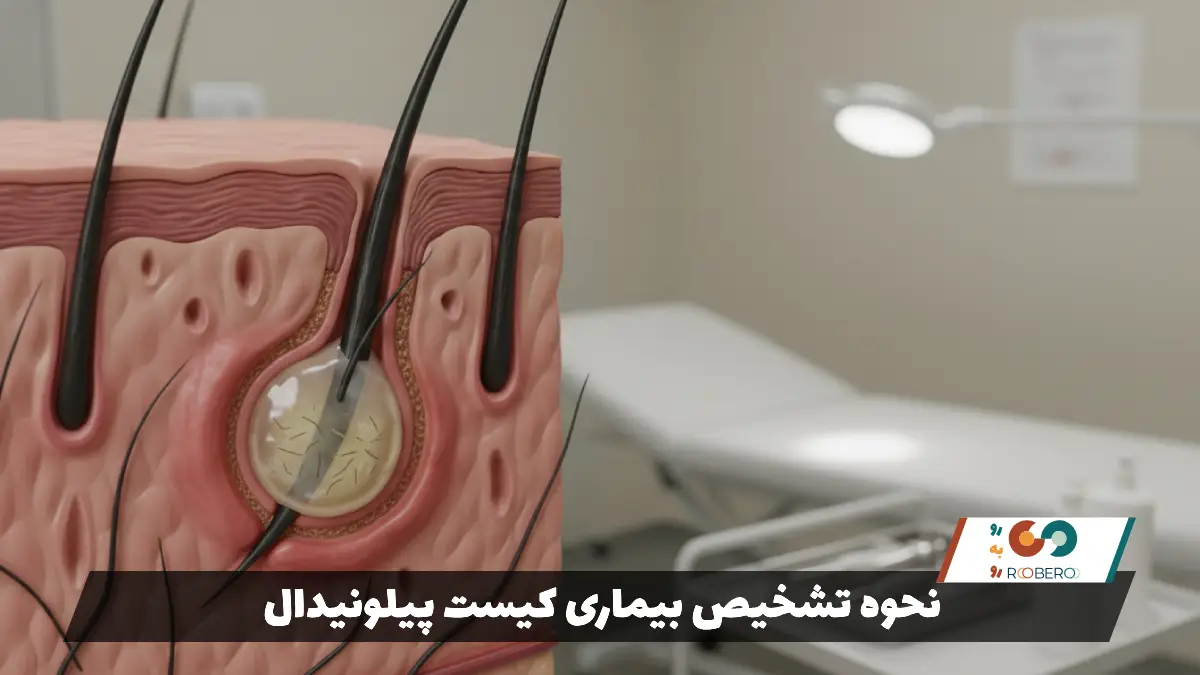
نحوه تشخیص بیماری کیست پیلونیدال
تشخیص کیست پیلونیدال معمولاً ساده است و نیاز به آزمایشهای پیچیده ندارد. پزشک با یک معاینه فیزیکی دقیق میتواند بیماری را تشخیص دهد. در طول معاینه، پزشک ناحیه گلوتئال (باسن) و اطراف دنبالچه را مشاهده و لمس میکند. مشاهده سوراخهای ریز (Sinus pits) در خط وسط باسن، تورم، قرمزی و یا احساس توده زیرپوستی برای تشخیص کافی است. گاهی اوقات پزشک موهایی را میبیند که از این سوراخها بیرون زدهاند که تشخیص را قطعی میکند.
پزشک همچنین سوالاتی در مورد سابقه بیماری، مدت زمان درد، شغل بیمار و سابقه خانوادگی میپرسد. مهم است که پزشک این بیماری را از سایر مشکلات مشابه افتراق دهد. یکی از مهمترین تشخیصهای افتراقی، “فیستول مقعدی” است. فیستول مقعدی معمولاً نزدیکتر به مقعد است و ناشی از عفونت غدد داخل کانال مقعد است، در حالی که کیست پیلونیدال بالاتر و در ناحیه دنبالچه قرار دارد.
در موارد بسیار نادر یا پیچیده که کیست عمیق است و به درمانهای معمول پاسخ نداده، یا شک به گسترش عفونت به استخوان وجود دارد، ممکن است از روشهای تصویربرداری استفاده شود. امآرآی (MRI) یا سیتیاسکن (CT Scan) میتواند وسعت سینوسها و مسیرهای زیرپوستی را به دقت نشان دهد. آزمایش خون معمولاً لازم نیست، مگر اینکه بیمار تب بالا داشته باشد و پزشک بخواهد میزان عفونت در خون (WBC) را بررسی کند. نمونهبرداری از بافت (بیوپسی) نیز به ندرت انجام میشود مگر اینکه زخم مزمن شده و شک به تغییرات بدخیم وجود داشته باشد.
تفاوت بیماری کیست پیلونیدال در مردان و زنان
کیست پیلونیدال به طور سنتی یک “بیماری مردانه” در نظر گرفته میشود و آمارها نشان میدهد که مردان ۳ تا ۴ برابر بیشتر از زنان به این عارضه مبتلا میشوند. علت اصلی این تفاوت چشمگیر، ماهیت موهای بدن مردان است. مردان معمولاً موهای بدن ضخیمتر، زبرتر و بیشتری دارند. این موها قدرت نفوذ بیشتری به پوست دارند. همچنین، تعریق در مردان معمولاً بیشتر است و فعالیتهای فیزیکی سنگین یا مشاغلی که با نشستن طولانی همراه است، در مردان شایعتر است.
در زنان، پوست معمولاً لطیفتر و موها نازکتر هستند که احتمال نفوذ مو به داخل پوست را کاهش میدهد. با این حال، زنان نیز کاملاً از این بیماری در امان نیستند. سن ابتلا در هر دو جنس معمولاً جوانی است (بین ۱۵ تا ۳۵ سالگی)، اما در مردان اوج شیوع در اوایل دهه بیست زندگی است. تغییرات هورمونی در دوران بلوغ که باعث افزایش رشد مو و فعالیت غدد چربی میشود، در هر دو جنس نقش دارد.
تفاوت دیگر ممکن است در رویکرد به درمان و زیبایی باشد. زنان ممکن است زودتر متوجه تغییرات ظاهری در ناحیه شوند و برای درمان اقدام کنند، در حالی که مردان گاهی تا زمانی که درد شدید نشده، بیماری را نادیده میگیرند. از نظر آناتومیک، محل بروز کیست در هر دو جنس یکسان است، اما مدیریت بعد از عمل ممکن است برای زنان به دلیل تفاوت در پوشش و حساسیتهای پوستی کمی متفاوت باشد. لیزر موهای زائد به عنوان یک روش پیشگیری، در زنان محبوبتر است اما برای مردان مبتلا به این بیماری، یک ضرورت درمانی محسوب میشود.
روشهای درمان کیست پیلونیدال
درمان کیست پیلونیدال کاملاً بستگی به مرحله بیماری دارد. اگر کیست در مرحله حاد و آبسه باشد (متورم، دردناک و پر از چرک)، اولین و مهمترین اقدام تخلیه اورژانسی است. پزشک با ایجاد یک برش کوچک روی آبسه، چرک، مو و مواد زائد را تخلیه میکند. این کار بلافاصله درد را کاهش میدهد. این روش معمولاً در مطب و با بیحسی موضعی انجام میشود. اما تخلیه تنها یک درمان موقت است و خودِ کیست (دیوارهها و مجراها) باقی میماند و احتمال عود بسیار بالاست.
برای درمان قطعی، جراحی مورد نیاز است تا کل کیست و مسیرهای سینوسی برداشته شوند. چندین روش جراحی وجود دارد:
-
جراحی باز (Excision with open healing): در این روش، جراح کیست را با حاشیه سالم برمیدارد اما زخم را بخیه نمیزند و باز میگذارد. زخم باید از کف به سمت بالا پر شود. مزیت این روش کاهش احتمال عفونت مجدد است، اما زمان بهبودی طولانی است (چند ماه) و نیاز به پانسمان روزانه دارد.
-
جراحی بسته (Excision with primary closure): پس از برداشتن کیست، جراح زخم را با بخیه میبندد. بهبودی سریعتر است اما ریسک عفونت و باز شدن زخم کمی بیشتر است.
-
جراحی فلپ (Flap Surgery): برای کیستهای بزرگ یا عود کرده، جراح از تکنیکهایی مانند “فلپ لیمبرگ” استفاده میکند. در این روش پوست و بافت سالم از قسمت مجاور باسن چرخانده شده و روی ناحیه خالی قرار میگیرد. این کار باعث میشود خط بخیه از خط وسط (که محل تجمع رطوبت است) دور شود و احتمال عود به شدت کاهش یابد.
امروزه روشهای کمتهاجمی مانند لیزر درمانی نیز بسیار پرطرفدار شدهاند. در این روش، فیبر لیزر وارد سینوس شده و با تاباندن انرژی، دیواره کیست را تخریب کرده و میسوزاند. این روش درد و خونریزی بسیار کمتری دارد، دوره نقاهت کوتاه است و جای زخم (اسکار) بزرگی باقی نمیگذارد، اما ممکن است برای کیستهای بسیار پیچیده مناسب نباشد. انتخاب روش مناسب بر عهده جراح و بر اساس شرایط بیمار است.
درمان دارویی کیست پیلونیدال
بسیاری از بیماران به دنبال قرص یا پمادی هستند که کیست را “خشک” کند و از بین ببرد. باید با صراحت گفت که هیچ درمان دارویی قطعی برای از بین بردن خودِ کیست پیلونیدال وجود ندارد. کیست یک ساختار فیزیکی (یک کیسه حاوی مو) است و با دارو محو نمیشود. درمان دارویی تنها نقش حمایتی و کنترل عفونتهای جانبی را دارد.
آنتیبیوتیکها زمانی تجویز میشوند که عفونت از محدوده کیست فراتر رفته و باعث سلولیت (عفونت بافت نرم اطراف) شده باشد، یا بیمار تب و علائم سیستمیک داشته باشد و یا سیستم ایمنی ضعیفی داشته باشد. آنتیبیوتیکهای رایج شامل سفالکسین، مترونیدازول یا کلیندامایسین هستند. مصرف خودسرانه آنتیبیوتیک نه تنها کیست را درمان نمیکند، بلکه باعث مقاوم شدن باکتریها میشود و درمانهای بعدی را دشوارتر میکند. در فاز آبسه حاد، آنتیبیوتیک به تنهایی هیچ اثری ندارد و حتماً باید چرک تخلیه شود.
داروهای مسکن و ضدالتهاب مانند ایبوپروفن یا استامینوفن برای مدیریت درد و کاهش التهاب استفاده میشوند. همچنین پس از عمل جراحی، استفاده از پمادهای ترمیمکننده زخم یا پمادهای آنتیبیوتیک موضعی (مانند موپیروسین) طبق دستور پزشک برای جلوگیری از عفونت زخم و تسریع بهبودی تجویز میشود. استفاده از پمادهای لایهبردار یا موبرهای شیمیایی روی کیست ملتهب اکیداً ممنوع است زیرا باعث تحریک شدید و بدتر شدن وضعیت میشود.
درمان خانگی کیست پیلونیدال
درمانهای خانگی نمیتوانند کیست را ریشهکن کنند، اما در مراحل اولیه یا برای تسکین درد قبل از مراجعه به پزشک بسیار موثر هستند. یکی از بهترین روشها، حمام نشیمن (Sitz Bath) است. نشستن در لگن آب گرم (با دمای قابل تحمل) به مدت ۱۵ تا ۲۰ دقیقه، چند بار در روز، باعث افزایش جریان خون در ناحیه، نرم شدن پوست و کاهش درد میشود. اگر کیست در شرف باز شدن باشد، آب گرم به تخلیه خودبهخودی آن کمک میکند. میتوان مقداری نمک اپسوم یا بتادین رقیق به آب اضافه کرد تا خاصیت ضدعفونیکنندگی داشته باشد.
استفاده از کمپرس گرم نیز اثر مشابهی دارد. یک حوله گرم و مرطوب را روی ناحیه بگذارید تا التهاب و درد کاهش یابد. روغن درخت چای (Tea Tree Oil) به دلیل خواص ضدباکتریایی و ضدالتهابی قوی، یکی از درمانهای سنتی محبوب است. مالیدن مقدار کمی از این روغن رقیق شده روی کیست میتواند به کاهش عفونت سطحی کمک کند. زردچوبه نیز به عنوان یک ضدالتهاب طبیعی خوراکی یا موضعی (خمیر زردچوبه) گاهی پیشنهاد میشود.
مهمترین بخش مراقبت خانگی، رعایت بهداشت است. ناحیه باید همیشه تمیز و خشک نگه داشته شود. پس از حمام، استفاده از سشوار با باد ملایم برای خشک کردن کامل ناحیه بین دو باسن بسیار حیاتی است، زیرا رطوبت دشمن بهبودی است. همچنین از بین بردن موهای زائد ناحیه با روشهای ایمن (احتیاط شدید در استفاده از تیغ روی کیست) فشار وارده بر کیست را کم میکند. پرهیز از نشستن طولانی و استفاده از بالشتکهای مخصوص (دوناتی شکل) نیز فشار را از روی دنبالچه برمیدارد.
رژیم غذایی مناسب برای کیست پیلونیدال
تغذیه نقش مستقیمی در ایجاد کیست ندارد، اما در روند بهبودی زخم و پیشگیری از عود بسیار موثر است. رژیم غذایی باید بر تقویت سیستم ایمنی و ترمیم بافت متمرکز باشد. پروتئین مهمترین ماده مغذی برای ترمیم زخم است. مصرف کافی گوشت قرمز، مرغ، ماهی، تخممرغ و حبوبات به بدن کمک میکند تا بافتهای آسیبدیده پس از جراحی را بازسازی کند.
ویتامین C و روی (زینک) دو عنصر کلیدی در تولید کلاژن و بهبود زخم هستند. مرکبات، توتفرنگی، فلفل دلمهای، کیوی و گوجهفرنگی منابع عالی ویتامین C هستند. منابع روی شامل آجیلها، دانهها و گوشت هستند. کمبود این مواد میتواند بسته شدن زخم جراحی (به ویژه در روش باز) را به تاخیر بیاندازد.
یکی از مشکلات شایع بعد از جراحی کیست پیلونیدال، درد هنگام اجابت مزاج است. یبوست و زور زدن میتواند به بخیهها یا زخم باز فشار وارد کند و باعث خونریزی شود. بنابراین، داشتن رژیم غذایی پر فیبر (سبزیجات، میوهها، غلات کامل) و نوشیدن آب فراوان (حداقل ۸ لیوان در روز) بسیار ضروری است تا مدفوع نرم بماند و دفع به راحتی انجام شود. همچنین پرهیز از غذاهای التهابزا مانند شکر زیاد، فستفودها و چربیهای اشباع به کاهش التهاب کلی بدن کمک میکند.
عوارض و خطرات کیست پیلونیدال
اگر کیست پیلونیدال درمان نشود یا درمان ناقص باشد، میتواند منجر به عوارض متعددی شود. شایعترین عارضه، عود بیماری است. حتی پس از جراحی، احتمال بازگشت بیماری بین ۱۰ تا ۴۰ درصد گزارش شده است. اگر موهای ناحیه به درستی حذف نشوند یا بهداشت رعایت نشود، کیست دوباره تشکیل میشود. تشکیل آبسههای مکرر نیز باعث تخریب بافتهای اطراف شده و درمانهای بعدی را پیچیدهتر و وسیعتر میکند.
یکی دیگر از خطرات، ایجاد فیستولهای پیچیده و متعدد است. عفونت میتواند زیر پوست تونل بزند و مسیرهای جدیدی ایجاد کند که مانند ریشه درخت در بافت باسن پخش میشوند. درمان این فیستولهای منشعب بسیار دشوار است. عفونت مزمن و درماننشده در موارد بسیار نادر میتواند وارد جریان خون شود و باعث سپسیس (عفونت خون) شود که تهدیدکننده حیات است.
یک عارضه بسیار نادر اما مهم، تبدیل شدن زخمهای مزمن پیلونیدال به سرطان پوست است. اگر یک کیست پیلونیدال برای سالهای طولانی (مثلاً ۲۰ سال) درمان نشود و دائماً چرخه عفونت و زخم را طی کند، ممکن است سلولهای آن تغییر ماهیت داده و به “کارسینوم سلول سنگفرشی” (Squamous Cell Carcinoma) تبدیل شوند. اگرچه این اتفاق بسیار نادر است، اما هشدار مهمی برای عدم غفلت از درمان است. همچنین اسکار (جای زخم) بزرگ و بدشکل بعد از جراحیهای وسیع میتواند از نظر زیبایی و حسی برای بیمار آزاردهنده باشد.
کیست پیلونیدال در کودکان و دوران بارداری
کیست پیلونیدال در کودکان کمسن و نوزادان بسیار نادر است. آنچه گاهی در نوزادان دیده میشود، “دیمل ساکرال” (Sacral Dimple) یا فرورفتگی بالای باسن است که یک نقص مادرزادی خفیف محسوب میشود و اغلب ارتباطی با کیست پیلونیدال اکتسابی ندارد. اگر این فرورفتگی بسته باشد مشکلی ندارد، اما اگر باز باشد باید توسط متخصص اطفال بررسی شود تا از عدم ارتباط آن با کانال نخاعی اطمینان حاصل شود. کیست پیلونیدال واقعی معمولاً بعد از سن بلوغ و با ضخیم شدن موها ظاهر میشود.
در دوران بارداری، به دلیل تغییرات هورمونی و افزایش وزن، فشار روی ناحیه دنبالچه زیاد میشود و احتمال شعلهور شدن کیست خاموش وجود دارد. درمان در دوران بارداری چالشبرانگیز است. انجام جراحی کامل و بیهوشی عمومی معمولاً به بعد از زایمان موکول میشود تا خطری جنین را تهدید نکند. اگر مادر دچار آبسه حاد شود، پزشک با بیحسی موضعی و با احتیاط اقدام به تخلیه چرک میکند تا درد و عفونت کنترل شود.
در بارداری، تمرکز اصلی بر درمانهای محافظهکارانه و خانگی است. حمام آب گرم (با دمای متعادل) و رعایت بهداشت دقیق توصیه میشود. آنتیبیوتیکها تنها در صورت ضرورت و با تجویز پزشک زنان (دستههای ایمن در بارداری) استفاده میشوند. درد ناشی از کیست میتواند نشستن و خوابیدن را برای زن باردار (که خود دچار کمردرد است) بسیار دشوار کند، بنابراین استفاده از کوسنهای مخصوص ضروری است.
طول درمان کیست پیلونیدال چقدر است؟
مدت زمان درمان کامل کیست پیلونیدال به روش درمانی انتخاب شده بستگی دارد. اگر بیمار فقط دچار آبسه شده باشد و تخلیه و درناژ انجام شود، درد بلافاصله کاهش مییابد و زخم کوچک حاصل از برش معمولاً طی ۱ تا ۲ هفته بسته میشود. اما این یک درمان موقت است و بیماری همچنان وجود دارد.
در صورت انجام جراحی به روش باز، چون زخم بخیه نمیشود و باید از کف پر شود، زمان بهبودی طولانی است و ممکن است بین ۶ تا ۱۲ هفته (و گاهی بیشتر) زمان ببرد. در این مدت بیمار نیاز به مراقبت روزانه و تعویض پانسمان دارد، اما میتواند پس از چند هفته به فعالیتهای سبک بازگردد.
در جراحی به روش بسته (با بخیه)، زخم طی ۲ تا ۳ هفته جوش میخورد و بخیهها کشیده میشوند. بازگشت به کار معمولاً سریعتر است (حدود ۲ هفته). در روشهای لیزری، دوره نقاهت بسیار کوتاه است و بیمار اغلب میتواند پس از ۲ تا ۴ روز به فعالیتهای عادی بازگردد و درد بسیار کمی را تجربه میکند. صرف نظر از نوع عمل، بیمار باید تا ماهها بعد از عمل مراقب باشد، موهای ناحیه را لیزر کند و بهداشت را رعایت کند، زیرا دوره “درمان کامل” در واقع شامل دوره پیشگیری از عود مجدد نیز میشود که دائمی است.
مراقبتهای بعد از عمل و پیشگیری از عود (Laser Hair Removal)
شاید مهمترین بخش درمان کیست پیلونیدال، اقداماتی است که بعد از جراحی انجام میشود تا بیماری بازنگردد. مطالعات پزشکی نشان دادهاند که لیزر موهای زائد ناحیه باسن و کمر، موثرترین روش برای جلوگیری از عود بیماری است. توصیه میشود پس از بهبودی زخم جراحی، بیمار جلسات لیزر را آغاز کند. لیزر با از بین بردن فولیکولهای مو، عامل اصلی بیماری (مو) را حذف میکند و ریسک عود را تا حد بسیار زیادی کاهش میدهد.
استفاده از تیغ یا کرمهای موبر نیز ممکن است، اما چون باعث قطع مو از ساقه میشوند و مو مجدداً رشد میکند، خطر نفوذ موی کوتاه و تیز به پوست وجود دارد. بنابراین لیزر روش ارجح است. علاوه بر حذف مو، خشک نگه داشتن ناحیه بسیار حیاتی است. بیمارانی که تعریق زیاد دارند باید در طول روز لباس زیر خود را تعویض کنند یا از پدهای جاذب رطوبت استفاده کنند. لباس زیر نخی و گشاد که هوا را عبور دهد، بهتر از الیاف مصنوعی است.
کاهش وزن در افراد چاق نیز تاثیر چشمگیری دارد، زیرا عمق شکاف باسن را کم کرده و اصطکاک و رطوبت را کاهش میدهد. برای کسانی که شغل نشسته دارند، بلند شدن و راه رفتن کوتاه هر یک ساعت یکبار، فشار مداوم را از روی ناحیه برمیدارد. شستشوی روزانه ناحیه با صابونهای ملایم آنتیباکتریال نیز به کاهش بار میکروبی پوست کمک میکند. پیروی از این سبک زندگی جدید، کلید رهایی همیشگی از این بیماری دردناک است.
جمعبندی
کیست پیلونیدال یا سینوس مویی، نتیجه نفوذ مو به پوست در ناحیه دنبالچه است که باعث ایجاد حفرهای عفونی، دردناک و دارای ترشح میشود. این بیماری در مردان جوان و پرمو، و افرادی که شغلهای نشسته دارند شایعتر است. علائم آن از یک گودی ساده تا آبسههای بزرگ و دردناک متغیر است. تشخیص با معاینه بالینی انجام میشود و درمان قطعی آن نیازمند مداخله جراحی (باز، بسته، فلپ یا لیزر) است. داروها تنها عفونت را کنترل میکنند و کیست را از بین نمیبرند.
رعایت بهداشت، استفاده از حمام آب گرم و رژیم غذایی پر پروتئین و فیبر به تسریع روند درمان کمک میکند. نکته کلیدی در موفقیت درمان، پیشگیری از عود بیماری است که با لیزر موهای زائد ناحیه، کاهش وزن و پرهیز از نشستنهای طولانیمدت حاصل میشود. عدم درمان میتواند منجر به فیستولهای پیچیده و عفونتهای مزمن شود، بنابراین اقدام زودهنگام پزشکی و پیگیری مراقبتهای بعد از عمل برای بازگشت به زندگی بدون درد ضروری است.

