بیماری کبدی پلیکیستیک (Polycystic Liver Disease)
- بیماری کبد پلیکیستیک (Polycystic Liver Disease): راهنمای کامل کیستهای ارثی کبد
- اسمهای دیگر بیماری و طبقهبندیهای پزشکی
- نشانههای بیماری کبد پلیکیستیک
- نحوه تشخیص بیماری
- علت ابتلا به کبد پلیکیستیک
- تفاوت بیماری در مردان و زنان
- روشهای درمان کبد پلیکیستیک
- درمان دارویی بیماری
- درمان خانگی و سبک زندگی
- رژیم غذایی مناسب بیماران
- عوارض و خطرات بیماری
- بیماری در کودکان و دوران بارداری
- طول درمان و دورنمای زندگی
- ارتباط با بیماری کلیه پلیکیستیک
- کیفیت زندگی و سلامت روان
بیماری کبد پلیکیستیک (Polycystic Liver Disease): راهنمای کامل کیستهای ارثی کبد
بیماری کبد پلیکیستیک یا به اختصار PLD، یک اختلال ژنتیکی و ارثی است که با رشد تعداد زیادی کیست در بافت کبد مشخص میشود. کیستها کیسههایی پر از مایع هستند که میتوانند اندازههای مختلفی داشته باشند؛ از سر سوزن گرفته تا اندازه یک گریپفروت بزرگ. برای درک بهتر این بیماری، تصور کنید کبد که در حالت عادی باید بافتی یکدست و اسفنجی داشته باشد، شبیه به پنیر سوئیسی پر از حفره میشود، با این تفاوت که این حفرهها خالی نیستند بلکه با مایع پر شدهاند. نکته شگفتانگیز و در عین حال گیجکننده در مورد این بیماری این است که با وجود صدها یا هزاران کیست، کبد معمولاً عملکرد تصفیهکنندگی خود را به خوبی حفظ میکند و نارسایی کبد در این بیماری بسیار نادر است.
این بیماری اغلب با بیماری کلیه پلیکیستیک (ADPKD) همراه است، اما میتواند به صورت مجزا و فقط در کبد نیز رخ دهد. کبد پلیکیستیک معمولاً در بدو تولد وجود دارد اما کیستها آنقدر کوچک هستند که دیده نمیشوند. با افزایش سن، این کیستها رشد میکنند و تکثیر میشوند. اغلب بیماران تا دهه سوم یا چهارم زندگی خود (30 تا 50 سالگی) متوجه بیماری نمیشوند. مشکل اصلی در این بیماری، “اثر فشاری” است. یعنی حجم کبد آنقدر زیاد میشود که به معده، ریهها و رودهها فشار میآورد و باعث علائمی مانند تنگی نفس یا سیری زودرس میشود.
درک ماهیت این بیماری برای بیماران بسیار مهم است. این بیماری سرطان نیست و کیستها تومور نیستند. آنها بافتهای خوشخیمی هستند که فقط فضای زیادی اشغال میکنند. با این حال، تأثیر آن بر کیفیت زندگی، ظاهر فیزیکی (بزرگی شکم) و سلامت عمومی میتواند قابل توجه باشد. در این مقاله، ما به عمق مکانیسمهای این بیماری سفر میکنیم، از ژنتیک پیچیده آن گرفته تا جدیدترین روشهای درمانی و مدیریتی، تا راهنمایی جامع برای زندگی بهتر با کبد پلیکیستیک ارائه دهیم.
اسمهای دیگر بیماری و طبقهبندیهای پزشکی
در متون پزشکی و هنگام جستجو در منابع علمی، ممکن است با نامهای متفاوتی برای بیماری کبد پلیکیستیک روبرو شوید. شناخت این نامها به شما کمک میکند تا درک دقیقتری از نوع بیماری خود داشته باشید. نام رایج و استاندارد آن “بیماری کبد پلیکیستیک” (Polycystic Liver Disease) است که اغلب با مخفف PLD یا PCLD نشان داده میشود. اما این بیماری دو زیرمجموعه اصلی دارد که نامگذاری آنها بر اساس همراهی با بیماری کلیوی است.
نوع اول، “بیماری کبد پلیکیستیک اتوزومال غالب ایزوله” (Isolated Autosomal Dominant Polycystic Liver Disease) یا ADPLD نامیده میشود. کلمه “ایزوله” یا جداگانه به این معنی است که کیستها فقط در کبد وجود دارند و کلیهها سالم هستند یا کیستهای بسیار کمی دارند که اهمیت بالینی ندارد. این نوع نادرتر است و جهشهای ژنتیکی خاص خود را دارد. بیماران مبتلا به این نوع معمولاً نگرانی کمتری در مورد نارسایی کلیه و دیالیز دارند و تمرکز اصلی درمان فقط بر روی کبد است.
نوع دوم و شایعتر، بیماری کبد پلیکیستیک همراه با “بیماری کلیه پلیکیستیک اتوزومال غالب” (Autosomal Dominant Polycystic Kidney Disease) یا ADPKD است. در واقع، اکثر کسانی که کبد پلیکیستیک دارند، در اصل بیماری کلیه پلیکیستیک دارند که کبدشان را هم درگیر کرده است. در متون پزشکی گاهی به سادگی از همان نام بیماری کلیوی استفاده میشود، اما در بخش کبد به آن “درگیری کبدی در ADPKD” میگویند. دانستن تفاوت این دو بسیار حیاتی است، زیرا پیشآگهی و خطرات آنها متفاوت است. در نوع ایزوله، امید به زندگی معمولاً طبیعی است، اما در نوع همراه با کلیه، مدیریت فشار خون و سلامت کلیهها اولویت اصلی است.
نشانههای بیماری کبد پلیکیستیک
بیماری کبد پلیکیستیک به “غول مهربان” بیماریهای کبدی معروف است، زیرا کبد میتواند به اندازهای غولآسا (گاهی تا 10 برابر وزن طبیعی) برسد، اما همچنان با مهربانی وظایف حیاتی خود را انجام دهد. به همین دلیل، اکثر بیماران برای سالها هیچ علامتی ندارند و بیماری آنها “بیعلامت” (Asymptomatic) است. علائم زمانی ظاهر میشوند که حجم کیستها و کبد به قدری زیاد شود که فضای شکم را اشغال کند. به این دسته از علائم، علائم ناشی از “اثر تودهای” (Mass Effect) میگویند.
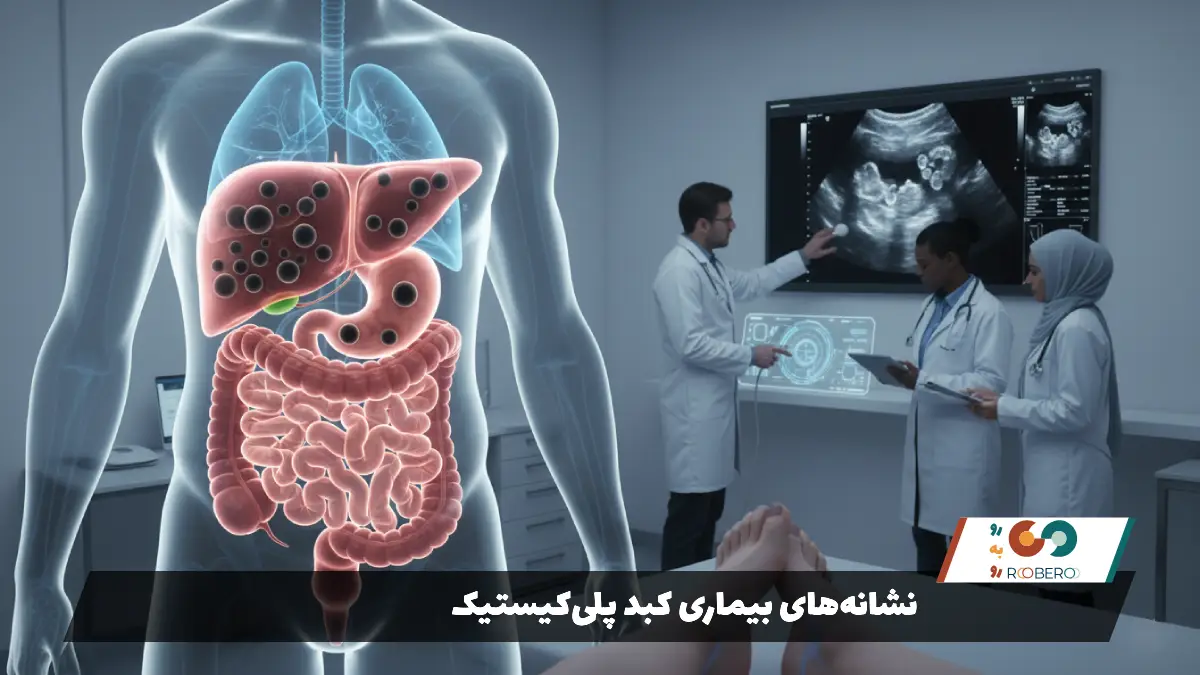
شایعترین علامت، اتساع و بزرگی شکم است. بسیاری از بیماران، به ویژه زنان لاغر اندام، از اینکه شکمشان شبیه به زنان باردار به نظر میرسد، شکایت دارند. این بزرگی شکم با درد مبهم، احساس سنگینی و پری دائمی همراه است. بیمار ممکن است احساس کند که یک توپ بزرگ در شکم خود دارد که با خم شدن یا حرکت جابجا میشود. درد معمولاً شدید نیست مگر اینکه اتفاق خاصی برای کیستها بیفتد (مانند خونریزی داخل کیست).
سیری زودرس یکی دیگر از نشانههای بارز است. کبد بزرگ شده به معده فشار میآورد و فضای آن را کم میکند، بنابراین بیمار با خوردن چند قاشق غذا احساس پری شدید میکند. این موضوع میتواند منجر به کاهش وزن ناخواسته و سوءتغذیه شود. فشار بر دیافراگم و ریهها میتواند باعث تنگی نفس، به خصوص در حالت درازکش شود. فشار بر رودهها ممکن است یبوست ایجاد کند و فشار بر عروق بازگشتی از پاها میتواند منجر به تورم (ادم) در مچ پاها شود. گاهی اوقات رفلاکس اسید معده (سوزش سر دل) نیز به دلیل فشار شکمی تشدید میشود. ندرتاً اگر کیست بزرگی روی مجاری صفراوی فشار بیاورد، زردی (یرقان) رخ میدهد، اما این حالت شایع نیست.
نحوه تشخیص بیماری
مسیر تشخیص بیماری کبد پلیکیستیک معمولاً مستقیم و کمهزینه است، زیرا کیستها در تصویربرداری بسیار واضح دیده میشوند. اغلب اوقات، این بیماری به صورت کاملاً تصادفی کشف میشود؛ مثلاً زمانی که فرد برای چکاپ کلیه، درد شکم یا علتی دیگر سونوگرافی انجام میدهد. در معاینه فیزیکی، پزشک ممکن است کبد بزرگ و ناصاف (ندولار) را در سمت راست شکم لمس کند. کبد در لمس معمولاً سفت است اما دردناک نیست، مگر اینکه التهابی وجود داشته باشد.
سونوگرافی شکم (Ultrasound) اولین و در دسترسترین ابزار تشخیصی است. در سونوگرافی، کیستها به صورت دایرههای سیاه رنگ (تجمع مایع) در میان بافت سفیدتر کبد دیده میشوند. برای تایید تشخیص PLD، معمولاً وجود بیش از 20 کیست در کبد معیار قرار میگیرد، هرچند معیارهای سنی نیز وجود دارد. سونوگرافی ابزاری ایمن و بدون اشعه است که برای پیگیری رشد کیستها در طول زمان بسیار مناسب است.
برای نقشهبرداری دقیقتر قبل از جراحی یا زمانی که سونوگرافی نتواند تمام جزئیات را نشان دهد، از سیتی اسکن (CT Scan) یا امآرآی (MRI) استفاده میشود. این روشها میتوانند اندازه دقیق کبد، تعداد کیستها و موقعیت آنها نسبت به عروق خونی مهم کبد را نشان دهند. MRI به ویژه برای تشخیص نوع کیست (ساده یا پیچیده و دارای خونریزی) برتری دارد. آزمایشهای خون کبدی (مانند آنزیمهای ALT، AST و بیلیروبین) معمولاً در این بیماران کاملاً نرمال هستند، مگر اینکه کیستها فشار زیادی وارد کرده باشند. تستهای ژنتیک نیز برای تایید نوع بیماری و بررسی الگوی وراثت در خانواده انجام میشود، هرچند برای تشخیص بالینی و شروع درمان معمولاً ضروری نیستند.

علت ابتلا به کبد پلیکیستیک
ریشه بیماری کبد پلیکیستیک در ژنهای ما نهفته است. این بیماری یک اختلال ژنتیکی با الگوی وراثت “اتوزومال غالب” است. به زبان ساده، اتوزومال غالب یعنی اگر یکی از والدین (پدر یا مادر) به این بیماری مبتلا باشد، به احتمال 50 درصد این بیماری را به هر یک از فرزندان خود منتقل میکند. جنسیت فرزند در انتقال بیماری نقشی ندارد. این جهشهای ژنتیکی باعث اختلال در پروتئینهایی میشوند که مسئول تشکیل و نگهداری مجاری صفراوی کوچک در کبد هستند.
در بیماری کبد پلیکیستیک ایزوله (بدون درگیری کلیه)، جهش در ژنهایی مانند PRKCSH و SEC63 شناسایی شده است. این ژنها مسئول ساخت پروتئینهایی هستند که در پردازش و انتقال مواد داخل سلول نقش دارند. وقتی این پروتئینها درست کار نکنند، سلولهای پوشاننده مجاری صفراوی بیش از حد تکثیر میشوند و مایع ترشح میکنند که منجر به تشکیل کیست میشود. این کیستها در واقع مجاری صفراوی قطع شده و متورم هستند که دیگر به سیستم اصلی جریان صفرا وصل نیستند.
در نوعی که با بیماری کلیه همراه است (ADPKD)، مقصر اصلی جهش در ژنهای PKD1 یا PKD2 است. این ژنها پروتئینهای “پلیسیستین” را میسازند که در عملکرد مژکهای سلولی (آنتنهای کوچک روی سلول) نقش دارند. اختلال در این مژکها باعث میشود سلولها سیگنالهای رشد غلط دریافت کنند و تبدیل به کیست شوند. نکته مهم این است که اگرچه ژنها بستر بیماری را فراهم میکنند، اما عوامل محیطی و هورمونی (به ویژه استروژن) تعیین میکنند که کیستها چقدر سریع رشد کنند و بیماری چقدر شدید شود. به همین دلیل است که دو عضو یک خانواده با ژن یکسان، ممکن است شدت بیماری متفاوتی داشته باشند.
تفاوت بیماری در مردان و زنان
یکی از بارزترین ویژگیهای بیماری کبد پلیکیستیک، تفاوت چشمگیر آن بین زنان و مردان است. اگرچه هر دو جنس به یک اندازه احتمال دارد ژن بیماری را به ارث ببرند، اما تظاهر بالینی و شدت بیماری در زنان بسیار بیشتر و شدیدتر است. عامل اصلی این تفاوت، هورمون زنانه “استروژن” است. سلولهای پوشاننده کیستهای کبدی دارای گیرندههای استروژن هستند. این یعنی استروژن مانند کودی برای رشد کیستها عمل میکند و باعث میشود آنها بزرگتر شده و مایع بیشتری ترشح کنند.
زنان مبتلا به PLD معمولاً تعداد کیستهای بیشتر و کبد بزرگتری نسبت به مردان همسن خود دارند. این موضوع به ویژه در سنین باروری و زمانی که سطح هورمونها بالاست، مشهودتر است. بارداریهای متعدد نیز با افزایش حجم کبد و رشد کیستها ارتباط مستقیم دارد. هر بارداری میتواند مانند یک موج رشد برای کیستها عمل کند. همچنین زنانی که از قرصهای ضدبارداری هورمونی یا درمانهای جایگزینی هورمونی (HRT) پس از یائسگی استفاده کردهاند، بیماری شدیدتری را تجربه میکنند.
در مقابل، مردان معمولاً بیماری خفیفتری دارند و کبد آنها به اندازهای بزرگ نمیشود که باعث علائم فشاری شدید شود، مگر در سنین بسیار بالا. مردان بیشتر با عوارض کلیوی (اگر بیماری همراه با PKD باشد) دست و پنجه نرم میکنند تا عوارض کبدی. پس از یائسگی در زنان، زمانی که سطح استروژن بدن افت میکند، سرعت رشد کیستها معمولاً کاهش مییابد و حجم کبد ممکن است ثابت بماند یا حتی کمی کوچک شود. این تفاوت جنسیتی نکته کلیدی در مدیریت و مشاوره به بیماران است.
روشهای درمان کبد پلیکیستیک
درمان کبد پلیکیستیک به شدت علائم و حجم کبد بستگی دارد. از آنجا که این بیماری معمولاً باعث نارسایی کبد نمیشود، هدف اصلی درمان، کاهش علائم و کوچک کردن حجم کبد است، نه درمان قطعی بیماری. برای بیمارانی که علائم کمی دارند یا بدون علامت هستند، بهترین استراتژی “نظارت و انتظار” است. در این حالت، پزشک با سونوگرافیهای سالانه وضعیت را چک میکند و نیازی به مداخله نیست.
برای بیمارانی که علائم متوسط دارند و یک یا چند کیست بزرگ (غالب) مسئول درد هستند، روشهای کمتهاجمی پیشنهاد میشود. یکی از این روشها آسپیراسیون و اسکلروتراپی است. در این روش، پزشک با هدایت سونوگرافی سوزنی را وارد کیست بزرگ کرده، مایع را تخلیه میکند و سپس مادهای الکلی (اسکلروزان) داخل آن تزریق میکند تا دیوارههای کیست را بسوزاند و از پر شدن مجدد آن جلوگیری کند. اگر کیستها زیاد باشند، عمل جراحی “فنستراسیون” (Fenestration) یا “سقفبرداری” انجام میشود که میتواند به روش لاپاراسکوپی (بسته) باشد. در این عمل، جراح کیستهای سطحی را میشکافد تا مایع آنها به داخل شکم تخلیه و جذب شود.
در موارد شدید که کبد بسیار بزرگ شده و تمام شکم را پر کرده است (هپاتومگالی شدید)، جراحیهای پیچیدهتری مانند برداشتن بخشی از کبد (Resection) انجام میشود. در این عمل، قسمتی از کبد که بیشترین تراکم کیست را دارد برداشته میشود تا فضا برای معده و سایر اعضا باز شود. آخرین خط درمان برای بیمارانی که کیفیت زندگیشان به شدت مختل شده و هیچ روش دیگری پاسخگو نیست، پیوند کبد است. پیوند کبد تنها راه درمان قطعی است، اما به دلیل خطرات و کمبود عضو، فقط برای وخیمترین شرایط رزرو شده است.
درمان دارویی بیماری
تا سالهای اخیر، گزینه دارویی موثری برای درمان کبد پلیکیستیک وجود نداشت و درمانها محدود به جراحی بود. اما پیشرفتهای علمی دارویی امیدهای تازهای ایجاد کرده است. دسته دارویی اصلی که برای کاهش حجم کبد استفاده میشود، آنالوگهای سوماتواستاتین هستند. داروهایی مانند “اکتروتاید” (Octreotide) و “لانرئوتاید” (Lanreotide) در این دسته قرار دارند.
مکانیسم اثر این داروها جالب است؛ آنها با اتصال به گیرندههای خاصی روی سلولهای کیست، ترشح مایع به داخل کیست را متوقف کرده و تکثیر سلولها را کند میکنند. مطالعات نشان دادهاند که مصرف مداوم این داروها میتواند حجم کبد را بین 5 تا 10 درصد کاهش دهد. شاید این عدد کم به نظر برسد، اما همین کاهش کم میتواند فشار را از روی معده بردارد و علائم بیمار را به طور چشمگیری بهبود بخشد. این داروها معمولاً به صورت تزریق ماهانه تجویز میشوند.
با این حال، درمان دارویی چالشهای خود را دارد. هزینه این داروها بسیار بالاست و عوارض جانبی مانند اسهال، مدفوع چرب، درد شکم و سنگ کیسه صفرا ممکن است رخ دهد. همچنین پس از قطع دارو، ممکن است کبد دوباره به اندازه قبلی بازگردد. به همین دلیل، پزشکان معمولاً این درمان را برای بیمارانی که کاندید جراحی نیستند یا کیفیت زندگی بسیار پایینی دارند، تجویز میکنند. تحقیقات بر روی داروهای جدیدتر و هدفمندتر همچنان ادامه دارد تا راههای موثرتری برای کوچک کردن کیستها بدون نیاز به جراحی پیدا شود.
درمان خانگی و سبک زندگی
اگرچه درمان خانگی نمیتواند کیستها را از بین ببرد، اما تغییرات سبک زندگی میتواند به مدیریت علائم و جلوگیری از تشدید بیماری کمک کند. مهمترین اقدام خانگی، پرهیز از مصرف استروژن است. زنان مبتلا باید با مشورت پزشک از مصرف قرصهای ضدبارداری ترکیبی یا درمانهای هورمونی یائسگی خودداری کنند و روشهای جایگزین را انتخاب نمایند. همچنین دوری از کافئین (قهوه، چای غلیظ، نوشابه) توصیه میشود. تحقیقات نشان دادهاند که کافئین میتواند مسیرهای سلولی را تحریک کرده و ترشح مایع درون کیستها را افزایش دهد.
مدیریت درد در خانه میتواند شامل استفاده از کمپرس گرم (با احتیاط) بر روی ناحیه دردناک و استراحت کافی باشد. پوشیدن لباسهای گشاد و راحت که به شکم فشار نمیآورند، بسیار کمککننده است. هنگام خواب، استفاده از بالشهای اضافی برای حمایت از شکم و خوابیدن به پهلو میتواند فشار بر ریهها را کم کرده و تنفس را راحتتر کند.
ورزش ملایم و منظم مانند پیادهروی یا شنا توصیه میشود، اما باید از ورزشهای تماسی (مانند فوتبال یا هنرهای رزمی) که خطر ضربه به شکم و پارگی کیست را دارند، اجتناب کرد. حفظ وزن ایدهآل نیز مهم است، زیرا چربی شکمی اضافه میتواند فشار داخل شکم را بیشتر کند و علائم را بدتر نماید. همچنین، حفظ بهداشت دهان و دندان برای جلوگیری از ورود باکتریها به خون و عفونی شدن کیستها یک نکته ظریف اما مهم در مراقبت خانگی است.
رژیم غذایی مناسب بیماران
رژیم غذایی در بیماری کبد پلیکیستیک نقش درمانی مستقیم روی کیستها ندارد، اما در مدیریت علائم حیاتی است. به دلیل فشار کبد بر معده، قانون طلایی تغذیه در این بیماران، “کم بخور، همیشه بخور” است. بیماران باید حجم وعدههای غذایی را به شدت کاهش دهند و تعداد وعدهها را به 5 تا 6 بار در روز برسانند. این کار از اتساع بیش از حد معده و درد ناشی از فشار جلوگیری میکند.
رژیم غذایی کمنمک (Low Sodium) به شدت توصیه میشود، به ویژه اگر بیمار همزمان درگیری کلیوی و فشار خون بالا داشته باشد. نمک باعث حبس آب در بدن میشود و میتواند تورم شکم و پاها را بدتر کند. مصرف پروتئین باید در حد متعادل باشد؛ نه آنقدر کم که باعث تحلیل عضلانی شود و نه آنقدر زیاد که به کلیهها (در صورت درگیری) فشار بیاورد. پروتئینهای گیاهی و گوشت سفید گزینههای بهتری هستند.
هیدراتاسیون کافی و نوشیدن آب (حدود 2 تا 3 لیتر در روز، مگر در نارسایی کلیه پیشرفته) ضروری است. آب به عملکرد کلیهها کمک کرده و از یبوست جلوگیری میکند. یبوست در این بیماران به دلیل فشار کیستها بر روده شایع است و زور زدن هنگام اجابت مزاج میتواند خطرناک باشد. مصرف فیبر کافی (میوه و سبزیجات) به رفع یبوست کمک میکند، اما باید مراقب بود که غذاهای نفاخ (مثل حبوبات و کلم) باعث باد شکم و درد بیشتر نشوند. همانطور که گفته شد، محدود کردن کافئین نیز بخشی از رژیم غذایی هوشمندانه برای این بیماران است.
عوارض و خطرات بیماری
بیماری کبد پلیکیستیک اگرچه خوشخیم است، اما میتواند عوارض حاد و اورژانسی ایجاد کند. یکی از شایعترین عوارض، خونریزی داخل کیست است. این اتفاق زمانی رخ میدهد که عروق ظریف دیواره کیست پاره شوند. بیمار ناگهان دچار درد شدید و تیز در یک نقطه خاص از شکم میشود که ممکن است چند روز طول بکشد. این وضعیت معمولاً با استراحت و مسکن بهبود مییابد و به ندرت نیاز به جراحی دارد.
عفونت کیست یکی دیگر از خطرات جدی است. باکتریها میتوانند از روده وارد خون شده و به کیست برسند. علائم شامل تب بالا، لرز و درد شدید در سمت راست بالای شکم است. تشخیص عفونت کیست دشوار است زیرا آنتیبیوتیکها به سختی به داخل کیست نفوذ میکنند و درمان آن نیازمند دورههای طولانی آنتیبیوتیک و گاهی تخلیه کیست عفونی است.
پارگی کیست به داخل حفره شکم بسیار نادر است اما میتواند دردناک باشد. عارضه دیگر، فشار بر ورید باب (Portal Hypertension) است. اگر کیستها مسیر جریان خون کبد را مسدود کنند، فشار خون در رگهای شکمی بالا میرود که میتواند منجر به واریس مری یا تجمع آب آزاد در شکم (آسیت) شود، هرچند این عارضه بیشتر در سیروز دیده میشود تا PLD. سوءتغذیه شدید و تحلیل عضلانی به دلیل ناتوانی در غذا خوردن نیز یک خطر مزمن است که نباید نادیده گرفته شود و نیازمند مشاوره تغذیه است.
بیماری در کودکان و دوران بارداری
بیماری کبد پلیکیستیک یک بیماری با بروز دیرهنگام است و در کودکان بسیار نادر دیده میشود. اگر کودکی دچار کیستهای متعدد کبدی باشد، پزشکان معمولاً به دنبال بیماریهای ژنتیکی دیگری (مانند بیماری کلیه پلیکیستیک اتوزومال مغلوب ARPKD) میگردند که بسیار خطرناکتر است و با فیبروز کبدی همراه است. بنابراین، کودکان والدینی که PLD دارند، معمولاً در کودکی نیازی به سونوگرافی و غربالگری کبد ندارند و بیماری آنها در بزرگسالی ظاهر میشود.
دوران بارداری برای زنان مبتلا به PLD یک دوره چالشبرانگیز است. همانطور که گفته شد، هورمونهای بارداری محرک رشد کیستها هستند. زنانی که قبل از بارداری بیماری خفیف دارند، ممکن است در طی بارداری افزایش حجم کبد را تجربه کنند، اما معمولاً بارداری را بدون مشکل جدی به پایان میرسانند. اما زنانی که بیماری شدید و کبد بسیار بزرگی دارند، ممکن است با خطراتی مانند کمبود فضا برای رشد جنین، زایمان زودرس یا تشدید علائم تنفسی و گوارشی مادر روبرو شوند.
مشاوره قبل از بارداری بسیار حیاتی است. پزشک باید وضعیت کبد و کلیه مادر را بررسی کند. خطر انتقال ژن بیماری به جنین 50 درصد است، اما این به معنی بیمار شدن جنین در دوران کودکی نیست. در اکثر موارد، زنان مبتلا میتوانند باردار شوند، اما باید تحت نظارت دقیق متخصص زنان و کبد (High-risk pregnancy) باشند. تعداد بارداریها نیز بهتر است محدود باشد تا از رشد انفجاری کیستها در آینده جلوگیری شود.
طول درمان و دورنمای زندگی
بیماری کبد پلیکیستیک یک وضعیت مزمن و مادامالعمر است. “طول درمان” در واقع به معنای مدیریت بیماری در تمام طول عمر است. کیستها خود به خود ناپدید نمیشوند و معمولاً با افزایش سن تعداد و اندازه آنها بیشتر میشود. با این حال، سیر پیشرفت بیماری معمولاً آهسته است و بسیاری از بیماران عمر طبیعی دارند و هرگز به جراحی نیاز پیدا نمیکنند.
دوره فعال درمان زمانی است که بیمار دچار عوارض (مثل عفونت یا درد شدید) میشود یا تصمیم به جراحی برای کاهش حجم کبد میگیرد. نقاهت پس از جراحیهای باز کبد (رزکشن) میتواند چندین ماه طول بکشد، در حالی که روشهای کمتهاجمی (اسکلروتراپی) نقاهت کوتاهی دارند. مهمترین نکته در مورد طول عمر و پیشآگهی، وضعیت کلیههاست. اگر بیماری کلیوی همراه وجود نداشته باشد، کبد پلیکیستیک به ندرت کشنده است. کیفیت زندگی بیمار وابسته به مدیریت درست علائم، حمایت روانی و سازگاری با تغییرات ظاهری بدن است. با رسیدن به سن یائسگی در زنان، معمولاً بیماری به فاز ثبات میرسد و نگرانیها کمتر میشود.
ارتباط با بیماری کلیه پلیکیستیک
بسیار مهم است که رابطه بین کبد و کلیه را در این بیماری دقیقتر بشناسیم. حدود 80 درصد از بیمارانی که بیماری کلیه پلیکیستیک (ADPKD) دارند، در نهایت دچار کیستهای کبدی هم میشوند. در این بیماران، اولویت اصلی حفظ عملکرد کلیه است، زیرا نارسایی کلیه تهدیدکنندهتر از بزرگی کبد است. کیستهای کبد در این گروه معمولاً دیرتر از کیستهای کلیه ظاهر میشوند.
نکته جالب اینجاست که شدت بیماری کبد لزوماً با شدت بیماری کلیه مرتبط نیست. یعنی ممکن است فردی کلیههایش از کار افتاده باشد اما کبدش کیستهای کمی داشته باشد، و برعکس، فردی کبد بسیار بزرگی داشته باشد اما عملکرد کلیهاش کاملاً نرمال باشد. بنابراین، درمان هر عضو باید جداگانه و بر اساس علائم خودش برنامهریزی شود. بیمارانی که درگیر هر دو عضو هستند، باید همزمان تحت نظر نفرولوژیست (متخصص کلیه) و هپاتولوژیست (متخصص کبد) باشند تا تداخلات دارویی و درمانی مدیریت شود.
کیفیت زندگی و سلامت روان
یکی از جنبههای نادیده گرفته شده PLD، تأثیر روانی آن است. بزرگی شکم میتواند باعث کاهش اعتماد به نفس، افسردگی و انزوای اجتماعی شود. بیماران ممکن است از ظاهر خود خجالت بکشند یا مدام با سوالاتی در مورد “بارداری” مواجه شوند که آزاردهنده است. دردهای مزمن و خستگی نیز میتواند بر عملکرد شغلی و روابط زناشویی تأثیر بگذارد.
پذیرش بیماری و پیوستن به گروههای حمایتی نقش مهمی در سلامت روان دارد. صحبت کردن با کسانی که شرایط مشابهی دارند، میتواند حس تنهایی را از بین ببرد. همچنین مشاوره روانشناسی برای مقابله با استرس و تصویر بدنی منفی بسیار توصیه میشود. بیماران باید بدانند که ارزش آنها فراتر از ظاهر فیزیکیشان است و با مدیریت صحیح میتوانند زندگی فعال و شادی داشته باشند.
جمعبندی
بیماری کبد پلیکیستیک (PLD)، اختلالی ژنتیکی است که کبد را به مجموعهای از کیستهای خوشخیم تبدیل میکند. شناخت نشانههای بیماری که عمدتاً ناشی از فشار فیزیکی و بزرگی شکم است، به درک وضعیت بیمار کمک میکند. نحوه تشخیص ساده و با سونوگرافی شکم انجام میشود. اگرچه علت ابتلا جهشهای ژنتیکی است و پیشگیری اولیه امکانپذیر نیست، اما با پرهیز از هورمونها و کافئین میتوان رشد کیستها را کند کرد.
تفاوت بارز این بیماری در زنان و مردان و نقش استروژن، کلید مدیریت درمانی است. روشهای درمان از داروی سوماتواستاتین تا جراحیهای کاهنده حجم و در نهایت پیوند کبد متغیر است. با رعایت رژیم غذایی مناسب (کمحجم و کمنمک) و آگاهی از عوارض و خطرات، بیماران میتوانند با وجود طول درمان مادامالعمر، بر چالشهای این بیماری غلبه کرده و زندگی باکیفیتی داشته باشند. PLD پایان راه نیست، بلکه مسیر متفاوتی از زندگی است که با آگاهی هموار میشود.

