بیماری پولیپوز آدنوماتوز خانوادگی (Familial Adenomatous Polyposis – FAP)

- راهنمای جامع و تخصصی بیماری پولیپوز آدنوماتوز خانوادگی (FAP): ژنتیک، جراحی و زندگی با آن
- علت ابتلا به بیماری پولیپوز آدنوماتوز خانوادگی
- نشانههای بیماری پولیپوز آدنوماتوز خانوادگی
- نحوه تشخیص بیماری پولیپوز آدنوماتوز خانوادگی
- روشهای درمان بیماری پولیپوز آدنوماتوز خانوادگی
- پیشگیری از بیماری پولیپوز آدنوماتوز خانوادگی
- اسمهای دیگر بیماری پولیپوز آدنوماتوز خانوادگی
- تفاوت بیماری پولیپوز آدنوماتوز خانوادگی در مردان و زنان
- درمان دارویی بیماری پولیپوز آدنوماتوز خانوادگی
- درمان خانگی و سبک زندگی در FAP
- رژیم غذایی مناسب برای بیماری پولیپوز آدنوماتوز خانوادگی
- عوارض و خطرات بیماری پولیپوز آدنوماتوز خانوادگی
- بیماری FAP در کودکان و دوران بارداری
- تظاهرات خارج رودهای و اهمیت آنها
- طول درمان بیماری پولیپوز آدنوماتوز خانوادگی چقدر است
راهنمای جامع و تخصصی بیماری پولیپوز آدنوماتوز خانوادگی (FAP): ژنتیک، جراحی و زندگی با آن
بیماری پولیپوز آدنوماتوز خانوادگی که به اختصار FAP نامیده میشود، یک اختلال ژنتیکی نادر اما بسیار مهم است که با رشد صدها تا هزاران پولیپ در روده بزرگ (کولون) و راستروده (رکتوم) مشخص میشود. این پولیپها در ابتدا خوشخیم هستند، اما اگر درمان نشوند، تقریباً در ۱۰۰ درصد موارد به سرطان روده بزرگ تبدیل میشوند. این بیماری نه تنها دستگاه گوارش، بلکه میتواند سایر اعضای بدن را نیز درگیر کند. درک مکانیسم این بیماری، غربالگری زودهنگام و مداخلات جراحی به موقع، تنها راه نجات جان بیماران است. در این مقاله جامع، تمامی ابعاد این بیماری روده پیچیده با زبانی ساده و دقیق بررسی شده است.
علت ابتلا به بیماری پولیپوز آدنوماتوز خانوادگی
علت اصلی و بنیادین ابتلا به بیماری FAP، یک نقص یا جهش در ژن خاصی به نام ژن APC است. این ژن روی کروموزوم شماره ۵ قرار دارد. در حالت طبیعی، ژن APC یک “ژن سرکوبکننده تومور” است؛ به این معنی که پروتئینی تولید میکند که از رشد بیرویه و کنترلنشدن سلولها جلوگیری میکند. تصور کنید این ژن مانند ترمز یک اتومبیل عمل میکند. در افراد مبتلا به FAP، این ترمز خراب شده است. در نتیجه، سلولهای پوششی داخل روده بزرگ بیش از حد تقسیم میشوند و تودههای کوچکی به نام پولیپ را تشکیل میدهند.
الگوی وراثت این بیماری به صورت “اتوزومال غالب” است. این اصطلاح پزشکی به این معناست که اگر یکی از والدین (پدر یا مادر) به این بیماری مبتلا باشد، به احتمال ۵۰ درصد این ژن معیوب را به هر یک از فرزندان خود منتقل میکند. جنسیت در انتقال این بیماری نقشی ندارد و دختران و پسران به یک اندازه در معرض خطر هستند. برخلاف برخی بیماریهای ژنتیکی که نیاز است ژن معیوب از هر دو والد به ارث برسد، در FAP دریافت یک ژن معیوب از یکی از والدین برای بروز بیماری کافی است.
البته همه موارد FAP ارثی نیستند. در حدود ۲۵ تا ۳۰ درصد از بیماران، هیچ سابقه خانوادگی وجود ندارد. در این افراد، جهش ژنی به صورت “خودبهخودی” یا “De Novo” رخ میدهد. یعنی ژن APC در زمان تشکیل جنین دچار تغییر شده و این فرد تبدیل به اولین نفر در شجرهنامه خانوادگی میشود که بیماری را دارد. اما نکته مهم اینجاست که همین فرد میتواند ژن معیوب را به فرزندان آینده خود منتقل کند.
نوع و محل جهش در ژن APC میتواند شدت بیماری را تعیین کند. برخی جهشها باعث بروز شکل کلاسیک و شدید بیماری میشوند که در آن هزاران پولیپ در سنین نوجوانی ظاهر میشوند. برخی دیگر از جهشها ممکن است منجر به نوع خفیفتری شوند که به آن “FAP تضعیفشده” (Attenuated FAP) میگویند. در این نوع، تعداد پولیپها کمتر (کمتر از ۱۰۰ عدد) است و سرطان در سنین بالاتر بروز میکند. همچنین ژن دیگری به نام MUTYH نیز وجود دارد که جهش در آن باعث بیماری مشابهی میشود، اما الگوی وراثت آن مغلوب است (باید از هر دو والد به ارث برسد). شناخت دقیق علت ژنتیکی برای تعیین استراتژی درمان حیاتی است.
نشانههای بیماری پولیپوز آدنوماتوز خانوادگی
بیماری FAP اغلب به عنوان یک “بیماری خاموش” در مراحل اولیه شناخته میشود. خطرناکترین ویژگی این بیماری آن است که در زمانی که هزاران پولیپ در حال رشد در روده هستند، فرد ممکن است هیچگونه احساس ناراحتی یا دردی نداشته باشد. پولیپها معمولاً در دوران نوجوانی (حدود ۱۰ تا ۱۵ سالگی) شروع به رشد میکنند، اما در این سنین علائم بالینی بسیار نادر است. این بیعلامتی باعث میشود که بدون غربالگری، بیماری تا مراحل پیشرفته پنهان بماند.
با گذشت زمان و بزرگتر شدن پولیپها یا افزایش تعداد آنها، علائم گوارشی به تدریج ظاهر میشوند. یکی از شایعترین علائم، خونریزی از مقعد است. این خونریزی میتواند به صورت خون روشن روی مدفوع یا خون مخفی باشد که باعث تیره شدن رنگ مدفوع میشود. خونریزی مداوم و تدریجی ممکن است منجر به کمخونی فقر آهن شود که خود را با علائمی مانند خستگی مفرط، رنگپریدگی و تنگی نفس نشان میدهد.
تغییر در عادات اجابت مزاج نیز یکی دیگر از نشانههاست. بیمار ممکن است دورههایی از اسهال یا یبوست را تجربه کند که با درمانهای معمولی بهبود نمییابد. درد شکم، دلپیچههای کرامپی و کاهش وزن ناخواسته از علائم هشداردهندهای هستند که معمولاً نشاندهنده بزرگ شدن پولیپها یا تبدیل شدن آنها به تومورهای سرطانی هستند. در برخی موارد، انسداد روده ناشی از تودههای بزرگ میتواند باعث تهوع و استفراغ شود.
اما علائم FAP محدود به روده نیست. این بیماری یک سندرم سیستمیک است و میتواند تظاهرات خارج رودهای داشته باشد. یکی از نشانههای خاص که میتواند قبل از علائم رودهای ظاهر شود، وجود لکههای رنگدانه در شبکیه چشم است که به آن CHRPE میگویند. این لکهها تاثیری بر بینایی ندارند اما در معاینه چشمپزشکی دیده میشوند و علامت تشخیصی مهمی هستند. همچنین کیستهای پوستی (به خصوص روی صورت و اندامها)، تودههای استخوانی خوشخیم (استئوما) روی فک یا جمجمه، و مشکلات دندانی (مانند دندانهای اضافی یا نهفته) از دیگر نشانههای این سندرم هستند. تومورهای دسموئید (تودههای فیبروزی در شکم) نیز از علائم جدی و خطرناک این بیماری محسوب میشوند.
نحوه تشخیص بیماری پولیپوز آدنوماتوز خانوادگی
تشخیص زودهنگام FAP مرز بین مرگ و زندگی است. فرآیند تشخیص معمولاً با بررسی سابقه خانوادگی آغاز میشود. اگر در خانوادهای سابقه سرطان روده در سنین پایین یا سابقه پولیپهای متعدد وجود داشته باشد، شک به FAP بسیار بالا میرود. با این حال، تشخیص قطعی نیازمند اقدامات کلینیکی و پاراکلینیکی دقیق است.
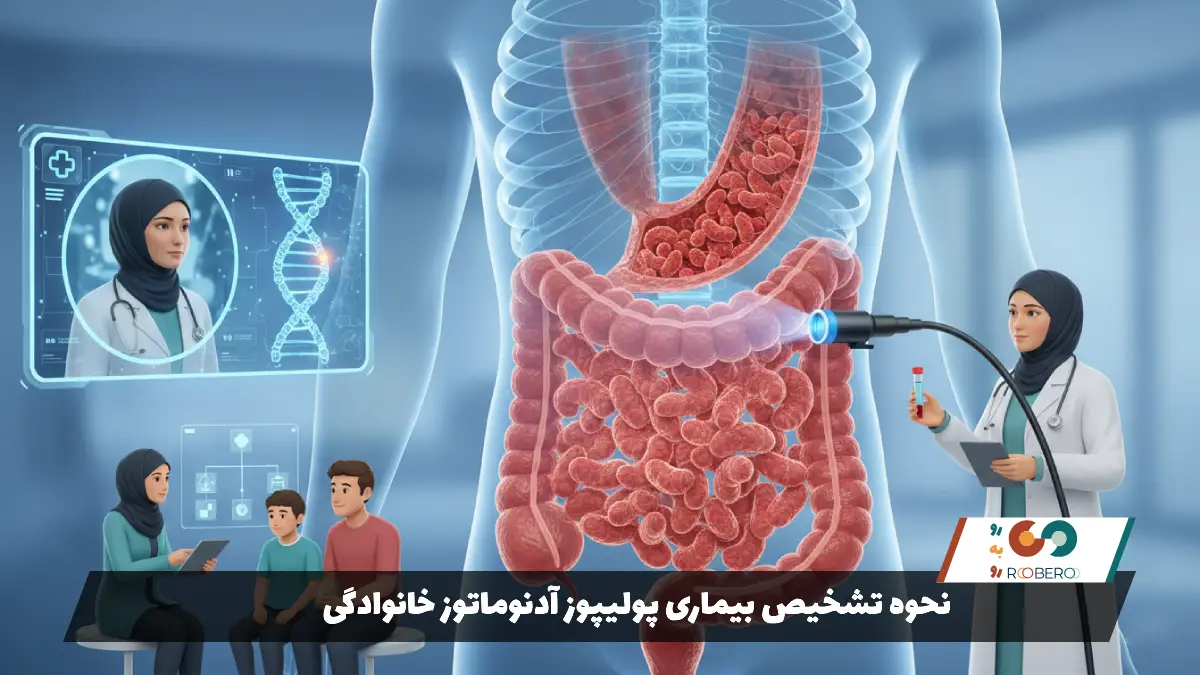
استاندارد طلایی برای تشخیص بالینی، انجام کولونوسکوپی یا سیگموئیدوسکوپی است. در این روش، پزشک با استفاده از یک لوله دوربیندار، داخل روده بزرگ را مشاهده میکند. تشخیص بالینی FAP زمانی قطعی میشود که پزشک بیش از ۱۰۰ پولیپ آدنوماتوز را در روده مشاهده کند. در نوع کلاسیک، سطح داخلی روده ممکن است با هزاران پولیپ کوچک فرش شده باشد، به طوری که مخاط سالم روده به سختی دیده میشود. در نوع خفیف (AFAP)، تعداد پولیپها کمتر (بین ۱۰ تا ۱۰۰) است و بیشتر در سمت راست روده قرار دارند.
آزمایش ژنتیک، دقیقترین و مطمئنترین روش تشخیص است. این آزمایش با یک نمونه خون ساده انجام میشود تا جهش در ژن APC بررسی شود. آزمایش ژنتیک نه تنها بیماری را در فرد تایید میکند، بلکه برای سایر اعضای خانواده نیز حیاتی است. اگر جهش ژنی در یک فرد شناسایی شود، تمام خواهران، برادران و فرزندان او باید آزمایش شوند. این کار اجازه میدهد افرادی که ژن را ندارند از نگرانی رها شوند و کسانی که دارند، قبل از بروز سرطان تحت مراقبت قرار گیرند.
علاوه بر بررسی روده، اقدامات تشخیصی دیگری نیز لازم است. به دلیل احتمال وجود پولیپ در معده و روده باریک (اثنیعشر)، انجام آندوسکوپی از بالا (Upper Endoscopy) ضروری است. این کار معمولاً از سن ۲۰ تا ۲۵ سالگی شروع میشود. معاینه چشمپزشکی برای بررسی لکههای شبکیه و معاینه فیزیکی برای لمس تودههای شکمی (دسموئید) یا بررسی تودههای استخوانی فک نیز بخشی از پکیج تشخیصی است. سیتی اسکن یا MRI ممکن است برای بررسی تومورهای دسموئید در شکم استفاده شود.
روشهای درمان بیماری پولیپوز آدنوماتوز خانوادگی
درمان اصلی و قطعی برای جلوگیری از سرطان روده در بیماران FAP، جراحی است. از آنجا که تعداد پولیپها بسیار زیاد است، امکان برداشتن تکتک آنها با کولونوسکوپی وجود ندارد و خطر سرطانی شدن ۱۰۰ درصد است، بنابراین برداشتن روده بزرگ (کولکتومی) اجتنابناپذیر است. زمان انجام جراحی معمولاً در اواخر دوران نوجوانی یا اوایل دهه بیست زندگی است، مگر اینکه علائم سرطان زودتر ظاهر شود.
دو روش جراحی اصلی برای این بیماران وجود دارد. روش اول، برداشتن کامل روده بزرگ و راستروده (Total Proctocolectomy) است. در این روش، جراح کل مسیر روده بزرگ و رکتوم را خارج میکند و انتهای روده باریک را به شکل یک کیسه (J-Pouch) درمیآورد و به مقعد وصل میکند. مزیت این روش این است که خطر سرطان رکتوم کاملاً از بین میرود زیرا بافتی باقی نمانده است. عیب آن پیچیدگی عمل و احتمال تغییر در کنترل مدفوع و باروری (در زنان) است.
روش دوم، برداشتن روده بزرگ و حفظ راستروده (Colectomy with IRA) است. در این روش، کولون برداشته میشود اما رکتوم (راستروده) باقی میماند و روده باریک مستقیماً به آن وصل میشود. این عمل سادهتر است و کیفیت زندگی بهتری از نظر دفع دارد، اما خطر عود پولیپ و سرطان در بافت باقیمانده رکتوم وجود دارد. این روش برای کسانی مناسب است که تعداد پولیپهای رکتوم آنها کم است. در این صورت، بیمار باید تا آخر عمر هر ۶ ماه یکبار رکتوسکوپی انجام دهد تا پولیپهای جدید رکتوم سوزانده شوند.
علاوه بر جراحی روده، مدیریت سایر تظاهرات بیماری نیز بخشی از درمان است. پولیپهای اثنیعشر (ابتدای روده باریک) باید با آندوسکوپیهای منظم کنترل و در صورت بزرگ شدن برداشته شوند. تومورهای دسموئید که تودههای سفت فیبروزی در شکم هستند، درمان دشواری دارند و ممکن است نیاز به جراحی، پرتودرمانی یا دارو داشته باشند. درمان FAP یک تعهد مادامالعمر است و حتی پس از جراحی روده، پایش مداوم سایر ارگانها (مانند تیروئید و کبد) برای تشخیص زودهنگام سرطانهای مرتبط ضروری است.
پیشگیری از بیماری پولیپوز آدنوماتوز خانوادگی
وقتی صحبت از پیشگیری در FAP میشود، باید بین “پیشگیری از بروز ژن” و “پیشگیری از سرطان” تفاوت قائل شویم. از آنجا که این یک بیماری ژنتیکی است که در لحظه لقاح تعیین میشود، هیچ روش طبیعی، تغذیهای یا دارویی وجود ندارد که بتواند از بروز بیماری در فردی که ژن را به ارث برده، جلوگیری کند. فردی که با ژن معیوب متولد شده، قطعاً دچار پولیپوز خواهد شد.
اما برای پیشگیری از انتقال بیماری به نسل بعد، روشهای پیشرفتهای وجود دارد. زوجهایی که یکی از آنها مبتلا به FAP است، میتوانند از روش تشخیص ژنتیکی پیش از لانهگزینی (PGD) در فرآیند لقاح مصنوعی (IVF) استفاده کنند. در این روش، جنینها در آزمایشگاه تشکیل میشوند و قبل از انتقال به رحم مادر، از نظر ژنتیکی بررسی میشوند. تنها جنینهایی که فاقد ژن معیوب APC هستند انتخاب و کاشته میشوند. این روش تضمین میکند که فرزندان آینده سالم خواهند بود و زنجیره انتقال بیماری در خانواده قطع میشود.
مفهوم دیگر پیشگیری در FAP، “پیشگیری ثانویه” یا جلوگیری از تبدیل شدن پولیپها به سرطان است. همانطور که گفته شد، این کار تنها با غربالگری منظم و جراحی پیشگیرانه (پروفیلاکتیک) امکانپذیر است. انجام کولونوسکوپیهای سالانه از سن ۱۰ تا ۱۲ سالگی به پزشک اجازه میدهد تا زمان مناسب برای جراحی را تعیین کند. هدف این است که قبل از اینکه حتی یک سلول سرطانی شود، بافت مستعد (روده بزرگ) از بدن خارج گردد. این استراتژی جان هزاران بیمار را نجات داده و امید به زندگی آنها را به سطح افراد عادی رسانده است.
اسمهای دیگر بیماری پولیپوز آدنوماتوز خانوادگی
این بیماری در متون پزشکی و تاریخی با نامهای متعددی شناخته میشود که هر کدام به جنبهای از بیماری یا کاشفان آن اشاره دارند. نام رسمی و علمی کنونی Familial Adenomatous Polyposis (FAP) است. اما در گذشته بیشتر با نام “پولیپوز فامیلیال کولون” یا Familial Polyposis Coli (FPC) شناخته میشد. این نام قدیمی فقط بر روی درگیری روده بزرگ (کولون) تمرکز داشت، اما امروزه میدانیم که این بیماری کل دستگاه گوارش را درگیر میکند، لذا نام FAP دقیقتر است.
دو نام دیگر نیز وجود دارد که در واقع زیرمجموعهها یا انواع خاصی از FAP هستند، اما گاهی به عنوان نام بیماری شنیده میشوند. اولی سندرم گاردنر (Gardner Syndrome) است. در گذشته تصور میشد این یک بیماری جداگانه است، اما اکنون میدانیم که همان FAP است که با علائم خارج رودهای شدیدتر (مانند تودههای استخوانی، کیستهای پوستی و دسموئید) همراه است. یعنی هر کس سندرم گاردنر دارد، در واقع FAP دارد.
دومی سندرم تورکوت (Turcot Syndrome) است که به همراهی پولیپوز روده با تومورهای مغزی (مانند مدولوبلاستوما) اشاره دارد. این نیز نوعی تظاهر نادر از همین اختلال ژنتیکی است. نام دیگر مرتبط، AFAP یا “FAP تضعیفشده” است که به فرم خفیفتر بیماری اشاره دارد که در آن پولیپها کمترند و دیرتر بروز میکنند. دانستن این نامها به بیماران کمک میکند تا هنگام مطالعه پروندههای پزشکی یا جستجو در اینترنت، دچار سردرگمی نشوند و بدانند که تمام این اسامی زیر چتر اختلالات ژن APC قرار میگیرند.
تفاوت بیماری پولیپوز آدنوماتوز خانوادگی در مردان و زنان
از نظر ژنتیکی و نحوه وراثت، هیچ تفاوتی بین مردان و زنان وجود ندارد. ژن APC روی کروموزوم اتوزومال (غیرجنسی) قرار دارد، بنابراین شانس ابتلا برای هر دو جنس برابر است و سیر تشکیل پولیپها و خطر سرطان روده در هر دو مشابه است. اما تفاوتهای جنسیتی مهمی در مدیریت بیماری، عوارض جراحی و برخی تظاهرات خاص وجود دارد.
مهمترین تفاوت در تاثیر جراحی بر باروری است. جراحیهای وسیع لگنی (مانند برداشتن کامل رکتوم و ساخت J-Pouch) در زنان میتواند باعث ایجاد چسبندگی در اطراف تخمدانها و لولههای فالوپ شود. این چسبندگیها ممکن است منجر به کاهش قدرت باروری در زنان شوند. به همین دلیل، در دختران جوانی که هنوز ازدواج نکردهاند یا قصد بارداری دارند، جراحان ممکن است روشهایی را انتخاب کنند که آسیب کمتری به سیستم تولیدمثل بزند یا زمان جراحی را با دقت بیشتری برنامهریزی کنند. در مردان، خطر اختلال در عملکرد جنسی (ناتوانی جنسی) ناشی از آسیب به اعصاب لگنی در حین جراحی وجود دارد، هرچند با تکنیکهای مدرن این خطر کم است.
تفاوت دیگر در تومورهای دسموئید است. برخی مطالعات نشان میدهند که زنان ممکن است کمی بیشتر از مردان در معرض خطر تومورهای دسموئید داخل شکمی باشند. به نظر میرسد هورمونهای زنانه (استروژن) در رشد این تومورها نقش دارند. به همین دلیل، بارداری که با سطح بالای هورمونها همراه است، میتواند محرکی برای رشد دسموئیدها در زنان مبتلا به FAP باشد.
خطر سرطان تیروئید نیز یکی دیگر از تفاوتهاست. در حالی که سرطان تیروئید در کل جمعیت FAP نادر است (حدود ۱ تا ۲ درصد)، اما در زنان مبتلا به FAP بسیار شایعتر از مردان مبتلا است (نسبت ۱۷ به ۱). بنابراین، غربالگری منظم تیروئید با سونوگرافی برای زنان مبتلا به این بیماری اهمیت ویژهای دارد و باید بخشی از مراقبتهای روتین آنها باشد.
درمان دارویی بیماری پولیپوز آدنوماتوز خانوادگی
در حال حاضر، هیچ دارویی وجود ندارد که بتواند FAP را “درمان” کند یا ژن معیوب را اصلاح نماید. درمان دارویی در این بیماری نقش مکمل و کنترلکننده دارد و هرگز جایگزین جراحی نمیشود. هدف اصلی داروها، کاهش تعداد و اندازه پولیپها و به تعویق انداختن زمان جراحی یا کنترل پولیپهای باقیمانده در رکتوم پس از جراحی است.
دسته اصلی داروها، NSAIDها (داروهای ضدالتهاب غیراستروئیدی) هستند. دارویی به نام سولینداک (Sulindac) سالهاست که استفاده میشود. تحقیقات نشان دادهاند که این دارو میتواند باعث کوچک شدن و کاهش تعداد پولیپها شود. مکانیسم اثر آن احتمالاً از طریق مهار آنزیمهای COX است که در التهاب و رشد سلولی نقش دارند. با این حال، سولینداک نمیتواند از سرطانی شدن پولیپها به طور کامل جلوگیری کند، بلکه فقط ظاهر آنها را تغییر میدهد.
داروی جدیدتر و اختصاصیتر، سلکوکسیب (Celecoxib) است که یک مهارکننده اختصاصی COX-2 است. این دارو نیز توسط سازمانهای بهداشتی برای کاهش پولیپ در FAP تایید شده است. سلکوکسیب عوارض گوارشی کمتری نسبت به داروهای قدیمی دارد. این داروها معمولاً برای بیمارانی تجویز میشوند که جراحی حفظ رکتوم داشتهاند و میخواهند پولیپهای باقیمانده در راستروده را کنترل کنند.
تحقیقات بر روی داروهای جدیدتر مانند مهارکنندههای EGFR و ترکیباتی مثل کورکومین (ماده موثره زردچوبه) در حال انجام است، اما هنوز به عنوان درمان استاندارد وارد پروتکلها نشدهاند. نکته بسیار مهم این است که بیماران نباید تصور کنند با خوردن این داروها از جراحی بینیاز میشوند. مصرف خودسرانه این داروها بدون نظارت پزشک میتواند باعث ایجاد حس کاذب امنیت شده و تشخیص سرطان را به تاخیر اندازد.
درمان خانگی و سبک زندگی در FAP
درمان خانگی به معنای سنتی (مانند دمنوش یا گیاهان دارویی) هیچ جایگاهی در درمان پولیپهای ژنتیکی FAP ندارد و اتکا به آنها خطرناک است. اما مدیریت سبک زندگی در خانه برای بیمارانی که جراحی روده انجام دادهاند، بسیار حیاتی است. پس از جراحی برداشتن روده بزرگ، بدن در جذب آب و نمک دچار مشکل میشود. بنابراین، هیدراتاسیون (نوشیدن آب و مایعات کافی) مهمترین اقدام خانگی است. بیماران باید یاد بگیرند که نشانههای کمآبی را بشناسند و با مصرف مایعات حاوی الکترولیت، آن را جبران کنند.
مراقبت از پوست اطراف مقعد یا استوما (اگر بیمار دارای کیسه روی شکم باشد) یکی دیگر از مهارتهای خانگی است. اسهالهای مکرر پس از جراحی میتواند باعث سوختگی پوست شود. استفاده از پمادهای محافظ (مانند زینک اکساید) و رعایت بهداشت دقیق ضروری است.
حمایت روانی در خانه نقش کلیدی دارد. زندگی با دانستن اینکه خطر سرطان وجود دارد یا کنار آمدن با تغییرات بدن پس از جراحی (مانند دفع مکرر)، میتواند منجر به افسردگی و اضطراب شود. ایجاد محیطی آرام، حمایت اعضای خانواده و پیوستن به گروههای حمایتی بیماران میتواند تابآوری فرد را افزایش دهد. ورزش ملایم و منظم نیز به بهبود حرکات روده و کاهش استرس کمک میکند، اما باید از ورزشهای سنگین که به عضلات شکم فشار میآورند (به خصوص اگر خطر دسموئید وجود دارد یا تازه جراحی شدهاند) پرهیز کرد.
رژیم غذایی مناسب برای بیماری پولیپوز آدنوماتوز خانوادگی
رژیم غذایی نمیتواند ژنهای شما را تغییر دهد، اما میتواند بر سرعت رشد پولیپها و کیفیت زندگی پس از جراحی تاثیر بگذارد. قبل از جراحی، توصیه میشود رژیم غذایی سرشار از فیبر (میوهها، سبزیجات، غلات کامل) و کمچرب باشد. آنتیاکسیدانهای موجود در میوهها و سبزیجات ممکن است به سلامت کلی سلولها کمک کنند. محدود کردن گوشت قرمز و فرآوری شده (سوسیس و کالباس) که خود عامل خطر سرطان روده هستند، برای این بیماران واجبتر است. کلسیم و ویتامین D نیز اثرات محافظتی بر روده دارند و باید در رژیم غذایی گنجانده شوند.
اما پس از جراحی (زمانی که روده بزرگ برداشته شده)، رژیم غذایی کاملاً تغییر میکند. در ماههای اول پس از عمل، روده باریک باید با وظیفه جدید خود سازگار شود. در این دوران، رژیم غذایی باید کمفیبر باشد. غذاهایی مانند سبزیجات خام، پوست میوهها، آجیل و دانهها میتوانند باعث انسداد یا اسهال شدید شوند و باید پرهیز شوند.
بیمارانی که روده بزرگ ندارند، نمک و آب زیادی از دست میدهند. برخلاف توصیههای عمومی سلامتی، این افراد ممکن است نیاز داشته باشند غذای خود را کمی خوشنمکتر بخورند تا سدیم بدن تامین شود. وعدههای غذایی باید کوچک و متعدد (۶ وعده در روز) باشد تا فرصت جذب وجود داشته باشد. غذاهای نفاخ مانند حبوبات و کلم باید با احتیاط مصرف شوند. با گذشت زمان و سازگاری بدن، بیمار میتواند کمکم غذاهای جدید را امتحان کند و به رژیم عادیتر برگردد. مصرف مکملهای ویتامینی (به خصوص B12 و آهن) تحت نظر پزشک ممکن است ضروری باشد.
عوارض و خطرات بیماری پولیپوز آدنوماتوز خانوادگی
بزرگترین و حتمیترین خطر FAP، سرطان کولورکتال است. بدون جراحی، میانگین سن ابتلا به سرطان ۳۹ سالگی است. اما خطرات این بیماری به سرطان روده ختم نمیشود. یکی از جدیترین عوارض پس از جراحی، تومورهای دسموئید است. این تومورها سرطان نیستند (متاستاز نمیدهند)، اما تودههایی سفت و تهاجمی هستند که در داخل شکم رشد کرده و به رگها و رودهها فشار میآورند. دسموئیدها علت اصلی مرگومیر در بیمارانی هستند که جراحی روده را پشت سر گذاشتهاند.
سرطان دوازدهه (اثنیعشر) و آمپول واتر (محل ریختن صفرا به روده) دومین علت شایع سرطان در این بیماران است. به همین دلیل آندوسکوپی منظم حیاتی است. سایر سرطانها مانند سرطان تیروئید، سرطان پانکراس، سرطان کبد (هپاتوبلاستوما در کودکان) و تومورهای مغزی نیز در این افراد شیوع بالاتری نسبت به جامعه عادی دارند.
عوارض ناشی از جراحی نیز نباید نادیده گرفته شود. چسبندگی روده، انسداد روده، عفونت زخم و مشکلات جنسی و ادراری از خطرات احتمالی عملهای وسیع لگنی هستند. سندرم روده کوتاه (اگر بخش زیادی از روده برداشته شود) میتواند منجر به سوءتغذیه شدید شود. همچنین استرس روانی ناشی از غربالگریهای مداوم و ترس از سرطان، میتواند کیفیت زندگی را تحت تاثیر قرار دهد.
بیماری FAP در کودکان و دوران بارداری
تشخیص FAP در کودکان بار روانی سنگینی برای والدین و کودک دارد. غربالگری پولیپها معمولاً از سن ۱۰ تا ۱۲ سالگی با سیگموئیدوسکوپی سالانه شروع میشود. اگر ژن در خانواده وجود داشته باشد، آزمایش ژنتیک میتواند در بدو تولد انجام شود، اما معمولاً توصیه میشود تا سنی که کودک بتواند در تصمیمگیری مشارکت کند یا اقدامات پزشکی لازم شود، صبر کرد (مگر برای غربالگری کبد). تومور کبدی هپاتوبلاستوما در کودکان زیر ۵ سال مبتلا به FAP دیده میشود، بنابراین آزمایش خون آلفا-فیتوپروتئین و سونوگرافی کبد برای این کودکان توصیه میشود.
در دوران بارداری، زنان مبتلا به FAP با چالشهای خاصی روبرو هستند. همانطور که گفته شد، بارداری میتواند محرکی برای رشد تومورهای دسموئید باشد. اگر مادری تومور دسموئید داشته باشد، باید در دوران بارداری به دقت پایش شود. همچنین بزرگ شدن رحم میتواند به کیسه روده (J-Pouch) فشار وارد کند و باعث تکرر دفع یا بیاختیاری موقت شود.
نوع زایمان نیز مسئله مهمی است. اگر مادر سرطان رکتوم یا پولیپهای بزرگ در پایین روده داشته باشد، زایمان طبیعی ممکن است خطرناک باشد. همچنین برای زنانی که جراحی J-Pouch انجام دادهاند، زایمان طبیعی ممکن است به اسفنکتر مقعد و عملکرد کیسه آسیب بزند، بنابراین اغلب سزارین توصیه میشود. مشاوره ژنتیک قبل از بارداری برای بحث در مورد احتمال ۵۰ درصدی انتقال بیماری به فرزند، حق مسلم والدین است.
تظاهرات خارج رودهای و اهمیت آنها
علاوه بر پولیپهای روده، FAP میتواند خود را در سایر نقاط بدن نشان دهد. این علائم گاهی قبل از پولیپها ظاهر میشوند و میتوانند سرنخی برای تشخیص باشند. استئوما یا تودههای استخوانی خوشخیم، اغلب روی فک پایین یا جمجمه ایجاد میشوند. دندانپزشکان ممکن است اولین کسانی باشند که با دیدن دندانهای اضافی نهفته یا ساختار غیرطبیعی فک، به بیماری مشکوک میشوند.
کیستهای اپیدرموئید پوست، که تودههای زیرپوستی بیآزار هستند، در این بیماران شایع است. هایپرتروفی مادرزادی اپیتلیوم رنگدانه شبکیه (CHRPE) که به صورت لکههای سیاه در ته چشم دیده میشود، در حدود ۷۰ تا ۸۰ درصد بیماران وجود دارد و کاملاً اختصاصی FAP است. پولیپهای غدد فوندیک معده نیز در اکثر بیماران دیده میشود که خوشبختانه خطر سرطانی شدن آنها بسیار کم است، اما پولیپهای دوازدهه (آدنوم) خطرناک هستند و نیاز به پایش دارند. آگاهی از این علائم به پزشکان کمک میکند تا بیماری را به عنوان یک سندرم کلی ببینند و نه فقط یک بیماری روده.
طول درمان بیماری پولیپوز آدنوماتوز خانوادگی چقدر است
بیماری FAP یک وضعیت مادامالعمر است. از لحظه تولد با فرد است و تا پایان عمر نیاز به مدیریت دارد. “طول درمان” در اینجا به معنای یک دوره کوتاه مصرف دارو نیست. جراحی معمولاً در سنین جوانی (مثلاً ۲۰ سالگی) انجام میشود و دوره نقاهت آن ممکن است چند ماه طول بکشد تا بدن با شرایط جدید گوارشی سازگار شود.
اما پس از جراحی، درمان تمام نمیشود. بیمار باید تا آخر عمر تحت نظارت باشد. این نظارت شامل آندوسکوپی معده و اثنیعشر (هر ۱ تا ۳ سال بسته به شدت پولیپها)، بررسی رکتوم باقیمانده (هر ۶ ماه تا ۱ سال)، سونوگرافی تیروئید (سالانه) و معاینه فیزیکی است. بنابراین، بیمار باید بپذیرد که مراقبتهای پزشکی بخشی جداییناپذیر از سبک زندگی او خواهد بود. با مدیریت صحیح و پیگیری مداوم، این بیماران میتوانند طول عمری برابر با افراد عادی جامعه داشته باشند و از زندگی فعال و پویا لذت ببرند.
جمعبندی
بیماری پولیپوز آدنوماتوز خانوادگی (FAP) یک اختلال ژنتیکی ارثی ناشی از جهش در ژن APC است که باعث ایجاد صدها پولیپ در روده بزرگ و خطر قطعی سرطان کولورکتال در جوانی میشود. تشخیص با کولونوسکوپی و آزمایش ژنتیک انجام میگیرد. درمان اصلی، جراحی برداشتن روده بزرگ (کولکتومی) است که معمولاً در سنین جوانی انجام میشود. علاوه بر روده، این بیماری میتواند باعث تومورهای دسموئید، پولیپهای معده و مشکلات استخوانی شود. اگرچه این بیماری مادامالعمر است، اما با غربالگری زودهنگام اعضای خانواده، انجام به موقع جراحی و پایش منظم پزشکی، میتوان از سرطان پیشگیری کرد و زندگی با کیفیتی داشت. پیشگیری از انتقال به نسل بعد نیز با روشهای PGD و لقاح مصنوعی امکانپذیر است.

