بیماری نکروز چربی پریپانکراتیک (Peripancreatic Fat Necrosis)
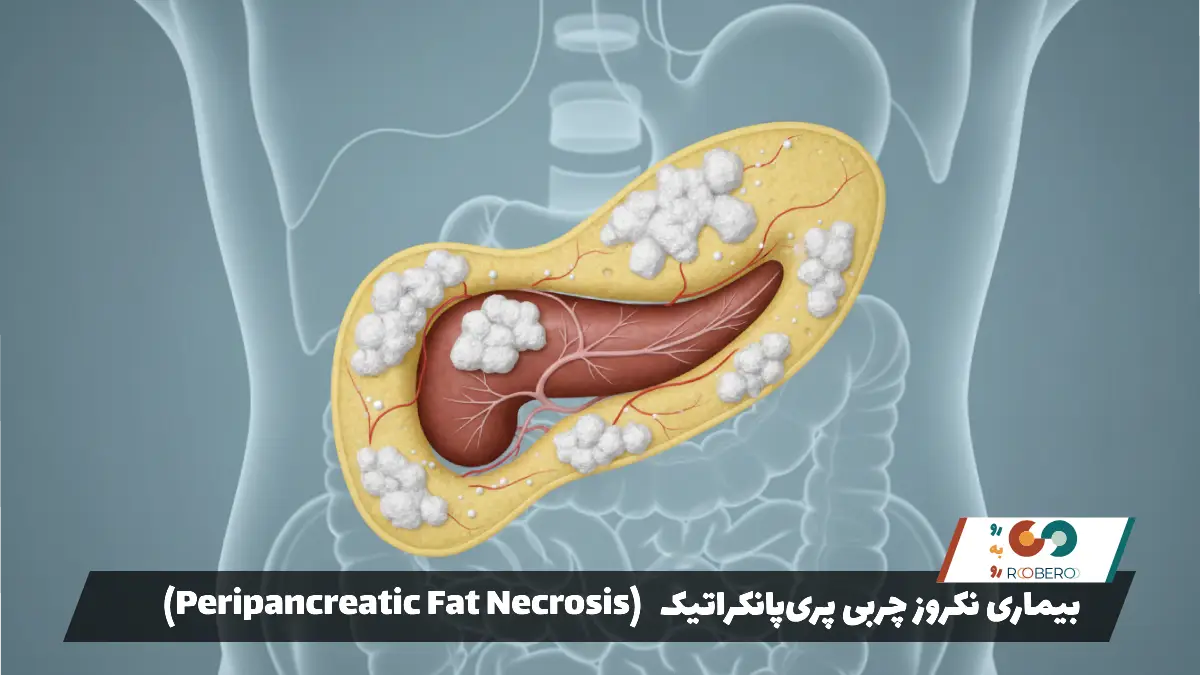
- نکروز چربی پریپانکراتیک (Peripancreatic Fat Necrosis): راهنمای جامع مرگ بافت چربی اطراف لوزالمعده
- اسمهای دیگر بیماری و واژهشناسی پزشکی
- نشانههای بیماری نکروز چربی پریپانکراتیک
- نحوه تشخیص بیماری
- علت ابتلا به نکروز چربی پریپانکراتیک
- تفاوت بیماری در مردان و زنان
- روشهای درمان نکروز چربی پریپانکراتیک
- درمان دارویی و مدیریت درد
- رژیم غذایی مناسب برای بیماران
- پیشگیری از نکروز چربی پریپانکراتیک
- درمان خانگی و دوره نقاهت
- عوارض و خطرات نکروز چربی پریپانکراتیک
- نکروز چربی در کودکان و دوران بارداری
- طول درمان نکروز چربی پریپانکراتیک
- پاتوفیزیولوژی صابونی شدن
- نکروز استریل در برابر نکروز عفونی
نکروز چربی پریپانکراتیک (Peripancreatic Fat Necrosis): راهنمای جامع مرگ بافت چربی اطراف لوزالمعده
نکروز چربی پریپانکراتیک یک وضعیت پاتولوژیک جدی و یکی از عوارض اصلی و خطرناک پانکراتیت حاد (التهاب لوزالمعده) است. برای درک این بیماری، ابتدا باید بدانیم که لوزالمعده یا پانکراس یک غده حیاتی در پشت معده است که وظیفه تولید آنزیمهای گوارشی بسیار قوی را بر عهده دارد. این آنزیمها در حالت طبیعی غیرفعال هستند و تنها زمانی که به روده کوچک میرسند فعال میشوند تا غذا را هضم کنند. اما در شرایط بیماری، این آنزیمها زودتر از موعد و در داخل خودِ پانکراس فعال میشوند. وقتی این اتفاق میافتد، آنزیمها به جای هضم غذا، شروع به هضم بافت خود پانکراس و بافتهای اطراف آن میکنند. یکی از بافتهایی که در اطراف پانکراس به وفور وجود دارد، بافت چربی است.
زمانی که آنزیمهای لیپاز (هضمکننده چربی) از پانکراس نشت میکنند، به بافت چربی اطراف حمله کرده و باعث تخریب و مرگ سلولهای چربی میشوند. این فرآیند “نکروز چربی” نامیده میشود. در طی این فرآیند، اسیدهای چرب آزاد میشوند و با کلسیم موجود در خون ترکیب شده و رسوباتی صابونی شکل و سفید رنگ ایجاد میکنند؛ پدیدهای که در اصطلاح پزشکی “صابونی شدن” (Saponification) نامیده میشود. این وضعیت نه تنها باعث التهاب شدید موضعی میشود، بلکه میتواند آغازگر یک پاسخ التهابی سیستمیک در کل بدن باشد که جان بیمار را تهدید میکند. نکروز چربی پریپانکراتیک نشاندهنده یک فرم شدید از پانکراتیت است و مدیریت آن نیازمند تیمی از متخصصان گوارش، جراحی و مراقبتهای ویژه است. در این مقاله، ما به بررسی عمیق و موشکافانه تمام جنبههای این عارضه میپردازیم.
اسمهای دیگر بیماری و واژهشناسی پزشکی
در متون پزشکی و گزارشهای رادیولوژی یا پاتولوژی، نکروز چربی پریپانکراتیک ممکن است با نامهای متفاوتی توصیف شود که همگی به یک فرآیند واحد یا مراحل مختلف آن اشاره دارند. شناخت این نامها به بیمار و خانواده او کمک میکند تا درک بهتری از وضعیت پزشکی داشته باشند. یکی از نامهای رایج، استئاتونکروز (Steatonecrosis) است. واژه “استئاتو” به معنای چربی و “نکروز” به معنای مرگ بافت است. این نام دقیقترین توصیف میکروسکوپی از اتفاقی است که در بدن رخ میدهد. در واقع، بافت چربی زنده میمیرد و جای خود را به بافت مرده و التهابی میدهد.
اصطلاح دیگری که ممکن است بشنوید، “پانکراتیت نکروزان” (Necrotizing Pancreatitis) است. اگرچه این اصطلاح به مرگ بافت خودِ پانکراس اشاره دارد، اما نکروز چربی اطراف پانکراس جزء جداییناپذیر و همیشگی این بیماری است. پزشکان معمولاً از این دو اصطلاح در کنار هم استفاده میکنند زیرا مدیریت بالینی آنها یکسان است. همچنین اصطلاح “ساپونیفیکاسیون چربی” (Fat Saponification) نیز گاهی در گزارشهای جراحی یا کالبدشکافی دیده میشود که به ظاهر گچی و سفید رنگ بافتهای چربی مرده اشاره دارد که حاصل ترکیب اسیدهای چرب با کلسیم است.
در مراحل پیشرفتهتر، اگر بافتهای مرده توسط بدن دیوارکشی شوند، ممکن است با اصطلاحاتی مانند “مجموعه حاد نکروتیک” (Acute Necrotic Collection – ANC) یا اگر دیواره آن کامل شود، “نکروز محصور شده” (Walled-off Necrosis – WON) مواجه شوید. این نامگذاریها بسیار مهم هستند زیرا زمان و نوع مداخله درمانی بر اساس اینکه بیماری در کدام یک از این مراحل قرار دارد، تعیین میشود. دانستن این واژگان تخصصی به شما کمک میکند تا گزارشهای سیتیاسکن یا امآرآی را بهتر تفسیر کنید و ارتباط مؤثرتری با تیم درمان برقرار نمایید.
نشانههای بیماری نکروز چربی پریپانکراتیک
علائم نکروز چربی پریپانکراتیک معمولاً در بستر علائم پانکراتیت حاد شدید ظاهر میشوند، اما شدت و ماندگاری آنها بیشتر است. اصلیترین و بارزترین نشانه، درد شدید شکم است. این درد معمولاً در ناحیه بالای شکم (اپیگاستر) احساس میشود و ماهیت تیرکشنده دارد که اغلب به پشت و کمر انتشار مییابد. درد به قدری شدید است که با مسکنهای معمولی آرام نمیشود و بیمار نیاز به داروهای مخدر تزریقی پیدا میکند. برخلاف دردهای گوارشی معمولی، این درد با غذا خوردن بدتر میشود و بیمار معمولاً تهوع و استفراغ شدید دارد که حتی با خالی بودن معده نیز ادامه مییابد.
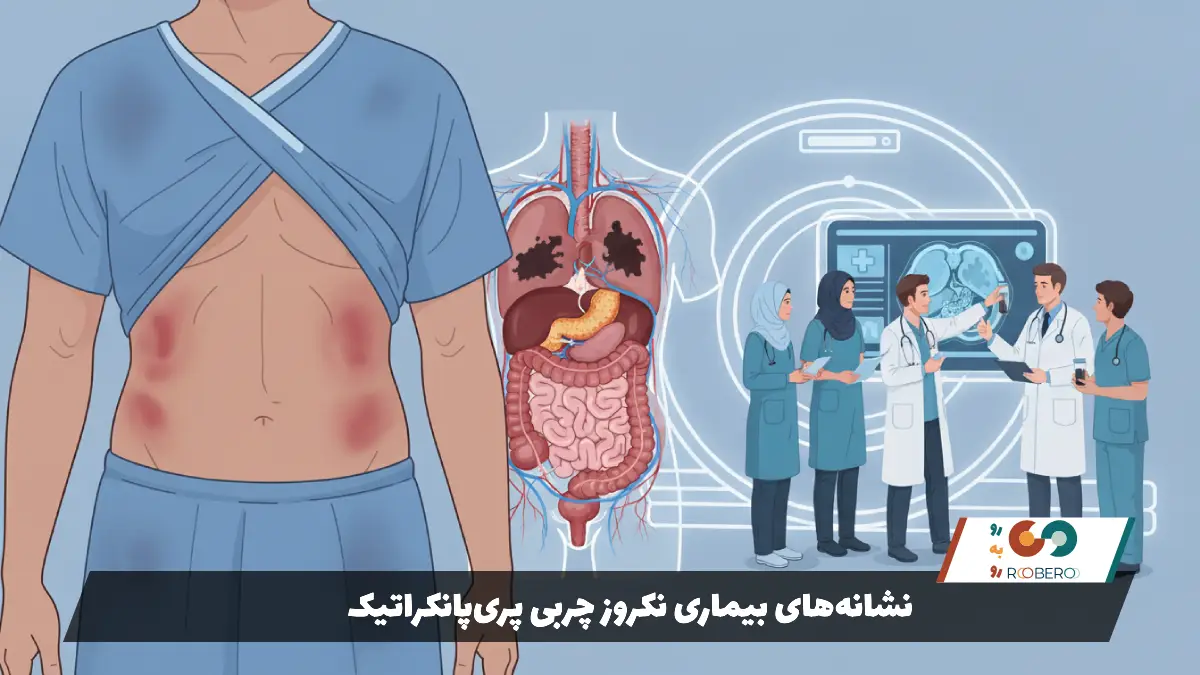
یکی از نشانههای اختصاصی که مستقیماً به نکروز چربی و خونریزی ناشی از آن مربوط میشود، تغییرات رنگ پوست است. اگر آنزیمهای پانکراس و خون ناشی از تخریب بافتها در دیواره شکم پخش شوند، ممکن است لکههای کبود رنگی در اطراف ناف دیده شود که به آن “علامت کولن” (Cullen’s sign) میگویند. همچنین اگر این کبودی در پهلوها ظاهر شود، “علامت گری ترنر” (Grey Turner’s sign) نامیده میشود. دیدن این علائم روی پوست زنگ خطری جدی است که نشان میدهد تخریب بافتی گستردهای در داخل شکم رخ داده است و نکروز چربی وسیع است.
علاوه بر علائم شکمی، علائم سیستمیک (کل بدن) نیز بسیار شایع هستند. تب بالا و مداوم یکی از این علائم است. اگر تب پس از هفته اول بیماری ادامه یابد یا مجدداً عود کند، میتواند نشانه عفونی شدن بافتهای نکروز شده (چربیهای مرده) باشد. تپش قلب بالا (تاکیکاردی)، افت فشار خون و تنگی نفس از دیگر علائم هشداردهنده هستند که نشان میدهند بدن وارد فاز التهابی شدید (SIRS) شده است. در برخی بیماران، ممکن است ندولهای قرمز و دردناک زیر پوست در ساق پا یا سایر نقاط بدن ایجاد شود که ناشی از پخش شدن آنزیمهای چربیسوز در جریان خون و اثرگذاری آنها بر چربیهای زیر پوستی در نقاط دوردست بدن است؛ پدیدهای که به آن “پانیکولیت پانکراسی” میگویند.
نحوه تشخیص بیماری
تشخیص نکروز چربی پریپانکراتیک نیازمند ترکیبی از معاینات بالینی، تستهای آزمایشگاهی و تصویربرداری دقیق است. در مرحله اول، پزشک با بررسی علائم بالینی و لمس شکم، به وجود یک فاجعه شکمی شک میکند. شکم این بیماران معمولاً بسیار سفت و حساس به لمس است. آزمایش خون اولین گام تشخیصی است. اندازهگیری سطح آنزیمهای پانکراس، یعنی “آمیلاز” و “لیپاز”، حیاتی است. در این بیماری، سطح این آنزیمها معمولاً حداقل سه برابر حد طبیعی است. همچنین افزایش گلبولهای سفید خون (لوکوسیتوز) و شاخصهای التهابی مانند CRP نشاندهنده شدت التهاب و نکروز در بدن است. کاهش سطح کلسیم خون نیز یکی از یافتههای آزمایشگاهی مهم است، زیرا کلسیم در بافتهای چربی نکروز شده رسوب میکند و از خون خارج میشود.
اما استاندارد طلایی و دقیقترین روش برای تشخیص قطعی نکروز چربی، سیتی اسکن (CT Scan) شکم با کنتراست (ماده حاجب) است. سیتی اسکن معمولاً ۴۸ تا ۷۲ ساعت بعد از شروع علائم انجام میشود تا وسعت دقیق نکروز مشخص شود. در تصاویر سیتی اسکن، بافت سالم پانکراس و چربیهای سالم اطراف آن با دریافت ماده حاجب روشن میشوند، اما بافتهای نکروز شده (مرده) خونرسانی ندارند و ماده حاجب را جذب نمیکنند، بنابراین به صورت نواحی تیره و سیاه دیده میشوند. رادیولوژیست با دیدن این نواحی تیره در اطراف پانکراس و در میان بافتهای چربی، تشخیص نکروز چربی پریپانکراتیک را تأیید میکند.
در مواردی که بیمار به ماده حاجب حساسیت دارد یا نارسایی کلیه دارد، از “امآرآی” (MRI) استفاده میشود. MRI حساسیت بسیار بالایی در تشخیص بافتهای نکروز شده و مایعات اطراف پانکراس دارد و میتواند تمایز بهتری بین مایع ساده و بافت مرده جامد قائل شود. گاهی اوقات برای تشخیص اینکه آیا بافت نکروز شده عفونی شده است یا خیر (که در درمان بسیار مهم است)، پزشک ممکن است تحت هدایت سیتی اسکن، با یک سوزن بلند نمونهای از مایع اطراف پانکراس را بکشد و برای کشت میکروبی به آزمایشگاه بفرستد. این اقدام FNA (اسپیراسیون با سوزن ظریف) نام دارد و تنها راه قطعی برای اثبات عفونت قبل از جراحی است.
علت ابتلا به نکروز چربی پریپانکراتیک
علت بنیادین نکروز چربی پریپانکراتیک، فعال شدن نابجای آنزیمهای گوارشی در داخل و اطراف لوزالمعده است. اما چه چیزی باعث این فعالسازی میشود؟ شایعترین علت، سنگ کیسه صفرا است. سنگهای کوچکی که از کیسه صفرا خارج میشوند، میتوانند در مجرای مشترک صفراوی و پانکراس گیر کنند. این انسداد باعث میشود شیره پانکراس نتواند خارج شود و فشار داخل مجاری بالا برود. این فشار باعث پارگی مجاری ریز و نشت آنزیمها به بافت بینابینی و چربیهای اطراف میشود. آنزیمها در آنجا فعال شده و فرآیند هضم بافت خودی و نکروز چربی را آغاز میکنند.
دومین علت شایع، مصرف بیش از حد الکل است. الکل به چندین روش باعث آسیب به پانکراس میشود. الکل باعث غلیظ شدن شیره پانکراس و تشکیل پلاکهای پروتئینی میشود که مجاری کوچک را مسدود میکنند. همچنین الکل مستقیماً برای سلولهای آسینار (سلولهای سازنده آنزیم) سمی است و باعث میشود آنها آنزیمهای خود را به جای تخلیه در مجرا، در بافت اطراف آزاد کنند. این آنزیمهای آزاد شده به سرعت به بافت چربی اطراف حمله کرده و نکروز وسیع ایجاد میکنند.
علل دیگری نیز وجود دارند که شیوع کمتری دارند اما میتوانند منجر به نکروز شدید شوند. سطح بسیار بالای تریگلیسیرید خون (معمولاً بالای ۱۰۰۰ میلیگرم در دسیلیتر) یکی از این علل است. اسیدهای چرب آزاد ناشی از تجزیه تریگلیسیریدها برای بافت پانکراس سمی هستند. برخی داروها، عفونتهای ویروسی (مانند اوریون)، ضربه مستقیم به شکم (مثلاً در تصادفات رانندگی)، و عوارض ناشی از روشهای تشخیصی مانند ERCP نیز میتوانند آغازگر این آبشار مخرب باشند. در برخی موارد نیز علت مشخصی یافت نمیشود که به آن پانکراتیت ایدیوپاتیک میگویند، اما مکانیسم ایجاد نکروز در همه این موارد یکسان است: نشت آنزیم و هضم شیمیایی بافت چربی.
تفاوت بیماری در مردان و زنان
اگرچه مکانیسم بیولوژیکی ایجاد نکروز چربی در مردان و زنان یکسان است، اما در علل زمینهای و شیوع آن تفاوتهایی وجود دارد. به طور کلی، بیماریهای صفراوی و سنگ کیسه صفرا در زنان شایعتر است. بنابراین، پانکراتیت نکروزان و نکروز چربی ناشی از سنگ کیسه صفرا در زنان بیشتر دیده میشود. هورمونهای زنانه و بارداری از عواملی هستند که شانس تشکیل سنگ صفرا را افزایش میدهند. زنانی که چندین زایمان داشتهاند یا در سنین میانسالی هستند، بیشتر در معرض خطر این نوع از بیماری قرار دارند.
در مقابل، پانکراتیت ناشی از مصرف الکل در مردان به مراتب شایعتر است. الگوی مصرف الکل و تفاوتهای متابولیکی باعث میشود مردان بیشتر دچار نوع الکلی این بیماری شوند. همچنین، ضربه و تروماهای شکمی ناشی از حوادث شغلی یا تصادفات رانندگی نیز در مردان آمار بالاتری دارد که میتواند منجر به پارگی پانکراس و نکروز چربی شود.
از نظر پاسخ به درمان و میزان مرگومیر، مطالعات نشان دادهاند که تفاوت چشمگیری بین دو جنس وجود ندارد، اما چاقی یک فاکتور خطر مستقل است. از آنجا که نکروز چربی دقیقاً در بافت چربی رخ میدهد، افرادی که چربی احشایی (چربی داخل شکمی) بیشتری دارند، صرف نظر از جنسیت، مستعد نکروز وسیعتر و شدیدتری هستند. بنابراین مردان با چاقی شکمی (سیبی شکل) ممکن است در معرض خطر عوارض شدیدتری نسبت به زنان با چاقی پایینتنه (گلابی شکل) باشند، زیرا حجم چربی در دسترس آنزیمها در اطراف پانکراس آنها بیشتر است.
روشهای درمان نکروز چربی پریپانکراتیک
استراتژی درمان نکروز چربی پریپانکراتیک در دهههای اخیر تغییرات زیادی کرده است. در گذشته، جراحی زودهنگام برای برداشتن بافتهای مرده استاندارد بود، اما امروزه رویکرد “پلهای” (Step-up approach) جایگزین شده است که نتایج بسیار بهتری دارد. درمان در ابتدا کاملاً حمایتی و محافظهکارانه است. بیمار در بخش مراقبتهای ویژه (ICU) بستری میشود. هدف اولیه، پایدار کردن وضعیت همودینامیک بیمار، کنترل درد و استراحت دادن به پانکراس است. اگر نکروز چربی استریل باشد (یعنی عفونی نشده باشد)، معمولاً بدن به مرور زمان این بافتهای مرده را جذب میکند یا دور آنها دیواره میکشد و نیازی به جراحی نیست.
اما اگر بافت نکروز شده عفونی شود (که معمولاً در هفته دوم یا سوم بیماری با تب و بدتر شدن حال بیمار مشخص میشود)، مداخله لازم است. در رویکرد پلهای، ابتدا از روشهای کمتهاجمی استفاده میشود. پزشک رادیولوژیست ممکن است تحت هدایت سیتی اسکن، یک لوله باریک (درن) را از طریق پوست وارد ناحیه نکروز کند تا چرک و مایعات عفونی تخلیه شوند. این کار در بسیاری از موارد باعث بهبود بیمار میشود و نیاز به جراحی باز را از بین میبرد.
اگر درناژ پوستی کافی نباشد، مرحله بعدی استفاده از روشهای آندوسکوپیک است. پزشک متخصص گوارش با آندوسکوپ وارد معده میشود و سوراخی بین معده و حفره نکروز ایجاد میکند تا بافتهای مرده به داخل معده تخلیه شوند (نکروستومی آندوسکوپیک). تنها در صورتی که تمام این روشها شکست بخورند، جراحی باز انجام میشود. در جراحی باز، شکم باز شده و جراح با دست بافتهای چربی مرده و نکروز پانکراس را خارج میکند. این جراحی سنگین و پرخطر است و به عنوان آخرین گزینه نگهداری میشود. هدف تمام این روشها، حذف منبع عفونت (بافت مرده) با کمترین آسیب به بافتهای سالم باقیمانده است.
درمان دارویی و مدیریت درد
در فاز حاد بیماری، هیچ دارویی وجود ندارد که بتواند نکروز چربی را “درمان” کند یا بافت مرده را زنده کند. داروها صرفاً نقش حمایتی و پیشگیری از عوارض را دارند. مهمترین بخش درمان دارویی، مایعدرمانی تهاجمی است. بیماران حجم زیادی از مایعات بدن را در فضای اطراف پانکراس از دست میدهند. بنابراین، تزریق سرمهای وریدی (مانند رینگر لاکتات) با حجم بالا در ۲۴ تا ۴۸ ساعت اول حیاتی است تا جریان خون به پانکراس حفظ شود و از گسترش نکروز جلوگیری گردد.
کنترل درد یکی از ارکان اصلی درمان است. درد شدید میتواند باعث شوک عصبی و بدتر شدن وضعیت بیمار شود. استفاده از مسکنهای مخدر قوی (مانند فنتانیل یا مورفین) معمولاً ضروری است. نگرانی قدیمی مبنی بر اینکه مورفین باعث اسپاسم اسفنکتر اودی (دریچه خروجی صفرا و پانکراس) میشود، در مطالعات جدید کماهمیت دانسته شده و کنترل درد اولویت دارد.
در مورد استفاده از آنتیبیوتیکها اختلاف نظر وجود دارد. امروزه توصیه میشود که آنتیبیوتیک به صورت پیشگیرانه برای همه بیماران تجویز نشود، زیرا میتواند باعث ایجاد عفونتهای قارچی یا مقاوم به درمان شود. آنتیبیوتیکهای وسیعالطیف (مانند کارباپنمها یا مترونیدازول به همراه سیپروفلوکساسین) تنها زمانی تجویز میشوند که شواهد قوی از عفونت بافت نکروز (مانند تب بالا، وجود گاز در سیتی اسکن یا کشت مثبت) وجود داشته باشد. داروهای دیگری مانند مهارکنندههای پمپ پروتون (مانند پانتوپرازول) نیز برای پیشگیری از زخم معده ناشی از استرس در بیماران بستری در آیسییو تجویز میشوند.
رژیم غذایی مناسب برای بیماران
تغذیه نقش بسیار حیاتی در بهبود بیماران مبتلا به نکروز چربی پریپانکراتیک دارد. در گذشته، بیماران برای روزها یا هفتهها ناشتا (NPO) نگه داشته میشدند تا پانکراس استراحت کند. اما علم امروز ثابت کرده است که تغذیه زودهنگام روده را زنده نگه میدارد و مانع ورود باکتریهای روده به خون و عفونی شدن بافتهای نکروز میشود. بنابراین، تلاش میشود تا حد امکان تغذیه از راه روده (Enteral Nutrition) ظرف ۲۴ تا ۴۸ ساعت اول شروع شود.
اگر بیمار نتواند غذا بخورد (به دلیل تهوع یا درد)، یک لوله تغذیه از بینی وارد روده باریک (پایینتر از پانکراس) میشود تا مواد مغذی مستقیماً جذب شوند. رژیم غذایی در این مرحله باید پرپروتئین و کمچرب باشد. فرمولهای غذایی مخصوصی وجود دارند که چربی آنها به شکل تریگلیسیرید با زنجیره متوسط (MCT) است که برای هضم نیازی به آنزیم پانکراس ندارند.
زمانی که بیمار توانایی خوردن غذای معمولی را پیدا کرد، رژیم باید به صورت وعدههای کوچک و متعدد باشد. غذاها باید بسیار کمچرب باشند. مصرف گوشتهای لخم، سبزیجات پخته، میوهها و کربوهیدراتهای پیچیده (مانند برنج و سیبزمینی) توصیه میشود. غذاهای سرخکردنی، فستفودها، لبنیات پرچرب، شکلات و زرده تخممرغ باید کاملاً حذف شوند زیرا چربی قویترین محرک برای ترشح آنزیمهای پانکراس است و میتواند باعث درد و عود بیماری شود. پرهیز مطلق از الکل برای تمام عمر یا حداقل تا بهبودی کامل ضروری است.
پیشگیری از نکروز چربی پریپانکراتیک
پیشگیری از نکروز چربی در واقع همان پیشگیری از پانکراتیت حاد است. از آنجا که سنگ کیسه صفرا و الکل دو عامل اصلی هستند، تمرکز پیشگیری بر این دو محور است. افرادی که سنگ کیسه صفرا دارند، به خصوص اگر سنگهای ریز متعدد دارند، باید با مشورت پزشک اقدام به برداشتن کیسه صفرا (کوله سیستکتومی) کنند تا از مهاجرت سنگ به مجرای پانکراس و ایجاد فاجعه جلوگیری شود. رژیم غذایی کمچرب و حفظ وزن ایدهآل نیز خطر تشکیل سنگ را کاهش میدهد.
در مورد الکل، قطع مصرف یا مصرف کنترل شده تنها راه پیشگیری است. برای کسانی که سطح تریگلیسیرید خونشان بالاست، مصرف داروهای کاهنده چربی، ورزش منظم و رژیم غذایی سختگیرانه برای نگه داشتن سطح چربی زیر ۵۰۰ ضروری است. ترک سیگار نیز بسیار مهم است؛ مطالعات نشان دادهاند که سیگار کشیدن خطر ابتلا به پانکراتیت و شدت آن را افزایش میدهد.
برای جلوگیری از پیشرفت پانکراتیت خفیف به نوع نکروزان (شدید)، مراجعه زودهنگام به اورژانس با شروع درد شکم و دریافت مایعات وریدی کافی در ساعات اولیه حمله بسیار حیاتی است. تأخیر در درمان باعث کاهش خونرسانی به پانکراس و گسترش نکروز میشود.
درمان خانگی و دوره نقاهت
درمان خانگی برای فاز حاد این بیماری هیچ جایگاهی ندارد و بیمار باید در بیمارستان باشد. اما در دوران نقاهت پس از ترخیص، مراقبتهای در منزل نقش مهمی در بازگشت به زندگی عادی دارد. مهمترین بخش درمان خانگی، پیروی سفت و سخت از رژیم غذایی کمچرب و پرهیز از الکل است. بیمار باید یاد بگیرد که برچسب مواد غذایی را بخواند و میزان چربی هر وعده را کنترل کند.
استراحت کافی برای ترمیم بافتها ضروری است، اما استراحت مطلق توصیه نمیشود. پیادهروی سبک در خانه میتواند به جلوگیری از لخته شدن خون در پاها و بهبود حرکات روده کمک کند. مدیریت درد در خانه با مسکنهای تجویز شده توسط پزشک انجام میشود. استفاده از کمپرس گرم روی شکم (اگر زخم جراحی باز نداشته باشد) ممکن است به تسکین درد خفیف کمک کند.
بیمارانی که دچار دیابت ناشی از آسیب پانکراس شدهاند، باید قند خون خود را در خانه کنترل کنند و تزریق انسولین یا مصرف قرص را طبق دستور انجام دهند. همچنین اگر آنزیمهای گوارشی (قرصهای کرئون) تجویز شده است، باید دقیقاً با شروع غذا مصرف شوند تا جذب مواد مغذی انجام شود. حمایت روانی از بیمار نیز مهم است، زیرا طولانی شدن بیماری و دردهای مزمن میتواند منجر به افسردگی شود.
عوارض و خطرات نکروز چربی پریپانکراتیک
نکروز چربی پریپانکراتیک بیماری پرخطری است که عوارض کوتاهمدت و بلندمدت متعددی دارد. خطرناکترین عارضه، عفونی شدن نکروز است که میتواند منجر به سپتیسمی (عفونت خون)، شوک عفونی و نارسایی چندارگانی (کلیه، ریه، قلب) شود. نارسایی تنفسی (ARDS) یکی از علل شایع مرگ در هفتههای اول بیماری است.
تشکیل کیست کاذب (Pseudocyst) یکی دیگر از عوارض است. مایعات ترشح شده از پانکراس و بافتهای مرده ممکن است در یک کیسه فیبری جمع شوند. اگر این کیستها بزرگ شوند، میتوانند پاره شوند یا به معده و روده فشار بیاورند و باعث انسداد شوند. تشکیل آبسه پانکراس نیز عارضهای دیررس است که نیاز به تخلیه دارد.
در درازمدت، بیمار ممکن است دچار نارسایی پانکراس شود. این نارسایی دو جنبه دارد: نارسایی برونریز که باعث سوءجذب غذا، اسهال چرب و کاهش وزن میشود، و نارسایی درونریز که باعث دیابت (نوع ۳c) میگردد. فیستول پانکراس (سوراخ شدن مجرا به بیرون یا ارگانهای دیگر) و ترومبوز ورید طحالی (لخته شدن خون در ورید طحال) که میتواند منجر به واریس معده و خونریزی گوارشی شود، از دیگر خطرات جدی هستند.
نکروز چربی در کودکان و دوران بارداری
نکروز چربی پریپانکراتیک در کودکان بسیار نادر است. علل آن در کودکان متفاوت از بزرگسالان است و بیشتر شامل تروما (ضربه به شکم ناشی از افتادن روی فرمان دوچرخه یا کودکآزاری)، عفونتهای ویروسی، ناهنجاریهای مادرزادی مجاری پانکراس و برخی داروهای خاص (مانند داروهای شیمیدرمانی یا ضدتشنج) است. علائم در کودکان مشابه بزرگسالان است اما تشخیص دشوارتر است زیرا کودکان نمیتوانند درد را دقیق توصیف کنند. درمان در کودکان نیز حمایتی است و جراحی تنها در موارد بسیار حاد انجام میشود.
در دوران بارداری، پانکراتیت حاد معمولاً ناشی از سنگ کیسه صفرا است (به دلیل تغییرات هورمونی که صفرا را غلیظ میکند) یا افزایش شدید تریگلیسیرید خون. بروز نکروز چربی در بارداری هم برای مادر و هم برای جنین بسیار خطرناک است. خطر زایمان زودرس و مرگ جنین وجود دارد. تشخیص و درمان با چالشهایی روبرو است؛ مثلاً سیتی اسکن به دلیل اشعه برای جنین مضر است و از امآرآی یا سونوگرافی استفاده میشود. مدیریت مایعات و اکسیژنرسانی به مادر برای حفظ جان جنین حیاتی است. جراحی کیسه صفرا در صورت نیاز معمولاً در سه ماهه دوم بارداری یا پس از زایمان انجام میشود.
طول درمان نکروز چربی پریپانکراتیک
طول درمان این بیماری بسیار متغیر است و به شدت نکروز و بروز عوارض بستگی دارد. در موارد متوسط که نکروز استریل است و بیمار به درمان حمایتی پاسخ میدهد، بستری در بیمارستان ممکن است ۲ تا ۳ هفته طول بکشد و دوره نقاهت کامل در منزل ۱ تا ۲ ماه زمان ببرد.
اما در موارد شدید که نکروز وسیع و عفونی است، داستان کاملاً متفاوت است. این بیماران ممکن است ماهها در بیمارستان و بخش آیسییو بستری باشند. اگر نیاز به مداخلات پلهای (درناژ و نکروستومی) باشد، بیمار ممکن است بارها تحت پروسیجر قرار گیرد. جذب کامل بافتهای نکروز شده و بسته شدن حفرهها ممکن است ۶ ماه تا یک سال طول بکشد.
پس از بهبودی فیزیکی، بازگشت به توانایی کامل و وزن نرمال نیز زمانبر است. بسیاری از بیماران تا مدتها نیاز به مصرف مکملهای آنزیمی و انسولین دارند. بنابراین، بیمار و خانواده او باید برای یک مسیر طولانی و پرفراز و نشیب آماده باشند و صبر و حوصله زیادی به خرج دهند.
پاتوفیزیولوژی صابونی شدن
فرآیند صابونی شدن (Saponification) که ویژگی بارز نکروز چربی است، یک واکنش شیمیایی جالب در بدن است. وقتی آنزیم لیپاز پانکراس به سلولهای چربی حمله میکند، تریگلیسیرید ذخیره شده در آنها را میشکند و به اسیدهای چرب آزاد و گلیسرول تبدیل میکند. این اسیدهای چرب آزاد تمایل شدیدی به اتصال با یونهای کلسیم موجود در مایع میانبافتی و خون دارند.
وقتی اسید چرب و کلسیم به هم میرسند، نمکهای کلسیمی اسید چرب تشکیل میشود که دقیقاً همان ساختار شیمیایی صابون را دارد. این نمکها در آب نامحلول هستند و به صورت رسوبات سفید و گچی در بافت چربی باقی میمانند. این فرآیند باعث مصرف شدید کلسیم خون میشود و یکی از دلایل افت کلسیم (هیپوکلسمی) در بیماران پانکراتیت شدید همین است. در واقع، میزان افت کلسیم خون میتواند نشاندهنده وسعت نکروز چربی باشد و هر چه کلسیم پایینتر باشد، پیشآگهی بیماری بدتر است.
نکروز استریل در برابر نکروز عفونی
تمایز بین این دو وضعیت، مهمترین تصمیم بالینی در مدیریت بیماری است. نکروز استریل (بدون باکتری) حتی اگر وسیع باشد، معمولاً با آنتیبیوتیک درمان نمیشود و نیاز به جراحی فوری ندارد زیرا خطر مرگ آن کمتر است. اما نکروز عفونی (زمانی که باکتریهای روده روی بافت مرده سوار میشوند) کشنده است و نیاز به مداخله (درناژ یا جراحی) و آنتیبیوتیک دارد.
پزشکان با پایش دقیق علائم بالینی (تب، گلبول سفید) و گاهی نمونهبرداری سوزنی از مایع اطراف پانکراس، سعی میکنند این دو را از هم تشخیص دهند. نکته مهم این است که نباید عجله کرد؛ مداخله زودهنگام روی نکروز استریل ممکن است باعث عفونی شدن آن شود. قانون طلایی معمولاً صبر کردن تا هفته چهارم است تا نکروز محصور شود (Walled-off) و تخلیه آن ایمنتر و راحتتر باشد، مگر اینکه حال بیمار رو به وخامت شدید باشد.
جمعبندی
نکروز چربی پریپانکراتیک عارضهای شدید از پانکراتیت حاد است که در آن آنزیمهای لوزالمعده بافت چربی اطراف را هضم و صابونی میکنند. نشانههای بیماری شامل درد شدید شکم، علائم پوستی (کبودی پهلو) و تب است. نحوه تشخیص بر پایه سیتی اسکن با کنتراست استوار است که بافت مرده را نشان میدهد. علت ابتلا عمدتاً سنگ کیسه صفرا (بیشتر در زنان) و الکل (بیشتر در مردان) است.
روشهای درمان از مراقبتهای ویژه و مایعدرمانی شروع شده و در صورت عفونت به درناژ و جراحی نکروستومی میرسد. رژیم غذایی مناسب شامل شروع زودهنگام تغذیه کمچرب است. عوارض و خطرات شامل عفونت، نارسایی ارگانها و دیابت است. طول درمان طولانی بوده و میتواند ماهها به طول انجامد. پیشگیری با درمان سنگ صفرا و پرهیز از الکل امکانپذیر است. این بیماری یک اورژانس پزشکی است که نیازمند مدیریت چندتخصصی دقیق است.

