بیماری سندرم مالوری-وایس (Mallory-Weiss Syndrome)

- بررسی جامع سندرم مالوری-وایس: پارگی مری، علائم و درمان فوری
- نشانه های بیماری سندرم مالوری-وایس
- علت ابتلا به سندرم مالوری-وایس
- نحوه تشخیص سندرم مالوری-وایس
- روش های درمان سندرم مالوری-وایس
- درمان دارویی سندرم مالوری-وایس
- رژیم غذایی مناسب برای سندرم مالوری-وایس
- درمان خانگی سندرم مالوری-وایس (اقدامات حمایتی)
- پیشگیری از سندرم مالوری-وایس
- عوارض و خطرات سندرم مالوری-وایس
- سندرم مالوری-وایس در کودکان و در دوران بارداری
- طول درمان سندرم مالوری-وایس چقدر است
- تفاوت بیماری سندرم مالوری-وایس در مردان و زنان
- اسم های دیگر بیماری سندرم مالوری-وایس
- تفاوت سندرم مالوری-وایس و سندرم بورهیو (موضوع مرتبط اضافه شده)
بررسی جامع سندرم مالوری-وایس: پارگی مری، علائم و درمان فوری
سندرم مالوری-وایس (Mallory-Weiss Syndrome) به وضعیتی اشاره دارد که در آن پوشش داخلی (مخاط) محل اتصال مری به معده دچار پارگی میشود. مری لولهای عضلانی است که غذا را از دهان به معده میرساند. این پارگیها معمولاً خطی و طولی هستند و در ناحیهای که مری به معده متصل میشود (ناحیه کاردیا) رخ میدهند. این عارضه اغلب در پی استفراغهای شدید، مکرر و با فشار زیاد ایجاد میشود و میتواند منجر به خونریزی گوارشی قابل توجهی گردد. اگرچه نام این بیماری ممکن است برای عموم ناآشنا باشد، اما یکی از علل شایع خونریزیهای دستگاه گوارش فوقانی در بخشهای اورژانس محسوب میشود.
اهمیت شناخت این بیماری در این است که خونریزی ناشی از آن میتواند از خفیف تا تهدیدکننده حیات متغیر باشد. در بسیاری از موارد، پارگی سطحی است و خونریزی خودبهخود متوقف میشود، اما در موارد شدیدتر که پارگی عمیقتر است یا رگهای خونی بزرگتری درگیر شدهاند، نیاز به مداخله فوری پزشکی وجود دارد. مکانیسم اصلی آسیب، افزایش ناگهانی و شدید فشار داخل شکم است که نیروی زیادی به محل اتصال مری و معده وارد میکند. این نیرو باعث میشود که مخاط ظریف این ناحیه نتواند فشار را تحمل کرده و دچار کشیدگی و پارگی شود.
این سندروم اولین بار در سال ۱۹۲۹ توسط دو پزشک به نامهای کنت مالوری و سوما وایس توصیف شد. آنها در بیمارانی که پس از مصرف الکل دچار عق زدن و استفراغهای شدید شده بودند، این پارگیها را شناسایی کردند. اگرچه ارتباط با الکل همچنان قوی است، اما امروزه میدانیم که هر عاملی که باعث افزایش فشار داخل شکمی شود میتواند منجر به این سندرم گردد. در این مقاله جامع، تمامی ابعاد این بیماری، از علائم اولیه و روشهای تشخیص گرفته تا درمانهای نوین و مراقبتهای پس از بیماری را به تفصیل بررسی خواهیم کرد تا درک کاملی از این وضعیت پزشکی به دست آورید.
نشانه های بیماری سندرم مالوری-وایس
شناسایی علائم سندرم مالوری-وایس برای اقدام به موقع پزشکی حیاتی است. بارزترین و اصلیترین نشانه این بیماری، استفراغ خونی (Hematemesis) است. این علامت معمولاً به صورت کلاسیک ظاهر میشود: بیمار ابتدا چندین بار دچار عق زدن یا استفراغ معمولی (حاوی محتویات غذا یا مایع معده بدون خون) میشود و سپس به دنبال آن، استفراغ ناگهانی خون روشن رخ میدهد. این الگو بسیار مهم است زیرا نشان میدهد که استفراغهای اولیه باعث ایجاد فشار و پارگی شدهاند و خونریزی در مرحله دوم اتفاق افتاده است. با این حال، در برخی بیماران ممکن است استفراغ خونی از همان ابتدا و بدون استفراغ قبلی رخ دهد.
رنگ خون موجود در استفراغ میتواند اطلاعاتی درباره شدت و زمان خونریزی بدهد. خون قرمز روشن نشاندهنده خونریزی فعال و تازه است، در حالی که خون تیرهتر یا موادی شبیه به “تفاله قهوه” نشان میدهد که خون مدتی در معده مانده و با اسید معده تماس داشته است. علاوه بر استفراغ خونی، مدفوع قیری، سیاه و بدبو (Melena) نیز یکی دیگر از نشانههای خونریزی گوارشی فوقانی است. این حالت زمانی رخ میدهد که خون از مسیر گوارش عبور کرده و هضم شده است. وجود ملنا نشاندهنده این است که میزان خونریزی نسبتاً قابل توجه بوده است (معمولاً بیش از ۵۰ تا ۱۰۰ میلیلیتر).
درد یکی دیگر از علائم شایع است، اما همیشه وجود ندارد. درد معمولاً در ناحیه بالای شکم (اپیکاستر) یا پایین قفسه سینه احساس میشود. این درد ممکن است به صورت سوزش یا گرفتگی باشد و گاهی به پشت تیر میکشد. در موارد خونریزی شدید، علائم شوک هیپوولمیک (ناشی از کمبود حجم خون) ظاهر میشود. این علائم شامل سرگیجه شدید، ضعف، تپش قلب، رنگپریدگی پوست، عرق سرد و کاهش هوشیاری یا غش کردن است. اگر بیمار دچار این علائم شود، وضعیت اورژانسی است و نیاز به احیای فوری دارد. توجه داشته باشید که شدت علائم در افراد مختلف متفاوت است؛ برخی ممکن است فقط رگههای خونی در بزاق خود ببینند، در حالی که برخی دیگر ممکن است حجم زیادی خون از دست بدهند.
علت ابتلا به سندرم مالوری-وایس
علت اصلی و بنیادین ایجاد سندرم مالوری-وایس، افزایش ناگهانی و شدید فشار داخل شکم و معده است. این فشار باعث میشود محتویات معده با نیروی زیادی به سمت مری رانده شوند. از آنجا که ناحیه اتصال مری به معده قطر کمتری دارد و تحت کشش قرار میگیرد، مخاط این ناحیه نمیتواند در برابر این تغییر فشار سریع مقاومت کند و دچار پارگی طولی میشود. شایعترین عاملی که این شرایط را ایجاد میکند، استفراغهای شدید و مکرر یا عق زدنهای خشک (Retching) است.
مصرف الکل یکی از قویترین فاکتورهای خطر برای این بیماری است. الکل به دو طریق زمینه را برای پارگی مری فراهم میکند: اول اینکه مصرف زیاد الکل مستقیماً باعث تهوع و استفراغ میشود. دوم اینکه الکل میتواند باعث التهاب مخاط معده و مری شود و بافت را آسیبپذیرتر کند. آمارهای پزشکی نشان میدهد که درصد قابل توجهی از بیماران مبتلا به سندرم مالوری-وایس سابقه مصرف اخیر الکل سنگین دارند. علاوه بر الکل، پرخوری شدید (بولیمیا) نیز یک عامل خطر مهم است. افرادی که دچار اختلالات خوردن هستند و عمداً خود را وادار به استفراغ میکنند، فشار مکانیکی زیادی به مری وارد کرده و مستعد این آسیب هستند.
سرفه شدید و طولانیمدت نیز میتواند فشار داخل شکم را به حدی بالا ببرد که منجر به پارگی مری شود. بلند کردن اجسام بسیار سنگین، زور زدن شدید هنگام اجابت مزاج و ضربههای فیزیکی به شکم (ترومای غیر نافذ) از دیگر علل مکانیکی هستند. همچنین وجود فتق هیاتال (Hiatal Hernia) یک عامل مستعدکننده شناخته شده است. در فتق هیاتال، بخشی از معده به داخل قفسه سینه میلغزد. این جابجایی باعث میشود ناحیه اتصال مری و معده در برابر فشارهای ناشی از استفراغ آسیبپذیرتر باشد. احیای قلبی ریوی (CPR) نیز به دلیل فشار روی قفسه سینه و شکم، در موارد نادر میتواند منجر به این نوع پارگی شود.
نحوه تشخیص سندرم مالوری-وایس
تشخیص سندرم مالوری-وایس با گرفتن شرح حال دقیق از بیمار آغاز میشود. پزشک در مورد سابقه استفراغ، مصرف الکل، سرفه شدید یا بیماریهای گوارشی قبلی سوال میکند. الگوی “استفراغ بدون خون و سپس استفراغ خونی” سرنخ مهمی برای پزشک است. با این حال، تشخیص قطعی تنها بر اساس علائم بالینی امکانپذیر نیست، زیرا بسیاری از بیماریهای دیگر مانند زخم معده یا واریس مری نیز علائم مشابهی دارند. بنابراین، استفاده از روشهای تصویری و تشخیصی دقیق ضروری است.
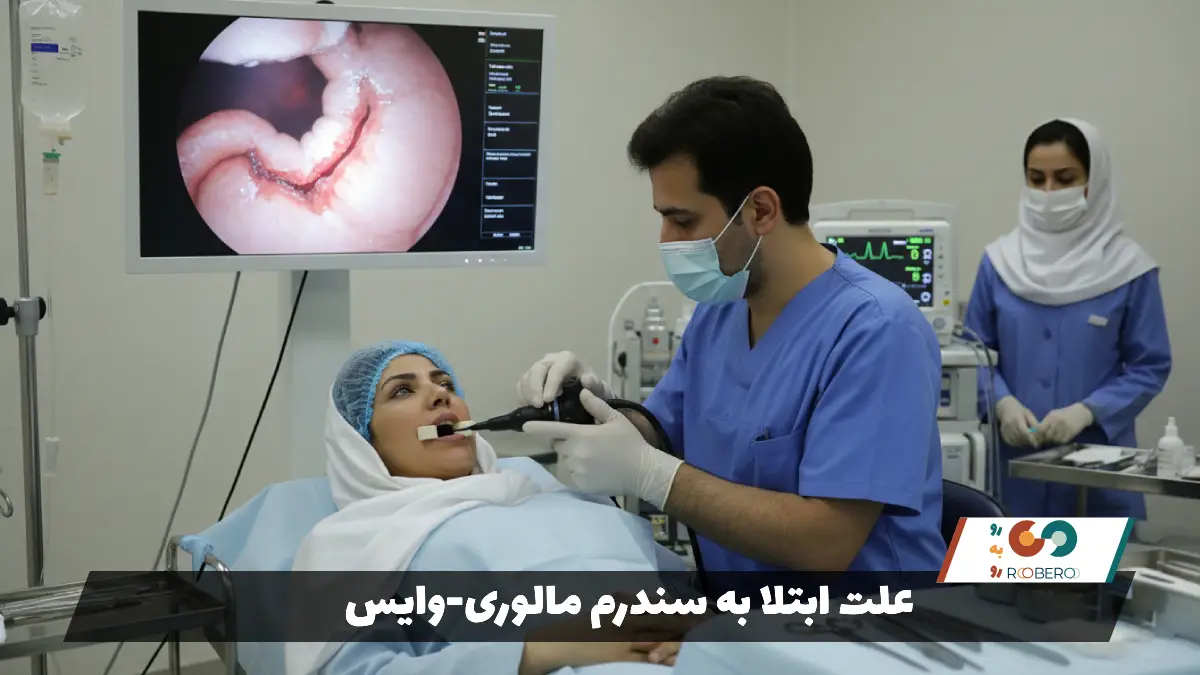
استاندارد طلایی و دقیقترین روش برای تشخیص این بیماری، آندوسکوپی فوقانی (EGD) است. در این روش، پزشک یک لوله باریک و انعطافپذیر مجهز به دوربین و نور را از طریق دهان وارد مری و معده میکند. این کار به پزشک اجازه میدهد تا سطح داخلی مخاط را مستقیماً مشاهده کند. در سندرم مالوری-وایس، پزشک معمولاً یک پارگی طولی قرمز رنگ را در محل اتصال مری به معده مشاهده میکند. آندوسکوپی نه تنها برای تشخیص استفاده میشود، بلکه امکان درمان همزمان را نیز فراهم میکند؛ یعنی اگر پارگی در حال خونریزی باشد، پزشک میتواند همان لحظه جلوی آن را بگیرد.
علاوه بر آندوسکوپی، آزمایشهای خون نیز انجام میشود. شمارش کامل سلولهای خونی (CBC) برای بررسی میزان هموگلوبین و هماتوکریت انجام میشود تا شدت کمخونی و خونریزی مشخص گردد. آزمایشهای انعقادی (PT/INR) برای اطمینان از اینکه بیمار مشکل انعقاد خون ندارد، ضروری است. همچنین بررسی سطح الکترولیتها و عملکرد کلیه (BUN/Cr) برای ارزیابی وضعیت عمومی بیمار و میزان کمآبی بدن انجام میشود. در موارد نادری که آندوسکوپی امکانپذیر نیست یا تشخیص قطعی نمیدهد، ممکن است از آنژیوگرافی (تصویربرداری از رگهای خونی با تزریق ماده حاجب) استفاده شود تا محل نشت خون مشخص گردد، اما این روش کمتر رایج است.
روش های درمان سندرم مالوری-وایس
خوشبختانه در اکثر موارد (حدود ۸۰ تا ۹۰ درصد)، خونریزی ناشی از سندرم مالوری-وایس به صورت خودبهخود متوقف میشود و نیازی به درمان تهاجمی نیست. در این بیماران، اولویت اصلی پایدار کردن وضعیت عمومی و جایگزینی مایعات از دست رفته است. با این حال، اگر خونریزی شدید باشد یا متوقف نشود، اقدامات درمانی مداخلهای لازم است. اولین خط درمان مداخلهای، استفاده از روشهای آندوسکوپیک است. پزشک در حین انجام آندوسکوپی ابزارهای خاصی را از طریق لوله وارد میکند تا محل پارگی را درمان کند.
یکی از روشهای رایج آندوسکوپیک، تزریق اپینفرین (آدرنالین) به اطراف محل پارگی است. اپینفرین باعث انقباض رگهای خونی میشود و جریان خون را کاهش میدهد، همچنین با ایجاد تورم در بافت اطراف، فشار فیزیکی بر رگ پاره شده وارد میکند. روش دیگر، استفاده از کوتر حرارتی (Thermal Coagulation) است که در آن با استفاده از پروبهای حرارتی، رگ خونریزیدهنده سوزانده و بسته میشود. استفاده از کلیپسهای فلزی کوچک (Hemoclips) نیز بسیار موثر است؛ این گیرهها دو لبه پارگی را به هم نزدیک کرده و میبندند تا خونریزی قطع شود و بافت جوش بخورد.
باند لیگاسیون (Band Ligation) که معمولاً برای واریس مری استفاده میشود، گاهی برای پارگیهای مالوری-وایس نیز کاربرد دارد. در مواردی که روشهای آندوسکوپیک موفقیتآمیز نباشند یا خونریزی بسیار حجیم و غیرقابل کنترل باشد، ممکن است نیاز به آنژیوگرافی و آمبولیزاسیون باشد. در این روش، رادیولوژیست مادهای را به داخل شریان خونرسان به ناحیه پارگی تزریق میکند تا جریان خون را مسدود کند. جراحی باز معده و مری تنها به عنوان آخرین راه حل و در موارد بسیار نادری که تمام روشهای دیگر با شکست مواجه شدهاند، انجام میشود تا ناحیه پارگی بخیه زده شود.
درمان دارویی سندرم مالوری-وایس
درمان دارویی در سندرم مالوری-وایس عمدتاً نقش حمایتی دارد و به تسریع روند بهبودی و جلوگیری از عود خونریزی کمک میکند. یکی از مهمترین گروههای دارویی مورد استفاده، مهارکنندههای پمپ پروتون (PPIs) هستند. داروهایی مانند امپرازول، پنتوپرازول و اسومپرازول در این دسته قرار دارند. این داروها با کاهش شدید ترشح اسید معده، محیطی را فراهم میکنند که برای ترمیم مخاط مناسبتر است. اسید معده میتواند لختههای خون تشکیل شده روی زخم را حل کند و باعث خونریزی مجدد شود؛ بنابراین، بالا نگه داشتن pH معده برای پایدار ماندن لخته حیاتی است.
داروهای ضد تهوع (Antiemetics) نیز بخش مهمی از درمان هستند. از آنجا که استفراغ علت اصلی ایجاد پارگی است، جلوگیری از استفراغهای بعدی برای پیشگیری از گسترش پارگی و خونریزی مجدد بسیار مهم است. داروهایی مانند متوکلوپرامید یا اندانسترون اغلب برای کنترل تهوع در این بیماران تجویز میشوند. استفاده از این داروها باید تحت نظر پزشک باشد تا از عوارض جانبی احتمالی جلوگیری شود.
در مواردی که بیمار خونریزی زیادی داشته است، ممکن است نیاز به دریافت مکملهای آهن یا حتی اریتروپویتین (در موارد مزمنتر) برای جبران کمخونی باشد. همچنین اگر بیمار دارای مشکلات انعقادی باشد، ممکن است پلاسمای تازه منجمد (FFP) یا ویتامین K تجویز شود تا توانایی بدن برای لخته کردن خون بهبود یابد. گاهی اوقات از داروهای محافظتکننده مخاطی مانند سوکرالفیت استفاده میشود، هرچند شواهد علمی برای اثربخشی آنها در این بیماری خاص به اندازه PPIها قوی نیست، اما ممکن است به عنوان درمان کمکی استفاده شوند.
رژیم غذایی مناسب برای سندرم مالوری-وایس
مدیریت رژیم غذایی در بیماران مبتلا به سندرم مالوری-وایس بستگی به شدت خونریزی و وضعیت بالینی بیمار دارد. در مرحله حاد و زمانی که خونریزی فعال وجود دارد یا احتمال آن بالاست، بیمار باید “ناشتا” (NPO) باشد. در این مدت، هیچ ماده غذایی یا مایعی از راه دهان مصرف نمیشود و تمام نیازهای بدن از طریق سرمهای وریدی تأمین میگردد. این کار به مری و معده استراحت میدهد و از تحریک بیشتر ناحیه آسیبدیده جلوگیری میکند.
پس از قطع خونریزی و پایدار شدن وضعیت بیمار (معمولاً پس از ۱۲ تا ۲۴ ساعت)، رژیم غذایی به آرامی و به صورت پلکانی آغاز میشود. ابتدا با مایعات شفاف مانند آب، آب سیب رقیق شده یا چای کمرنگ شروع میکنند. اگر بیمار مایعات را تحمل کرد و دچار تهوع یا درد نشد، رژیم به سمت مایعات کامل (مانند سوپ رقیق، شیر، ماست شل) و سپس غذاهای نرم (مانند پوره سیبزمینی، فرنی، برنج کته نرم) پیش میرود.
در دوران نقاهت، پرهیز از برخی مواد غذایی بسیار حیاتی است. بیمار باید از مصرف هرگونه غذای سفت، خشک و زبر (مانند نان تست خشک، چیپس، آجیل) که ممکن است روی زخم مری خراش ایجاد کند، خودداری نماید. غذاهای بسیار داغ، بسیار تند و ادویهدار و اسیدی (مانند آب مرکبات غلیظ یا سس گوجهفرنگی) نیز میتوانند باعث تحریک و درد شوند. مهمتر از همه، الکل باید به طور کامل از رژیم حذف شود، زیرا عامل اصلی بیماری است و مصرف مجدد آن خطر عود را به شدت بالا میبرد. مصرف کافئین و شکلات نیز به دلیل شل کردن دریچه مری و افزایش رفلاکس، باید محدود شود.
درمان خانگی سندرم مالوری-وایس (اقدامات حمایتی)
باید توجه داشت که سندرم مالوری-وایس یک وضعیت اورژانس پزشکی است و در مرحله خونریزی فعال هیچ درمان خانگی برای آن وجود ندارد. هرگونه تلاش برای درمان خونریزی در خانه میتواند خطرناک و کشنده باشد. بنابراین، اولین قدم مراجعه به بیمارستان است. درمانهای خانگی و مراقبتهای حمایتی مربوط به دوره پس از ترخیص از بیمارستان و برای جلوگیری از عود بیماری است.
یکی از مهمترین اقدامات در خانه، استراحت کافی است. بیمار باید از فعالیتهای بدنی سنگین و بلند کردن اجسام سنگین تا زمان بهبودی کامل (معمولاً ۱۰ تا ۱۴ روز) پرهیز کند تا فشار داخل شکم بالا نرود. هیدراته نگه داشتن بدن با نوشیدن جرعهجرعه آب خنک بسیار مهم است. استفاده از چندین بالش هنگام خواب برای بالا نگه داشتن سر میتواند از رفلاکس اسید معده به مری جلوگیری کرده و به ترمیم زخم کمک کند.
ترک عادات مضر در خانه اساس پیشگیری ثانویه است. اگر سرفه مزمن دارید، استفاده از بخور سرد و داروهای ضد سرفه (با تجویز پزشک) برای جلوگیری از فشار به مری مفید است. مدیریت استرس و پرهیز از پرخوری نیز کمککننده است. برخی منابع طب سنتی استفاده از موادی مانند ژل آلوئهورا (خوراکی) یا شیرینبیان را برای ترمیم زخمهای گوارشی پیشنهاد میکنند، اما بیماران باید قبل از مصرف هرگونه داروی گیاهی حتماً با پزشک خود مشورت کنند، زیرا ممکن است با داروهای تجویز شده تداخل داشته باشند یا برای شرایط خاص آنها مضر باشند.
پیشگیری از سندرم مالوری-وایس
پیشگیری از سندرم مالوری-وایس عمدتاً بر روی کنترل عواملی متمرکز است که باعث استفراغ یا افزایش فشار داخل شکم میشوند. مهمترین و موثرترین اقدام، محدود کردن یا قطع مصرف الکل است. از آنجا که الکل هم باعث استفراغ میشود و هم به مخاط آسیب میزند، حذف آن ریسک ابتلا را به شدت کاهش میدهد. درمان و مدیریت بیماریهای زمینهای که باعث تهوع میشوند نیز ضروری است.
کنترل بیماری رفلاکس معده به مری (GERD) نقش مهمی در پیشگیری دارد. اسید معده باعث التهاب و ضعیف شدن انتهای مری میشود و آن را مستعد پارگی میکند. مصرف منظم داروهای آنتیرفلاکس و رعایت رژیم غذایی مناسب میتواند از این آسیب جلوگیری کند. افرادی که دچار پرخوری عصبی (Bulimia) هستند، باید تحت درمان روانشناختی قرار گیرند تا چرخه خوردن و استفراغ عمدی متوقف شود.
درمان سریع سرفههای شدید ناشی از بیماریهای تنفسی نیز میتواند از ایجاد فشار بیش از حد جلوگیری کند. همچنین، یادگیری تکنیکهای صحیح بلند کردن اجسام سنگین (استفاده از پاها به جای کمر و حبس نکردن نفس) میتواند از افزایش ناگهانی فشار داخل شکم پیشگیری کند. برای زنان باردار که دچار ویار شدید هستند، مراجعه به پزشک برای دریافت داروهای ایمن ضد تهوع میتواند از استفراغهای شدید و خطرات ناشی از آن بر روی مری محافظت کند.
عوارض و خطرات سندرم مالوری-وایس
اگرچه بسیاری از موارد سندرم مالوری-وایس خفیف هستند و بهبود مییابند، اما این بیماری میتواند عوارض جدی و خطرناکی داشته باشد. مهمترین عارضه، خونریزی مجدد است. بیمارانی که یک بار دچار خونریزی شدهاند، به ویژه در ۴۸ ساعت اول، در معرض خطر بالای خونریزی دوباره هستند. این خونریزی میتواند منجر به کمخونی شدید، شوک هموراژیک و نیاز به تزریق خون مکرر شود.
یکی دیگر از خطرات، ایسکمی قلبی (کمرسانی خون به قلب) است. در افراد مسن یا کسانی که بیماری قلبی زمینهای دارند، از دست دادن خون میتواند باعث کاهش اکسیژنرسانی به قلب و بروز سکته قلبی شود. شوک ناشی از خونریزی همچنین میتواند به کلیهها آسیب برساند و منجر به نارسایی حاد کلیه شود. عفونت نیز یک خطر بالقوه است، به ویژه اگر خونریزی باعث ضعف سیستم ایمنی شود یا اگر روشهای درمانی تهاجمی استفاده شود.
نادرترین اما خطرناکترین عارضه مرتبط (که باید از خود سندرم مالوری-وایس تفکیک شود)، سوراخ شدن کامل مری (سندرم بورهیو) است. گاهی اوقات فشار وارده به قدری زیاد است که پارگی محدود به مخاط نمیماند و تمام لایههای دیواره مری را پاره میکند. این حالت باعث نشت محتویات معده به قفسه سینه، عفونت شدید مدیاستن و سپسیس میشود که نرخ مرگومیر بسیار بالایی دارد. بنابراین، هرگونه درد شدید قفسه سینه یا تنگی نفس پس از استفراغ باید فوراً بررسی شود تا پارگی کامل رد شود.
سندرم مالوری-وایس در کودکان و در دوران بارداری
سندرم مالوری-وایس در کودکان نادر است، زیرا کودکان معمولاً کمتر در معرض عوامل خطری مانند مصرف الکل قرار دارند. با این حال، میتواند در پی بیماریهای ویروسی گوارشی (گاستروانتریت) که باعث استفراغهای شدید میشوند، یا در اثر سیاهسرفه رخ دهد. در کودکان، تشخیص ممکن است دشوارتر باشد زیرا آنها نمیتوانند علائم خود را به خوبی بیان کنند. وجود رگههای خون در استفراغ کودک باید همیشه جدی گرفته شود. درمان در کودکان معمولاً محافظهکارانه است و با مایعدرمانی و داروهای ضد تهوع انجام میشود و نیاز به مداخلات آندوسکوپیک کمتر است.
در دوران بارداری، این سندرم میتواند یکی از عوارض “تهوع و استفراغ شدید بارداری” (Hyperemesis Gravidarum) باشد. تغییرات هورمونی و فشار رحم بر معده، زنان باردار را مستعد رفلاکس و استفراغ میکند. اگر استفراغها کنترل نشوند، فشار وارده میتواند باعث پارگی مری شود. تشخیص و درمان در بارداری چالشبرانگیز است، زیرا باید سلامت جنین نیز در نظر گرفته شود.
آندوسکوپی در بارداری در صورت لزوم و با رعایت احتیاطهای خاص قابل انجام است و به عنوان روشی ایمن برای مادر و جنین در نظر گرفته میشود تا منشأ خونریزی پیدا و کنترل شود. استفاده از داروها نیز باید با نظر پزشک و در نظر گرفتن ردهبندی ایمنی در بارداری صورت گیرد. اولویت اصلی در بارداری، حفظ حجم خون مادر برای اطمینان از خونرسانی کافی به جفت و جنین است.
طول درمان سندرم مالوری-وایس چقدر است
طول دوره درمان و بهبودی سندرم مالوری-وایس بستگی به شدت پارگی و میزان خونریزی دارد. از نظر فیزیولوژیک، مخاط مری و معده قدرت ترمیم بالایی دارند. در اکثر موارد، پارگی مخاطی ظرف ۴۸ تا ۷۲ ساعت اولیه شروع به ترمیم میکند و خونریزی متوقف میشود. بهبودی کامل بافت معمولاً بین ۱۰ تا ۱۴ روز طول میکشد.
اگر بیمار در بیمارستان بستری شود، مدت بستری معمولاً کوتاه است (بین ۱ تا ۳ روز)، مگر اینکه خونریزی شدید باشد یا عوارض جانبی رخ دهد. درمان دارویی با مهارکنندههای پمپ پروتون (PPI) معمولاً برای مدت طولانیتری ادامه مییابد. پزشکان اغلب توصیه میکنند که بیمار به مدت ۴ تا ۸ هفته از این داروها استفاده کند تا مطمئن شوند که محیط اسیدی معده به طور کامل کنترل شده و زخم کاملاً جوش خورده است.
پیگیریهای پزشکی بعد از ترخیص نیز مهم است. ممکن است لازم باشد بیمار چند هفته بعد برای بررسی کمخونی آزمایش خون بدهد. در اکثر موارد، نیاز به آندوسکوپی مجدد نیست مگر اینکه علائم عود کنند یا زخم اولیه بسیار بزرگ و مشکوک بوده باشد. بازگشت به فعالیتهای عادی روزمره معمولاً سریع است، اما پرهیز از ورزشهای سنگین و بلند کردن بار سنگین باید تا دو هفته رعایت شود.
تفاوت بیماری سندرم مالوری-وایس در مردان و زنان
مطالعات اپیدمیولوژیک نشان میدهد که سندرم مالوری-وایس در مردان به مراتب شایعتر از زنان است. نسبت ابتلا در مردان به زنان حدود ۳ تا ۴ برابر گزارش شده است. دلیل اصلی این تفاوت جنسیتی، شیوع بیشتر مصرف سنگین الکل در مردان است که عامل خطر اصلی این بیماری محسوب میشود. مردان معمولاً بیشتر در معرض الگوهای نوشیدن افراطی قرار دارند که منجر به استفراغهای شدید میشود.
همچنین، مردان به طور میانگین بیشتر کارهای فیزیکی سنگین انجام میدهند که ممکن است آنها را در معرض فتق هیاتال و افزایش فشار شکمی قرار دهد. سن بروز بیماری در مردان معمولاً بین ۴۰ تا ۶۰ سالگی است. در مقابل، در زنان توزیع سنی کمی متفاوت است و ممکن است در سنین جوانی (به دلیل اختلالات خوردن یا بارداری) و سنین پیری (به دلیل مصرف داروها و بافت ضعیفتر) رخ دهد.
در زنان، عوامل خطری مانند تهوع بارداری و اختلالات خوردن (پرخوری عصبی) سهم بیشتری در ایجاد بیماری دارند. با این حال، از نظر علائم بالینی، شدت خونریزی و پاسخ به درمان، تفاوت بیولوژیکی چشمگیری بین دو جنس وجود ندارد. هر دو جنس به درمانهای آندوسکوپیک و دارویی پاسخ خوبی میدهند و پیشآگهی بیماری در هر دو در صورت درمان مناسب، عالی است. تفاوت اصلی در استراتژیهای پیشگیری است که در مردان بیشتر بر ترک الکل و در زنان بر مدیریت علل زمینهای دیگر تمرکز دارد.
اسم های دیگر بیماری سندرم مالوری-وایس
در متون پزشکی و علمی، این بیماری عمدتاً با نام سندرم مالوری-وایس (Mallory-Weiss Syndrome) شناخته میشود که به افتخار کاشفان آن نامگذاری شده است. با این حال، نامهای توصیفی دیگری نیز برای آن وجود دارد که به ماهیت آسیبشناسی بیماری اشاره میکنند. یکی از این نامها “پارگی مخاطی محل اتصال مری و معده” (Gastro-esophageal junction mucosal tear) است. این نام دقیقاً محل و نوع آسیب را توصیف میکند.
در برخی متون تخصصی یا گزارشهای پاتولوژی، ممکن است از اصطلاح “پارگی مالوری-وایس” (Mallory-Weiss Tear) استفاده شود که مستقیماً به خودِ زخم اشاره دارد، در حالی که “سندرم” به مجموعه علائم بالینی (استفراغ و خونریزی) اشاره میکند. همچنین در سیستمهای کدگذاری بیماریها (مانند ICD-10)، این بیماری ممکن است تحت عنوان “خونریزی گوارشی ناشی از پارگی مری” طبقهبندی شود. دانستن این نامها به بیماران کمک میکند تا در هنگام مطالعه پرونده پزشکی خود یا جستجو در منابع علمی بینالمللی، اطلاعات دقیقتری به دست آورند و آن را با بیماریهای مشابه اشتباه نگیرند.
تفاوت سندرم مالوری-وایس و سندرم بورهیو (موضوع مرتبط اضافه شده)
بسیار حیاتی است که سندرم مالوری-وایس را با یک وضعیت بسیار خطرناکتر به نام سندرم بورهیو (Boerhaave Syndrome) اشتباه نگیریم. هر دو بیماری معمولاً در اثر استفراغ شدید ایجاد میشوند و مری را درگیر میکنند، اما تفاوت آنها در “عمق” آسیب است. در سندرم مالوری-وایس، پارگی فقط لایه سطحی داخلی (مخاط) مری را درگیر میکند و دیواره مری سوراخ نمیشود. این حالت باعث خونریزی به داخل معده میشود اما محتویات معده به خارج از لوله گوارش نشت نمیکند.
در مقابل، در سندرم بورهیو، فشار به قدری زیاد است که باعث پارگی تمام ضخامت دیواره مری میشود (سوراخ شدن کامل). این یک فاجعه پزشکی است زیرا غذا، اسید و باکتریها وارد فضای قفسه سینه (مدیاستن) میشوند. این اتفاق باعث درد بسیار شدید قفسه سینه، تنگی نفس، تب و شوک سپتیک سریع میشود. برخلاف مالوری-وایس که اغلب درمان حمایتی دارد، سندرم بورهیو تقریباً همیشه نیاز به جراحی اورژانسی برای ترمیم سوراخ و تخلیه عفونت دارد و اگر سریع تشخیص داده نشود، مرگبار است. پزشکان با استفاده از سیتی اسکن یا بلع ماده حاجب میتوانند تفاوت این دو را تشخیص دهند.
جمعبندی
سندرم مالوری-وایس عارضهای گوارشی است که با پارگی مخاط در ناحیه اتصال مری به معده مشخص میشود و اغلب ناشی از استفراغهای شدید یا عق زدنهای مکرر است. علامت اصلی آن استفراغ خونی پس از دورهای از استفراغ غیرخونی است. اگرچه مصرف الکل یکی از علل شایع آن است، اما هر عاملی که فشار شکم را بالا ببرد میتواند باعث آن شود. روش اصلی تشخیص و درمان، آندوسکوپی است که امکان توقف خونریزی را فراهم میکند. خوشبختانه اکثر موارد با درمانهای حمایتی و داروهای کاهشدهنده اسید بهبود مییابند. شناخت تفاوت این بیماری با شرایط مرگباری مانند سندرم بورهیو و مراجعه سریع به اورژانس در صورت مشاهده خون در استفراغ، کلید حفظ سلامتی و پیشگیری از عوارض جدی است.

