بیماری زگیل مقعدی (Anal Warts / Condyloma Acuminata)
- راهنمای جامع بیماری زگیل مقعدی (Anal Warts / Condyloma Acuminata)
- اسمهای دیگر بیماری زگیل مقعدی
- نشانههای بیماری زگیل مقعدی
- علت ابتلا به زگیل مقعدی
- نحوه تشخیص زگیل مقعدی
- تفاوت زگیل مقعدی در مردان و زنان
- روشهای درمان زگیل مقعدی
- درمان دارویی زگیل مقعدی
- درمان خانگی زگیل مقعدی
- رژیم غذایی مناسب برای زگیل مقعدی
- عوارض و خطرات زگیل مقعدی
- زگیل مقعدی در کودکان و دوران بارداری
- پیشگیری از زگیل مقعدی
- طول درمان زگیل مقعدی چقدر است؟
- ارتباط ویروس HPV و سرطان مقعد (HPV and Anal Cancer Connection)
راهنمای جامع بیماری زگیل مقعدی (Anal Warts / Condyloma Acuminata)
زگیل مقعدی یکی از شایعترین بیماریهای مقاربتی و پوستی در ناحیه نشیمنگاه است که میتواند باعث نگرانی و اضطراب زیادی در بیماران شود. این ضایعات گوشتی کوچک که در اطراف یا داخل مجرای مقعد ایجاد میشوند، ناشی از فعالیت ویروس پاپیلومای انسانی (HPV) هستند. اگرچه این بیماری میتواند آزاردهنده باشد، اما با تشخیص صحیح و درمان به موقع، قابل مدیریت و کنترل است. در این مقاله جامع، تمامی جنبههای این بیماری از علائم و تشخیص گرفته تا روشهای درمان و پیشگیری را بر اساس منابع معتبر پزشکی بررسی خواهیم کرد.
اسمهای دیگر بیماری زگیل مقعدی
در متون پزشکی و جستجوهای علمی، بیماری زگیل مقعدی با نامهای متعددی شناخته میشود که آشنایی با آنها میتواند به درک بهتر ماهیت بیماری کمک کند. علمیترین و دقیقترین نام برای این ضایعات، کوندیلوما آکومیناتا (Condyloma Acuminata) است. این واژه ریشه لاتین دارد؛ “کوندیلوما” به معنای برآمدگی یا گره و “آکومیناتا” به معنای نوکتیز است که اشاره به ظاهر کلاسیک و گلکلمی شکل این زگیلها دارد. در بسیاری از گزارشهای پاتولوژی و پزشکی، پزشکان از این اصطلاح برای توصیف وضعیت بیمار استفاده میکنند.
علاوه بر این نام تخصصی، این بیماری به طور کلی زیرمجموعه “زگیلهای تناسلی” (Genital Warts) یا “زگیلهای آنوژنیتال” (Anogenital Warts) طبقهبندی میشود. اصطلاح آنوژنیتال ترکیبی از کلمات “آنوس” (مقعد) و “ژنیتال” (تناسلی) است، زیرا این ویروس تمایل دارد نواحی مرطوب و مخاطی ناحیه تناسلی و مقعدی را درگیر کند. در برخی متون قدیمیتر یا در گفتگوهای عامیانه، ممکن است به سادگی از واژه “زگیلهای مقعد” استفاده شود.
نکته مهم در نامگذاری این است که گاهی اوقات این ضایعات با سایر تودههای ناحیه مقعد اشتباه گرفته میشوند. برای مثال، “کوندیلوما لاتا” (Condyloma Lata) ضایعاتی هستند که ظاهری شبیه زگیل دارند اما در واقع مربوط به مرحله دوم بیماری سیفلیس هستند و درمان کاملاً متفاوتی دارند. همچنین، اسکین تگها (Skin Tags) یا منگولههای پوستی که زائدههای گوشتی بیخطر هستند، نباید با زگیل اشتباه گرفته شوند. دانستن این نامها و تفاوتهای ظریف آنها به بیمار کمک میکند تا در هنگام مطالعه نتایج آزمایشگاهی یا گفتگو با پزشک متخصص، درک دقیقتری از وضعیت خود داشته باشد و نگرانیهای بیمورد را از خود دور کند.
نشانههای بیماری زگیل مقعدی
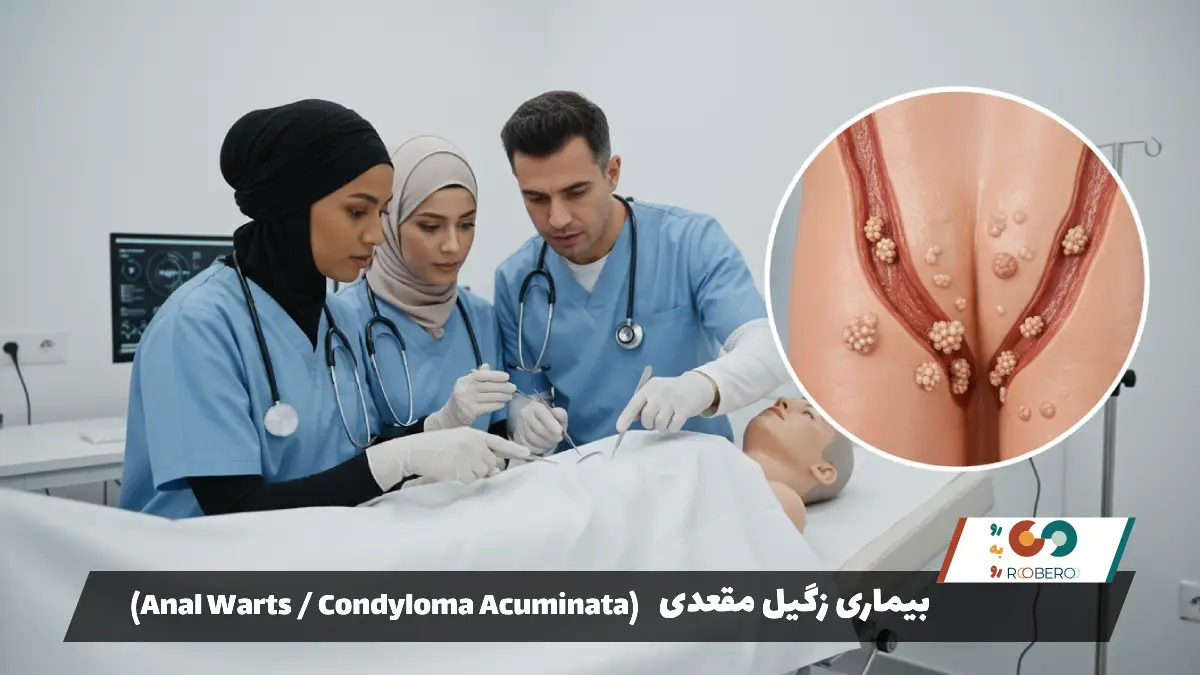
تشخیص علائم زگیل مقعدی همیشه ساده نیست، زیرا در بسیاری از موارد این زگیلها بسیار کوچک هستند و با چشم غیرمسلح به راحتی دیده نمیشوند. با این حال، شایعترین علامت ظاهری، وجود برجستگیهای گوشتی کوچک در اطراف ناحیه مقعد است. این برجستگیها میتوانند همرنگ پوست، صورتی کمرنگ، یا کمی تیرهتر (قهوهای یا خاکستری) باشند. اندازه آنها از سر سوزن تا تودههای بزرگتر متغیر است.

یکی از مشخصترین ویژگیهای ظاهری زگیلهای مقعدی، شکل “گلکلمی” آنهاست. وقتی چندین زگیل کوچک در کنار هم رشد میکنند، تودهای ناهموار و خوشهای تشکیل میدهند که شباهت زیادی به گلکلم کوچک دارد. با این حال، زگیلها میتوانند کاملاً مسطح و صاف نیز باشند که تشخیص آنها را دشوارتر میکند. این ضایعات ممکن است در پوست اطراف مقعد (Perianal) یا داخل کانال مقعد (Anal Canal) ایجاد شوند. زگیلهای داخلی معمولاً توسط خود بیمار قابل مشاهده نیستند و تنها با معاینه پزشک مشخص میشوند.
علائم حسی بیماری نیز متنوع است. خارش مداوم در ناحیه مقعد یکی از شکایات اصلی بیماران است. این خارش ممکن است با خاراندن بدتر شود و باعث تحریک پوست گردد. خونریزی خفیف، به ویژه هنگام اجابت مزاج یا خشک کردن ناحیه با دستمال توالت، نیز میتواند رخ دهد. این خونریزی ناشی از شکننده بودن بافت زگیل است. احساس رطوبت یا ترشح مخاطی غیرعادی از مقعد و وجود توده یا جسم خارجی در ناحیه نشیمنگاه نیز از دیگر نشانههاست. نکته مهم این است که زگیلهای مقعدی معمولاً دردناک نیستند، مگر اینکه ملتهب شوند یا در اثر اصطکاک آسیب ببینند. در بسیاری از موارد، فرد آلوده به ویروس است اما هیچ نشانه ظاهری ندارد (حالت ناقل بدون علامت) که این موضوع اهمیت چکاپهای منظم را دوچندان میکند.
علت ابتلا به زگیل مقعدی
عامل اصلی و بی چون و چرای ایجاد زگیل مقعدی، ویروس پاپیلومای انسانی یا همان HPV است. این ویروس خانواده بسیار بزرگی دارد که بیش از ۱۰۰ تیپ مختلف را شامل میشود، اما تنها تعداد خاصی از آنها منجر به ایجاد زگیل میشوند. تیپهای ۶ و ۱۱ ویروس HPV مسئول ایجاد حدود ۹۰ درصد از موارد زگیلهای تناسلی و مقعدی هستند. این تیپها به عنوان تیپهای “کمخطر” شناخته میشوند زیرا پتانسیل کمتری برای تبدیل شدن به سرطان دارند، اما قدرت انتقال آنها بسیار بالاست.
انتقال ویروس HPV عمدتاً از طریق تماس مستقیم پوست با پوست صورت میگیرد. رابطه جنسی (واژینال، مقعدی یا دهانی) با فرد آلوده، شایعترین راه انتقال است. برخلاف تصور عموم، برای ابتلا به زگیل مقعدی، لزومی به انجام رابطه جنسی مقعدی (دخول) نیست. ویروس میتواند از ناحیه تناسلی به ناحیه مقعد گسترش یابد، زیرا ترشحات و تماس پوستی در این ناحیه به راحتی ویروس را منتقل میکنند. حتی تماس دست آلوده به ویروس با ناحیه مقعد نیز میتواند باعث انتقال شود.
سیستم ایمنی بدن نقش کلیدی در بروز یا عدم بروز زگیل پس از تماس با ویروس دارد. بسیاری از افراد با HPV تماس پیدا میکنند اما سیستم ایمنی آنها ویروس را سرکوب میکند و هرگز دچار زگیل نمیشوند. عواملی که باعث تضعیف سیستم ایمنی میشوند، خطر ابتلا را افزایش میدهند. مصرف سیگار و دخانیات یکی از مهمترین فاکتورهای خطر است که باعث میشود بدن در مبارزه با ویروس ناتوان شود. همچنین افراد مبتلا به HIV یا کسانی که داروهای سرکوبکننده ایمنی (مثلاً پس از پیوند عضو) مصرف میکنند، بیشتر مستعد ابتلا به زگیلهای مقاوم و عودکننده هستند. شرکای جنسی متعدد نیز به طور طبیعی احتمال مواجهه با ویروس را بالا میبرد.
نحوه تشخیص زگیل مقعدی
تشخیص دقیق زگیل مقعدی نیازمند معاینه توسط پزشک متخصص (معمولاً جراح عمومی، متخصص پوست یا متخصص کولورکتال) است. گام اول، معاینه بصری دقیق ناحیه پرینه و اطراف مقعد در زیر نور کافی است. پزشک با استفاده از دستکش و گاهی ذرهبین پزشکی، پوست اطراف مقعد را برای یافتن ضایعات کوچک، تغییر رنگ یا بافتهای غیرطبیعی بررسی میکند. در بسیاری از موارد، ظاهر زگیلها به قدری مشخص است که تنها با نگاه کردن قابل تشخیص هستند.
اما معاینه بیرونی کافی نیست، زیرا بسیاری از زگیلها در داخل کانال مقعد رشد میکنند. برای بررسی داخل کانال، پزشک از ابزاری به نام آنوسکوپ (Anoscope) استفاده میکند. آنوسکوپ یک لوله کوتاه و کوچک پلاستیکی یا فلزی است (تقریباً به اندازه انگشت) که به آرامی وارد مقعد میشود و به پزشک اجازه میدهد دیوارههای داخلی راستروده را مشاهده کند. این معاینه معمولاً دردناک نیست اما ممکن است کمی احساس فشار ایجاد کند. در برخی موارد تخصصیتر، از روشی به نام “آنوسکوپی با رزولوشن بالا” (HRA) استفاده میشود که عملکردی شبیه کولپوسکوپی در زنان دارد و با بزرگنمایی بالا بافت را بررسی میکند.

گاهی اوقات پزشک برای تشخیص دقیقتر، از محلول اسید استیک (سرکه رقیق شده) استفاده میکند. مالیدن این محلول روی پوست ناحیه مشکوک باعث میشود که ضایعات ویروسی سفید رنگ شوند (Acetowhitening) و راحتتر دیده شوند. اگر ظاهر ضایعات غیرمعمول باشد، خونریزی داشته باشد، تیره رنگ باشد یا به درمانهای معمول پاسخ ندهد، پزشک اقدام به نمونهبرداری (بیوپسی) میکند. در بیوپسی، تکه کوچکی از بافت برداشته شده و به آزمایشگاه پاتولوژی ارسال میشود تا زیر میکروسکوپ بررسی گردد. این کار برای رد کردن احتمال سرطان مقعد یا سایر بیماریهای پوستی و تایید قطعی وجود HPV ضروری است.
تفاوت زگیل مقعدی در مردان و زنان
اگرچه عامل بیماری (ویروس HPV) در هر دو جنس یکسان است، اما تفاوتهای آناتومیک و فیزیولوژیک باعث میشود که الگوهای ابتلا و ریسکها کمی متفاوت باشد. در مردان، زگیلهای مقعدی اغلب در افرادی دیده میشود که رابطه جنسی مقعدی با مردان دیگر دارند (MSM)، اما در مردان دگرجنسگرا نیز کاملاً محتمل است. در مردان، موهای ناحیه اطراف مقعد بیشتر است و این مسئله میتواند تشخیص زگیلهای کوچک را دشوارتر کند و همچنین محیط مرطوبتری را برای رشد ویروس فراهم آورد.
در زنان، آناتومی دستگاه تناسلی و مقعد نزدیکی بسیار زیادی به هم دارند. ترشحات واژن میتواند محیط اطراف مقعد را همیشه مرطوب نگه دارد که شرایط ایدهآلی برای تکثیر ویروس است. زنان مبتلا به زگیل مقعدی، باید حتماً از نظر زگیلهای واژینال و دهانه رحم (سرویکس) نیز بررسی شوند. ویروس HPV در زنان خطر جدیتری به نام سرطان دهانه رحم را به همراه دارد. اگرچه تیپهای زگیلزا (۶ و ۱۱) معمولاً عامل سرطان دهانه رحم نیستند، اما ابتلای همزمان به تیپهای پرخطر (مانند ۱۶ و ۱۸) در افراد فعال جنسی شایع است.
تفاوت دیگر در غربالگریهاست. زنان معمولاً به واسطه تستهای پاپاسمیر واژینال، بیشتر تحت نظر هستند و ممکن است تغییرات سلولی ناشی از HPV در آنها زودتر شناسایی شود. اما در مردان، تست غربالگری استانداردی مانند پاپاسمیر وجود ندارد (مگر پاپاسمیر مقعدی که در گروههای پرخطر انجام میشود). بنابراین مردان اغلب زمانی متوجه بیماری میشوند که زگیلها کاملاً ظاهر شده باشند. از نظر پاسخ به درمان تفاوت چشمگیری بین دو جنس وجود ندارد، اما پیگیریهای زنان به دلیل ارتباط با متخصصین زنان و زایمان معمولاً منظمتر انجام میشود.
روشهای درمان زگیل مقعدی
روشهای درمان زگیل مقعدی به دو دسته کلی درمانهای تخریبی (فیزیکی) و درمانهای دارویی تقسیم میشوند. انتخاب روش مناسب بستگی به تعداد زگیلها، اندازه آنها، محل قرارگیری (داخلی یا خارجی بودن) و ترجیح بیمار و پزشک دارد. هدف اصلی تمام روشها، حذف ضایعه گوشتی است، اما باید دانست که هیچ درمانی تضمینکننده ریشهکنی کامل ویروس از بدن نیست و احتمال عود وجود دارد.
یکی از رایجترین و سریعترین روشهای درمانی، کرایوتراپی (Cryotherapy) یا سرمادرمانی است. در این روش، پزشک با استفاده از نیتروژن مایع، زگیل را منجمد میکند. سرمای شدید باعث تخریب سلولهای زگیل شده و طی چند روز ضایعه خشک شده و میافتد. این روش برای زگیلهای کوچک و خارجی بسیار مناسب است و معمولاً به صورت سرپایی و بدون نیاز به بیهوشی انجام میشود. ممکن است بیمار حین انجام کار سوزش مختصری احساس کند.
روش دیگر، الکتروکوتر (Electro cautery) یا سوزاندن با جریان برق است. در این روش با استفاده از یک پروب الکتریکی داغ، بافت زگیل سوزانده میشود. این روش برای زگیلهای بزرگتر موثر است اما نیاز به بیحسی موضعی دارد. لیزر درمانی (معمولاً لیزر CO2) گزینه پیشرفتهتری است که برای موارد گسترده، زگیلهای مقاوم به درمانهای دیگر یا زگیلهای داخل کانال مقعد استفاده میشود. لیزر دقت بسیار بالایی دارد و آسیب کمتری به بافت سالم اطراف میزند، اما هزینه آن معمولاً بیشتر است. در موارد بسیار حجیم یا وقتی شک به بدخیمی وجود دارد، جراحی سنتی (Excision) با تیغ جراحی انجام میشود تا زگیل به طور کامل با پایه آن برداشته شود و بخیه زده شود.
درمان دارویی زگیل مقعدی
برای زگیلهای کوچک و خارجی که در سطح پوست اطراف مقعد قرار دارند، گاهی درمانهای دارویی موضعی تجویز میشود. این داروها باید با دقت و تحت نظر پزشک مصرف شوند، زیرا ماهیت شیمیایی قوی دارند و میتوانند به پوست سالم آسیب برسانند. یکی از معروفترین داروها، پودوفیلین (Podophyllin) یا پودوفیلوکس است. این محلول گیاهی (رزین) باعث توقف تقسیم سلولی در بافت زگیل و مرگ سلولهای آن میشود. پودوفیلین معمولاً توسط پزشک در مطب روی زگیل گذاشته میشود زیرا دوز و مدت ماندگاری آن روی پوست حساس است.
داروی دیگر، ایمیکیمود (Imiquimod) است که با نامهای تجاری مختلفی (مانند آلدارا) عرضه میشود. این کرم یک تقویتکننده سیستم ایمنی موضعی است. برخلاف داروهای اسیدی که زگیل را میسوزانند، ایمیکیمود سیستم ایمنی بدن را تحریک میکند تا به ویروس در آن ناحیه حمله کند و زگیل را از بین ببرد. بیمار باید این کرم را طبق دستور (معمولاً شبها) روی زگیل بمالد و صبح بشوید. دوره درمان با این دارو طولانیتر است (چندین هفته) اما نرخ عود کمتری دارد.
اسید تریکلرواستیک (TCA) نیز یک اسید قوی است که توسط پزشک روی زگیل مالیده میشود و باعث سوختن شیمیایی پروتئینهای زگیل میشود. این روش برای استفاده در دوران بارداری نیز ایمنتر از سایر روشهاست. پماد سینکاتکینز (Veregen) که از عصاره چای سبز گرفته شده، داروی جدیدتری است که برای زگیلهای خارجی تایید شده است. نکته حیاتی در درمان دارویی این است که هرگز نباید از داروهای بدون نسخه میخچه یا زگیل دست و پا برای ناحیه حساس مقعد استفاده کرد، زیرا پوست این ناحیه بسیار نازک است و دچار سوختگی شدید میشود.
درمان خانگی زگیل مقعدی
اگرچه درمان اصلی و قطعی زگیل مقعدی باید توسط پزشک انجام شود، اما برخی روشهای خانگی وجود دارند که در منابع طب سنتی یا تجربیات بیماران مطرح میشوند. باید توجه داشت که اثربخشی علمی دقیق بسیاری از این روشها هنوز کاملاً اثبات نشده و استفاده نادرست میتواند باعث تحریک پوست حساس ناحیه مقعد شود. قبل از امتحان هر روش خانگی، حتماً با پزشک مشورت کنید.
یکی از روشهای پرجستجو، استفاده از سرکه سیب است. اسید استیک موجود در سرکه سیب خاصیت ضدویروسی و خورندگی ملایمی دارد. برخی افراد پنبه آغشته به سرکه سیب را روی زگیل قرار میدهند. با این حال، این کار میتواند بسیار دردناک باشد و باعث التهاب شدید پوست سالم اطراف شود. روغن درخت چای (Tea Tree Oil) نیز به دلیل خواص ضدعفونیکننده و ضدویروسی شناخته شده است. استفاده از روغن رقیق شده آن ممکن است به خشک شدن زگیل کمک کند، اما پتانسیل آلرژیزایی بالایی دارد.
سیر له شده نیز به عنوان یک درمان سنتی با خاصیت ضدویروسی قوی مطرح است، اما قرار دادن سیر مستقیم روی پوست مخاطی مقعد میتواند باعث سوختگی شیمیایی شدید شود. بهترین “درمان خانگی” در واقع تقویت سیستم ایمنی است. پرهیز از خاراندن ناحیه، خشک و تمیز نگه داشتن مقعد، استفاده از لباس زیر نخی و گشاد برای کاهش تعریق و اصطکاک، و مدیریت استرس (چون استرس سیستم ایمنی را ضعیف میکند) موثرترین کارهایی است که بیمار میتواند در خانه انجام دهد تا روند درمان پزشکی را تسریع کند.
رژیم غذایی مناسب برای زگیل مقعدی
تغذیه نقش مستقیمی در مبارزه با ویروس HPV دارد. از آنجا که حذف ویروس از بدن به قدرت سیستم ایمنی وابسته است، رژیم غذایی باید بر محور تقویت قوای دفاعی بدن باشد. مصرف آنتیاکسیدانها بسیار حیاتی است. میوهها و سبزیجات رنگارنگ (توتفرنگی، مرکبات، فلفل دلمهای، اسفناج) سرشار از آنتیاکسیدان هستند که به بازسازی سلولی و مبارزه با رادیکالهای آزاد کمک میکنند.
ویتامینهای گروه B، به ویژه فولات (B9) و ویتامین B12، در مطالعاتی با کاهش خطر عفونت HPV مرتبط بودهاند. حبوبات، سبزیجات برگ سبز تیره و غلات کامل منابع خوب فولات هستند. مادهای به نام ایندول-۳-کاربینول (I3C) که در سبزیجات خانواده کلم (بروکلی، کلم پیچ، گلکلم) به وفور یافت میشود، تاثیرات مثبتی در کمک به بدن برای مقابله با تکثیر ویروس نشان داده است.
سلنیوم و زینک (روی) دو ماده معدنی ضروری برای عملکرد صحیح سیستم ایمنی هستند که در آجیلها، گوشت و غذاهای دریایی یافت میشوند. از سوی دیگر، باید از غذاهایی که باعث التهاب و تضعیف ایمنی میشوند پرهیز کرد. شکر تصفیه شده، فستفودها، چربیهای اشباع و الکل میتوانند توانایی بدن را در سرکوب ویروس کاهش دهند. مصرف دخانیات و الکل به طور مشخص با ماندگاری طولانیتر زگیلها و افزایش خطر تبدیل آنها به بدخیمی مرتبط است. نوشیدن آب کافی نیز برای سلامت کلی پوست و مخاط ضروری است.
عوارض و خطرات زگیل مقعدی
نادیده گرفتن زگیل مقعدی و عدم درمان آن میتواند عواقب جدی به دنبال داشته باشد. اگرچه بسیاری از زگیلها خوشخیم هستند، اما بزرگترین خطر، پتانسیل تغییر ماهیت سلولی است. ویروس HPV میتواند باعث ایجاد نئوپلاری داخل اپیتلیال مقعدی (AIN) شود که مرحله پیشسرطانی است. اگر این وضعیت کنترل نشود، میتواند در طولانیمدت به سرطان مقعد (Anal Cancer) تبدیل شود. این خطر در افرادی که به تیپهای پرخطر HPV (مثل ۱۶ و ۱۸) آلوده هستند یا سیستم ایمنی ضعیفی دارند، بسیار بیشتر است.
علاوه بر خطر سرطان، زگیلهای درمان نشده تمایل به رشد و گسترش دارند. آنها میتوانند بزرگتر شوند، تکثیر یابند و نواحی وسیعتری از پوست را بپوشانند. زگیلهای بزرگ میتوانند دهانه مقعد را مسدود کرده و باعث مشکلات جدی در دفع مدفوع شوند. این انسداد ممکن است دردناک باشد و منجر به یبوست مزمن یا خونریزی شدید هنگام دفع گردد.
از نظر روانی و اجتماعی نیز این بیماری عوارض سنگینی دارد. احساس شرم، گناه، اضطراب و کاهش اعتماد به نفس جنسی در بیماران بسیار شایع است. ترس از انتقال بیماری به شریک جنسی میتواند روابط عاطفی فرد را مختل کند. همچنین، درمان زگیلهای بسیار بزرگ و گسترده (به نام تومور بوشکه-لونشتاین) بسیار دشوارتر است و ممکن است نیاز به جراحیهای وسیع و دفرمه شدن ناحیه مقعد داشته باشد، بنابراین اقدام زودهنگام برای درمان از بروز این عوارض جلوگیری میکند.
زگیل مقعدی در کودکان و دوران بارداری
مشاهده زگیل مقعدی در کودکان موضوعی بسیار حساس و نگرانکننده است. اگرچه انتقال ویروس از طریق غیرجنسی (مثلاً از طریق دست آلوده مراقبین هنگام تعویض پوشک یا انتقال عمودی از مادر به نوزاد حین زایمان) ممکن است، اما وجود زگیل تناسلی یا مقعدی در کودکان باید همیشه زنگ هطری برای احتمال سوءاستفاده جنسی تلقی شود و نیاز به بررسی دقیق قانونی و پزشکی دارد. با این حال، نباید زود قضاوت کرد زیرا “خود تلقیحی” (انتقال ویروس از زگیل دست کودک به مقعد توسط خودش) نیز امکانپذیر است.
در دوران بارداری، به دلیل تغییرات هورمونی و افزایش خونرسانی به ناحیه لگن، زگیلهای مقعدی تمایل به رشد سریعتر و بزرگتر شدن دارند. سیستم ایمنی مادر در بارداری کمی سرکوب میشود که این نیز به رشد ویروس کمک میکند. زگیلهای بزرگ در ناحیه پرینه میتوانند قابلیت ارتجاعی پوست را کاهش داده و زایمان طبیعی را دشوار کنند یا باعث خونریزی شدید هنگام زایمان شوند.
نگرانی اصلی در بارداری، خطر انتقال ویروس به نوزاد هنگام عبور از کانال زایمان است. این اتفاق میتواند منجر به پاپیلوماتوز تنفسی (RRP) در نوزاد شود که وضعیتی خطرناک است و تارهای صوتی نوزاد را درگیر میکند. با این حال، این اتفاق نادر است. اکثر پزشکان زایمان طبیعی را بلامانع میدانند مگر اینکه زگیلها به قدری بزرگ باشند که کانال زایمان را مسدود کنند. درمان در بارداری محدودیت دارد؛ داروهایی مثل پودوفیلین ممنوع هستند و معمولاً از کرایوتراپی یا TCA یا لیزر استفاده میشود.
پیشگیری از زگیل مقعدی
موثرترین روش پیشگیری از زگیل مقعدی، واکسیناسیون است. واکسن گارداسیل (Gardasil) به ویژه نوع ۹ ظرفیتی آن، بدن را در برابر تیپهای ۶ و ۱۱ (عامل زگیل) و چندین تیپ پرخطر سرطانزا ایمن میکند. توصیه میشود این واکسن پیش از شروع فعالیت جنسی (در سنین نوجوانی) تزریق شود، اما تا سن ۴۵ سالگی نیز میتواند مفید باشد. واکسیناسیون هم برای مردان و هم زنان توصیه میشود.
استفاده از کاندوم در روابط جنسی ریسک انتقال را کاهش میدهد، اما آن را به صفر نمیرساند. دلیل این امر این است که ویروس HPV میتواند روی پوست نواحی اطراف اندام تناسلی و مقعد که توسط کاندوم پوشانده نمیشوند نیز زندگی کند. با این حال، استفاده مداوم از کاندوم هنوز هم یک سد دفاعی مهم است. محدود کردن تعداد شرکای جنسی و پرهیز از روابط جنسی پرخطر نیز احتمال مواجهه با ویروس را کم میکند.
معاینات منظم و چکاپهای دورهای برای افرادی که از نظر جنسی فعال هستند، کمک میکند تا ضایعات در مراحل اولیه شناسایی شوند. ترک سیگار نیز به عنوان یک عامل تقویتکننده سیستم ایمنی، نقش مهمی در پیشگیری از بروز علائم پس از مواجهه با ویروس دارد. آگاهیبخشی جنسی و صحبت صادقانه با شریک جنسی در مورد بیماریهای مقاربتی نیز بخشی از فرهنگ پیشگیری است.
طول درمان زگیل مقعدی چقدر است؟
طول درمان زگیل مقعدی بسیار متغیر است و فرمول یکسانی برای همه بیماران وجود ندارد. مدت زمان درمان به عواملی همچون تعداد زگیلها، سایز آنها، روش درمانی انتخاب شده و قدرت سیستم ایمنی فرد بستگی دارد. درمانهای فیزیکی مانند لیزر یا جراحی معمولاً در یک یا دو جلسه انجام میشوند و دوره نقاهت زخم آنها حدود ۲ تا ۴ هفته است. اما درمانهای دارویی موضعی (مانند کرمها) ممکن است نیاز به استفاده مداوم برای ۴ تا ۱۶ هفته داشته باشند.
مهمترین چالش در درمان زگیل، نرخ عود بیماری است. از آنجا که درمانها فقط ضایعه ظاهری را از بین میبرند و ویروس ممکن است در لایههای زیرین پوست به صورت نهفته باقی بماند، احتمال بازگشت زگیلها در ماههای اول پس از درمان وجود دارد. آمارها نشان میدهد حدود ۳۰ تا ۷۰ درصد بیماران ممکن است طی ۶ ماه اول دچار عود شوند. بنابراین، “پایان درمان” به معنای برداشتن آخرین زگیل نیست، بلکه بیمار باید تا ماهها تحت نظر باشد. اگر بیمار برای یک دوره ۶ ماهه تا یک ساله بدون ضایعه باقی بماند، میتوان گفت بدن به احتمال زیاد ویروس را کنترل کرده یا پاکسازی کرده است. صبر و حوصله و پیگیری مداوم کلید موفقیت در درمان این بیماری است.
ارتباط ویروس HPV و سرطان مقعد (HPV and Anal Cancer Connection)
یکی از مهمترین مباحث مرتبط با زگیل مقعدی که اغلب نادیده گرفته میشود، ارتباط پیچیده بین عفونت HPV و سرطان مقعد است. سرطان مقعد (Anal Carcinoma) شباهتهای بیولوژیکی زیادی با سرطان دهانه رحم دارد. همانطور که پیشتر اشاره شد، تیپهای ۶ و ۱۱ HPV که عامل اصلی زگیلهای قابل مشاهده هستند، “کمخطر” محسوب میشوند و به ندرت سرطانی میشوند. اما مشکل اینجاست که عفونت همزمان با چندین تیپ ویروس بسیار شایع است.
فردی که به زگیل مقعدی مبتلاست، نشان میدهد که در معرض ویروس HPV قرار گرفته است. بنابراین احتمال دارد که همزمان به تیپهای “پرخطر” و سرطانزا مانند تیپ ۱۶ و ۱۸ نیز آلوده شده باشد، حتی اگر این تیپها زگیل ایجاد نکنند. این تیپهای پرخطر میتوانند تغییرات سلولی میکروسکوپی در کانال مقعد ایجاد کنند که به دیسپلازی یا نئوپلاری (AIN) معروف است. این تغییرات در ابتدا هیچ علامتی ندارند و فقط با غربالگری (پاپاسمیر مقعدی) و آنوسکوپی دقیق قابل کشف هستند.
بنابراین، وجود زگیل مقعدی باید به عنوان یک نشانگر و هشدار تلقی شود. پزشکان برای بیمارانی که زگیل مقعدی دارند (به ویژه مردانی که با مردان رابطه دارند، زنان با سابقه سرطان دهانه رحم و افراد مبتلا به HIV)، پروتکلهای غربالگری سرطان مقعد را جدیتر اجرا میکنند. تشخیص سرطان مقعد در مراحل اولیه (مرحله ضایعات پیشسرطانی) کاملاً قابل درمان است و از پیشرفت آن به سرطان تهاجمی جلوگیری میکند. این ارتباط نشان میدهد چرا درمان زگیل فقط یک مساله زیبایی نیست، بلکه یک اقدام پیشگیرانه پزشکی است.
جمعبندی
زگیل مقعدی یا کوندیلوما آکومیناتا، ضایعات پوستی خوشخیمی هستند که توسط ویروس HPV (پاپیلومای انسانی) ایجاد میشوند. این بیماری از طریق تماس پوستی و روابط جنسی منتقل میشود و با علائمی همچون برجستگیهای گلکلمی، خارش و گاهی خونریزی همراه است. تشخیص دقیق با آنوسکوپی انجام میشود تا زگیلهای داخلی نیز شناسایی شوند. روشهای درمان شامل کرایوتراپی (فریز کردن)، لیزر، الکتروکوتر و داروهای موضعی مانند پودوفیلین است.
اگرچه درمان ضایعات را از بین میبرد، اما ویروس ممکن است در بدن باقی بماند و باعث عود مجدد شود. تقویت سیستم ایمنی، ترک سیگار و تزریق واکسن گارداسیل نقش مهمی در کنترل و پیشگیری دارند. پیگیری مداوم پزشکی برای رد احتمال تغییرات پیشسرطانی (به ویژه در موارد آلودگی به تیپهای پرخطر) ضروری است. با مدیریت صحیح و صبر، این بیماری کاملاً قابل کنترل است و نباید باعث انزوای بیمار شود.

