اکتازی عروق کرونر (Coronary Artery Ectasia)
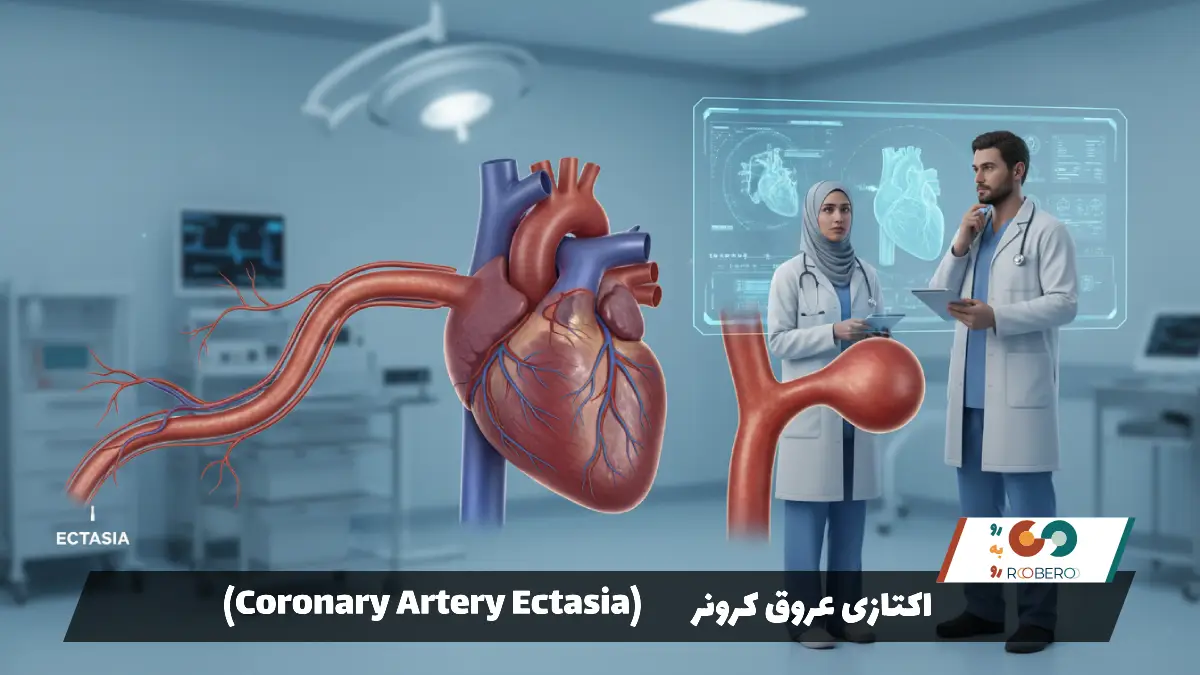
- اکتازی عروق کرونر: وقتی رگهای قلب گشاد میشوند
- اسمهای دیگر بیماری اکتازی عروق کرونر
- نشانههای بیماری اکتازی عروق کرونر
- تفاوت بیماری اکتازی عروق کرونر در مردان و زنان
- علت ابتلا به اکتازی عروق کرونر
- نحوه تشخیص اکتازی عروق کرونر
- روشهای درمان اکتازی عروق کرونر
- درمان دارویی اکتازی عروق کرونر
- پیشگیری از اکتازی عروق کرونر
- درمان خانگی اکتازی عروق کرونر
- رژیم غذایی مناسب برای اکتازی عروق کرونر
- عوارض و خطرات اکتازی عروق کرونر
- اکتازی عروق کرونر در کودکان و دوران بارداری
- طول درمان اکتازی عروق کرونر چقدر است؟
- ارتباط پدیده “جریان آهسته” (Slow Flow) با اکتازی
اکتازی عروق کرونر: وقتی رگهای قلب گشاد میشوند
اسمهای دیگر بیماری اکتازی عروق کرونر
در دنیای پیچیده اصطلاحات پزشکی، بیماری اکتازی عروق کرونر ممکن است با نامهای متفاوتی در گزارشهای آنژیوگرافی یا پروندههای پزشکی ذکر شود. شناخت این اسامی به بیمار کمک میکند تا درک دقیقتری از وضعیت خود داشته باشد و بداند که تمام این واژهها به یک پدیده واحد اشاره دارند: گشاد شدن غیرطبیعی رگهای قلب. نام علمی و استاندارد این بیماری Coronary Artery Ectasia (CAE) است. واژه “اکتازی” به معنای اتساع یا گشاد شدن است. اما تفاوت ظریفی در نامگذاریها وجود دارد که پزشکان به آن دقت میکنند.
یکی از رایجترین نامهایی که گاهی به جای اکتازی استفاده میشود، آنوریسم عروق کرونر (Coronary Artery Aneurysm) است. اگرچه در زبان عامیانه و حتی گاهی در گفتگوهای پزشکی این دو واژه به جای هم به کار میروند، اما از نظر تعریف دقیق علمی تفاوت دارند. آنوریسم معمولاً به گشاد شدن “موضعی” و محدود (مانند یک بادکنک در یک نقطه خاص) گفته میشود، در حالی که اکتازی به گشاد شدن “منتشر” و طولانیتر در طول رگ اطلاق میگردد. اگر بخش گشاد شده رگ بیش از یکسوم طول رگ را در بر بگیرد، معمولاً به آن اکتازی میگویند. با این حال، اگر پزشک شما از لفظ آنوریسم استفاده کرد، نگران نشوید؛ ماهیت بیماری و خطرات آن بسیار شبیه به هم است.
اصطلاح دیگری که ممکن است بشنوید، “شریانهای کرونر متسع” (Dilated Coronary Arteries) است. این سادهترین توصیف برای بیماری است. همچنین گاهی در گزارشها عبارت Coronary Slow Flow یا “پدیده جریان آهسته” را میبینید. اگرچه این نام خودِ بیماری نیست، اما مهمترین ویژگی فیزیولوژیک اکتازی است. چون رگ گشاد شده است، سرعت حرکت خون در آن کم میشود (مانند رودی که وقتی عریض میشود، سرعت آب کم میشود). بنابراین، گاهی پزشکان به جای نام بردن از اکتازی، به علامت آن یعنی کندی جریان خون اشاره میکنند.
در برخی متون تخصصیتر، ممکن است این بیماری بر اساس علت آن نامگذاری شود. برای مثال، اگر اکتازی ناشی از بیماری آترواسکلروز (تصلب شرایین) باشد، ممکن است با عنوان “اکتازی آترواسکلروتیک” نامیده شود. یا اگر ناشی از بیماری مادرزادی یا التهابی باشد، به آن “اکتازی التهابی” میگویند. دانستن این اسامی به شما کمک میکند تا هنگام خواندن نتایج آزمایشها، دچار سردرگمی نشوید و بدانید که “بزرگ شدن رگ قلب” همیشه به معنای قویتر شدن آن نیست، بلکه میتواند نشانهای از ضعف دیواره رگ باشد.
نشانههای بیماری اکتازی عروق کرونر
اکتازی عروق کرونر یک بیماری مرموز است زیرا میتواند طیف وسیعی از علائم را ایجاد کند یا حتی کاملاً بیعلامت باشد. در بسیاری از افراد، این بیماری به صورت اتفاقی و در حین انجام آنژیوگرافی برای سایر مشکلات قلبی کشف میشود. با این حال، زمانی که بیماری علامتدار میشود، شایعترین و اصلیترین نشانه آن درد قفسه سینه (آنژین صدری) است. شاید تعجب کنید که چرا رگی که “گشاد” شده است باید درد ایجاد کند؟ مگر تنگی رگ باعث درد نمیشود؟ پاسخ در “سرعت جریان خون” نهفته است.
در رگهای گشاد شده اکتازی، خون به جای حرکت سریع و مستقیم، دچار آشفتگی و کندی میشود. این جریان آهسته باعث میشود که اکسیژن کافی به عضله قلب نرسد، به خصوص در زمانهایی که فرد فعالیت بدنی میکند یا دچار استرس است. این درد معمولاً به صورت احساس فشار، سنگینی یا سوزش در مرکز قفسه سینه حس میشود و ممکن است به بازوی چپ، گردن یا فک انتشار یابد. در واقع، علائم دقیقاً شبیه به کسی است که رگهایش گرفته است، با این تفاوت که در اینجا رگها بیش از حد باز هستند.
تنگی نفس، به ویژه در حین فعالیت، یکی دیگر از نشانههای شایع است. بیمار ممکن است احساس کند که با بالا رفتن از چند پله نفس کم میآورد. خستگی مفرط و زودرس نیز گزارش میشود. اما خطرناکترین نشانه، زمانی بروز میکند که جریان خون آنقدر کند شود که لخته خون در قسمت گشاد شده تشکیل گردد. در این حالت، لخته میتواند حرکت کرده و رگ را ناگهان ببندد که منجر به علائم حاد سکته قلبی مانند درد بسیار شدید، عرق سرد، تهوع و استفراغ میشود.
در برخی موارد نادر، اگر اکتازی بسیار بزرگ باشد، ممکن است به بافتهای اطراف قلب فشار بیاورد، هرچند این حالت کمتر دیده میشود. همچنین، برخی بیماران ممکن است تپش قلب یا احساس ضربان نامنظم (آریتمی) را تجربه کنند. نکته کلیدی این است که علائم اکتازی اغلب “غیرقابل پیشبینی” هستند. یعنی برخلاف تنگی رگ که همیشه با مقدار مشخصی فعالیت درد میگیرد، درد ناشی از اکتازی ممکن است گاهی در استراحت هم سراغ بیمار بیاید که ناشی از اسپاسم یا تشکیل لختههای ریز موقتی است.
تفاوت بیماری اکتازی عروق کرونر در مردان و زنان
مطالعات اپیدمیولوژیک نشان دادهاند که اکتازی عروق کرونر در مردان شایعتر از زنان است. این تفاوت جنسیتی عمدتاً به دلیل علت اصلی بیماری است. از آنجا که شایعترین علت اکتازی، بیماری آترواسکلروز (رسوب چربی و تصلب شرایین) است و مردان بیشتر مستعد بیماریهای عروقی آترواسکلروتیک هستند، طبیعتاً آمار اکتازی نیز در آنها بالاتر است. تخمین زده میشود که حدود ۷۰ تا ۸۰ درصد موارد تشخیص داده شده اکتازی در بزرگسالان مربوط به مردان است.
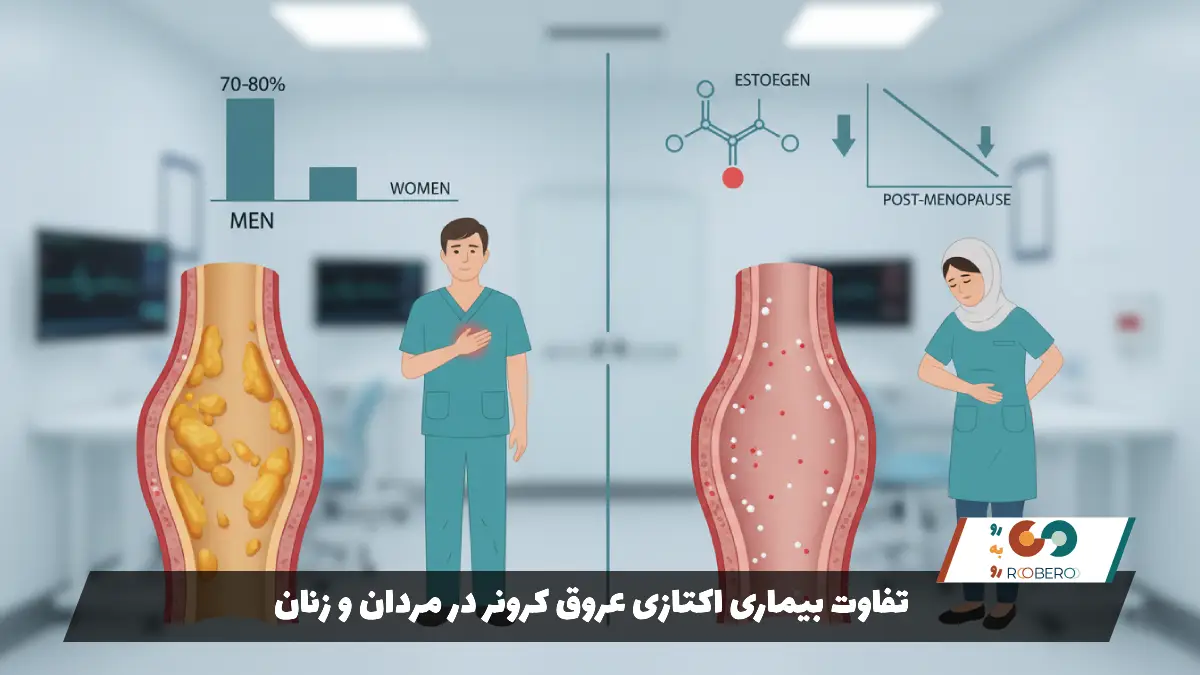
اما در زنان، داستان کمی متفاوت است. وقتی اکتازی در زنان دیده میشود، پزشکان باید با دقت بیشتری به دنبال علل “غیر آترواسکلروتیک” بگردند. بیماریهای التهابی بافت همبند (مانند لوپوس یا آرتریت روماتوئید) و یا واسکولیتها (التهاب عروق) در زنان سهم بیشتری در ایجاد اکتازی دارند. همچنین، اگر زنی در سنین باروری یا جوانی دچار این عارضه شود، احتمال علل مادرزادی یا سابقه بیماریهای دوران کودکی مثل کاوازاکی بیشتر بررسی میشود.
از نظر بروز علائم نیز تفاوتهایی وجود دارد. زنان مبتلا به اکتازی عروق کرونر ممکن است کمتر از “درد کلاسیک قفسه سینه” شکایت کنند و بیشتر علائم مبهمی مانند خستگی شدید، تنگی نفس بدون درد، یا دردهای ناحیه شکم و پشت را تجربه کنند. این موضوع (علائم آتیپیک) که در تمام بیماریهای قلبی زنان دیده میشود، در اکتازی نیز صدق میکند و گاهی باعث تأخیر در تشخیص میشود.
علاوه بر این، تأثیر هورمونها بر دیواره عروق میتواند نقش داشته باشد. استروژن معمولاً اثر محافظتی بر عروق دارد، اما پس از یائسگی و افت هورمونها، خطر تغییرات ساختاری در رگهای زنان افزایش مییابد. در مجموع، اگرچه مردان بیشتر مبتلا میشوند، اما زنان مبتلا ممکن است بیماری پیچیدهتری داشته باشند که ناشی از اختلالات سیستم ایمنی یا التهابی است و نیازمند رویکرد درمانی متفاوتی میباشد.
علت ابتلا به اکتازی عروق کرونر
برای درک علت اکتازی، باید ساختار رگ را بشناسیم. دیواره شریانها از سه لایه تشکیل شده است. لایه میانی (مدیا) که حاوی فیبرهای الاستیک و عضلانی است، مسئول حفظ قوام و شکل لولهای رگ میباشد. اکتازی زمانی رخ میدهد که این لایه میانی تخریب یا ضعیف شود. وقتی دیواره ضعیف شد، فشار خون باعث میشود رگ باد کند و گشاد شود. اما چه چیزی باعث تخریب این لایه میشود؟
شایعترین علت، که مسئول بیش از ۵۰ درصد موارد است، آترواسکلروز یا همان رسوب چربی و سخت شدن رگهاست. در این فرآیند، التهاب ناشی از پلاکهای چربی به لایه میانی رگ حمله کرده و خاصیت ارتجاعی آن را از بین میبرد. در نتیجه، رگ به جای اینکه فقط تنگ شود (که حالت معمول است)، در برخی نقاط وا میرود و گشاد میشود. این پدیده “بازآرایی مثبت” (Positive Remodeling) نام دارد که بیش از حد اتفاق افتاده است.
دومین علت شایع، بیماریهای التهابی و مادرزادی هستند. در کشورهای توسعهیافته و غربی، آترواسکلروز حرف اول را میزند، اما در برخی مناطق و در افراد جوان، بیماری کاوازاکی علت اصلی است. کاوازاکی یک بیماری التهابی در کودکان است که اگر درمان نشود، باعث آسیب دائمی به عروق کرونر و ایجاد آنوریسم یا اکتازی میشود که سالها بعد در بزرگسالی خود را نشان میدهد.
سایر علل شامل بیماریهای بافت همبند ژنتیکی است. بیماریهایی مانند سندرم مارفان یا سندرم اهلرز-دانلوس که در آنها کلاژن و بافت همبند بدن ضعیف است، میتوانند باعث شوند رگهای قلب استحکام لازم را نداشته باشند. عفونتها (مانند سیفلیس در گذشته)، تروما (ضربه به قفسه سینه) و حتی اقدامات پزشکی (مانند آسیب ناشی از استنتگذاری نامناسب که باعث پاره شدن لایه داخلی و ضعیف شدن رگ میشود) نیز از علل نادرتر هستند. مصرف کوکائین نیز به دلیل ایجاد اسپاسمهای شدید و فشار خون ناگهانی میتواند منجر به آسیب دیواره و اکتازی شود.
نحوه تشخیص اکتازی عروق کرونر
تشخیص اکتازی عروق کرونر معمولاً با معاینه فیزیکی یا نوار قلب معمولی امکانپذیر نیست، زیرا این ابزارها نمیتوانند شکل فیزیکی رگ را نشان دهند. استاندارد طلایی و اصلیترین روش تشخیص، آنژیوگرافی عروق کرونر است. در این روش، پزشک ماده حاجب (رنگ) را به داخل رگهای قلب تزریق میکند و با اشعه ایکس فیلمبرداری میکند. تشخیص اکتازی زمانی قطعی میشود که قطر بخشی از رگ، حداقل ۱.۵ برابر (یک و نیم برابر) قطر بخشهای سالم و مجاور همان رگ باشد.

در آنژیوگرافی، پزشک به جای دیدن تنگی و انسداد، با رگهایی مواجه میشود که قطور، مارپیچی و پر از رنگ هستند و تخلیه رنگ از آنها به کندی صورت میگیرد. این کندی در شسته شدن ماده حاجب، نشانه بارز جریان خون آهسته است. پزشکان بر اساس میزان درگیری رگها، اکتازی را به چهار تیپ (بر اساس طبقهبندی مارکیس) تقسیم میکنند که از درگیری یک رگ تا درگیری تمام رگها متغیر است.
علاوه بر آنژیوگرافی سنتی، روشهای غیرتهاجمی مانند سیتی آنژیوگرافی (CT Angiography) نیز بسیار کارآمد هستند. سیتی اسکن میتواند نمایی سه بعدی از قلب و رگهای متسع شده ارائه دهد و به پزشک کمک کند تا اندازه دقیق اکتازی را اندازهگیری کند و وجود لخته در داخل کیسههای گشاد شده را بررسی نماید. این روش برای پیگیری بیماران بسیار مفید است زیرا نیاز به بستری و ورود کاتتر به بدن ندارد.
روشهای تصویربرداری داخل عروقی مانند IVUS (سونوگرافی داخل رگی) نیز ابزارهای پیشرفتهای هستند که گاهی استفاده میشوند. در این روش، یک دوربین سونوگرافی بسیار ریز وارد رگ میشود و میتواند لایههای دیواره رگ را نشان دهد. این کار به پزشک کمک میکند تا علت اکتازی را بفهمد (مثلاً آیا پلاک چربی وجود دارد یا دیواره رگ سالم اما نازک است) و آن را از سایر ضایعات مانند پارگی رگ افتراق دهد.
روشهای درمان اکتازی عروق کرونر
درمان اکتازی عروق کرونر یکی از چالشهای بزرگ در کاردیولوژی است، زیرا برخلاف تنگی رگ که با گذاشتن فنر (استنت) باز میشود، “تنگ کردن” یک رگ گشاد شده کار سادهای نیست. در واقع، هیچ روش استانداردی برای کوچک کردن رگ متسع شده وجود ندارد. بنابراین، هدف اصلی درمان، مدیریت عوارض (بهویژه جلوگیری از لخته شدن خون) و درمان بیماری زمینهای است.
اگر اکتازی ناشی از آترواسکلروز باشد، درمان تهاجمی معمولاً انجام نمیشود مگر اینکه تنگی شدیدی در کنار گشادی وجود داشته باشد. اما چالش اینجاست که گذاشتن استنت در یک رگ گشاد بسیار دشوار است؛ زیرا استنت ممکن است در فضای گشاد رگ شناور بماند و به دیواره نچسبد، که خود باعث لخته شدن خون میشود. به همین دلیل، پزشکان معمولاً از روشهای مداخلهای (Intervention) پرهیز میکنند مگر چارهای نباشد.
در موارد بسیار شدید که اکتازی عظیم است یا خطر پارگی وجود دارد (که نادر است)، یا اگر بیمار همزمان دچار تنگیهای شدید متعدد باشد، عمل جراحی بایپس عروق کرونر (CABG) انجام میشود. در این جراحی، جراح ناحیه گشاد شده و بیمار را دور میزند و خون را از مسیری جدید به عضله قلب میرساند. همچنین در برخی موارد خاص، اگر اکتازی به صورت کیسهای (آنوریسم) باشد، جراح ممکن است آن قسمت را برداشته و رگ را ترمیم کند. اما برای اکثر بیماران، درمان اصلی “درمان دارویی” است و جراحی خط آخر محسوب میشود.
درمان دارویی اکتازی عروق کرونر
استراتژی دارویی در اکتازی عروق کرونر بر پایه یک اصل حیاتی استوار است: جلوگیری از تشکیل لخته. به دلیل جریان خون آهسته و چرخشی در نواحی گشاد شده، پلاکتها و فاکتورهای انعقادی فرصت پیدا میکنند تا به هم بچسبند و لخته تشکیل دهند. بنابراین، مهمترین بخش درمان، استفاده از داروهای ضد انعقاد (رقیقکننده خون) است.
پزشکان معمولاً برای این بیماران “درمان ضد انعقاد خوراکی” (مانند وارفارین یا داروهای جدیدتر مثل ریواروکسابان و آپیکسابان) تجویز میکنند. این داروها بسیار قویتر از آسپیرین هستند و جلوی لختهسازی در جریانهای کند را میگیرند. در برخی موارد، ممکن است ترکیبی از آسپیرین و یک داروی ضد انعقاد تجویز شود، هرچند این کار خطر خونریزی را بالا میبرد و باید با دقت انجام شود.
علاوه بر ضد انعقادها، درمان بیماری زمینهای ضروری است. اگر بیمار چربی خون دارد، استاتینها با دوز مناسب تجویز میشوند تا از پیشرفت آترواسکلروز جلوگیری کنند و التهاب دیواره رگ را کاهش دهند. کنترل دقیق فشار خون نیز با داروهایی مانند مهارکنندههای ACE یا ARB انجام میشود تا فشار هیدرولیکی روی دیواره ضعیف رگ کم شود.
یک نکته بسیار مهم و حیاتی در درمان دارویی اکتازی این است که برخی داروهای معمول قلبی ممکن است برای این بیماران مضر باشند. داروهای خانواده نیترات (مانند قرصهای زیرزبانی نیتروگلیسیرین) که برای درمان آنژین معمولی استفاده میشوند، باعث گشاد شدن رگها میشوند. در بیماران اکتازی، رگها خودبخود گشاد هستند؛ مصرف نیترات ممکن است آنها را گشادتر کرده و جریان خون را “کندتر” کند و باعث تشدید درد شود. بنابراین، پزشکان معمولاً در تجویز نیتراتها برای این بیماران احتیاط میکنند و از داروهای جایگزین مثل مسدودکنندههای کانال کلسیم (دیلتیازم یا وراپامیل) برای کنترل درد استفاده میکنند.
پیشگیری از اکتازی عروق کرونر
پیشگیری از اکتازی عروق کرونر تا حد زیادی مشابه پیشگیری از بیماریهای قلبی عروقی معمول است، زیرا علت اصلی آن (آترواسکلروز) مشترک است. کنترل سختگیرانه فاکتورهای خطر از سنین جوانی بهترین راه پیشگیری است. حفظ سطح کلسترول خون در محدوده نرمال، جلوگیری از فشار خون بالا و مدیریت قند خون (در صورت دیابت) از اصول اولیه هستند.
ترک سیگار یکی از مهمترین اقدامات پیشگیرانه است. مواد سمی موجود در دود سیگار مستقیماً به لایه اندوتلیوم و مدیای رگ آسیب میزنند و روند تخریب دیواره را تسریع میکنند. همچنین ورزش منظم و رژیم غذایی سالم میتواند از رسوب چربی و التهاب عروق جلوگیری کند.
اما در مورد علل غیر آترواسکلروتیک، پیشگیری کمی متفاوت است. برای پیشگیری از اکتازی ناشی از بیماری کاوازاکی، تشخیص و درمان سریع این بیماری در دوران کودکی حیاتی است. کودکی که دچار تب بالا و طولانی، بثورات پوستی و قرمزی چشم میشود، باید فوراً تحت درمان با ایمونوگلوبولین وریدی (IVIG) قرار گیرد. این درمان اگر در ۱۰ روز اول بیماری انجام شود، به طور چشمگیری خطر آسیب عروق کرونر و ایجاد اکتازی در آینده را کاهش میدهد. متأسفانه برای علل ژنتیکی و بافت همبند، روش پیشگیری خاصی وجود ندارد و تمرکز بر پایش منظم و جلوگیری از عوارض است.
درمان خانگی اکتازی عروق کرونر
باید واقعبین بود که هیچ درمان خانگی، گیاهی یا سنتی وجود ندارد که بتواند ساختار فیزیکی رگ گشاد شده را به حالت اول برگرداند. رگی که گشاد شده، مثل کشی که خاصیت ارتجاعیاش را از دست داده، با دمنوش تنگ نمیشود. بنابراین، درمان خانگی در اینجا به معنای “سبک زندگی سالم” برای جلوگیری از تشکیل لخته و بدتر شدن وضعیت است.
مهمترین اقدام خانگی، هیدراته نگه داشتن بدن (نوشیدن آب کافی) است. کمآبی باعث غلیظ شدن خون میشود و در بیماری که جریان خون کندی دارد، غلظت خون مساوی با خطر لخته است. بیماران باید در طول روز آب کافی بنوشند، به خصوص در هوای گرم یا بعد از فعالیت.
مدیریت استرس در خانه نیز بسیار مهم است. استرس باعث نوسانات ضربان قلب و فشار خون میشود که برای دیوارههای ضعیف رگ مضر است. تکنیکهای آرامسازی، مدیتیشن و خواب کافی باید جزء برنامه روزانه باشند. همچنین، بیماران باید از فعالیتهای ورزشی بسیار سنگین و ناگهانی (مانند وزنهبرداری سنگین) که فشار داخل قفسه سینه را به شدت بالا میبرد، پرهیز کنند، مگر اینکه پزشک اجازه داده باشد.
پایش علائم در منزل نیز بخشی از مراقبت است. بیمار باید نسبت به هرگونه تغییر در الگوی درد قفسه سینه هوشیار باشد. داشتن یک کارت شناسایی پزشکی که در آن نوشته شده “بیمار مبتلا به اکتازی عروق کرونر است و مصرف داروهای ضد انعقاد دارد” در کیف پول، یک اقدام هوشمندانه خانگی است تا در شرایط اورژانسی به کادر درمان کمک کند.
رژیم غذایی مناسب برای اکتازی عروق کرونر
رژیم غذایی برای بیماران اکتازی باید با دو هدف تنظیم شود: سلامت قلب و جلوگیری از غلظت خون. بهترین الگو، همان رژیم مدیترانهای است. این رژیم سرشار از روغن زیتون، آجیل، ماهی، میوه و سبزیجات تازه است. روغن زیتون و امگا-۳ موجود در ماهی (مثل سالمون) خاصیت ضدالتهابی دارند و به سلامت لایه داخلی رگ کمک میکنند.
بیماران باید مصرف سبزیجات برگ سبز (مانند کاهو، اسفناج، کلم) را افزایش دهند، اما یک نکته بسیار مهم وجود دارد: اگر بیمار داروی وارفارین مصرف میکند، باید در مصرف سبزیجات حاوی ویتامین K تعادل را رعایت کند. نوسان شدید در مصرف ویتامین K میتواند اثر وارفارین را کم یا زیاد کند. در این مورد حتماً باید با پزشک مشورت شود. اما اگر از داروهای جدیدتر ضد انعقاد استفاده میشود، معمولاً نیازی به این محدودیت نیست.
کاهش مصرف نمک برای کنترل فشار خون ضروری است. فشار خون بالا دشمن دیوارههای نازک و متسع اکتازی است. همچنین باید از چربیهای ترانس و اشباع (فست فود، روغن نباتی جامد، پوست مرغ) پرهیز کرد تا از گرفتگی بیشتر رگها جلوگیری شود. مصرف سیر و پیاز به دلیل خواص طبیعی رقیقکنندگی خون (در حد معمول غذایی) میتواند مفید باشد، اما نباید به عنوان جایگزین دارو استفاده شود. نوشیدن چای سبز نیز به دلیل آنتیاکسیدانها توصیه میشود.
عوارض و خطرات اکتازی عروق کرونر
اگرچه بسیاری از بیماران سالها بدون مشکل زندگی میکنند، اما اکتازی عروق کرونر پتانسیل ایجاد عوارض جدی را دارد. بزرگترین تهدید، ترومبوز یا تشکیل لخته خون در داخل بخش گشاد شده رگ است. به دلیل جریان گردابی و کند خون، پلاکتها تجمع کرده و لخته میسازند. این لخته ممکن است مسیر رگ را ببندد یا تکهای از آن کنده شده و به قسمتهای پایینتر و باریکتر رگ برود (آمبولی) و باعث سکته قلبی (MI) شود.
عارضه دیگر، ایسکمی مزمن است. حتی اگر لختهای تشکیل نشود، خودِ پدیده “جریان آهسته” باعث میشود که در زمان ورزش یا استرس، خون کافی به قلب نرسد. این مسئله منجر به دردهای مزمن آنژینی و در درازمدت ضعیف شدن عضله قلب (نارسایی قلبی) میشود.
پارگی رگ (Rupture) یکی از عوارض بسیار نادر اما مرگبار است. اگر دیواره رگ بیش از حد نازک و ضعیف شود، ممکن است تحت فشار پاره شود و باعث خونریزی در پرده دور قلب (تامپوناد) شود. این اتفاق معمولاً در آنوریسمهای بسیار بزرگ (جاینت آنوریسم) که ناشی از بیماری کاوازاکی هستند رخ میدهد و در اکتازیهای معمول آترواسکلروتیک کمتر دیده میشود. اسپاسم عروق (گرفتگی ناگهانی عضله رگ) نیز در این بیماران شایعتر است و میتواند باعث دردهای استراحتی شود.
اکتازی عروق کرونر در کودکان و دوران بارداری
در کودکان، اکتازی عروق کرونر تقریباً همیشه ثانویه به بیماری کاوازاکی است. کاوازاکی یک واسکولیت (التهاب عروق) حاد است که کودکان زیر ۵ سال را درگیر میکند. اگر درمان نشود، ۲۰ تا ۲۵ درصد این کودکان دچار آنوریسم یا اکتازی کرونر میشوند. در این کودکان، پایش دقیق با اکوکاردیوگرافی و مصرف طولانیمدت آسپیرین یا داروهای ضد انعقاد ضروری است. بسیاری از این آنوریسمها در دوران کودکی ممکن است پسرفت کنند (کوچک شوند)، اما برخی باقی میمانند و کودک باید تا بزرگسالی تحت نظر باشد و از ورزشهای برخوردی و سنگین منع شود.
در دوران بارداری، اکتازی عروق کرونر یک وضعیت پرخطر محسوب میشود. بارداری به خودی خود وضعیتی است که خون را مستعد لخته شدن میکند (وضعیت هایپرکوآگولابل) تا مادر هنگام زایمان خونریزی نکند. ترکیب این استعداد لختهسازی با “جریان آهسته” خون در اکتازی، ریسک تشکیل لخته و سکته قلبی در بارداری را به شدت افزایش میدهد.
علاوه بر این، تغییرات هورمونی و افزایش حجم خون در بارداری فشار بیشتری به دیواره رگها وارد میکند. خطر دایسکشن (پاره شدن لایههای رگ) در زنان باردار مبتلا به اکتازی بیشتر است. زنانی که سابقه اکتازی دارند (مثلاً ناشی از کاوازاکی در کودکی) باید قبل از بارداری با متخصص قلب و زنان مشورت کنند. مدیریت داروهای ضد انعقاد در بارداری پیچیده است (مثلاً وارفارین در سه ماهه اول ممنوع است) و نیاز به نظارت دقیق تیم پزشکی دارد.
طول درمان اکتازی عروق کرونر چقدر است؟
اکتازی عروق کرونر یک تغییر ساختاری و آناتومیک در رگ است، به این معنی که رگ “تغییر شکل” داده است. این تغییر شکل معمولاً برگشتناپذیر است. بنابراین، اکتازی بیماریای نیست که با یک دوره درمان “خوب شود” و تمام شود. درمان این بیماری مادامالعمر است. هدف درمان، مدیریت شرایط و جلوگیری از عوارض است، نه از بین بردن خودِ اکتازی.
بیمار باید بپذیرد که مصرف داروهای رقیقکننده خون (ضد پلاکت یا ضد انعقاد) احتمالاً باید تا آخر عمر ادامه یابد. چکاپهای منظم قلبی، شامل تست ورزش یا تصویربرداریهای دورهای، باید جزو برنامه زندگی باشد. اگر اکتازی ناشی از آترواسکلروز باشد، کنترل چربی و فشار خون نیز همیشگی است.
البته در موارد خاصی مانند کودکان مبتلا به کاوازاکی، آنوریسمهای کوچک ممکن است در طی فرآیند رشد و ترمیم رگ (Remodeling) در طول سالها کوچک شده و یا ناپدید شوند. در این موارد خاص، ممکن است پزشک پس از اطمینان کامل، درمان دارویی را قطع کند. اما برای بزرگسالانی که به دلیل تصلب شرایین دچار اکتازی منتشر شدهاند، درمان نگهدارنده همیشگی است و قطع خودسرانه داروها میتواند عواقب جبرانناپذیری داشته باشد.
ارتباط پدیده “جریان آهسته” (Slow Flow) با اکتازی
یکی از مفاهیم کلیدی که بیماران اکتازی باید درک کنند، مفهوم فیزیکی “جریان آهسته” است. شاید تصور کنید که رگ گشادتر باید خون بیشتری برساند، اما قوانین فیزیک مایعات برعکس عمل میکنند. وقتی قطر یک لوله ناگهان زیاد میشود، سرعت مایع در آن بخش افت میکند و جریان آرام و خطی تبدیل به جریان آشفته و گردابی (Turbulent) میشود.
این پدیده دقیقاً در اکتازی رخ میدهد. خون در حوضچههای گشاد شده میچرخد و دیرتر تخلیه میشود. در آنژیوگرافی، پزشکان میبینند که ماده رنگی وارد رگ میشود اما خارج شدن آن طول میکشد. این سکون نسبی خون، دو مشکل ایجاد میکند: اول اینکه اکسیژن دیرتر به مقصد (عضله قلب) میرسد و دوم اینکه سلولهای خونی که در یک جا ساکن میمانند، تمایل به چسبیدن و لخته شدن پیدا میکنند. بنابراین، تمام استراتژی درمان بر مقابله با اثرات این قانون فیزیک متمرکز است: رقیق کردن خون برای اینکه حتی با سرعت کم هم لخته نشود و جریان یابد.
جمعبندی
اکتازی عروق کرونر وضعیتی است که در آن رگهای قلب به جای تنگ شدن، به صورت غیرطبیعی گشاد و متسع میشوند. این بیماری اغلب ناشی از تصلب شرایین (آترواسکلروز) است، اما در افراد جوان میتواند ریشه در بیماریهای التهابی مانند کاوازاکی یا ژنتیک داشته باشد. علامت اصلی آن درد قفسه سینه است که نه به خاطر تنگی، بلکه به دلیل کندی جریان خون (Slow Flow) و نرسیدن اکسیژن کافی ایجاد میشود. خطر اصلی این بیماری، تشکیل لخته خون در قسمتهای گشاد شده و بروز سکته قلبی است.
تشخیص قطعی با آنژیوگرافی انجام میشود و درمان آن بر خلاف گرفتگیهای معمول، کمتر متکی بر استنت و جراحی است. سنگ بنای درمان، استفاده از داروهای رقیقکننده خون (ضد انعقادها و ضد پلاکتها) برای جلوگیری از لخته شدن خون در جریان آهسته است. بیماران باید بدانند که برخی داروها مثل نیتراتها ممکن است وضعیتشان را بدتر کنند. با تشخیص به موقع، مصرف منظم داروها و کنترل فاکتورهای خطر، افراد مبتلا به اکتازی میتوانند زندگی طولانی و ایمنی داشته باشند.

