بیماری هیپوکسمی مرتبط با خواب (Sleep-Related Hypoxemia)

- راهنمای جامع بیماری هیپوکسمی مرتبط با خواب (Sleep-Related Hypoxemia)؛ وقتی بدن در خواب کم میآورد
- پیشگیری از هیپوکسمی مرتبط با خواب
- روشهای درمان هیپوکسمی مرتبط با خواب
- نحوه تشخیص هیپوکسمی مرتبط با خواب
- نشانههای بیماری هیپوکسمی مرتبط با خواب
- اسمهای دیگر بیماری هیپوکسمی مرتبط با خواب
- تفاوت بیماری هیپوکسمی مرتبط با خواب در مردان و زنان
- علت ابتلا به هیپوکسمی مرتبط با خواب
- درمان دارویی هیپوکسمی مرتبط با خواب
- درمان خانگی هیپوکسمی مرتبط با خواب
- رژیم غذایی مناسب برای هیپوکسمی مرتبط با خواب
- عوارض و خطرات هیپوکسمی مرتبط با خواب
- هیپوکسمی مرتبط با خواب در کودکان و دوران بارداری
- تفاوت هیپوکسمی و هیپوکسی (یک نکته علمی مهم)
- طول درمان هیپوکسمی مرتبط با خواب چقدر است؟
راهنمای جامع بیماری هیپوکسمی مرتبط با خواب (Sleep-Related Hypoxemia)؛ وقتی بدن در خواب کم میآورد
هیپوکسمی مرتبط با خواب (Sleep-Related Hypoxemia) وضعیتی است که در آن سطح اکسیژن خون در طول خواب به میزان غیرطبیعی کاهش مییابد. این کاهش اکسیژن معمولاً مستقل از وقفههای تنفسی (مانند آپنه خواب) رخ میدهد و اغلب نشاندهنده وجود مشکلات جدی در ریهها یا سیستم گردش خون است. در این مقاله تخصصی و جامع، تمام زوایای این بیماری خاموش اما خطرناک را بررسی میکنیم.
پیشگیری از هیپوکسمی مرتبط با خواب
پیشگیری از هیپوکسمی مرتبط با خواب، مستلزم درک عمیق از علل زمینهای آن است. برخلاف بسیاری از اختلالات خواب که ناشی از سبک زندگی یا انسداد فیزیکی گلو هستند، هیپوکسمی خواب اغلب بازتابی از سلامت عمومی ریهها و قلب است. بنابراین، سنگ بنای پیشگیری از این بیماری، حفاظت از بافت ریه و سیستم تنفسی در برابر آسیبهای مزمن است. مهمترین و حیاتیترین اقدام پیشگیرانه، دوری از دخانیات است. سیگار کشیدن باعث تخریب کیسههای هوایی (آلوئولها) میشود؛ جایی که تبادل حیاتی اکسیژن و دیاکسید کربن صورت میگیرد. با تخریب این کیسهها، سطح تماس ریه با هوا کم میشود و در نتیجه، حتی اگر فرد عمیق نفس بکشد، اکسیژن کافی وارد خون نمیشود. ترک سیگار در هر سنی میتواند روند تخریب ریه را متوقف کرده و از افت شدید اکسیژن در خواب پیشگیری کند.
علاوه بر سیگار، محافظت از ریهها در برابر آلایندههای محیطی و شغلی نیز در پیشگیری نقش دارد. افرادی که در محیطهای پر گرد و غبار، معادن، کارخانجات نساجی یا صنایع شیمیایی کار میکنند، باید حتماً از ماسکهای محافظ استاندارد استفاده کنند. ذرات معلق ریز میتوانند به عمق ریه نفوذ کرده و باعث التهاب مزمن و ضخیم شدن بافت ریه (فیبروز) شوند. ریهای که ضخیم و سفت شده باشد، نمیتواند اکسیژن را به خوبی از هوا گرفته و به خون تحویل دهد، به خصوص در هنگام خواب که تنفس آرامتر و کمعمقتر میشود.
مدیریت وزن و پیشگیری از چاقی نیز یک عامل پیشگیرانه مهم است. چاقی مفرط، به ویژه چاقی شکمی، فشار فیزیکی زیادی بر قفسه سینه و دیافراگم وارد میکند. در حالت خوابیده، وزن احشای شکم باعث میشود حجم ریهها کاهش یابد (کاهش ظرفیت عملکردی باقیمانده). در فردی که ریههایش سالم است، این کاهش حجم مشکلی ایجاد نمیکند، اما اگر فرد زمینه بیماری ریوی داشته باشد، همین فشار اضافی باعث میشود اکسیژن خون در خواب افت کند. بنابراین، حفظ وزن ایده آل به ریهها فضای کافی برای انبساط و جذب اکسیژن میدهد.
پیشگیری از عفونتهای تنفسی نیز برای افراد مستعد بسیار حیاتی است. تزریق سالانه واکسن آنفولانزا و واکسن پنومونی (سینه پهلو) برای سالمندان و افراد مبتلا به بیماریهای مزمن ریوی توصیه میشود. هر بار عفونت شدید ریوی میتواند بخشی از بافت فعال ریه را از بین ببرد و ظرفیت اکسیژنگیری بدن را کاهش دهد. درمان به موقع آلرژیها و آسم نیز از التهاب مزمن راههای هوایی جلوگیری کرده و سلامت تنفسی را در درازمدت تضمین میکند.
روشهای درمان هیپوکسمی مرتبط با خواب
درمان هیپوکسمی مرتبط با خواب با هدف بازگرداندن سطح اشباع اکسیژن خون به حد نرمال (معمولاً بالای ۹۰ درصد) انجام میشود تا از آسیب به ارگانهای حیاتی مانند قلب و مغز جلوگیری شود. اصلیترین و رایجترین روش درمان برای این وضعیت، اکسیژن درمانی مکمل (Oxygen Therapy) است. در این روش، بیمار در هنگام خواب از طریق یک لوله بینی (کانولا) یا ماسک صورت، اکسیژن خالص دریافت میکند. دستگاههای اکسیژنساز خانگی (Concentrators) هوای اتاق را میگیرند، نیتروژن آن را جدا کرده و اکسیژن تغلیظ شده را به بیمار تحویل میدهند. این کار باعث میشود فشار اکسیژن در ریهها بالا برود و انتقال آن به خون تسهیل شود.
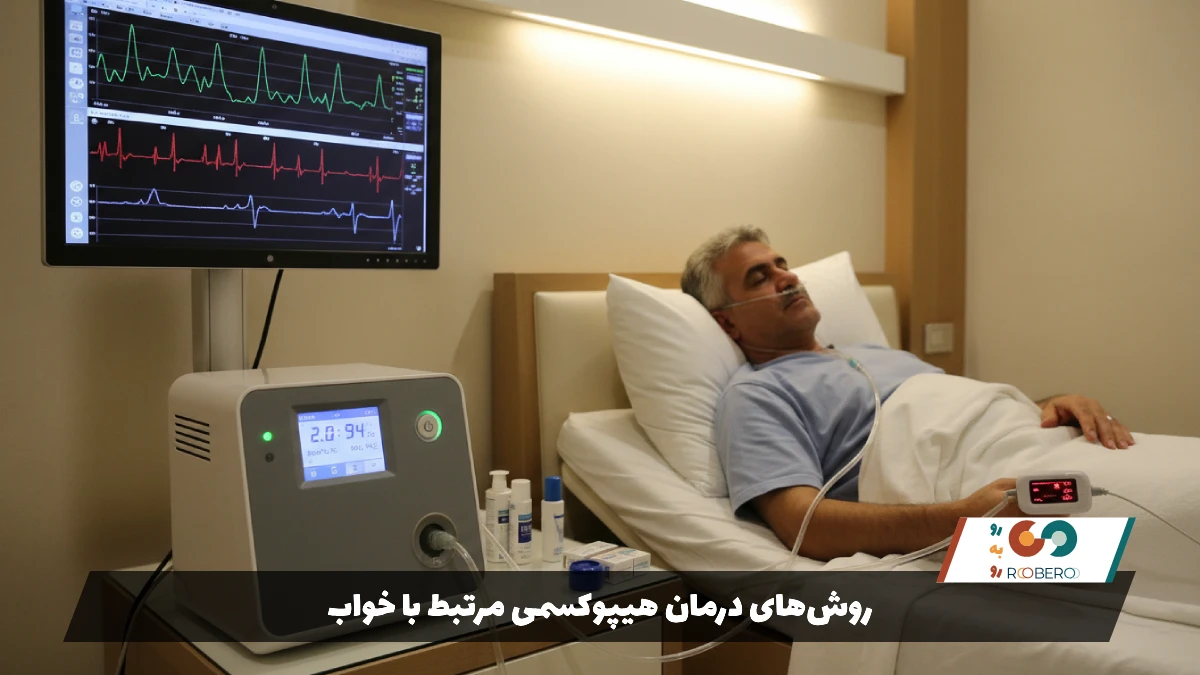
برخلاف آپنه خواب که درمان اصلی آن فشار هوا (CPAP) است، در هیپوکسمی خالص ممکن است نیازی به فشار هوا نباشد و فقط “غنیسازی اکسیژن” کافی باشد. با این حال، اگر هیپوکسمی ناشی از روی هم خوابیدن راههای هوایی کوچک باشد، پزشک ممکن است ترکیبی از فشار مثبت راه هوایی و اکسیژن را تجویز کند. تنظیم میزان جریان اکسیژن (لیتر در دقیقه) بسیار حساس است و باید دقیقاً بر اساس دستور پزشک باشد، زیرا اکسیژن بیش از حد در برخی بیماران (مانند مبتلایان به COPD) میتواند باعث تجمع دیاکسید کربن و خوابآلودگی خطرناک شود.
بخش دوم درمان، مدیریت بیماری زمینهای است که باعث افت اکسیژن شده است. اگر بیمار مبتلا به بیماری انسداد مزمن ریوی (COPD) یا آسم باشد، استفاده بهینه از اسپریهای استنشاقی گشادکننده برونش (Bronchodilators) و کورتیکواستروئیدها ضروری است. باز نگه داشتن راههای هوایی باعث میشود هوا راحتتر به کیسههای هوایی برسد. همچنین در بیمارانی که دچار نارسایی قلبی هستند، استفاده از داروهای مدر (ادرارآور) برای کاهش آب اضافی ریهها میتواند به بهبود تبادل اکسیژن کمک کند.
در موارد خاص و پیشرفته، توانبخشی ریوی (Pulmonary Rehabilitation) به عنوان بخشی از درمان در نظر گرفته میشود. این برنامه شامل تمرینات ورزشی نظارت شده و آموزش تکنیکهای تنفسی است که به بیمار یاد میدهد چگونه از ظرفیت باقیمانده ریههای خود به بهترین شکل استفاده کند. هرچند این روش مستقیماً افت اکسیژن در خواب را درمان نمیکند، اما با بهبود وضعیت کلی تنفس، نیاز به اکسیژن را مدیریت میکند. پایش مداوم با پالساکسیمتر در طول درمان برای اطمینان از کفایت اکسیژنرسانی ضروری است.
نحوه تشخیص هیپوکسمی مرتبط با خواب
تشخیص هیپوکسمی مرتبط با خواب نیازمند ابزارهای دقیق اندازهگیری است، زیرا علائم بالینی آن اغلب پنهان هستند و بیمار ممکن است متوجه افت اکسیژن نشود. سادهترین و در دسترسترین ابزار تشخیص اولیه، پالساکسیمتری شبانه است. در این روش، یک گیره کوچک و حساس روی انگشت بیمار قرار میگیرد که میتواند سطح اشباع اکسیژن خون (SpO2) و ضربان قلب را در تمام طول شب ثبت کند. اگر نتایج نشان دهد که سطح اکسیژن بیمار برای مدت زمان قابل توجهی (مثلاً بیش از ۵ دقیقه) به زیر ۸۸ یا ۹۰ درصد میرسد، شک به هیپوکسمی تقویت میشود.
با این حال، پالساکسیمتری تنها یک غربالگری است و نمیتواند علت افت اکسیژن را مشخص کند. برای تشخیص دقیق و افتراق آن از سایر اختلالات خواب، انجام تست خواب کامل یا پلیسومنوگرافی (Polysomnography) ضروری است. در کلینیک خواب، علاوه بر سطح اکسیژن، جریان هوا از بینی، حرکات قفسه سینه، امواج مغزی و مراحل خواب نیز ثبت میشود. این تست مشخص میکند که آیا افت اکسیژن ناشی از قطع تنفس (آپنه) است یا اینکه تنفس جریان دارد اما اکسیژن جذب نمیشود (هیپوکسمی واقعی).
آزمایش گازهای خون شریانی (ABG) یکی دیگر از روشهای تشخیصی بسیار دقیق است. در این آزمایش که معمولاً صبح روز بعد یا در هنگام بیداری انجام میشود، خون از شریان مچ دست گرفته میشود تا فشار دقیق اکسیژن (PaO2) و دیاکسید کربن (PaCO2) اندازهگیری شود. این تست نشان میدهد که آیا ریهها در حالت بیداری هم مشکل دارند یا خیر. همچنین تستهای عملکرد ریه (اسپیرومتری) و تصویربرداری از قفسه سینه (CT Scan) برای بررسی ساختار ریه و یافتن علت زمینهای (مانند فیبروز یا آمفیزم) انجام میشود.
طبق معیارهای استاندارد پزشکی (مانند معیارهای آکادمی طب خواب آمریکا)، تشخیص “اختلال هیپوکسمی مرتبط با خواب” زمانی قطعی میشود که افت اشباع اکسیژن به زیر ۸۸ درصد برای حداقل ۵ دقیقه در طول خواب رخ دهد، بدون اینکه با رویدادهای آپنه یا هیپوونتیلاسیون (کمنفسی) توجیه شود. تشخیص دقیق بسیار حیاتی است، زیرا درمان اشتباه (مثلاً دادن CPAP به کسی که فقط به اکسیژن نیاز دارد) میتواند بیفایده یا آزاردهنده باشد.
نشانههای بیماری هیپوکسمی مرتبط با خواب
نشانههای هیپوکسمی مرتبط با خواب اغلب تدریجی و موذیانه هستند. بیمار ممکن است سالها با سطح اکسیژن پایین بخوابد بدون اینکه علامت حادی داشته باشد، اما بدنش به آرامی فرسوده میشود. یکی از بارزترین نشانهها، تغییر رنگ پوست یا سیانوز است. لبها، بستر ناخنها و گاهی نوک انگشتان ممکن است به رنگ آبی یا بنفش تیره درآیند. این تغییر رنگ نشاندهنده این است که هموگلوبین خون اکسیژن کافی حمل نمیکند. البته این علامت در موارد شدیدتر دیده میشود.

سردردهای صبحگاهی نیز بسیار شایع هستند. وقتی سطح اکسیژن خون پایین میآید، عروق خونی مغز گشاد میشوند تا خون بیشتری دریافت کنند. این افزایش حجم خون در جمجمه باعث ایجاد سردرد ضرباندار در هنگام بیدار شدن میشود. همچنین بیمار ممکن است با احساس گیجی، منگی و عدم هوشیاری کامل از خواب بیدار شود (احساس مستی خواب).
اختلال در عملکرد شناختی و حافظه نیز از نشانههای کمبود اکسیژن شبانه است. اکسیژن سوخت اصلی مغز است و وقتی در طول ۸ ساعت خواب، سوخت کافی به مغز نرسد، سلولهای مغزی دچار استرس میشوند. فراموشی، عدم تمرکز، تحریکپذیری و تغییرات خلقی مانند افسردگی در این بیماران رایج است.
خواب ناآرام و بیکیفیت (Restless sleep) علامت دیگری است. اگرچه بیمار ممکن است بیدار نشود، اما بدن در تلاش برای کسب اکسیژن، وارد مراحل عمیق خواب نمیشود. تپش قلب شبانه یا بیدار شدن با ضربان قلب بالا (تاکیکاردی) نیز واکنشی جبرانی از سوی قلب است که سعی میکند با پمپاژ سریعتر خون، کمبود اکسیژن را جبران کند. در موارد مزمن، نوک انگشتان ممکن است متورم و پهن شوند که به آن “چماقی شدن انگشتان” (Clubbing) میگویند و نشانهای از بیماریهای مزمن ریوی و قلبی است.
اسمهای دیگر بیماری هیپوکسمی مرتبط با خواب
در متون پزشکی و علمی، این بیماری با نامهای متعددی شناخته میشود که هر کدام بر جنبهای از فیزیولوژی آن تاکید دارند. نام رسمی و استاندارد در طبقهبندی بینالمللی اختلالات خواب، Sleep-Related Hypoxemia Disorder است.
یکی از نامهای بسیار رایج، Nocturnal Hypoxemia یا “هیپوکسمی شبانه” است. این نام سادهتر است و مستقیماً به افت اکسیژن در شب اشاره دارد. همچنین ممکن است از اصطلاح Nocturnal Oxygen Desaturation یا “اشباعزدایی اکسیژن شبانه” استفاده شود. “Desaturation” به معنی جدا شدن مولکولهای اکسیژن از هموگلوبین خون است و دقیقاً همان چیزی است که دستگاه پالساکسیمتر اندازه میگیرد.
در بیمارانی که بیماری انسدادی ریه دارند، گاهی به این وضعیت “هیپوکسمی خواب در COPD” گفته میشود. همچنین اصطلاح Sleep Desaturation نیز به عنوان شکل کوتاه شده استفاده میشود. در متون قدیمیتر یا در شرایط خاص (مانند ارتفاعات)، ممکن است واژه “هیپوکسی خواب” (Sleep Hypoxia) را ببینید. تفاوت علمی ظریفی بین هیپوکسمی (کمبود اکسیژن در خون) و هیپوکسی (کمبود اکسیژن در بافتها) وجود دارد، اما در زبان عمومی و بالینی اغلب به جای هم استفاده میشوند.
دانستن این اسامی مختلف به بیماران کمک میکند تا در هنگام مطالعه گزارشهای پزشکی یا آزمایشهای خود، دچار سردرگمی نشوند. مثلاً اگر در گزارش تست خواب نوشته شده باشد “Significant Desaturation”، منظور همان افت اکسیژن قابل توجه است که نیاز به بررسی و درمان دارد.
تفاوت بیماری هیپوکسمی مرتبط با خواب در مردان و زنان
تفاوتهای جنسیتی در هیپوکسمی مرتبط با خواب، بیشتر بازتابی از تفاوت در بیماریهای زمینهای ریوی در مردان و زنان است. به طور سنتی، مردان به دلیل نرخ بالاتر مصرف سیگار و اشتغال در مشاغل صنعتی و معدنی، بیشتر در معرض بیماریهای ریوی مانند COPD و فیبروز ریه بودهاند که علل اصلی هیپوکسمی خواب هستند. بنابراین، از نظر تاریخی، این بیماری در مردان شیوع بیشتری داشته است.
اما در دهههای اخیر با افزایش مصرف سیگار در زنان، این فاصله در حال کم شدن است. فیزیولوژی زنان نیز ویژگیهای خاصی دارد. هورمونهای زنانه، به ویژه پروژسترون، نقش محرک تنفسی دارند و تا قبل از یائسگی از زنان در برابر افت اکسیژن محافظت نسبی میکنند. اما پس از یائسگی، زنان با سرعت بیشتری دچار افت عملکرد ریه میشوند و ریسک هیپوکسمی شبانه در آنها افزایش مییابد.
در زنان، تظاهر علائم ممکن است متفاوت باشد. زنان مبتلا به هیپوکسمی خواب بیشتر از خستگی مزمن، بیحالی و تنگی نفس در فعالیتهای روزانه شکایت میکنند، در حالی که مردان ممکن است علائم کلاسیکتری مانند سرفه مزمن یا خلط داشته باشند. همچنین زنان بیشتر مستعد ابتلا به بیماریهای خودایمنی بافت همبند (مانند اسکلرودرمی) هستند که میتواند باعث بیماری بینابینی ریه (ILD) و در نتیجه هیپوکسمی شدید در خواب شود، بدون اینکه راه هوایی انسداد داشته باشد.
یک تفاوت مهم دیگر در پاسخ به اکسیژن درمانی است. برخی مطالعات نشان دادهاند که زنان ممکن است حساسیت بیشتری به تغییرات اکسیژن داشته باشند و زودتر علائم شناختی (مانند افسردگی و اضطراب) ناشی از کمبود اکسیژن را نشان دهند. بنابراین توجه به شکایات مبهم در زنان یائسه و انجام تست غربالگری اکسیژن در آنها اهمیت ویژهای دارد.
علت ابتلا به هیپوکسمی مرتبط با خواب
علت اصلی هیپوکسمی مرتبط با خواب، ناتوانی سیستم تنفسی در تبادل گازها است، اما مکانیسمهای دقیق آن متنوع هستند. یکی از مهمترین علل، پدیدهای به نام عدم تطابق تهویه و پرفیوژن (V/Q Mismatch) است. در حالت طبیعی، خون و هوا باید در ریه به یک میزان به هم برسند. در بیماریهایی مانند COPD یا آمفیزم، هوا وارد ریه میشود اما به دلیل تخریب بافتها، به خون نمیرسد، یا برعکس خون جریان دارد اما هوایی وجود ندارد. در خواب که تنفس کندتر میشود، این عدم تطابق بدتر شده و اکسیژن افت میکند.
بیماریهای بینابینی ریه (ILD) و فیبروز ریه علت شایع دیگر هستند. در این بیماریها، بافت نازک بین کیسههای هوایی و رگهای خونی ضخیم و زخمی میشود. این ضخامت مانع عبور مولکولهای اکسیژن از ریه به خون میشود (اختلال در انتشار). در طول خواب، حجم خون در ریهها تغییر میکند و این مانع ضخیم، تأثیر منفی خود را بیشتر نشان میدهد.
هیپرتانسیون ریوی (فشار خون بالا در شریانهای ریه) نیز میتواند علت و معلول هیپوکسمی باشد. افزایش فشار در رگهای ریه باعث میشود خون با سرعت زیادی عبور کند و فرصت کافی برای جذب اکسیژن نداشته باشد. همچنین نارسایی احتقانی قلب که باعث تجمع مایع در ریهها میشود، تبادل گاز را مختل میکند.
عوامل محیطی مانند زندگی در ارتفاعات بالا نیز میتوانند باعث این اختلال شوند. در ارتفاعات، فشار اکسیژن هوا کم است. فرد سالم در بیداری با تنفس سریعتر آن را جبران میکند، اما در خواب که تنفس به طور طبیعی کند میشود، این مکانیسم جبرانی ضعیف شده و فرد دچار هیپوکسمی میشود. شانتهای قلبی (سوراخ بین حفرات قلب) نیز میتوانند باعث شوند خون بدون اکسیژن با خون اکسیژندار مخلوط شود و سطح کلی اکسیژن را پایین بیاورد.
درمان دارویی هیپوکسمی مرتبط با خواب
هیچ داروی خوراکی وجود ندارد که بتواند مستقیماً سطح اکسیژن خون را بالا ببرد. اکسیژن یک عنصر است و باید از طریق تنفس وارد بدن شود. بنابراین، درمان دارویی در این بیماری متمرکز بر بهبود عملکرد ریه و باز کردن مسیرهای ورود اکسیژن است. داروهای گشادکننده برونش (Bronchodilators) که به صورت اسپری یا نبولایزر استفاده میشوند، عضلات دور مجاری تنفسی را شل کرده و راه را برای ورود هوا باز میکنند. داروهای طولانیاثر (LAMA/LABA) معمولاً برای کنترل شبانه تجویز میشوند.
کورتیکواستروئیدهای استنشاقی یا خوراکی برای کاهش التهاب در بافت ریه استفاده میشوند. در بیماریهایی مانند آسم یا فیبروز، التهاب باعث تورم و ضخامت بافت میشود که مانع جذب اکسیژن است. با کاهش التهاب، تبادل گاز بهبود مییابد. برای بیمارانی که دچار هیپرتانسیون ریوی هستند، داروهای تخصصی گشادکننده عروق ریه (مانند سیلدنافیل یا بوسنتان) تجویز میشود تا جریان خون در ریه بهبود یابد و اکسیژنگیری بهتر انجام شود.
در برخی موارد، اگر هیپوکسمی باعث غلیظ شدن بیش از حد خون (پلیسیتمی) شده باشد، ممکن است داروهای رقیقکننده خون یا حتی فلبوتومی (خونگیری درمانی) تجویز شود تا خطر لخته شدن خون کاهش یابد.
نکته بسیار حیاتی در بخش دارویی، پرهیز دارویی است. بیماران مبتلا به هیپوکسمی باید از مصرف داروهای سرکوبکننده تنفس به شدت خودداری کنند. بنزودیازپینها (آرامبخشها)، قرصهای خوابآور قوی و مسکنهای اوپیوئیدی (مخدرها) باعث میشوند تنفس در خواب سطحیتر و کندتر شود و هیپوکسمی را به شدت بدتر کنند. پزشک باید لیست دارویی بیمار را به دقت بررسی و پالایش کند.
درمان خانگی هیپوکسمی مرتبط با خواب
درمان خانگی هیپوکسمی بر حمایت از تنفس و بهینهسازی محیط خواب تمرکز دارد. یکی از سادهترین و موثرترین روشها، اصلاح وضعیت خواب است. خوابیدن به پشت (طاقباز) معمولاً بدترین وضعیت برای اکسیژنگیری است، زیرا احشای شکم به ریهها فشار میآورند و حجم ریه را کم میکنند. خوابیدن به پهلو یا بالا آوردن سر تخت (با زاویه ۳۰ تا ۴۵ درجه) میتواند تنفس را تسهیل کرده و سطح اکسیژن را بهبود بخشد.
تمرینات تنفسی مانند “تنفس لبغنچهای” (Pursed-lip breathing) و تنفس دیافراگمی در طول روز، عضلات تنفسی را تقویت میکند. هرچند فرد در خواب کنترلی بر تنفس ندارد، اما داشتن عضلات قویتر باعث میشود تنفس کارآمدتری داشته باشد. همچنین تهویه مناسب اتاق خواب مهم است. هوای تازه و عاری از گرد و غبار و مواد آلرژیزا، تحریک ریهها را در شب کاهش میدهد. استفاده از دستگاه تصفیه هوا در شهرهای آلوده برای این بیماران توصیه میشود.
پایش خانگی با دستگاه پالساکسیمتر انگشتی میتواند به بیمار و خانواده اطمینان خاطر بدهد، البته نباید تبدیل به وسواس شود. اطمینان از عملکرد صحیح دستگاه اکسیژنساز (در صورت تجویز) و تمیز نگه داشتن فیلترهای آن بخشی از مراقبت خانگی است. مرطوب نگه داشتن هوای اتاق با بخور سرد نیز از خشک شدن مجاری تنفسی و غلیظ شدن ترشحات (که مانع اکسیژنرسانی هستند) جلوگیری میکند.
رژیم غذایی مناسب برای هیپوکسمی مرتبط با خواب
تغذیه نقش مهمی در سلامت ریه و کارایی تنفس دارد. برای بیماران مبتلا به هیپوکسمی، رژیم غذایی باید سرشار از آنتیاکسیدانها باشد. میوهها و سبزیجات رنگارنگ (گوجه فرنگی، اسفناج، توتها، کلم بروکلی) حاوی ویتامینهای C و E هستند که به مبارزه با استرس اکسیداتیو در ریهها کمک میکنند. کمبود اکسیژن باعث تولید رادیکالهای آزاد مخرب در بدن میشود و آنتیاکسیدانها این اثر را خنثی میکنند.
مصرف منیزیم و پتاسیم کافی ضروری است. این مواد معدنی برای عملکرد صحیح عضلات تنفسی (دیافراگم) لازم هستند. موز، آووکادو، مغزیجات و دانهها منابع خوب این مواد هستند. ضعف عضلانی ناشی از سوءتغذیه میتواند هیپوکسمی را تشدید کند.
هیدراتاسیون یا نوشیدن آب کافی بسیار مهم است. کمآبی باعث میشود مخاط ریه غلیظ و چسبناک شود و راههای هوایی را مسدود کند. نوشیدن آب کافی مخاط را رقیق کرده و سرفه و پاکسازی ریه را آسانتر میکند. البته در بیمارانی که نارسایی قلبی دارند، میزان مصرف آب باید تحت نظر پزشک باشد.
محدودیت نمک (سدیم) نیز توصیه میشود. نمک باعث احتباس آب در بدن میشود و میتواند منجر به ادم ریوی (آب آوردن ریه) خفیف شود که تبادل گاز را بدتر میکند. مصرف وعدههای غذایی سبک در شب نیز مهم است. معده پر و سنگین دیافراگم را به بالا فشار میدهد و حجم تنفسی را در خواب کاهش میدهد. فاصله انداختن ۲ تا ۳ ساعت بین شام و خواب برای این بیماران الزامی است.
عوارض و خطرات هیپوکسمی مرتبط با خواب
اگر هیپوکسمی مرتبط با خواب درمان نشود، عوارض آن فراتر از یک خواب بد خواهد بود و میتواند تهدیدکننده حیات باشد. جدیترین خطر، نارسایی قلبی راست یا کورپولمونال (Cor Pulmonale) است. وقتی اکسیژن در ریهها کم باشد، رگهای ریه به طور خودکار تنگ میشوند (انقباض عروقی هیپوکسیک). این واکنش دفاعی بدن است تا خون را به جاهایی بفرستد که اکسیژن بیشتری دارند. اما وقتی کل ریه کمبود اکسیژن دارد، تمام رگها تنگ میشوند و فشار خون ریوی بالا میرود. قلب راست باید با زور زیاد خون را پمپاژ کند و به مرور زمان ضخیم و نارسا میشود.
پلیسیتمی (Polycythemia) عارضه دیگر است. کلیهها وقتی کمبود اکسیژن را حس کنند، هورمون اریتروپویتین ترشح میکنند که مغز استخوان را به ساخت گلبول قرمز بیشتر وادار میکند. خون غلیظ و لزج میشود و خطر لخته شدن خون، سکته مغزی و آمبولی ریه را افزایش میدهد.
آریتمیهای قلبی (نامنظمی ضربان قلب) در هنگام خواب در این بیماران بسیار شایع است. قلب در شرایط کمبود اکسیژن ناپایدار میشود و ممکن است دچار فیبریلاسیون دهلیزی یا ضربانهای نابجا شود که خطر ایست قلبی در خواب را دارد.
از نظر عصبی، هیپوکسمی مزمن باعث مرگ تدریجی سلولهای مغزی میشود. زوال عقل زودرس، کاهش حافظه، افسردگی مقاوم به درمان و اختلال در قضاوت از پیامدهای نرسیدن اکسیژن به مغز است. کیفیت زندگی به شدت افت میکند و فرد انرژی لازم برای فعالیتهای روزانه را از دست میدهد.
هیپوکسمی مرتبط با خواب در کودکان و دوران بارداری
در کودکان، هیپوکسمی خواب معمولاً با ناهنجاریهای ساختاری همراه است. بیماریهای مادرزادی قلبی (که باعث مخلوط شدن خون تیره و روشن میشوند)، بیماریهای ریوی مانند فیبروز کیستیک یا دیسپلازی برونکوپلمونری (در نوزادان نارس) علل اصلی هستند. این کودکان ممکن است رشد کندی داشته باشند (Failure to thrive)، در مدرسه دچار مشکل تمرکز باشند و زود خسته شوند. تشخیص و درمان با اکسیژن شبانه در کودکان حیاتی است تا رشد مغزی و جسمی آنها مختل نشود.
در دوران بارداری، نیاز بدن به اکسیژن افزایش مییابد. همزمان، رحم در حال رشد به دیافراگم فشار میآورد و حجم ریه مادر را کم میکند. در زنی که از قبل مشکل ریوی خفیف داشته، بارداری میتواند هیپوکسمی را آشکار کند. افت اکسیژن خون مادر مستقیماً بر جنین تأثیر میگذارد و میتواند باعث محدودیت رشد جنین (IUGR) و زجر جنینی شود. پایش دقیق سطح اکسیژن در مادران باردار مبتلا به بیماریهای ریوی و استفاده سریع از اکسیژن مکمل، ضامن سلامت مادر و نوزاد است.
تفاوت هیپوکسمی و هیپوکسی (یک نکته علمی مهم)
اگرچه این دو واژه اغلب به جای هم استفاده میشوند، اما در پزشکی تفاوت دارند. هیپوکسمی (Hypoxemia) دقیقاً به معنی کاهش سطح اکسیژن در خون شریانی است. این چیزی است که ما با آزمایش خون یا پالساکسیمتر اندازه میگیریم. اما هیپوکسی (Hypoxia) به معنی کاهش اکسیژن در بافتهای بدن (مثل عضلات یا مغز) است.
معمولاً هیپوکسمی منجر به هیپوکسی میشود (اگر خون اکسیژن نداشته باشد، بافت هم ندارد). اما گاهی ممکن است هیپوکسمی نداشته باشیم اما هیپوکسی داشته باشیم (مثلاً در مسمومیت با سیانور یا کمخونی شدید که اکسیژن خون نرمال است اما به بافت نمیرسد). در مورد اختلالات خواب، ما معمولاً با “هیپوکسمی” شروع میکنیم که در نهایت باعث “هیپوکسی” بافتی و آسیب به ارگانها میشود.
طول درمان هیپوکسمی مرتبط با خواب چقدر است؟
طول درمان هیپوکسمی مرتبط با خواب کاملاً وابسته به علت زمینهای آن است. اگر علت آن یک بیماری مزمن و پیشرونده مانند COPD یا فیبروز ریه باشد، درمان (معمولاً اکسیژن شبانه) مادامالعمر خواهد بود. در این حالت، اکسیژن درمانی یک درمان تسکینی و نگهدارنده است، نه یک درمان شفابخش. قطع اکسیژن باعث بازگشت فوری افت اکسیژن در خواب میشود.
اما اگر علت آن برگشتپذیر باشد، مثلاً چاقی شدید یا زندگی موقت در ارتفاعات بالا، با رفع علت (کاهش وزن یا بازگشت به سطح دریا)، هیپوکسمی میتواند کاملاً برطرف شود و نیاز به درمان قطع گردد. همچنین در مواردی که هیپوکسمی ناشی از نارسایی قلبی حاد باشد، با درمان دارویی قلب و تخلیه مایعات ریه، ممکن است وضعیت تنفس در خواب اصلاح شود. پیگیریهای منظم با تست اکسیمتری شبانه به پزشک کمک میکند تا تصمیم بگیرد آیا درمان باید ادامه یابد یا میتوان آن را قطع کرد.
جمعبندی
هیپوکسمی مرتبط با خواب (SRH) وضعیتی جدی است که در آن سطح اکسیژن خون در طول خواب افت میکند، بدون آنکه لزوماً تنفس قطع شود. این بیماری اغلب نشانه بیماریهای زمینهای ریوی مانند COPD یا فیبروز ریه است. تشخیص آن با پالساکسیمتری شبانه و تست گازهای خون انجام میشود. درمان اصلی شامل اکسیژنتراپی در هنگام خواب و درمان بیماریهای ریوی است. نادیده گرفتن این بیماری میتواند منجر به نارسایی قلبی، غلظت خون و آسیبهای مغزی شود. با محافظت از ریهها، ترک سیگار و پایش سطح اکسیژن، میتوان از عوارض خطرناک این کمبود خاموش پیشگیری کرد و خوابی سالم و ترمیمکننده داشت.

