بیماری مری بارت (Barrett’s Esophagus)
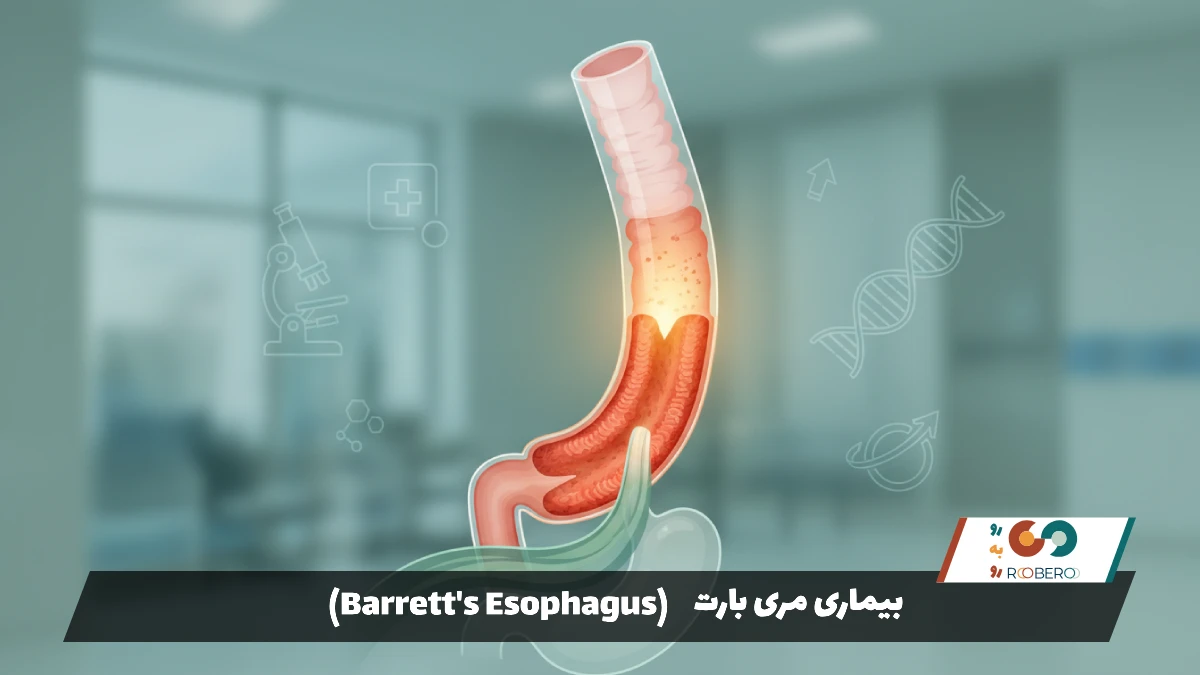
- راهنمای جامع بیماری مری بارت (Barrett’s Esophagus): تغییر بافت، زنگ خطری خاموش
- اسمهای دیگر بیماری مری بارت
- نشانههای بیماری مری بارت
- نحوه تشخیص بیماری مری بارت
- علت ابتلا به بیماری مری بارت
- تفاوت بیماری در مردان و زنان
- درمان دارویی بیماری مری بارت
- روشهای درمان تهاجمی و اندوسکوپیک
- درمان خانگی و تغییر سبک زندگی
- رژیم غذایی مناسب برای بیماری مری بارت
- پیشگیری از بیماری مری بارت
- عوارض و خطرات بیماری مری بارت
- بیماری مری بارت در کودکان و دوران بارداری
- طول درمان و ماهیت مزمن بیماری
- درک مفهوم دیسپلازی در مری بارت
راهنمای جامع بیماری مری بارت (Barrett’s Esophagus): تغییر بافت، زنگ خطری خاموش
اسمهای دیگر بیماری مری بارت
در دنیای پیچیده پزشکی گوارش، بیماری مری بارت با نامهای تخصصی متعددی شناخته میشود که هر کدام به جنبهای از تغییرات سلولی در این بافت اشاره دارند. نام اصلی و بینالمللی آن «مری بارت» است که به افتخار دکتر نورمن بارت، جراح بریتانیایی که اولین بار این وضعیت را توصیف کرد، نامگذاری شده است. اما در گزارشهای پاتولوژی و متون علمی دقیقتر، ممکن است با اصطلاحات دیگری روبرو شوید که شناخت آنها برای درک عمق بیماری ضروری است و در واقع نوعی از بیماری های معده و مری است.
یکی از دقیقترین نامهای علمی این بیماری، «متاپلازی رودهای مری» (Intestinal Metaplasia of the Esophagus) است. این نام دقیقاً به ماهیت تغییر بافت اشاره دارد. در این بیماری، سلولهای پوششی مری که در حالت عادی شبیه سلولهای پوست (سنگفرشی) هستند، تغییر ماهیت میدهند و شبیه سلولهای روده (استوانهای) میشوند. بنابراین، وقتی پزشک از متاپلازی صحبت میکند، منظور همان فرآیند تبدیل شدن بافت مری بارت است.
نام توصیفی دیگر، «مری پوشیده شده با بافت استوانهای» (Columnar-Lined Esophagus – CLE) است. در حالت طبیعی، مری با سلولهای سنگفرشی چندلایه پوشیده شده است که در زیر میکروسکوپ شکلی مسطح دارند. اما در مری بارت، این سلولها جای خود را به سلولهای بلند و ستونیشکل میدهند که مخصوص معده و روده هستند. این نامگذاری بیشتر بر شکل ظاهری سلولها در زیر میکروسکوپ تمرکز دارد.
همچنین گاهی در دستهبندیهای پزشکی، این بیماری را به عنوان «عوارض ناشی از ریفلاکس مزمن» (Chronic Reflux Complication) میشناسند. این نامگذاری بر علت ایجاد بیماری تأکید دارد، زیرا مری بارت تقریباً همیشه نتیجه سالها بازگشت اسید معده به مری است. در برخی متون قدیمیتر یا در گفتگوهای بالینی، ممکن است از اصطلاح “پیشساز سرطان مری” نیز استفاده شود که البته نام بیماری نیست، بلکه به پتانسیل خطرناک آن اشاره دارد تا اهمیت پیگیری را به بیمار گوشزد کند. شناخت این اسامی به بیمار کمک میکند تا گزارشهای پزشکی خود را بهتر درک کند و بداند که تمامی اینها به یک پدیده واحد اشاره دارند: تلاش مری برای محافظت از خود که منجر به تغییری پرخطر میشود.
نشانههای بیماری مری بارت
یکی از چالشبرانگیزترین و فریبندهترین جنبههای بیماری مری بارت این است که خودِ این تغییر بافتی، هیچ علامت اختصاصی و منحصربهفردی ندارد. در واقع، بافت تغییر یافته (مری بارت) درد، سوزش یا خونریزی ایجاد نمیکند. به همین دلیل است که بسیاری از بیماران مبتلا، از وجود آن بیخبرند و ممکن است بیماری به صورت خاموش پیشرفت کند. این موضوع اهمیت غربالگری را دوچندان میکند.
با این حال، از آنجا که علت اصلی مری بارت، بیماری ریفلاکس معده به مری (GERD) است، بیماران معمولاً علائم کلاسیک ریفلاکس را تجربه میکنند. شایعترین علامت، سوزش سر دل (Heartburn) مزمن و طولانیمدت است. بیمارانی که برای سالها (معمولاً بیش از ۵ تا ۱۰ سال) از احساس سوزش در پشت جناغ سینه شکایت دارند، کاندیدای اصلی ابتلا به مری بارت هستند. این سوزش معمولاً بعد از غذا خوردن یا در هنگام دراز کشیدن بدتر میشود.
علامت شایع دیگر، ترش کردن یا رگورژیتاسیون است. در این حالت، مایع تلخ یا ترش معده به صورت خودبهخود و بدون فشار استفراغ، به داخل دهان برمیگردد. این اتفاق ممکن است در شبها باعث سرفه، احساس خفگی ناگهانی یا بیدار شدن از خواب شود. برخی بیماران ممکن است از اشکال در بلع (دیسفاژی) شکایت کنند. اگرچه دیسفاژی معمولاً نشانه تنگی مری یا مراحل پیشرفتهتر بیماری است، اما گاهی در مراحل اولیه نیز به صورت گیر کردن متناوب غذاهای جامد احساس میشود.
نکته بسیار مهم و پارادوکسیکال در مورد نشانههای مری بارت این است که در برخی بیماران، با ایجاد بافت بارت، علائم سوزش سر دل کاهش مییابد یا کاملاً قطع میشود. دلیل این امر این است که بافت جدید (شبیه روده) نسبت به اسید مقاومتر از بافت اصلی مری است و درد را کمتر حس میکند. این “بهبودی کاذب” خطرناک است، زیرا بیمار فکر میکند خوب شده است و درمان را رها میکند، در حالی که بیماری وارد مرحله جدیتری شده است. بنابراین، قطع شدن ناگهانی سوزش سر دل در یک بیمار با سابقه طولانی ریفلاکس، همیشه نشانه خوبی نیست و نیاز به بررسی دارد.
نحوه تشخیص بیماری مری بارت
تشخیص بیماری مری بارت تنها بر اساس علائم بالینی امکانپذیر نیست، زیرا علائم آن با ریفلاکس ساده کاملاً همپوشانی دارد. تنها راه قطعی و استاندارد طلایی برای تشخیص این بیماری، انجام آندوسکوپی فوقانی به همراه نمونهبرداری (بیوپسی) است. پزشک نمیتواند صرفاً با نگاه کردن به گلوی بیمار یا شنیدن شرح حال، این تشخیص را مطرح کند.
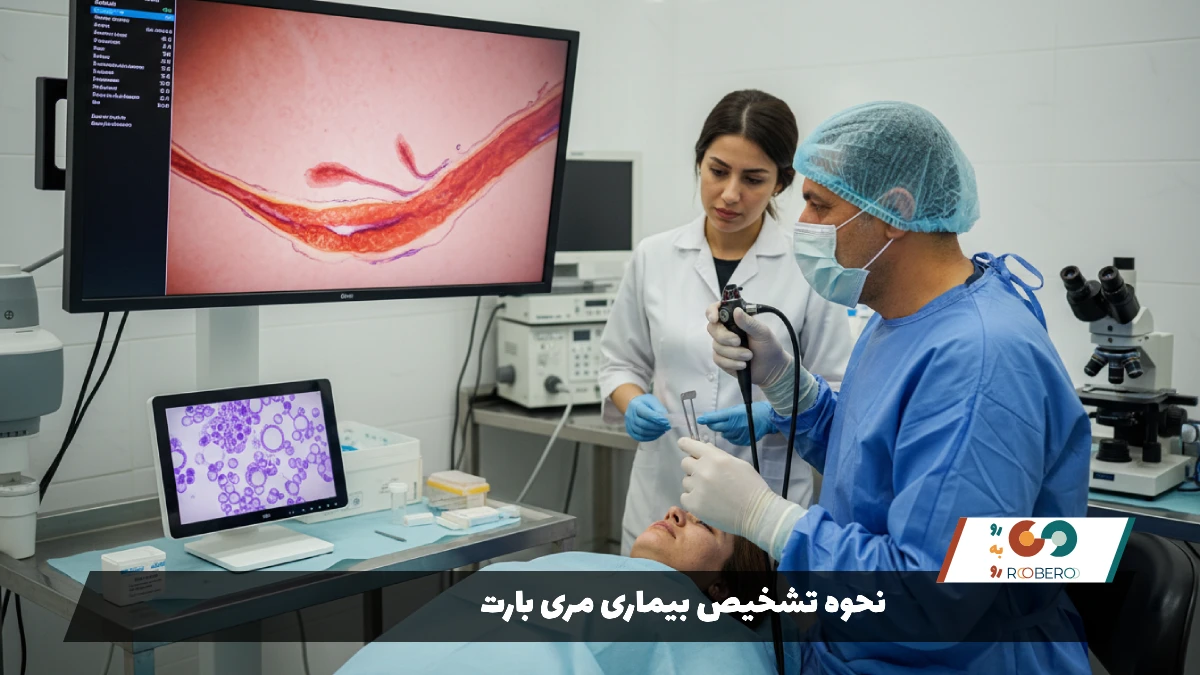
در حین آندوسکوپی، پزشک متخصص گوارش یک لوله باریک و مجهز به دوربین را وارد مری میکند. بافت سالم مری معمولاً رنگی صورتی کمرنگ و براق (شبیه مخاط دهان) دارد. اما بافت مری بارت رنگی تیرهتر، قرمز مخملی یا نارنجی (شبیه مخاط معده) دارد. پزشک به دنبال خط اتصال بین مری و معده (Z-line) میگردد. اگر این خط اتصال به سمت بالا جابجا شده باشد و زبانههایی از بافت قرمز رنگ به داخل مری نفوذ کرده باشند، شک به مری بارت ایجاد میشود.
اما مشاهده چشمی کافی نیست. پزشک باید حتماً از نواحی مشکوک نمونهبرداری کند. این نمونههای بافتی به آزمایشگاه پاتولوژی فرستاده میشوند. پاتولوژیست زیر میکروسکوپ به دنبال سلولهای خاصی به نام «سلولهای جامی» (Goblet Cells) میگردد. وجود این سلولها که مخصوص روده هستند در بافت مری، تشخیص «متاپلازی رودهای» یا همان مری بارت را قطعی میکند. بدون وجود سلولهای جامی، حتی اگر مری قرمز باشد، تشخیص بارت معمولاً داده نمیشود.
علاوه بر تشخیص وجود بیماری، پاتولوژیست درجه تغییرات سلولی را نیز تعیین میکند. این درجات شامل “بدون دیسپلازی” (تغییر بافت ساده)، “دیسپلازی درجه پایین” (تغییرات پیشسرطانی خفیف) و “دیسپلازی درجه بالا” (تغییرات پیشسرطانی شدید و نزدیک به سرطان) است. تعیین دقیق این درجات بسیار حیاتی است زیرا برنامه درمانی و فواصل آندوسکوپیهای بعدی کاملاً بر اساس این گزارش تنظیم میشود. گاهی برای افزایش دقت تشخیص، از تکنیکهای پیشرفتهتری مانند کروموآندوسکوپی (رنگآمیزی مری در حین آندوسکوپی) یا NBI (تصویربرداری با نور باریک) استفاده میشود تا ضایعات با وضوح بیشتری دیده شوند.
علت ابتلا به بیماری مری بارت
علت اصلی و بنیادین ابتلا به مری بارت، تماس مزمن و طولانیمدت مخاط مری با محتویات معده است. مری لولهای است که برای انتقال غذا طراحی شده و پوشش داخلی آن (اپیتلیوم سنگفرشی) توانایی تحمل خاصیت اسیدی و سوزاننده شیره معده را ندارد. در افرادی که دچار بیماری ریفلاکس معده به مری (GERD) هستند، اسید معده به طور مداوم به مری برمیگردد و باعث التهاب و تخریب سلولهای پوششی مری میشود.
بدن انسان مکانیزمهای دفاعی پیچیدهای دارد. وقتی سلولهای مری دائماً توسط اسید تخریب میشوند، بدن تلاش میکند تا خود را با این شرایط سخت سازگار کند. در فرآیند ترمیم، به جای ساختن مجدد سلولهای سنگفرشی حساس، بدن شروع به ساختن سلولهای استوانهای شبیه به سلولهای روده میکند. سلولهای روده ذاتاً در برابر اسید مقاومتر هستند. بنابراین، مری بارت در واقع یک “پاسخ دفاعی ناسازگار” است. بدن سعی میکند از خود محافظت کند، اما این تغییر بافت، ریسک سرطان را افزایش میدهد.
علاوه بر اسید، «ریفلاکس صفرا» نیز نقش مهمی در ایجاد مری بارت دارد. صفرایی که از کبد ترشح میشود و وارد روده کوچک میشود، گاهی به معده و سپس به مری برمیگردد. مطالعات نشان دادهاند که ترکیب اسید و صفرا بسیار مخربتر از اسید به تنهایی است و احتمال ایجاد تغییرات سلولی و مری بارت را به شدت افزایش میدهد.
عوامل ژنتیکی نیز در استعداد ابتلا به این بیماری نقش دارند. همه کسانی که ریفلاکس دارند دچار مری بارت نمیشوند (تنها حدود ۱۰ تا ۱۵ درصد). این نشان میدهد که برخی افراد به لحاظ ژنتیکی مستعد این تغییر بافتی هستند. چاقی، بهویژه چاقی مرکزی (تجمع چربی در شکم)، با افزایش فشار داخل شکم و تغییرات هورمونی، هم باعث تشدید ریفلاکس میشود و هم مستقیماً از طریق فاکتورهای التهابی خون، ریسک مری بارت را بالا میبرد. سیگار کشیدن نیز به عنوان یک فاکتور خطر مستقل شناخته شده است.
تفاوت بیماری در مردان و زنان
مری بارت یکی از بیماریهایی است که تفاوت جنسیتی آشکاری در آن دیده میشود. آمارها نشان میدهند که این بیماری در مردان به مراتب شایعتر از زنان است. نسبت ابتلای مردان به زنان حدود ۳ به ۱ یا حتی ۴ به ۱ گزارش شده است. این یعنی مردان سه تا چهار برابر بیشتر از زنان در خطر ابتلا به مری بارت هستند. این تفاوت جنسیتی حتی در بروز سرطان مری ناشی از بارت نیز مشاهده میشود.
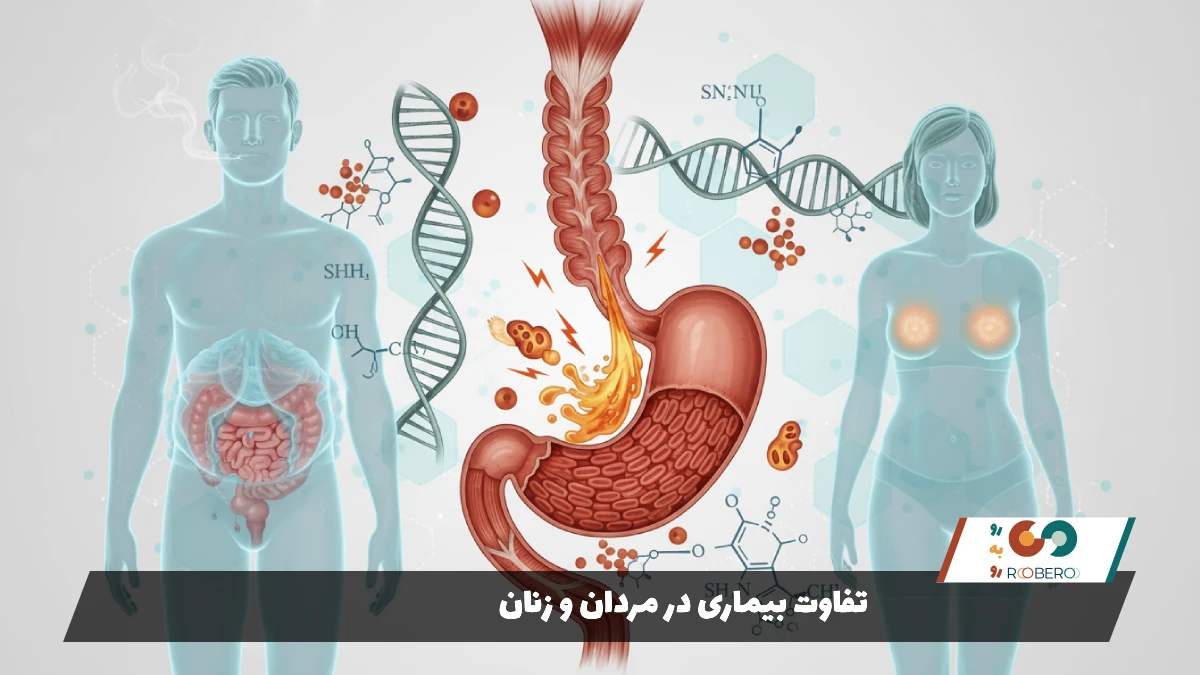
دلایل دقیق این تفاوت هنوز به طور کامل مشخص نیست، اما فرضیههایی وجود دارد. یکی از دلایل اصلی، تفاوت در الگوی توزیع چربی بدن است. مردان بیشتر تمایل دارند چربی را در ناحیه شکم (چاقی سیبیشکل) ذخیره کنند. چربی شکمی که در میان احشاء قرار دارد، از نظر متابولیکی بسیار فعال است و مواد التهابی تولید میکند که میتواند زمینهساز تغییرات سلولی و سرطان باشد. در مقابل، زنان معمولاً چربی را در لگن و ران (چاقی گلابیشکل) ذخیره میکنند که خطر کمتری دارد.
هورمونهای جنسی نیز احتمالاً نقش محافظتی دارند. استروژن، هورمون جنسی زنانه، ممکن است اثرات محافظتی بر بافت مری داشته باشد و از تغییرات سلولی جلوگیری کند. همچنین، مردان معمولاً رفتارهای پرخطر بیشتری مانند مصرف سیگار و الکل دارند که هر دو از عوامل خطر مری بارت هستند. با این حال، پس از یائسگی در زنان، با کاهش سطح استروژن و تغییر الگوی چاقی به سمت چاقی شکمی، ریسک ابتلا در زنان افزایش مییابد، اما همچنان کمتر از مردان باقی میماند. این تفاوتها باعث شده است که دستورالعملهای غربالگری، تمرکز بیشتری بر روی مردانِ دارای علائم مزمن ریفلاکس داشته باشند.
درمان دارویی بیماری مری بارت
باید توجه داشت که درمانهای دارویی موجود، نمیتوانند بافت مری بارت را به بافت سالم و طبیعی برگردانند. هدف اصلی از درمان دارویی در این بیماری، دو چیز است: اول، کنترل علائم ریفلاکس و بهبود کیفیت زندگی بیمار، و دوم، جلوگیری از پیشرفت بیماری و کاهش التهاب که میتواند منجر به دیسپلازی و سرطان شود.
سنگ بنای درمان دارویی مری بارت، استفاده از «مهارکنندههای پمپ پروتون» یا PPIها است. داروهایی مانند امپرازول، پنتوپرازول، اسامپرازول و لانسوپرازول در این دسته قرار دارند. این داروها با مسدود کردن پمپهای تولید اسید در معده، قدرتمندترین ابزار برای کاهش اسیدیته معده هستند. با کاهش اسید، تحریک بافت بارت متوقف میشود و احتمال پیشرفت تغییرات سلولی کاهش مییابد.
پزشکان معمولاً برای بیماران مبتلا به مری بارت، مصرف روزانه و مادامالعمر داروهای PPI را تجویز میکنند، حتی اگر بیمار علائمی نداشته باشد. در برخی موارد که آسیب شدید است یا علائم کنترل نمیشوند، ممکن است دوز دارو دو برابر شود (یک بار صبح و یک بار شب). مصرف منظم این داروها برای محافظت شیمیایی از مری حیاتی است.
دسته دیگر داروها، مسدودکنندههای گیرنده H2 (مانند فاموتیدین) هستند که قدرت کمتری نسبت به PPIها دارند و معمولاً به عنوان داروی کمکی یا در بیمارانی که نمیتوانند PPI مصرف کنند، استفاده میشوند. اخیراً مطالعاتی در مورد نقش آسپیرین و داروهای استاتین (کاهنده چربی خون) در کاهش ریسک سرطان مری در بیماران بارت انجام شده است و ممکن است پزشک در شرایط خاص این داروها را نیز به رژیم درمانی اضافه کند، اما این یک تجویز عمومی نیست و باید بر اساس شرایط قلبی و گوارشی هر بیمار سنجیده شود.
روشهای درمان تهاجمی و اندوسکوپیک
زمانی که در نمونهبرداریهای مری بارت، تغییرات سلولی پیشسرطانی (دیسپلازی) مشاهده شود، دیگر درمان دارویی کافی نیست و باید بافت بیمار حذف شود تا از بروز سرطان جلوگیری گردد. خوشبختانه امروزه روشهای پیشرفته آندوسکوپی وجود دارد که نیاز به جراحیهای باز و سنگین را از بین برده است.
یکی از رایجترین و موفقترین روشها، «فرسایش با امواج رادیویی» یا RFA (Radiofrequency Ablation) است. در این روش، پزشک از طریق آندوسکوپی، بالونی را وارد مری میکند که امواج حرارتی کنترلشدهای ساطع میکند. این حرارت باعث سوختن و از بین رفتن لایه سطحی و بیمار مری میشود. پس از تخریب بافت بارت، بدن در محیطی که با داروهای ضداسید کنترل شده است، شروع به بازسازی میکند و این بار بافت سالم و طبیعی (سنگفرشی) را جایگزین میکند.
روش دیگر، «کرایوتراپی» (Cryotherapy) یا سرما درمانی است. در این روش به جای حرارت، از گاز نیتروژن مایع یا دیاکسید کربن برای منجمد کردن و تخریب سلولهای غیرطبیعی استفاده میشود. این روش نیز مانند RFA باعث ریزش بافت بیمار و رشد مجدد بافت سالم میشود.
اگر در مری بارت، برجستگیها یا ندولهایی دیده شود که مشکوک به سرطان سطحی باشند، از روشی به نام «رزکسیون مخاطی آندوسکوپیک» (EMR) استفاده میشود. در این تکنیک، پزشک با ابزارهای ظریف آندوسکوپی، ضایعه را مانند پوست کندن میوه، از دیواره مری جدا کرده و خارج میکند. این کار هم جنبه تشخیصی دقیق دارد (بررسی عمق نفوذ) و هم جنبه درمانی. در موارد بسیار پیشرفته که سرطان تهاجمی شده باشد، ممکن است نیاز به جراحی برداشتن بخشی از مری (ازوفاژکتومی) باشد، اما هدف اصلی در مدیریت مری بارت، پیشگیری از رسیدن به این مرحله با استفاده از روشهای کمتهاجمی است.
درمان خانگی و تغییر سبک زندگی
درمانهای خانگی و تغییر سبک زندگی، بخش جداییناپذیر مدیریت مری بارت هستند. اگرچه این اقدامات نمیتوانند بافت تغییر یافته را درمان کنند، اما با کاهش شدید ریفلاکس، محیط را برای جلوگیری از پیشرفت بیماری امن میکنند. مهمترین اقدام خانگی، کاهش وزن در افراد دارای اضافه وزن است. چربی شکمی فشار زیادی به معده وارد میکند و باعث رانده شدن اسید به مری میشود. کاهش وزن حتی به میزان ۵ تا ۱۰ درصد میتواند تأثیر شگرفی در کاهش علائم داشته باشد.
بالا آوردن سر تخت هنگام خواب یکی از موثرترین روشهای فیزیکی است. استفاده از بالشهای معمولی کافی نیست زیرا فقط گردن را خم میکند. باید زیر پایههای بالایی تخت آجر گذاشت یا از بالشهای گوهای (Wedge Pillow) استفاده کرد تا کل بالاتنه حدود ۱۵ تا ۲۰ سانتیمتر بالاتر از سطح معده قرار گیرد. این کار باعث میشود نیروی جاذبه زمین در طول شب مانع از نشت اسید به مری شود.
پرهیز از دراز کشیدن بلافاصله بعد از غذا قانون طلایی است. باید حداقل ۳ ساعت بین خوردن شام و رفتن به رختخواب فاصله باشد تا معده فرصت تخلیه داشته باشد. جویدن آدامس بدون قند بعد از غذا میتواند با افزایش ترشح بزاق (که خاصیت قلیایی دارد)، به خنثی کردن اسید باقیمانده در مری کمک کند. همچنین پوشیدن لباسهای گشاد و پرهیز از بستن کمربندهای سفت که به شکم فشار میآورند، توصیه میشود. مدیریت استرس نیز مهم است، زیرا استرس حساسیت مری به درد را افزایش میدهد و ممکن است ترشح اسید را تشدید کند.
رژیم غذایی مناسب برای بیماری مری بارت
رژیم غذایی در مری بارت دقیقاً همان رژیم ضد ریفلاکس است. هدف، حذف مواد غذایی است که باعث شل شدن دریچه مری میشوند یا مستقیماً مخاط مری را تحریک میکنند. کافئین (موجود در قهوه، چای غلیظ و نوشابههای انرژیزا) یکی از اصلیترین محرکهاست که باید محدود شود. شکلات و نعناع نیز با شل کردن دریچه انتهای مری، راه را برای بازگشت اسید باز میکنند و باید از مصرف آنها پرهیز کرد.
غذاهای چرب و سرخکردنی دشمن بیماران مری بارت هستند. چربیها سرعت تخلیه معده را به شدت کاهش میدهند. وقتی غذا مدت طولانیتری در معده بماند، فرصت بیشتری برای ریفلاکس وجود دارد. بنابراین جایگزین کردن غذاهای سرخشده با غذاهای آبپز، بخارپز یا کبابی ضروری است.
غذاهای اسیدی و تند مانند مرکبات (پرتقال، گریپفروت)، گوجهفرنگی و محصولات آن (سس کچاپ)، فلفل و ادویههای تند میتوانند باعث سوزش و التهاب بیشتر در مری شوند. مصرف این مواد باید به حداقل برسد. در مقابل، رژیم غذایی سرشار از میوهها و سبزیجات غیر اسیدی، غلات کامل و فیبر بالا توصیه میشود. برخی مطالعات نشان دادهاند که مصرف زیاد میوه و سبزیجات به دلیل داشتن آنتیاکسیدانها میتواند اثر محافظتی در برابر تبدیل مری بارت به سرطان داشته باشد. همچنین وعدههای غذایی باید کوچک و متعدد باشند؛ پرخوری باعث اتساع معده و فشار بر دریچه مری میشود.
پیشگیری از بیماری مری بارت
پیشگیری از مری بارت در واقع به معنای پیشگیری و درمان مؤثر و زودهنگام بیماری ریفلاکس (GERD) است. از آنجا که مری بارت نتیجه سالها آسیب ناشی از اسید است، هر اقدامی که تماس اسید با مری را کاهش دهد، پیشگیرانه محسوب میشود. افرادی که علائم مزمن ترش کردن دارند، نباید آن را نادیده بگیرند یا صرفاً با خوددرمانیهای موقت آن را تسکین دهند. مراجعه به پزشک و درمان اصولی ریفلاکس در مراحل اولیه، مهمترین گام پیشگیری است.
ترک سیگار یکی از حیاتیترین اقدامات است. سیگار نه تنها باعث شل شدن دریچه مری و تشدید ریفلاکس میشود، بلکه مستقیماً مواد سرطانزا را وارد مری میکند و احتمال پیشرفت مری بارت به سرطان را افزایش میدهد. پرهیز از الکل نیز بسیار مهم است، زیرا الکل هم به مخاط مری آسیب میزند و هم مکانیسمهای دفاعی بدن را تضعیف میکند.
غربالگری در افراد پرخطر نیز نوعی پیشگیری ثانویه است. مردان سفیدپوست بالای ۵۰ سال که بیش از ۵ سال سابقه ریفلاکس مزمن دارند و دارای چاقی شکمی هستند، باید برای بررسی وجود مری بارت تحت آندوسکوپی قرار گیرند. تشخیص زودهنگام در مرحله متاپلازی (قبل از سرطانی شدن) به پزشک اجازه میدهد تا با نظارت دقیق و درمانهای پیشگیرانه، جلوی فاجعه را بگیرد.
عوارض و خطرات بیماری مری بارت
بزرگترین و ترسناکترین خطر بیماری مری بارت، تبدیل شدن آن به «آدنوکارسینوم مری» (Esophageal Adenocarcinoma) است که نوعی سرطان بدخیم و کشنده مری میباشد. البته باید تأکید کرد که خطر این اتفاق در اکثر بیماران کم است (حدود ۰.۵ درصد در سال)، اما در مقایسه با جمعیت عادی، این بیماران ۳۰ تا ۱۲۵ برابر بیشتر در معرض خطر سرطان مری هستند. این سرطان معمولاً در مراحل اولیه علامتی ندارد و زمانی علامتدار میشود (مانند گیر کردن غذا) که پیشرفت کرده است.
عارضه دیگر مری بارت، ایجاد زخمهای عمیق در ناحیه بارت است که به آن «زخم بارت» میگویند. این زخمها میتوانند خونریزی کنند یا باعث درد شدید شوند. ترمیم مکرر این زخمها و التهاب مزمن میتواند منجر به تشکیل بافت اسکار و تنگی مری (Stricture) شود. تنگی مری باعث میشود غذا در گلو گیر کند و بیمار دچار کاهش وزن و سوءتغذیه شود. درمان تنگی معمولاً با بالون زدن و گشاد کردن مری انجام میشود.
وجود دیسپلازی (تغییرات پیشسرطانی) خود یک وضعیت خطرناک محسوب میشود. دیسپلازی درجه بالا (High Grade Dysplasia) در واقع مرحلهای است که سلولها تنها یک قدم با سرطان فاصله دارند و نیاز به اقدام فوری درمانی دارد. آگاهی از این خطرات نباید باعث وحشت بیمار شود، بلکه باید انگیزهای برای پیگیری منظم و انجام آندوسکوپیهای دورهای (Surveillance) باشد.
بیماری مری بارت در کودکان و دوران بارداری
بیماری مری بارت در کودکان بسیار نادر است. اگرچه کودکان نیز دچار ریفلاکس میشوند، اما مدت زمان لازم برای تبدیل بافت مری به بافت بارت معمولاً طولانی است. با این حال، در کودکانی که دچار بیماریهای مادرزادی شدید، مشکلات عصبی-مغزی یا آسیبهای شدید مری (مانند سوختگی با مواد شیمیایی یا آترزی مری ترمیم شده) هستند و ریفلاکس شدید و مداوم دارند، احتمال بروز مری بارت وجود دارد. تشخیص و درمان در کودکان مشابه بزرگسالان است، اما با حساسیت و دقت بیشتر برای حفظ رشد کودک.
در دوران بارداری، علائم ریفلاکس به دلیل فشار رحم و تغییرات هورمونی به شدت شایع میشود. اما بارداری به تنهایی باعث ایجاد مری بارت نمیشود، زیرا مدت زمان آن کوتاه است (۹ ماه). اما اگر زنی از قبل مبتلا به مری بارت باشد و باردار شود، ممکن است علائمش تشدید گردد. مری بارت معمولاً مانعی برای بارداری نیست و تأثیر مستقیمی بر جنین ندارد. نکته مهم در بارداری، مدیریت علائم با داروهای ایمن است. اکثر داروهای PPI در بارداری ایمن در نظر گرفته میشوند، اما باید با تجویز پزشک مصرف شوند. همچنین اگر بیمار نیاز به آندوسکوپی داشته باشد، معمولاً تا بعد از زایمان به تعویق انداخته میشود مگر اینکه شرایط اورژانسی باشد.
طول درمان و ماهیت مزمن بیماری
بیماری مری بارت یک وضعیت مزمن و معمولاً مادامالعمر است. وقتی بافت مری تغییر ماهیت داد (متاپلازی)، به ندرت به صورت خودبهخود و فقط با دارو به حالت طبیعی برمیگردد. بنابراین، “طول درمان” در اینجا به معنای یک دوره محدود نیست، بلکه به معنای “مدیریت همیشگی” است. بیمار باید تا پایان عمر داروهای کنترل اسید را مصرف کند و تحت نظر پزشک باشد.
با این حال، اگر از روشهای درمانی تهاجمی مانند RFA (سوزاندن بافت) استفاده شود، هدف “ریشهکنی” بیماری است. در این صورت، پس از چند جلسه درمان (معمولاً ۳ تا ۴ جلسه در فواصل چند ماهه)، بافت بارت کاملاً از بین میرود و بافت سالم جایگزین میشود. اما حتی پس از ریشهکنی موفقیتآمیز، بیمار همچنان نیاز به مصرف دارو و انجام آندوسکوپیهای چکاپ دارد تا مطمئن شود بیماری عود نمیکند. فواصل آندوسکوپی بر اساس شدت تغییرات سلولی تعیین میشود؛ مثلاً هر ۳ تا ۵ سال برای بارت بدون دیسپلازی، و فواصل کوتاهتر (هر ۳ تا ۶ ماه) برای دیسپلازیها.
درک مفهوم دیسپلازی در مری بارت
برای درک بهتر خطرات، باید با مفهوم «دیسپلازی» آشنا شوید. وقتی سلولهای مری تغییر شکل میدهند (بارت)، هنوز سرطانی نیستند. اما اگر این تغییرات نامنظمتر شوند، به آن دیسپلازی میگویند.
-
بدون دیسپلازی: سلولها تغییر کردهاند اما ساختار منظمی دارند. خطر سرطان کم است.
-
دیسپلازی درجه پایین (LGD): سلولها کمی بینظم شدهاند. زنگ خطر اولیه به صدا درآمده است.
-
دیسپلازی درجه بالا (HGD): سلولها بسیار بینظم و شبیه سلولهای سرطانی هستند اما هنوز به بافتهای اطراف حمله نکردهاند. این مرحله را “سرطان درجا” نیز مینامند و نیاز به درمان فوری (مثل RFA) دارد. تشخیص درست این درجات توسط پاتولوژیست، نقشه راه درمان را مشخص میکند.
جمع بندی
بیماری مری بارت (Barrett’s Esophagus) تغییری در بافت پوششی انتهای مری است که در پاسخ به آسیبهای ناشی از ریفلاکس مزمن معده (GERD) ایجاد میشود. در این بیماری، سلولهای مری به سلولهای شبیه روده تبدیل میشوند (متاپلازی) تا در برابر اسید مقاومتر باشند. اگرچه این تغییر بافت علائم اختصاصی ندارد، اما بیماران معمولاً از سوزش سر دل طولانیمدت رنج میبرند. تشخیص قطعی تنها با آندوسکوپی و نمونهبرداری امکانپذیر است.
خطر اصلی این بیماری، احتمال تبدیل شدن آن به سرطان مری است، هرچند این احتمال در اکثر افراد کم است. درمان شامل مصرف مادامالعمر داروهای کاهشدهنده اسید (PPI)، اصلاح رژیم غذایی و در موارد پیشرفته (دیسپلازی)، استفاده از روشهای آندوسکوپیک مانند RFA برای از بین بردن بافت بیمار است. پایش منظم و غربالگری دورهای، کلید اصلی پیشگیری از سرطان و زندگی سالم با این بیماری است.

