بیماری سندرم گویای غیر روان (Primary Progressive Aphasia – PPA)

- سندرم گویای غیر روان (Primary Progressive Aphasia – PPA)
- علت ابتلا به سندرم گویای غیر روان
- نشانه های بیماری سندرم گویای غیر روان
- نحوه تشخیص سندرم گویای غیر روان
- روش های درمان سندرم گویای غیر روان
- درمان دارویی سندرم گویای غیر روان
- پیشگیری از سندرم گویای غیر روان
- درمان خانگی سندرم گویای غیر روان
- رژیم غذایی مناسب برای سندرم گویای غیر روان
- عوارض و خطرات سندرم گویای غیر روان
- سندرم گویای غیر روان در کودکان و در دوران بارداری
- تفاوت بیماری سندرم گویای غیر روان در مردان و زنان
- طول درمان سندرم گویای غیر روان چقدر است
- اسم های دیگر بیماری سندرم گویای غیر روان
- نقش حمایت های روانی در مدیریت بیماری
- ارتباط بیماری با سایر انواع زوال عقل
سندرم گویای غیر روان (Primary Progressive Aphasia – PPA)
مغز انسان شبکهای بینهایت پیچیده و شگفتانگیز است که توانایی ما برای برقراری ارتباط با دنیای پیرامون را مدیریت میکند. در میان تمام توانمندیهای بشری، قدرت تکلم و استفاده از زبان یکی از مهمترین ابزارهایی است که ما را از سایر موجودات متمایز میسازد. بیماری آفازی پیشرونده اولیه یا همان سندرم گویای غیر روان، یک اختلال عصبی نادر و تحلیلبرنده است که به طور مستقیم همین توانمندی بینظیر را هدف قرار میدهد. در این عارضه، سلولهای عصبی در بخشهایی از مغز که مسئول پردازش زبان، درک کلمات و تولید گفتار هستند، به تدریج کارایی خود را از دست داده و از بین میروند. این فرآیند خاموش باعث میشود فردی که تا پیش از این به راحتی صحبت میکرده، در یافتن کلمات، ساختن جملات و بیان افکار خود دچار مشکلات جدی و روزافزون شود.
درک این اختلال برای بسیاری از افراد و حتی برخی متخصصان دشوار است، زیرا برخلاف بسیاری از بیماریهای مرتبط با زوال عقل که در ابتدا حافظه فرد را پاک میکنند، در این بیماری حافظه، قدرت استدلال و مهارتهای فیزیکی در مراحل اولیه کاملا دستنخورده باقی میمانند. بیمار به خوبی میداند که چه میخواهد بگوید، عزیزان خود را میشناسد و مسیرهای آشنا را به یاد میآورد، اما کلمات در ذهنش قفل شدهاند و راهی برای خروج پیدا نمیکنند. این تضاد میان آگاهی کامل ذهنی و ناتوانی در بیان افکار، فشار روانی بسیار سنگینی را بر بیمار و خانواده او وارد میکند. از آنجا که این عارضه معمولا در دوران میانسالی و اوج فعالیتهای اجتماعی بروز میکند، تاثیرات آن بر زندگی شغلی و شخصی فرد بسیار عمیق است.
شناخت دقیق زوایای این بیماری، از نحوه شکلگیری در سطح سلولی تا روشهای مدیریت آن در زندگی روزمره، گامی حیاتی برای کمک به مبتلایان است. آگاهی از این موضوع که فرد مبتلا قصد بیتوجهی یا سکوت عمدی ندارد، بلکه ساختارهای فیزیکی مغز او در حال تغییر هستند، میتواند به خانوادهها کمک کند تا با صبوری و درک بیشتری این مسیر چالشبرانگیز را طی کنند. در این نوشتار جامع و علمی، تمامی ابعاد این سندرم عصبی را با زبانی ساده و ملموس کالبدشکافی خواهیم کرد تا تصویری روشن از این وضعیت پزشکی ارائه دهیم.
علت ابتلا به سندرم گویای غیر روان
برای درک چرایی بروز این اختلال، باید به اعماق بافت خاکستری مغز و دنیای میکروسکوپی سلولهای عصبی سفر کنیم. شبکه ارتباطی مغز انسان به گونهای طراحی شده است که مناطق خاصی از آن، به ویژه در نیمکره چپ، به طور انحصاری وظیفه رمزگشایی و تولید زبان را بر عهده دارند. دلیل اصلی ابتلا به این بیماری، تخریب و کوچک شدن تدریجی بافت مغز در نواحی لوب پیشانی و گیجگاهی است. این تحلیل رفتن بافت عصبی به دلیل یک نقص در سیستم پاکسازی سلولی رخ میدهد، جایی که پروتئینهای خاصی درون سلولهای مغزی شروع به تغییر شکل و انباشته شدن میکنند.
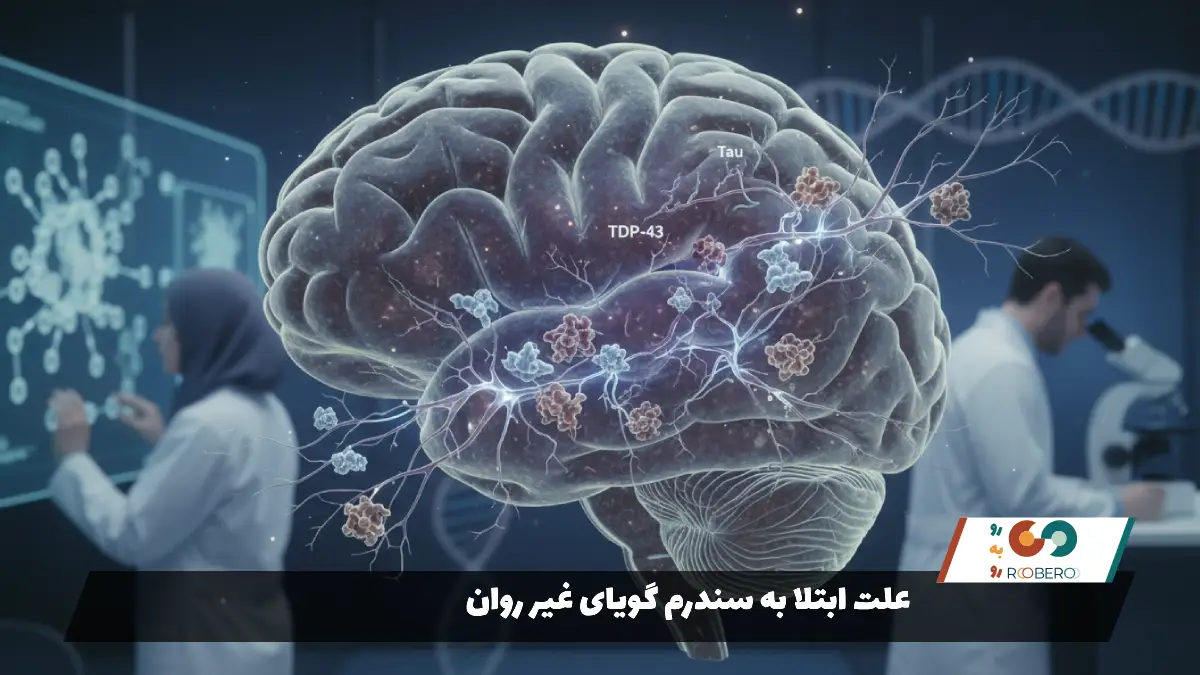
در حالت طبیعی، پروتئینها در سلول ساخته شده، وظیفه خود را انجام میدهند و سپس تجزیه میشوند. اما در بدن مبتلایان به این عارضه، پروتئینهایی مانند تاو (Tau) یا تیدیپی-۴۳ (TDP-43) ساختار طبیعی خود را از دست داده و به صورت تودههایی به هم میچسبند. این پلاکهای پروتئینی در داخل سلولهای عصبی تجمع کرده و مسیرهای انتقال مواد مغذی را مسدود میکنند. سلولهای عصبی که دیگر قادر به دریافت انرژی و مواد لازم برای بقا نیستند، رفتهرفته ضعیف شده و میمیرند. با مرگ گروهی این سلولها در مراکز زبانی مغز، ارتباطات الکتریکی قطع شده و فرد توانایی تبدیل افکار به کلمات را از دست میدهد.
دانشمندان هنوز به طور قطع نمیدانند چه عاملی در میانسالی ماشه این تجمع پروتئینی را میکشد، اما تحقیقات نشان داده است که ژنتیک نقش مهمی در این میان ایفا میکند. جهش در ژنهای خاصی که دستورالعمل تولید این پروتئینها را صادر میکنند، میتواند زمینه را برای ابتلا به این بیماری فراهم سازد. با این حال، بسیاری از بیماران هیچ سابقه خانوادگی مشخصی ندارند، که این موضوع نشان میدهد عوامل محیطی ناشناخته و پیچیدگیهای بیولوژیکی دیگری نیز در شروع این روند فرسایشی دخیل هستند. درک این مکانیسمهای سلولی، پایه و اساس تلاشهای پزشکی برای یافتن درمانهای آینده است.
نشانه های بیماری سندرم گویای غیر روان
نشانههای این عارضه به صورت بسیار تدریجی و خاموش آغاز میشوند، به طوری که در ماهها و حتی سالهای اول، ممکن است با خستگی، استرس یا حواسپرتیهای طبیعی ناشی از افزایش سن اشتباه گرفته شوند. بارزترین و نخستین نشانه، مشکل در یافتن کلمات مناسب در حین گفتگو است. فرد ممکن است در وسط یک جمله مکث طولانی کند، زیرا نام یک شیء ساده یا یک فعل روزمره از ذهنش پاک شده است. این مکثها به مرور زمان بیشتر شده و گفتار فرد را کند و مقطع میسازند. بیمار برای جبران این کلماتِ گمشده، گاهی از عبارات جایگزین یا توصیفی استفاده میکند که باعث طولانی شدن و پیچیده شدن بیدلیل جملات میشود.
با پیشرفت آسیب در بافت مغز، مشکلات گرامری و دستور زبانی نیز نمایان میشوند. بیمار توانایی ساختن جملات پیچیده را از دست میدهد و از جملات بسیار کوتاه و تلگرافی استفاده میکند. حروف اضافه، افعال ربطی و ضمایر از گفتار او حذف میشوند و تلفظ کلمات ممکن است با تقلا و تلاش فیزیکی همراه باشد. در نوع خاصی از این بیماری که به آن نوع معنایی میگویند، بیمار نه تنها در تولید کلمات مشکل دارد، بلکه معنی کلمات ساده را نیز فراموش میکند. برای مثال، اگر از او بخواهید یک سیب به شما بدهد، ممکن است نداند سیب چیست، در حالی که کاملا میداند چگونه از یک ابزار پیچیده استفاده کند.

در طول مراحل اولیه و میانی بیماری، مهارتهای غیرزبانی مانند حافظه رویدادها، شناخت چهرهها، مهارتهای رانندگی و تواناییهای محاسباتی کاملا طبیعی باقی میمانند. بیمار میتواند کارهای روزمره خود را به تنهایی انجام دهد و از نظر فیزیکی کاملا سالم به نظر میرسد. اما در مراحل پایانی، زمانی که تخریب سلولی از مراکز زبانی فراتر رفته و به سایر بخشهای مغز گسترش مییابد، علائم کلاسیک زوال عقل مانند مشکلات حافظه، تغییرات شدید رفتاری، بیتفاوتی به محیط اطراف و ناتوانی در هماهنگی عضلات برای بلع و حرکت نیز به این مجموعه دردناک اضافه میشوند.
نحوه تشخیص سندرم گویای غیر روان
مسیر رسیدن به تشخیص قطعی این اختلال معمولا مسیری طولانی و نیازمند بررسیهای بسیار تخصصی است، زیرا نشانههای اولیه آن شباهت زیادی به طیف وسیعی از بیماریهای مغزی یا حتی مشکلات روانی دارد. هنگامی که بیمار با شکایت از مشکلات گفتاری به پزشک مراجعه میکند، گام نخست انجام یک مصاحبه بالینی عمیق با خود بیمار و یکی از اعضای نزدیک خانواده است. پزشک متخصص مغز و اعصاب باید تاریخچه دقیقی از زمان شروع علائم، سرعت پیشرفت آنها و تاثیرشان بر زندگی روزمره فرد تهیه کند.
پس از اخذ شرح حال، بیمار به یک آسیبشناس گفتار و زبان (گفتاردرمانگر بالینی) ارجاع داده میشود تا آزمونهای دقیق عصبروانشناختی و زبانی روی او انجام گیرد. در این آزمونها، مهارتهای مختلفی مانند نام بردن اشیاء از روی تصاویر، تکرار جملات پیچیده، خواندن، نوشتن و درک دستورات شفاهی سنجیده میشود. الگوی خطاهای بیمار در این تستها بسیار کلیدی است و به تیم پزشکی کمک میکند تا مشخص کنند آیا افت عملکرد تنها در حوزه زبان است و یا سایر مهارتهای شناختی نیز درگیر شدهاند.
با وجود اهمیت معاینات بالینی، تایید نهایی تشخیص نیازمند مشاهده مستقیم تغییرات ساختاری در مغز است. استفاده از فناوری امآرآی (MRI) یکی از مهمترین ابزارها در این مرحله است. تصاویر به دست آمده از این اسکن، به وضوح کاهش حجم و چروکیدگی بافت مغز را در نواحی مربوط به زبان، به ویژه در نیمکره چپ، نشان میدهند. در برخی مراکز پیشرفته پزشکی، از اسکنهای عملکردی مانند پت اسکن نیز استفاده میشود که میتواند افت سوختوساز قند در مناطق آسیبدیده مغز را حتی پیش از کوچک شدن فیزیکی بافت نشان دهد. این شواهد تصویری در کنار نتایج آزمونهای زبانی، پرونده تشخیص را تکمیل کرده و سایر علل مانند تومورها یا سکتههای خاموش را رد میکنند.
روش های درمان سندرم گویای غیر روان
در دنیای امروز دانش پزشکی، هیچ راهکار قطعی برای متوقف کردن روند تخریب سلولهای عصبی یا بازگرداندن مهارتهای زبانی از دست رفته در این اختلال وجود ندارد. با این وجود، فقدان درمان شفابخش به معنای دست روی دست گذاشتن نیست. رویکرد درمانی در این بیماری کاملا بر پایه توانبخشی، حفظ مهارتهای موجود، جبران نقصهای ارتباطی و افزایش کیفیت زندگی بیمار استوار است. تیمی متشکل از پزشکان، گفتاردرمانگران، کاردرمانگران و روانشناسان باید به صورت هماهنگ برای ایجاد یک شبکه حمایتی پیرامون بیمار تلاش کنند.
محوریترین و حیاتیترین بخش درمان، گفتاردرمانی است. برخلاف سکته مغزی که در آن هدف گفتاردرمانی بازگرداندن تواناییهای قبلی است، در این بیماری هدفِ اصلی، بهینهسازیِ توانمندیهای باقیمانده و آموزشِ استراتژیهای جایگزین است. آسیبشناس گفتار و زبان به بیمار کمک میکند تا از دایره واژگانی که هنوز در دسترس دارد نهایت استفاده را ببرد. همچنین آموزش استفاده از راهکارهای غیرکلامی مانند استفاده از زبان بدن، اشارهها و نقاشی کردن برای انتقال مفاهیم، بخش مهمی از جلسات درمانی را تشکیل میدهد.
علاوه بر این، استفاده از ابزارها و تکنولوژیهای ارتباطی جایگزین، تحول بزرگی در کیفیت زندگی این بیماران ایجاد کرده است. استفاده از دفترچههای حاوی تصاویر روزمره، تختههای کلمات و نرمافزارهای پیشرفته روی تلفنهای هوشمند که متن را به گفتار تبدیل میکنند، به بیمار این امکان را میدهند تا استقلال ارتباطی خود را حفظ کند. کاردرمانی نیز در مراحل بعدی بیماری به فرد کمک میکند تا با وجود محدودیتهای حرکتی احتمالی، بتواند کارهای شخصی خود را با ایمنی بیشتری انجام دهد. این رویکرد چندوجهی، اگرچه بیماری را درمان نمیکند، اما سدی محکم در برابر انزوای کامل بیمار میسازد.
درمان دارویی سندرم گویای غیر روان
وضعیت درمان دارویی برای این عارضه بسیار چالشبرانگیز است، زیرا سازمانهای نظارت دارویی در جهان هنوز هیچ داروی اختصاصی را که مستقیما این بیماری را هدف قرار دهد، تایید نکردهاند. از آنجا که پاتولوژی و ریشه سلولی این اختلال با بیماری آلزایمر متفاوت است، داروهای رایج تقویتکننده حافظه که در آلزایمر استفاده میشوند، معمولا در بهبود وضعیت زبانی این بیماران بیتاثیر هستند و حتی در برخی موارد ممکن است عوارض جانبی ناخواستهای ایجاد کنند. با این حال، پزشک با توجه به نیازهای هر بیمار، استراتژی دارویی خاصی را برای مدیریت علائم ثانویه طراحی میکند.
بخش عمدهای از مداخلات دارویی به مدیریت تغییرات خلقی و رفتاری ناشی از بیماری اختصاص دارد. از دست دادن توانایی ارتباط برقرار کردن، بیمار را به شدت مستعد ابتلا به افسردگیهای عمیق، اضطراب دائمی و نوسانات خلقی میکند. پزشک متخصص اعصاب و روان معمولا از دوزهای پایین و تنظیمشده داروهای ضد افسردگی، به ویژه گروه مهارکنندههای بازجذب سروتونین (SSRI)، برای ایجاد آرامش ذهنی، کاهش کلافگی و بهبود خلق و خوی بیمار استفاده میکند. این داروها به بیمار کمک میکنند تا با روحیه بهتری با چالشهای روزمره روبرو شود.
در مراحل پیشرفتهتر بیماری، زمانی که آسیبهای مغزی گسترش یافته و ممکن است رفتارهای تکانشی، پرخاشگری فیزیکی یا توهمات ظاهر شوند، پزشک ممکن است با احتیاط بسیار بالا از داروهای آرامبخش قویتر یا داروهای کنترلکننده ذهن بهره بگیرد. تجویز این دست از داروها در بیماران سالمند دارای زوال عقل نیازمند نظارت دقیق پزشکی است، زیرا خطرات مربوط به سیستم قلبی و عروقی را افزایش میدهند. اصل اساسی در دارودرمانی این بیماری، تجویز کمترین میزان داروی ممکن برای تامین ایمنی و آرامش بیمار و خانواده اوست.
پیشگیری از سندرم گویای غیر روان
واژه پیشگیری در مورد بیماریهای تخریبکننده و پیشرونده دستگاه عصبی که ریشههای ژنتیکی و پروتئینی دارند، معنای مطلق و تضمینشدهای ندارد. تا زمانی که محققان سازوکار دقیق آغاز تغییر شکل پروتئینها را در مغز کشف نکنند، هیچ روش قطعی برای جلوگیری از ابتلا به این وضعیت وجود نخواهد داشت. با این حال، دانش عصبشناسی مدرن بر این باور است که اتخاذ یک سبک زندگی محافظتکننده از مغز، میتواند شروع علائم را در افراد مستعد به تاخیر انداخته و مقاومت شبکههای عصبی را در برابر آسیبها افزایش دهد.
نخستین خط دفاعی، حفظ سلامت سیستم قلب و عروق است. مغز برای عملکرد صحیح به جریان خون غنی و مداوم نیاز دارد. کنترل بیماریهای زمینهای مانند فشار خون بالا، دیابت و چربی خون، از وارد آمدن آسیبهای خاموش به مویرگهای ظریف مغز جلوگیری میکند. فعالیت بدنی مستمر و ورزشهای هوازی منظم با افزایش پمپاژ قلب، نهتنها جریان خون مغز را بهبود میبخشند، بلکه باعث ترشح فاکتورهای رشد در مغز میشوند که به بقای سلولهای عصبی کمک میکنند. ترک استعمال دخانیات نیز از مهمترین اقدامات برای جلوگیری از ایجاد التهاب در بافتهای عصبی است.
پرورش و تقویت مداوم ذهن از طریق یادگیری مهارتهای جدید، یکی از موثرترین راهها برای ایجاد یک ذخیره شناختی قدرتمند در مغز است. جالب است بدانید که تحقیقات نشان دادهاند افرادی که به دو یا چند زبان مسلط هستند، به دلیل تراکم بالاتر شبکههای عصبی در مناطق زبانی مغزشان، ممکن است علائم این بیماری را چندین سال دیرتر از افراد یکزبانه تجربه کنند. مطالعه کتاب، حل جدول، شرکت در فعالیتهای اجتماعی پیچیده و داشتن خواب کافی و باکیفیت برای پاکسازی سموم مغز، از دیگر استراتژیهای طلایی برای حفظ شادابی و سلامت این اندام حیاتی به شمار میروند.
درمان خانگی سندرم گویای غیر روان
مفهوم درمان خانگی در مواجهه با آسیبهای ساختاری مغز، به استفاده از دمنوشها یا داروهای گیاهی اطلاق نمیشود، چرا که بافت عصبیِ از دست رفته با این روشها احیا نمیگردد. در این زمینه، درمان خانگی به معنای تغییر رویکرد ارتباطی در محیط خانه، سادهسازی زندگی روزمره و ایجاد فضایی آرام و بدون تنش برای بیمار است. خانه باید به پناهگاهی تبدیل شود که در آن فرد مبتلا برای ارتباط برقرار کردن احساس فشار یا شرمندگی نکند و نیازهای او با کمترین میزان کلام برآورده شود.
مهمترین اقدام در خانه، اصلاح شیوه گفتگو با بیمار است. اعضای خانواده باید سرعت صحبت کردن خود را کاهش دهند، از جملات کوتاه و صریح استفاده کنند و در هر زمان فقط یک سوال ساده بپرسند که پاسخ آن بله یا خیر باشد. هنگام صحبت با بیمار، حذف کردن صداهای مزاحم محیطی مانند صدای تلویزیون یا رادیو ضروری است تا تمرکز فرد به هم نریزد. باید به بیمار زمان کافی (گاهی چند دقیقه) داده شود تا کلمات خود را پیدا کند؛ قطع کردن حرف او یا تکمیل کردن جملاتش با عجله، تنها باعث افزایش استرس و سرخوردگی او خواهد شد.
ایجاد یک روال و برنامه روزانه منظم از دیگر اقدامات موثر خانگی است. مغزی که در حال از دست دادن توانمندیهای پردازشی خود است، در یک محیط قابل پیشبینی احساس امنیت بیشتری میکند. همچنین استفاده از برچسبهای تصویری بر روی کابینتها یا کشوها برای نشان دادن محتویات آنها، میتواند به حفظ استقلال بیمار در کارهای ساده روزانه کمک کند. فراهم کردن یک تخته وایتبرد کوچک در نقاط مختلف خانه تا بیمار بتواند خواستههایش را با کشیدن شکل یا نوشتن حروف انتقال دهد، از دیگر ترفندهای کاربردی و آرامبخش در مدیریت خانگی این شرایط است.
رژیم غذایی مناسب برای سندرم گویای غیر روان
آنچه ما به عنوان غذا وارد بدن خود میکنیم، تاثیر مستقیمی بر میزان التهاب سلولی و سرعت پیری بافتهای مغز دارد. در مواجهه با بیماریهای تحلیلبرنده عصبی، پیروی از یک برنامه غذایی سالم که به عنوان سپر محافظ سلولها عمل کند، از اهمیت بسزایی برخوردار است. متخصصان علوم تغذیه و عصبشناسان، پیروی کامل از رژیم غذایی مدیترانهای یا رژیم ترکیبشده مایند (MIND) را که به طور خاص برای حفظ سلامت مغز طراحی شده است، به عنوان بهترین الگوی تغذیهای برای این بیماران توصیه میکنند.
پایه و اساس این رژیم بر مصرف فراوان سبزیجات دارای برگ سبز تیره مانند اسفناج و کلم بروکلی، و همچنین میوههای غنی از آنتیاکسیدان مانند خانواده توتها، شاهتوت و بلوبری استوار است. این مواد غذایی با خنثی کردن رادیکالهای آزاد، از آسیب بیشتر به غشای سلولهای عصبی جلوگیری میکنند. مصرف ماهیهای چرب مانند سالمون که سرشار از اسیدهای چرب امگا-۳ هستند، حداقل دو بار در هفته برای کاهش التهاب درونمغزی به شدت پیشنهاد میشود. استفاده از دانههای روغنی خام، گردو و روغن زیتون فرابکر نیز به تامین چربیهای سالم برای مغز کمک شایانی میکند.
در نقطه مقابل، بیمار باید مصرف کربوهیدراتهای ساده، شکر، شیرینیجات مصنوعی، غذاهای سرخکردنی و گوشتهای قرمز پرچرب را به حداقل ممکن برساند تا از ایجاد استرس اکسیداتیو در رگهای خونی مغز جلوگیری شود. علاوه بر کیفیت غذا، در مراحل پیشرفتهتر بیماری که بیمار در عمل قورت دادن دچار مشکل میشود، بافت غذاها نیز باید تغییر کند. تبدیل غذاها به پوره، استفاده از سوپهای مقوی و غلیظ کردن مایعات با پودرهای مخصوص، برای جلوگیری از پریدن غذا به مجرای تنفسی و تامین کالری مورد نیاز بدن کاملا ضروری و حیاتی خواهد بود.
عوارض و خطرات سندرم گویای غیر روان
ماهیت پیشرونده و توقفناپذیر این اختلال، زنجیرهای از عوارض جسمی و روانی را به دنبال دارد که زندگی فرد و خانواده را در مسیر بسیار دشواری قرار میدهد. نخستین و بارزترین خطر، از دست دادن کامل استقلال فردی و شغلی در سنین میانسالی است. ناتوانی در برقراری ارتباط باعث میشود فرد نتواند شغل خود را حفظ کند، که این امر منجر به بحرانهای مالی و اجتماعی برای خانواده میگردد. از نظر روانی نیز، این ناتوانی ارتباطی باعث انزوای شدید، گوشهگیری و بروز دورههای سنگین افسردگی میشود، زیرا بیمار احساس میکند درون ذهن خود زندانی شده است.
با گذشت سالها و گسترش تخریب بافت مغز از مناطق زبانی به سمت مناطق حرکتی و شناختی، عوارض جسمی خطرناکی پدیدار میشوند. بیمار توانایی هماهنگ کردن عضلات بدن را از دست داده و خطر سقوط و شکستگیهای استخوانی به شدت افزایش مییابد. وابستگی کامل به تخت در مراحل پایانی، بدن را مستعد ابتلا به زخمهای بستر عمیق و عفونتهای ثانویه میکند که مدیریت آنها در منزل بسیار فرساینده است. همچنین کنترل ارادی بر دفع ادرار و مدفوع به طور کامل از بین میرود و نیازمند مراقبتهای ویژه پرستاری میشود.
مرگبارترین عارضه در مراحل نهایی این بیماری، اختلال در عملکرد عضلات حلق و حنجره است که به آن دیسفاژی میگویند. این ناتوانی در بلع باعث میشود که ترشحات دهان، آب یا تکههای غذا به جای مری، وارد نای و ریههای بیمار شوند. این وضعیت به سرعت منجر به بروز عفونتهای حاد ریوی و ذاتالریه ناشی از آسپیراسیون میگردد. از آنجا که سیستم ایمنی بدن بیمار در این مراحل بسیار ضعیف است، این عفونتهای تنفسی معمولا مقاوم به درمان بوده و در اکثر مواقع علت اصلی پایان حیات در این گروه از بیماران به شمار میروند.
سندرم گویای غیر روان در کودکان و در دوران بارداری
بررسی این موضوع نیازمند شفافسازی دقیق علمی است تا هیچگونه نگرانی بیموردی برای خانوادهها ایجاد نشود. بر اساس تعاریف و مستندات دانش عصبشناسی مدرن، این بیماری که ناشی از انباشت تدریجی پروتئینهای سمی و تحلیل بافت مغز است، یک بیماری مختص دوران بزرگسالی و عموما در بازه سنی پنجاه تا هفتاد سالگی است. شکلگیری این فرآیند فرسایشی به چندین دهه زمان نیاز دارد؛ بنابراین، بروز این سندرم پیشرونده در نوزادان، کودکان و نوجوانان از نظر پزشکی کاملا غیرممکن است.
اگر کودکی در سنین رشد دچار تاخیر کلامی، از دست دادن مهارتهای زبانی یا اختلال در گفتار شود، ریشه آن را باید در مسائل کاملا متفاوتی جستجو کرد. اختلالات طیف اوتیسم، ناشنواییهای پنهان، ناهنجاریهای مادرزادی در مسیرهای عصبی، تشنجهای خاموش دوران کودکی و یا آسیبهای ناشی از ضربه به سر میتوانند دلایل این مشکلات باشند، اما هیچکدام از آنها ارتباطی با این بیماری بزرگسالان ندارند و رویکردهای تشخیصی و توانبخشی آنها در حوزه کاردرمانی کودکان قرار دارد.
در خصوص دوران بارداری نیز، زنان در سنین باروری بسیار جوانتر از آن هستند که درگیر علائم این اختلال شوند و بارداری به خودی خود هیچ نقشی در ایجاد یا تحریک این بیماری مغزی ندارد. تنها چالش مرتبط، زمانی است که یک زن باردار وظیفه مراقبت از والدِ مبتلا به این بیماری را بر عهده داشته باشد. فشارهای سنگین روانی، تنشهای ناشی از رفتارهای بیمار و خستگیهای جسمیِ مراقبت، میتواند سلامت مادر باردار و جنین را به خطر انداخته و باعث زایمان زودرس شود. در این شرایط، حمایت سایر اعضای خانواده برای کاهش بار مراقبتی از دوش مادر باردار کاملا ضروری است.
تفاوت بیماری سندرم گویای غیر روان در مردان و زنان
یکی از پرسشهای همیشگی در بررسی بیماریهای سیستم عصبی، نقش جنسیت در میزان ابتلا و نحوه پیشرفت بیماری است. بر اساس مطالعات و آمارهای همهگیرشناسی در سراسر جهان، تفاوت چشمگیر و معناداری در میزان شیوع این عارضه بین مردان و زنان وجود ندارد. این اختلالِ خاموش، بدون توجه به جنسیت فرد، سلولهای عصبی را در مراکز زبانی مغز هدف قرار داده و از بین میبرد. سن شروع علائم نیز در هر دو گروه مشابه است و تفاوت چندانی در پاتولوژی اصلی بیماری دیده نمیشود.
با این وجود، تفاوتهای ظریفی در نحوه مواجهه روانشناختی و پیامدهای اجتماعی بیماری بین زنان و مردان قابل مشاهده است. در بسیاری از فرهنگها، زنان به طور سنتی از مهارتهای کلامی بیشتری برای برقراری ارتباطات عاطفی و مدیریت روابط اجتماعی استفاده میکنند. بنابراین، از دست دادن قدرت تکلم در زنان ممکن است منجر به انزوای اجتماعی سریعتر و بروز افسردگیهای درونی عمیقتری شود. زنان مبتلا معمولا زودتر از جمعهای دوستانه و خانوادگی کنارهگیری میکنند زیرا احساس شرمندگی از ناتوانی در صحبت کردن در آنها پررنگتر است.
از سوی دیگر، مردان مبتلا در مراحل اولیه ممکن است به دلیل از دست دادن مهارتهای ارتباطی در محیط کار و احساس ناتوانی در انجام وظایف شغلی، خشم و کلافگی بیشتری از خود بروز دهند. از آنجا که مردان به طور معمول در بیان احساسات خود ضعف بیشتری دارند، ناتوانی در تکلم این گره را کورتر کرده و گاهی منجر به رفتارهای پرخاشگرانه فیزیکی در آنها میشود. فارغ از این واکنشهای روانی که ریشه در ساختارهای اجتماعی دارد، روند بیولوژیکی زوال بافت مغز در هر دو جنس با بیرحمی و سرعت مشابهی مسیر خود را طی میکند.
طول درمان سندرم گویای غیر روان چقدر است
در فرهنگ لغات پزشکی، هنگامی که از بیماریهای عفونی یا جراحات فیزیکی سخن میگوییم، واژه «طول درمان» به یک بازه زمانی مشخص اشاره دارد که فرد پس از آن سلامتی کامل خود را به دست میآورد. اما در مواجهه با بیماریهای فرسایشی دستگاه عصبی، این مفهوم به کلی تغییر میکند. این بیماری وضعیتی مزمن، پیشرونده و غیرقابل درمان است؛ بدین معنا که فرآیند مراقبت و درمان یک مسیر طولانی و مادامالعمر از لحظه تایید تشخیص تا پایان حیات بیمار خواهد بود و هیچ نقطه توقفی برای آن وجود ندارد.
پیشبینی دقیق سرعت پیشرفت علائم و طول عمر بیمار بسیار دشوار است و از فردی به فرد دیگر تفاوتهای چشمگیری دارد. بر اساس آمار بالینی، بیماران معمولا بین سه تا دوازده سال پس از آغاز نخستین نشانهها به زندگی خود ادامه میدهند. سرعت این زوال به نوع ژنتیک، زیرشاخهی دقیق بیماری و کیفیت مراقبتهای دریافتی بستگی دارد. برخی بیماران برای سالهای متمادی در مرحله مشکلات زبانی باقی میمانند و از نظر فیزیکی توانمند هستند، در حالی که در گروهی دیگر، تخریب مغز با سرعت بالایی به سمت فلج شدن تمام عملکردهای شناختی پیش میرود.
مسیر مراقبتی در این سالها به صورت مرحلهای تغییر میکند. در سالهای نخست، تمرکز درمانگران بر روی حفظ مهارتهای ارتباطی و توانبخشی است. در مراحل میانی، مدیریت تغییرات رفتاری و ایمنسازی محیط زندگی در اولویت قرار میگیرد. در مراحل پایانی بیماری که تمام ارتباطات قطع شده و بیمار کاملا در بستر افتاده است، رویکرد تیم پزشکی به سمت مراقبتهای تسکینی معطوف میشود. در این روزهای پایانی، هدف تنها ایجاد آرامش، مدیریت درد، جلوگیری از عفونتها و حفظ کرامت انسانی بیمار در آخرین لحظات زندگی است.
اسم های دیگر بیماری سندرم گویای غیر روان
در متون علمی، پروندههای بالینی بیمارستانها و مقالات پژوهشی، این عارضه پیچیده ممکن است با اصطلاحات و نامهای متفاوتی مورد اشاره قرار گیرد. آشنایی با این عبارات جایگزین برای خانوادهها بسیار مهم است تا هنگام جستجوی اطلاعات پزشکی معتبر یا بررسی صحبتهای پزشکان متخصص، دچار سردرگمی نشوند و بدانند که تمامی این نامها در واقع به یک مجموعه از مشکلات اشاره دارند که مراکز گفتاری مغز را تخریب میکنند.
رایجترین نام در سطح بینالمللی برای کل این مجموعه، همان آفازی پیشرونده اولیه (Primary Progressive Aphasia) است. اما از آنجا که این اختلال خود به سه زیرشاخه مختلف تقسیم میشود، پزشکان برای دقت بیشتر از نامهای تخصصیتری استفاده میکنند. نوعی که فرد در آن کلمات را با تقلا و مقطع بیان میکند، «آفازی پیشرونده اولیه از نوع غیرروان یا آگراماتیک» نامیده میشود. نوع دوم که در آن معنی کلمات از ذهن پاک میشود، «آفازی از نوع معنایی» (Semantic variant) نام دارد و نوع سوم که فرد در پیدا کردن کلمات و تکرار آنها مشکل دارد، به عنوان «آفازی از نوع لوگوپنیک» (Logopenic variant) شناخته میشود. همچنین در بسیاری از طبقهبندیهای کلیتر پزشکی، این بیماری زیرمجموعه گروه بزرگی از بیماریها به نام انحطاط لوب فرونتوتامپورال (FTLD) قرار میگیرد.
نقش حمایت های روانی در مدیریت بیماری
رویارویی با اختلالی که توانایی صحبت کردن را از یک انسان بالغ و آگاه سلب میکند، نهتنها روحیه بیمار را متلاشی میسازد، بلکه بار روانی ویرانگری بر دوش اعضای خانواده و مراقبان او قرار میدهد. خانواده در حالی که شاهد حضور فیزیکی عزیز خود است، هر روز میبیند که بخش کلامی و ارتباطی هویت او در حال محو شدن است. این پدیده باعث بروز نوعی اندوه پنهان و سوگ طولانیمدت در خانواده میشود، زیرا آنها پیش از مرگ فیزیکی بیمار، در حال تجربه کردن از دست دادنِ صدای او و خاطرات مشترکشان هستند.
در چنین شرایط بحرانی، سلامت روان خانواده باید همپای سلامت جسمی بیمار مورد توجه قرار گیرد. شرکت در جلسات مشاوره روانشناسی و رواندرمانی فردی به مراقبان کمک میکند تا با احساسات متناقض خشم، احساس گناه و افسردگی خود کنار بیایند. حضور در گروههای حمایتی متشکل از خانوادههایی که با همین بیماری دستوپنجه نرم میکنند، فضایی امن برای به اشتراک گذاشتن تجربیات و یافتن راهکارهای عملی فراهم میآورد. مراقب اصلی بیمار باید بداند که استراحت کردن، دور شدن از فضای خانه برای چند ساعت در روز و پرداختن به علایق شخصی، نشانه خودخواهی نیست، بلکه لازمهی تجدید قوا برای ادامه دادنِ این مسیرِ طاقتفرسا و طولانی با نیروی کافی است.
ارتباط بیماری با سایر انواع زوال عقل
یکی از پیچیدهترین جنبههای این عارضه، مرزهای مشترک و همپوشانیهای آن با سایر انواع زوال عقل، بهویژه بیماری آلزایمر و زوال عقل پیشانی-گیجگاهی (FTD) است. در واقع، این بیماری به عنوان یک سندرم بالینی تعریف میشود که میتواند در اثر آسیبشناسیهای مختلفی در بافت مغز ایجاد شود. برای مثال، کالبدشکافی مغز بسیاری از بیمارانی که در زمان حیات خود از آفازی نوع لوگوپنیک رنج میبردهاند، نشان داده است که پلاکهای آمیلوئیدِ مربوط به بیماری آلزایمر عامل اصلی این تخریب بودهاند، با این تفاوت که رسوب پروتئینها به جای مراکز حافظه، در مراکز زبانی متمرکز شده بودند.
از سوی دیگر، انواع غیرروان و معنایی این بیماری، معمولا از نظر بیولوژیکی ارتباط تنگاتنگی با زوال عقل پیشانی-گیجگاهی دارند و در بافت مغز آنها رسوبات پروتئینهای تاو و تیدیپی-۴۳ دیده میشود. درک این ارتباطات برای محققان اهمیت حیاتی دارد، زیرا نشان میدهد که مغز تا چه اندازه پیچیده است و چگونه یک نوع پروتئین سمی بسته به اینکه در کدام مختصات از نقشه مغز رسوب کند، میتواند نشانههای کاملا متفاوتی در رفتار، حافظه یا گفتارِ انسان ایجاد نماید. این درهمتنیدگی پاتولوژیک، نیاز به آزمایشهای نشانگرهای زیستی در مایع نخاعی و اسکنهای دقیقتر را برای تفکیک این بیماریها و یافتن درمانهای هدفمند در آینده، بیش از پیش پررنگ میسازد.
جمع بندی
در این مقاله جامع پزشکی، تلاش کردیم تمامی ابعاد پنهان و چالشبرانگیزِ عارضهای را که تحت عنوان سندرم گویای غیر روان شناخته میشود، به دقت کالبدشکافی کنیم. متوجه شدیم که این اختلالِ فرسایشی، شبکههای ارتباطی مغز را به دلیل تجمع غیرطبیعی پروتئینها هدف قرار داده و به تدریج توانایی فرد در پردازش زبان و تولید گفتار را مختل میسازد. بررسیِ نحوه تشخیص به ما نشان داد که ارزیابیهای دقیق گفتاری در کنار تصویربرداریهای پیشرفته برای افتراق این عارضه از سایر آسیبهای مغزی چقدر حیاتی است. همچنین با بررسی نشانه های بیماری دریافتیم که چگونه مکثهای ساده در یافتن کلمات، در طول زمان به سکوتی مطلق و از بین رفتن مهارتهای حرکتی و شناختی منتهی میگردد.
اگرچه هنوز درمانِ قاطعی برای متوقف کردن این روند کشف نشده، اما روش های درمان با تکیه بر گفتاردرمانی مستمر و استفاده از تکنولوژیهای ارتباطی جایگزین، کیفیت زندگی بیماران را تا حد امکان حفظ میکنند. توجه به درمانهای خانگی از طریق سادهسازیِ محیطِ گفتاری و رعایت یک رژیم غذایی مناسب برای حفظ سلامت مغز، از مهمترین ابزارهای مراقبتیِ در دسترسِ خانوادهها هستند. آگاهی از عوارض و خطراتِ ناشی از بیماری، از انزوای اجتماعی تا مشکلات جدی بلع، به ما یادآوری میکند که رویارویی با این وضعیت نیازمند حمایتهای همهجانبهی پزشکی و روانی است تا بیمار و خانوادهاش بتوانند با آگاهی و صبوری، این مسیر دشوار را با حفظِ شأن و کرامت انسانی پشت سر بگذارند.

