بیماری سندرم هیپوونتیلاسیون چاقی (Obesity Hypoventilation Syndrome – OHS)
- راهنمای جامع سندرم هیپوونتیلاسیون چاقی (OHS)؛ وقتی وزن نفس را میگیرد
- پیشگیری از سندرم هیپوونتیلاسیون چاقی
- روشهای درمان سندرم هیپوونتیلاسیون چاقی
- نحوه تشخیص سندرم هیپوونتیلاسیون چاقی
- نشانههای بیماری سندرم هیپوونتیلاسیون چاقی
- اسمهای دیگر بیماری سندرم هیپوونتیلاسیون چاقی
- تفاوت بیماری سندرم هیپوونتیلاسیون چاقی در مردان و زنان
- علت ابتلا به سندرم هیپوونتیلاسیون چاقی
- درمان دارویی سندرم هیپوونتیلاسیون چاقی
- درمان خانگی سندرم هیپوونتیلاسیون چاقی
- رژیم غذایی مناسب برای سندرم هیپوونتیلاسیون چاقی
- عوارض و خطرات سندرم هیپوونتیلاسیون چاقی
- سندرم هیپوونتیلاسیون چاقی در کودکان و دوران بارداری
- تفاوت سندرم هیپوونتیلاسیون چاقی با آپنه انسدادی خواب
- طول درمان سندرم هیپوونتیلاسیون چاقی چقدر است؟
راهنمای جامع سندرم هیپوونتیلاسیون چاقی (OHS)؛ وقتی وزن نفس را میگیرد
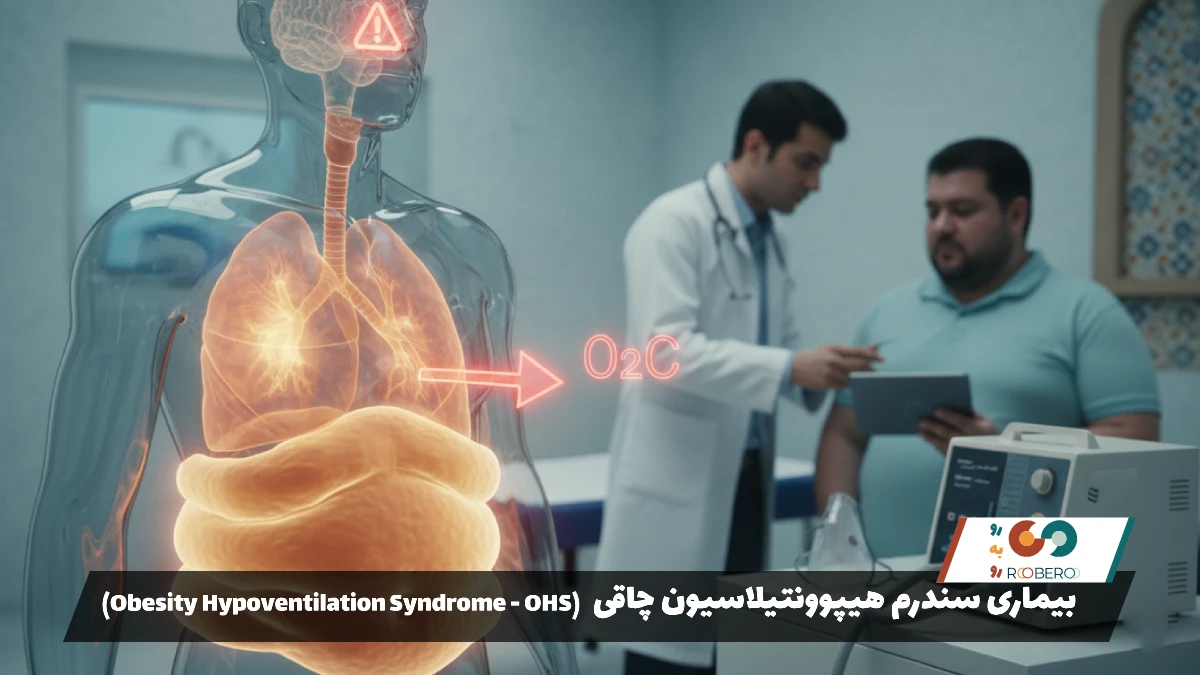
سندرم هیپوونتیلاسیون چاقی (Obesity Hypoventilation Syndrome) وضعیتی است که در آن افراد بسیار چاق قادر نیستند به اندازه کافی سریع یا عمیق نفس بکشند. این نقص در تنفس باعث میشود سطح اکسیژن در خون کاهش یابد و سطح دیاکسید کربن (گاز دفعی بدن) به طرز خطرناکی بالا برود. این بیماری که ارتباط تنگاتنگی با چاقی مفرط دارد، میتواند بر تمام ارگانهای حیاتی تأثیر بگذارد. در این مقاله تخصصی، تمام زوایای این بیماری را بررسی میکنیم.
پیشگیری از سندرم هیپوونتیلاسیون چاقی
پیشگیری از سندرم هیپوونتیلاسیون چاقی (OHS) اساساً بر مدیریت وزن و جلوگیری از رسیدن به شاخص توده بدنی (BMI) بالا متمرکز است. از آنجا که این بیماری تقریباً منحصراً در افرادی با BMI بالای ۳۰ (و اغلب بالای ۴۰) رخ میدهد، حفظ وزن در محدوده سالم مهمترین استراتژی دفاعی است. چاقی مرکزی یا شکمی خطرناکترین نوع چاقی برای سیستم تنفسی است، زیرا چربیهای انباشته شده در شکم مستقیماً به پرده دیافراگم فشار میآورند و مانع از باز شدن کامل ریهها میشوند. بنابراین، تمرکز بر رژیم غذایی سالم و فعالیت بدنی منظم از سنین جوانی، بهترین راه برای جلوگیری از ایجاد بار مکانیکی بر روی سیستم تنفسی است.
علاوه بر کنترل وزن، درمان زودهنگام اختلالات خواب دیگر نیز میتواند نقش پیشگیرانه داشته باشد. بسیاری از افراد قبل از ابتلا به OHS کامل، سالها از آپنه انسدادی خواب (OSA) رنج میبرند. آپنه خواب درمان نشده باعث میشود که سیستم تنفسی در طول شب تحت استرس مداوم باشد و حساسیت مرکز تنفس در مغز به سطح دیاکسید کربن کاهش یابد. استفاده منظم از دستگاههای کمک تنفسی (مانند CPAP) در مراحل اولیه آپنه خواب، میتواند از پیشرفت بیماری به سمت هیپوونتیلاسیون (کمنفسی) در طول روز جلوگیری کند.
پایش مداوم سلامت ریه و هورمونها نیز در پیشگیری موثر است. کمکاری تیروئید میتواند باعث افزایش وزن و کاهش متابولیسم شود و زمینه را برای چاقی مفرط فراهم کند. درمان به موقع مشکلات تیروئیدی و متابولیک میتواند از افزایش وزن غیرقابل کنترل جلوگیری کند. همچنین، اجتناب از مصرف الکل و داروهای آرامبخش که سیستم تنفسی را سرکوب میکنند، برای افراد دارای اضافه وزن حیاتی است، زیرا این مواد میتوانند آخرین مقاومتهای بدن برای حفظ تنفس نرمال را در هم بشکنند.
آموزش و آگاهی بخشی در مورد خطرات چاقی مفرط نیز بخشی از پیشگیری است. بسیاری از افراد نمیدانند که چاقی فقط یک مشکل ظاهری یا مربوط به زانو درد نیست، بلکه میتواند مستقیماً مکانیسم تنفس را فلج کند. درک این موضوع که چربی اضافه میتواند قفسه سینه را سنگین کرده و مغز را نسبت به تنفس بیحس کند، میتواند انگیزه لازم برای تغییر سبک زندگی را در افراد ایجاد کند. پیشگیری از OHS به معنای پیشگیری از نارسایی قلبی و تنفسی در آینده است.
روشهای درمان سندرم هیپوونتیلاسیون چاقی
درمان سندرم هیپوونتیلاسیون چاقی بر دو هدف اصلی استوار است: بازگرداندن سطح طبیعی اکسیژن و دیاکسید کربن در خون و کاهش وزن برای حذف علت اصلی بیماری. استاندارد طلایی و اولین خط درمان فوری، استفاده از دستگاه فشار هوای مثبت است. برخلاف آپنه خواب معمولی که اغلب با CPAP (فشار ثابت) درمان میشود، بیماران مبتلا به OHS معمولاً به دستگاه BiPAP (فشار هوای دوسطحی) نیاز دارند. دستگاه BiPAP دو سطح فشار ایجاد میکند: یک فشار بالا هنگام دم برای کمک به ورود هوا به ریهها و یک فشار پایینتر هنگام بازدم. این تفاوت فشار به بیمار کمک میکند تا دیاکسید کربن محبوس شده در ریهها را بیرون دهد و تهویه موثرتری داشته باشد.

در موارد شدیدتر یا زمانی که بیمار در بیمارستان بستری میشود، ممکن است نیاز به تهویه مکانیکی غیرتهاجمی (NIV) باشد. استفاده منظم از این دستگاهها در طول خواب شبانه، نه تنها کیفیت خواب را بهبود میبخشد، بلکه باعث میشود سطح دیاکسید کربن در طول روز نیز کاهش یابد و هوشیاری بیمار بازگردد. اگر سطح اکسیژن خون بیمار با وجود استفاده از دستگاه همچنان پایین باشد، ممکن است اکسیژن مکمل نیز به دستگاه متصل شود تا هیپوکسی برطرف گردد.
درمان ریشهای و قطعی OHS، کاهش وزن قابل توجه است. روشهای مرسوم کاهش وزن مانند رژیم و ورزش، اگرچه مفید هستند، اما در بیماران مبتلا به چاقی مفرط (Morbid Obesity) ممکن است به تنهایی کافی نباشند یا سرعت اثرگذاری آنها کم باشد. به همین دلیل، جراحیهای چاقی یا جراحی باریاتریک (مانند اسلیو معده یا بایپس معده) به عنوان یکی از موثرترین روشهای درمانی برای این بیماری شناخته میشوند. مطالعات نشان دادهاند که جراحی چاقی میتواند در بسیاری از موارد بیماری را کاملاً درمان کند و نیاز به دستگاههای تنفسی را از بین ببرد، زیرا با کاهش حجم چربی شکم و قفسه سینه، مکانیسم تنفس آزاد میشود.
یک روش درمانی دیگر که کمتر رایج است اما در موارد خاص استفاده میشود، تراکئوستومی (ایجاد سوراخ در نای) است. این روش تنها در شدیدترین موارد که بیمار نمیتواند از ماسک صورت استفاده کند یا دچار نارسایی حاد تنفسی است و جانش در خطر است، انجام میشود. تراکئوستومی مقاومت راه هوایی را کاهش میدهد و اتصال مستقیم به دستگاه تنفس را ممکن میسازد. به طور کلی، ترکیب درمان با دستگاه BiPAP برای مدیریت علائم و جراحی چاقی برای درمان علت، موفقترین استراتژی درمانی است.
نحوه تشخیص سندرم هیپوونتیلاسیون چاقی
تشخیص OHS نیازمند یک رویکرد چندمرحلهای است، زیرا علائم آن با سایر بیماریهای ریوی و خواب همپوشانی دارد. تشخیص معمولاً بر پایه سه معیار اصلی استوار است: اول، وجود چاقی با شاخص توده بدنی (BMI) بالای ۳۰. دوم، وجود هیپوونتیلاسیون آلوئولی در بیداری که با سطح بالای دیاکسید کربن در خون مشخص میشود. و سوم، رد کردن سایر دلایل تنفسی مانند بیماریهای مزمن ریوی (COPD)، بیماریهای عصبی-عضلانی یا مشکلات قفسه سینه.
مهمترین و تعیینکنندهترین تست برای تشخیص این بیماری، آزمایش گازهای خون شریانی (ABG) است. در این آزمایش، نمونه خون از شریان مچ دست گرفته میشود تا دقیقاً میزان اکسیژن و دیاکسید کربن اندازهگیری شود. اگر فشار دیاکسید کربن (PaCO2) در حالت بیداری و در سطح دریا بیش از ۴۵ میلیمتر جیوه باشد و بیماری ریوی دیگری وجود نداشته باشد، تشخیص OHS بسیار محتمل است. آزمایشهای خون وریدی (معمولی) برای اندازهگیری بیکربنات نیز میتواند سرنخهای اولیه را به پزشک بدهد؛ بالا بودن بیکربنات نشاندهنده تلاش کلیهها برای جبران اسیدی بودن خون ناشی از دیاکسید کربن اضافی است.
تست عملکرد ریه (اسپیرومتری) نیز برای رد کردن سایر بیماریها انجام میشود. در بیماران OHS، این تست معمولاً الگوی محدودکننده (Restrictive) را نشان میدهد، به این معنی که حجم کلی ریهها به دلیل فشار چربیها کم شده است، اما مجاری تنفسی مانند بیماران آسم یا سیگاریها بسته نیستند. عکسبرداری از قفسه سینه یا سیتیاسکن نیز برای بررسی ساختار ریه و قلب و اطمینان از نبود عفونت یا توده انجام میشود.
در نهایت، انجام تست خواب یا پلیسومنوگرافی برای بررسی وضعیت تنفس در شب ضروری است. تقریباً ۹۰ درصد از بیماران مبتلا به OHS، همزمان دچار آپنه انسدادی خواب (OSA) شدید نیز هستند. تست خواب نشان میدهد که سطح اکسیژن خون در طول شب چقدر افت میکند و آیا توقفهای تنفسی وجود دارد یا خیر. تشخیص دقیق بسیار حیاتی است، زیرا اگر OHS تشخیص داده نشود و بیمار فقط برای آپنه خواب تحت درمان با CPAP معمولی قرار گیرد، ممکن است دیاکسید کربن او به درستی تخلیه نشود و درمان شکست بخورد.
نشانههای بیماری سندرم هیپوونتیلاسیون چاقی
نشانههای سندرم هیپوونتیلاسیون چاقی ترکیبی از علائم چاقی مفرط، اختلالات خواب و کمبود مزمن اکسیژن است. یکی از بارزترین علائم، خوابآلودگی شدید و غیرقابل کنترل در طول روز است. این خوابآلودگی فراتر از خستگی معمولی است؛ بیمار ممکن است در وسط مکالمه، هنگام غذا خوردن یا رانندگی به خواب برود. دلیل این امر، کیفیت پایین خواب شبانه و اثر تخدیرکنندگی دیاکسید کربن بالا بر مغز است (CO2 Narcosis).

تنگی نفس، حتی با فعالیتهای بسیار کم یا در حالت استراحت، علامت شایع دیگری است. بیماران اغلب احساس میکنند که نمیتوانند نفس عمیق بکشند و برای تأمین هوای کافی باید تلاش زیادی کنند. این تنگی نفس به ویژه در حالت درازکش (طاقباز) بدتر میشود، زیرا وزن شکم روی ریهها میافتد. به همین دلیل بسیاری از بیماران ترجیح میدهند نشسته یا با چند بالش زیر سر بخوابند.
سردردهای صبحگاهی نیز بسیار رایج هستند. این سردردها ناشی از گشاد شدن عروق مغزی در اثر بالا رفتن دیاکسید کربن در طول شب است. با بیدار شدن و تنفس هوای تازه، سردرد معمولاً طی چند ساعت بهبود مییابد. تغییر رنگ پوست به سمت کبودی یا قرمزی (سیانوز) نیز ممکن است دیده شود که نشاندهنده کمبود اکسیژن در خون است. همچنین تورم در پاها و قوزک پا (ادم) نشانه نارسایی سمت راست قلب است که در اثر فشار خون ریوی ایجاد میشود.
علائم روانی و شناختی نیز بخش مهمی از بیماری هستند. افسردگی، تحریکپذیری، کاهش تمرکز و حافظه و گیجی ذهنی در این بیماران دیده میشود. در موارد شدید، اگر سطح دیاکسید کربن خیلی بالا برود، فرد ممکن است دچار لتارژی (بیحالی شدید) و کاهش سطح هوشیاری شود که یک اورژانس پزشکی است. صدای بلند خروپف و وقفه تنفسی در خواب (که توسط همسر بیمار گزارش میشود) نیز تقریباً همیشه وجود دارد که نشاندهنده همپوشانی این بیماری با آپنه خواب است.
اسمهای دیگر بیماری سندرم هیپوونتیلاسیون چاقی
این بیماری در متون پزشکی و تاریخی با نامهای مختلفی شناخته شده است. معروفترین و قدیمیترین نام آن سندرم پیکویکن (Pickwickian Syndrome) است. این نامگذاری جالب، ریشه در ادبیات دارد و نه پزشکی. در قرن نوزدهم، چارلز دیکنز در رمان “یادداشتهای پیکویک”، شخصیتی به نام “جو” را توصیف کرد که پسری بسیار چاق بود، صورتش همیشه قرمز بود و مدام در حال ایستاده به خواب میرفت. پزشکان بعدها متوجه شدند که توصیفات دقیق دیکنز، منطبق بر علائم بالینی این بیماری است و به افتخار او، این نام را برگزیدند.
در زبان علمی دقیق امروزی، نام استاندارد Obstructive Hypoventilation Syndrome یا OHS است. گاهی اوقات به آن “هیپوونتیلاسیون ناشی از چاقی” نیز میگویند. همچنین ممکن است در برخی گزارشها از اصطلاح “سندرم کاردیورسپیراتوری چاقی” (Obesity Cardiorespiratory Syndrome) استفاده شود که تأکید بر اثرات همزمان بیماری بر قلب و ریه دارد.
یک دستهبندی مرتبط دیگر، “همپوشانی OHS و OSA” است. از آنجا که اکثر بیماران OHS دارای آپنه انسدادی خواب نیز هستند، گاهی پزشکان از اصطلاح “Overlop Syndrome” (سندرم همپوشانی) استفاده میکنند، هرچند این اصطلاح بیشتر برای ترکیب آپنه خواب و بیماری COPD استفاده میشود، اما در مفهوم کلی برای OHS نیز صدق میکند. دانستن نام پیکویکن هنوز هم مفید است، زیرا برخی پزشکان قدیمیتر یا مقالات تاریخی هنوز از این واژه استفاده میکنند. اما OHS دقیقترین ترمینولوژی است که ماهیت فیزیولوژیک بیماری (کمنفسی + چاقی) را بیان میکند.
تفاوت بیماری سندرم هیپوونتیلاسیون چاقی در مردان و زنان
سندرم هیپوونتیلاسیون چاقی نیز مانند بسیاری از بیماریها تحت تأثیر جنسیت قرار دارد، اگرچه چاقی عامل اصلی در هر دو جنس است. مطالعات نشان دادهاند که مردان بیشتر از زنان به این سندرم مبتلا میشوند و شدت بیماری در آنها معمولاً بیشتر است. یکی از دلایل اصلی این تفاوت، الگوی توزیع چربی در بدن است. مردان تمایل به “چاقی سیبیشکل” یا چاقی مرکزی (احشایی) دارند. در این الگو، چربی در ناحیه شکم و دور ارگانهای داخلی جمع میشود. این توده چربی مستقیماً دیافراگم را به بالا فشار میدهد و حجم قفسه سینه را محدود میکند.
در مقابل، زنان (بهویژه قبل از یائسگی) تمایل به “چاقی گلابیشکل” دارند که در آن چربی بیشتر در ناحیه لگن و رانها جمع میشود. این نوع چاقی فشار مکانیکی کمتری بر سیستم تنفسی وارد میکند. با این حال، زنان پس از یائسگی که الگوی چاقیشان شبیه مردان میشود و هورمونهای زنانه کاهش مییابد، با ریسک فزایندهای مواجه میشوند.
هورمونها نقش محافظتی مهمی دارند. پروژسترون، یکی از هورمونهای اصلی زنانه، به عنوان محرک تنفسی عمل میکند و حساسیت مغز به دیاکسید کربن را بالا نگه میدارد. این یعنی زنان به طور طبیعی درایو تنفسی قویتری دارند و بدنشان سریعتر به افزایش دیاکسید کربن واکنش نشان میدهد. در مردان، سطح پایینتر این هورمون و اثرات تستوسترون ممکن است این محافظت را ایجاد نکند.
از نظر علائم، زنان مبتلا به OHS ممکن است علائم متفاوتی را گزارش کنند. در حالی که مردان بیشتر با شکایت خروپف و خوابآلودگی مراجعه میکنند، زنان ممکن است بیشتر از تنگی نفس، خستگی مزمن، افسردگی و تورم پاها شکایت داشته باشند. این تفاوت در ارائه علائم گاهی باعث میشود تشخیص در زنان با تاخیر انجام شود یا با بیماریهای دیگر مانند نارسایی قلبی یا افسردگی اشتباه گرفته شود. شناخت این تفاوتها برای تشخیص دقیق و به موقع در هر دو جنس ضروری است.
علت ابتلا به سندرم هیپوونتیلاسیون چاقی
علت دقیق OHS پیچیده است و نتیجه تعامل چندین عامل مکانیکی و هورمونی است. عامل اول و واضحترین علت، بار مکانیکی چاقی است. چربی اضافی دور قفسه سینه و شکم مانند یک جلیقه سنگین و تنگ عمل میکند. عضلات تنفسی برای باز کردن ریهها باید کار بسیار بیشتری انجام دهند تا بر این سنگینی غلبه کنند. به مرور زمان، عضلات خسته میشوند و فرد شروع به تنفسهای سطحی و کمعمق میکند که برای تخلیه کامل دیاکسید کربن کافی نیست.
عامل دوم، اختلال در کنترل مرکزی تنفس است. در حالت طبیعی، وقتی دیاکسید کربن خون بالا میرود، مغز بلافاصله دستور تنفس سریعتر میدهد. در بیماران OHS، مغز نسبت به این افزایش حساسیت خود را از دست میدهد. تئوری اصلی در این زمینه مربوط به هورمونی به نام لپتین است. لپتین از سلولهای چربی ترشح میشود و یکی از وظایفش تحریک تنفس است. افراد چاق سطح بسیار بالایی از لپتین دارند، اما بدنشان نسبت به آن مقاوم میشود (مقاومت به لپتین). بنابراین، با وجود لپتین زیاد، مغز پیام “نفس بکش” را دریافت نمیکند.
عامل سوم، وقفه تنفسی در خواب (آپنه) است. تکرار مکرر قطع تنفس در شب و بالا رفتن اسیدیته خون، باعث میشود کلیهها بیکربنات را در خون نگه دارند تا اسید را خنثی کنند. این افزایش بیکربنات به مرور زمان باعث میشود حساسیت مرکز تنفس مغز به CO2 کمتر شود و الگوی کمنفسی از شب به روز نیز کشیده شود.
ژنتیک نیز نقش دارد. همه افراد چاق دچار OHS نمیشوند؛ حتی در بین افرادی با وزن بسیار بالا، تنها گروهی به این سندرم مبتلا میشوند. این نشان میدهد که احتمالا یک زمینه ژنتیکی در سیستم عصبی یا ساختار عضلات تنفسی وجود دارد که برخی افراد را مستعدتر میکند. ضعف عضلات دیافراگم و کاهش خاصیت ارتجاعی ریهها نیز از دیگر عوامل دخیل در پاتولوژی این بیماری هستند.
درمان دارویی سندرم هیپوونتیلاسیون چاقی
درمان دارویی در سندرم هیپوونتیلاسیون چاقی نقش ثانویه و حمایتی دارد و هرگز جایگزین دستگاههای تنفسی (PAP) یا کاهش وزن نمیشود. با این حال، در شرایط خاص یا زمانی که بیمار نمیتواند درمانهای اصلی را تحمل کند، پزشک ممکن است داروهایی را تجویز کند. یکی از شناختهشدهترین داروها مدروکسی پروژسترون (Medroxyprogesterone) است. این دارو نوعی هورمون است که میتواند مرکز تنفس در مغز را تحریک کرده و تعداد و عمق تنفس را افزایش دهد. هرچند اثر آن نسبی است و عوارض جانبی خاص خود (مانند خطر لخته خون) را دارد.
داروی دیگر استازولامید (Acetazolamide) است. این دارو یک ادرارآور است که با تغییر تعادل اسید-باز خون (ایجاد اسیدوز متابولیک خفیف)، مغز را فریب میدهد تا فکر کند بدن اسیدی است و باید با تنفس بیشتر، اسید (دیاکسید کربن) را دفع کند. استازولامید میتواند به بهبود سطح اکسیژن و کاهش دیاکسید کربن کمک کند، اما باز هم درمان قطعی نیست و بیشتر به عنوان درمان کمکی استفاده میشود.
در صورتی که بیمار دچار عوارض قلبی ناشی از OHS (مانند نارسایی قلب راست یا کورپولمونال) شده باشد، داروهای مدر (Diuretics) برای کاهش ورم پاها و کاهش بار مایعات بدن تجویز میشود. همچنین اگر بیمار بیماری زمینهای دیگری مانند آسم یا COPD داشته باشد، استفاده از اسپریهای برونکودیلاتور (گشادکننده برونش) برای باز نگه داشتن راههای هوایی ضروری است.
بسیار مهم است که بیماران OHS از مصرف برخی داروها پرهیز کنند. داروهای خوابآور، بنزودیازپینها، مخدرها و الکل دشمنان اصلی این بیماران هستند. این مواد باعث شل شدن بیشتر عضلات تنفسی و کاهش هوشیاری مرکز تنفس میشوند و میتوانند وضعیت بیمار را از یک حالت مزمن به یک نارسایی حاد و کشنده تبدیل کنند. هرگونه داروی مصرفی باید حتماً تحت نظر متخصص ریه بررسی شود.
درمان خانگی سندرم هیپوونتیلاسیون چاقی
درمانهای خانگی برای OHS در واقع همان تغییرات بنیادین در سبک زندگی هستند که برای بقا ضروریاند. مهمترین اقدام خانگی، پیگیری جدی برنامه کاهش وزن است. حتی کاهش ۱۰ درصد از وزن بدن میتواند بهبود چشمگیری در تنفس ایجاد کند. استفاده از بشقابهای کوچکتر، حذف نوشیدنیهای شیرین، افزایش مصرف سبزیجات و پیادهروی روزانه (حتی کوتاه مدت) از گامهای عملی در خانه است.
بهبود وضعیت خواب یکی دیگر از راهکارهای خانگی است. خوابیدن به صورت طاقباز (به پشت) بدترین وضعیت برای این بیماران است، زیرا تمام وزن احشای شکم روی پرده دیافراگم میافتد. تمرین برای خوابیدن به پهلو یا بالا آوردن سر تخت با استفاده از بالشهای گوهای (Wedge Pillow) میتواند فشار را از روی ریهها برداشته و تنفس را تسهیل کند.
رعایت بهداشت دستگاه کمک تنفسی (BiPAP/CPAP) در خانه بسیار مهم است. تمیز کردن منظم ماسک و لولهها، تعویض فیلترها و اطمینان از تنظیم بودن فشار دستگاه، بخشی از مراقبتهای خانگی است. خشکی یا گرفتگی بینی میتواند استفاده از دستگاه را غیرممکن کند، بنابراین استفاده از رطوبتساز دستگاه و اسپریهای سالین بینی توصیه میشود.
تمرینات تنفسی نیز میتوانند مفید باشند. تمریناتی که بر تقویت عضلات دیافراگم تمرکز دارند (مانند تنفس شکمی آگاهانه در حالت بیداری)، میتوانند به تقویت عضلات تنفسی ضعیف شده کمک کنند. همچنین، اجتناب از محیطهای آلوده و دودی در خانه برای جلوگیری از تحریک بیشتر ریهها ضروری است. حمایت روانی خانواده در مسیر کاهش وزن و تحمل دستگاه تنفسی، بخش مهمی از “درمان خانگی” محسوب میشود که نباید نادیده گرفته شود.
رژیم غذایی مناسب برای سندرم هیپوونتیلاسیون چاقی
رژیم غذایی برای بیماران OHS باید دو هدف را دنبال کند: کاهش وزن و کاهش فشار بر سیستم قلبی-عروقی. رژیم غذایی کمکالری (Hypocaloric diet) اساس درمان است. بیماران باید تحت نظر متخصص تغذیه، کالری دریافتی خود را به شدت کنترل کنند. تمرکز بر غذاهای با حجم بالا و کالری کم (مانند سبزیجات فیبردار، سالادها و سوپهای رقیق) کمک میکند تا فرد بدون دریافت انرژی مازاد، احساس سیری کند.
محدودیت سدیم (نمک) در رژیم غذایی این بیماران حیاتی است. بسیاری از مبتلایان به OHS دچار فشار خون ریوی و ورم (ادم) هستند. نمک باعث احتباس آب در بدن میشود که هم ورم را بدتر میکند و هم بار مایعات اضافی را به ریهها و قلب تحمیل میکند. حذف غذاهای کنسروی، فستفود، سوسیس و کالباس و تنقلات شور قدم اول است.
مصرف کربوهیدراتهای ساده (قند و شکر، نان سفید، برنج سفید) باید به حداقل برسد. متابولیسم کربوهیدراتها نسبت به چربیها و پروتئینها، دیاکسید کربن بیشتری در بدن تولید میکند (ضریب تنفسی بالاتر). برای بیماری که مشکل دفع دیاکسید کربن دارد، تولید کمتر این گاز مفیدتر است. بنابراین رژیمهای کمکربوهیدرات و پرپروتئین ممکن است مزیت فیزیولوژیک داشته باشند.
نوشیدن آب کافی ضروری است، اما باید مراقب نوشیدنیهای کافئیندار و الکلی بود. الکل به شدت ممنوع است. مصرف وعدههای غذایی کوچک و متعدد به جای سه وعده سنگین نیز توصیه میشود. معده پر و سنگین به دیافراگم فشار میآورد و تنفس را بلافاصله پس از غذا خوردن دشوار میکند. شام باید سبک باشد و حداقل ۳ ساعت قبل از خواب میل شود تا از فشار بر سیستم تنفسی در شب کاسته شود.
عوارض و خطرات سندرم هیپوونتیلاسیون چاقی
سندرم هیپوونتیلاسیون چاقی اگر درمان نشود، یکی از خطرناکترین عوارض چاقی است که میتواند منجر به مرگ زودرس شود. جدیترین عارضه آن، هیپرتانسیون ریوی (فشار خون بالا در عروق ریه) است. وقتی سطح اکسیژن در ریهها پایین است، عروق ریوی تنگ میشوند تا جریان خون را محدود کنند. این تنگی باعث میشود قلب (بطن راست) برای پمپاژ خون به ریه فشار زیادی را تحمل کند. به مرور زمان، سمت راست قلب بزرگ و ضعیف میشود که به آن کورپولمونال (Cor Pulmonale) یا نارسایی قلب راست میگویند. این وضعیت میتواند منجر به مرگ ناگهانی شود.
پلیسیتمی (غلظت خون بالا) عارضه دیگر است. بدن برای جبران کمبود اکسیژن، گلبولهای قرمز بیشتری میسازد. خون غلیظ حرکت کندتری دارد و خطر ایجاد لخته خون (ترومبوز) و سکته مغزی را افزایش میدهد. همچنین، اسیدی بودن مزمن خون (اسیدوز تنفسی) عملکرد تمام آنزیمها و سلولهای بدن را مختل میکند.
از نظر متابولیک، OHS با دیابت نوع ۲ شدید، فشار خون سیستمیک بالا و سندرم متابولیک ارتباط قوی دارد. بیماران اغلب دچار اختلالات جنسی، ناباروری و افسردگی شدید هستند. خوابآلودگی روزانه خطر حوادث رانندگی و شغلی را به شدت بالا میبرد. علاوه بر این، این بیماران در صورت نیاز به هرگونه عمل جراحی (حتی غیر مرتبط)، ریسک بیهوشی بسیار بالایی دارند و ممکن است بعد از عمل به سختی از دستگاه تنفس جدا شوند یا دچار عفونتهای ریوی شوند.
سندرم هیپوونتیلاسیون چاقی در کودکان و دوران بارداری
اگرچه OHS بیماری بزرگسالان محسوب میشود، اما با افزایش نرخ چاقی کودکان، متاسفانه در سنین پایین نیز دیده میشود. در کودکان، این سندرم اغلب با سندرمهای ژنتیکی خاصی مانند سندرم پرادر-ویلی (Prader-Willi Syndrome) همراه است. این کودکان اشتهای سیریناپذیری دارند و به سرعت دچار چاقی مفرط میشوند. علائم در کودکان شامل خروپف، تنفس دهانی، خوابآلودگی در مدرسه، افت تحصیلی و توقف رشد است. درمان در کودکان بسیار چالشبرانگیز است و نیاز به همکاری نزدیک خانواده، متخصص اطفال و متخصص تغذیه دارد. جراحی لوزه و آدنوئید گاهی به عنوان اولین قدم برای باز کردن راه هوایی انجام میشود، اما کنترل وزن و استفاده از BiPAP اغلب ضروری است.
در دوران بارداری، OHS یک وضعیت پرخطر (High Risk) محسوب میشود. بارداری به خودی خود باعث افزایش نیاز به اکسیژن و فشار فیزیکی رحم بر دیافراگم میشود. در زنانی که قبلاً مبتلا به OHS هستند، بارداری میتواند منجر به نارسایی حاد تنفسی شود. خطر پرهاکلامپسی (مسمومیت بارداری)، دیابت بارداری، زایمان زودرس و سزارین اورژانسی در این مادران بسیار بالاست.
جنین نیز در معرض خطر است. کمبود اکسیژن مادر مستقیماً به جنین منتقل میشود و میتواند باعث محدودیت رشد داخل رحمی (IUGR) یا زجر جنینی شود. مدیریت این مادران نیازمند تیم تخصصی شامل متخصص پریناتولوژی، متخصص ریه و بیهوشی است. استفاده از دستگاههای کمک تنفسی در طول بارداری کاملاً ایمن و ضروری است تا سطح اکسیژن مادر و جنین حفظ شود. پس از زایمان نیز مراقبت دقیق لازم است زیرا خطر مشکلات تنفسی ناشی از داروهای بیهوشی و مسکنها وجود دارد.
تفاوت سندرم هیپوونتیلاسیون چاقی با آپنه انسدادی خواب
بسیاری از افراد این دو بیماری را با هم اشتباه میگیرند، اما تفاوت ظریف و مهمی بین آنها وجود دارد. در آپنه انسدادی خواب (OSA)، بیمار فقط در هنگام خواب دچار مشکل میشود؛ یعنی راه هوایی بسته میشود، اکسیژن افت میکند و دیاکسید کربن بالا میرود، اما به محض بیدار شدن، فرد شروع به تنفس عادی میکند و سطح گازهای خون در طول روز به حالت نرمال برمیگردد.
اما در سندرم هیپوونتیلاسیون چاقی (OHS)، اختلال تنفسی دائمی است. بیمار حتی در زمان بیداری و هوشیاری کامل نیز نمیتواند به اندازه کافی نفس بکشد تا دیاکسید کربن را دفع کند. بنابراین، علامت مشخصه OHS این است که سطح دیاکسید کربن خون در روز روشن و در بیداری بالا است (هایپرکاپنیک است). در حالی که بیمار OSA در روز سطح گازهای نرمال دارد. البته اکثر بیماران OHS، آپنه خواب را هم دارند، اما برعکس آن صادق نیست. OHS مرحله پیشرفتهتر و خطرناکتر در طیف بیماریهای تنفسی مرتبط با چاقی است.
طول درمان سندرم هیپوونتیلاسیون چاقی چقدر است؟
سندرم هیپوونتیلاسیون چاقی یک بیماری مزمن است، اما برخلاف بسیاری از بیماریهای مزمن دیگر، پتانسیل برگشتپذیری کامل را دارد. طول درمان کاملاً بستگی به موفقیت در کاهش وزن دارد. اگر بیمار تنها به استفاده از دستگاه BiPAP اکتفا کند و وزنش را کم نکند، درمان باید تا آخر عمر ادامه یابد. دستگاه تنفسی فقط علائم را کنترل میکند و بیماری را درمان نمیکند؛ به محض قطع دستگاه، افت اکسیژن برمیگردد.
اما اگر بیمار موفق شود وزن خود را به طور قابل توجهی کاهش دهد (معمولاً ۲۵ تا ۳۰ درصد وزن بدن یا بیشتر، که اغلب با جراحی باریاتریک محقق میشود)، مکانیسم بیماری میتواند کاملاً معکوس شود. با برداشته شدن فشار چربی از روی قفسه سینه و تنظیم هورمونهای بدن، بسیاری از بیماران پس از چند ماه تا یک سال میتوانند از دستگاههای تنفسی بینیاز شوند و سطح گازهای خونشان در بیداری نرمال شود.
بنابراین، طول درمان میتواند از “چند ماه پس از جراحی لاغری” تا “تمام عمر” متغیر باشد. حتی پس از بهبودی، پایش مداوم وزن ضروری است، زیرا با بازگشت وزن، بیماری با سرعت بیشتری عود میکند. برای بیمارانی که امکان کاهش وزن ندارند، مدیریت بیماری با دستگاههای تنفسی یک تعهد مادامالعمر است که ضامن بقای آنهاست.
جمعبندی
سندرم هیپوونتیلاسیون چاقی (OHS) که گاهی با نام سندرم پیکویکن شناخته میشود، پیوند خطرناک میان چاقی مفرط و نارسایی تنفسی است. در این بیماری، وزن زیاد مانع از تنفس عمیق شده و مغز نیز فرمان کافی برای تنفس صادر نمیکند، که نتیجه آن تجمع سمی گاز دیاکسید کربن و افت شدید اکسیژن در خون است. تشخیص قطعی این بیماری با آزمایش گازهای خون شریانی (ABG) و تست خواب انجام میشود. درمان موثر شامل استفاده از دستگاههای کمک تنفسی BiPAP و کاهش وزن اساسی، اغلب از طریق جراحی لاغری است. اگرچه این بیماری میتواند منجر به نارسایی قلبی و مرگ شود، اما با تشخیص به موقع و کاهش وزن، کاملاً قابل درمان و برگشتپذیر است. آگاهی از علائمی مثل خوابآلودگی روزانه و تنگی نفس در افراد چاق، کلید نجات جان آنهاست.

