بیماری روماتیسمی قلب

بیماری روماتیسمی قلب: راهنمای جامع شناخت، پیشگیری و درمان
نشانه های بیماری روماتیسمی قلب
بیماری روماتیسمی قلب (RHD) نتیجه آسیب دائمی به دریچههای قلب است که به دلیل تب روماتیسمی درماننشده یا درمانناقص ایجاد میشود. علائم و نشانههای این بیماری بسته به میزان و محل آسیب دریچه و همچنین شدت التهاب متفاوت است. بسیاری از افراد ممکن است سالها پس از حمله اولیه تب روماتیسمی هیچ علامتی نداشته باشند، در حالی که برخی دیگر ممکن است به سرعت دچار مشکلات تنفسی و قلبی شوند. یکی از شایعترین نشانهها، تنگی نفس است. این حالت معمولاً در ابتدا هنگام فعالیتهای سنگین ورزشی یا کار فیزیکی رخ میدهد، اما با پیشرفت بیماری، فرد ممکن است حتی در حالت استراحت یا دراز کشیدن نیز احساس کمبود هوا کند. این تنگی نفس ناشی از ناتوانی قلب در پمپاژ موثر خون و تجمع مایعات در ریههاست.
علاوه بر مشکلات تنفسی، خستگی مفرط و ضعف عمومی بدن از دیگر نشانههای بارز است. بیمار ممکن است احساس کند که انرژی کافی برای انجام کارهای روزمره را ندارد. این خستگی به دلیل کاهش برونده قلبی است؛ به این معنی که قلب نمیتواند خون غنی از اکسیژن را به میزان کافی به عضلات و بافتهای بدن برساند. همچنین، تپش قلب یا احساس ضربانهای نامنظم و کوبنده در قفسه سینه میتواند نشاندهنده وجود آریتمی (مانند فیبریلاسیون دهلیزی) باشد که یکی از عوارض شایع آسیب دریچه میترال در این بیماری است.
در مراحل پیشرفتهتر، تورم در قسمتهای مختلف بدن ظاهر میشود. این تورم که به آن اِدِم گفته میشود، بیشتر در پاها، مچ پا و شکم دیده میشود. علت این تورم، نارسایی سمت راست قلب است که نمیتواند خون بازگشتی از بدن را به درستی پمپاژ کند، در نتیجه مایعات در بافتهای بدن جمع میشوند. درد قفسه سینه نیز ممکن است رخ دهد، هرچند کمتر از تنگی نفس شایع است. این درد میتواند ناشی از ایسکمی (کاهش خونرسانی) به عضله قلب یا فشار بیش از حد بر دیوارههای قلب باشد.
یکی دیگر از نشانههایی که باید به آن توجه کرد، سابقه تب روماتیسمی در کودکی است. علائم تب روماتیسمی حاد شامل تب، تورم و درد مفاصل (که از یک مفصل به مفصل دیگر حرکت میکند)، بثورات پوستی خاص و حرکات غیرارادی بدن (کره) است. اگرچه این علائم مربوط به فاز حاد بیماری است، اما یادآوری آنها در شرح حال بیمار برای تشخیص آسیبهای قلبی بعدی بسیار حیاتی است. در برخی موارد، اولین نشانه بیماری روماتیسمی قلب میتواند بروز یک عارضه جدی مانند سکته مغزی باشد که ناشی از تشکیل لخته خون در قلبِ آسیبدیده و حرکت آن به سمت مغز است.
علت ابتلا به بیماری روماتیسمی قلب
بیماری روماتیسمی قلب یک بیماری عفونی مستقیم نیست، بلکه یک واکنش خودایمنی (Autoimmune) به یک عفونت باکتریایی است. عامل اصلی آغازگر این بیماری، باکتری استرپتوکوک گروه A است که باعث گلودرد استرپتوکوکی یا مخملک میشود. وقتی فردی (معمولاً کودکان و نوجوانان) دچار این عفونت گلو میشود و درمان مناسب و کامل با آنتیبیوتیک دریافت نمیکند، سیستم ایمنی بدن برای مبارزه با باکتری فعال میشود.
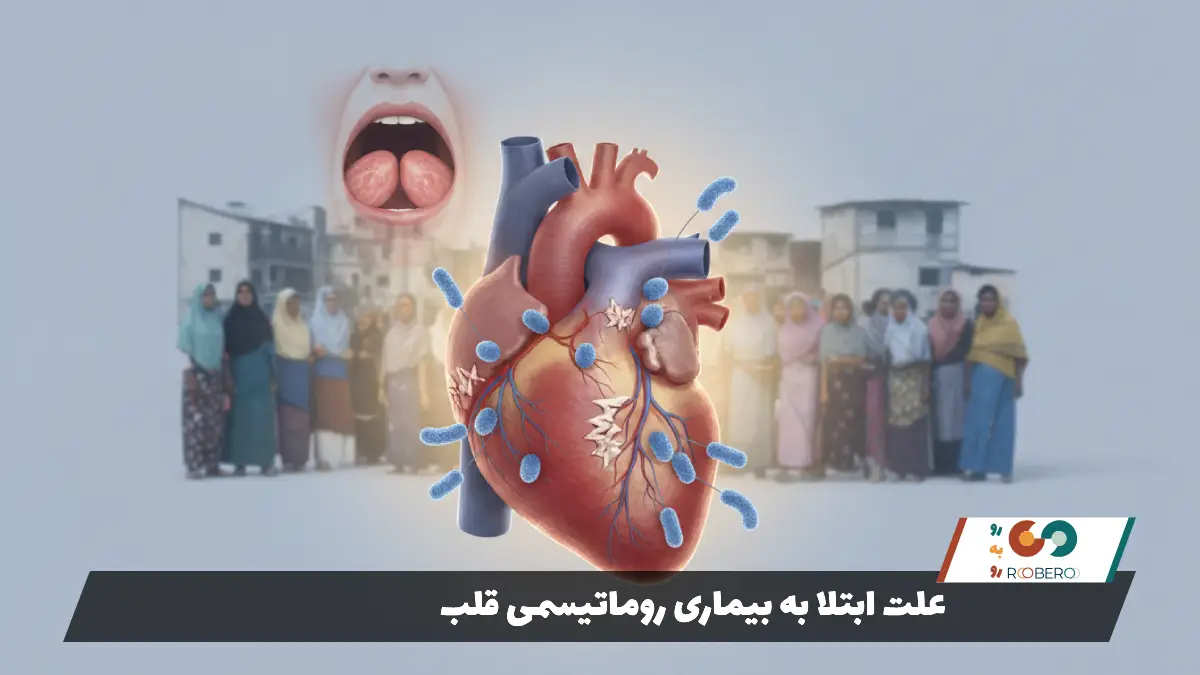
مشکل اصلی از جایی شروع میشود که ساختار پروتئینی این باکتری شباهت زیادی به برخی بافتهای بدن انسان، به ویژه بافت دریچههای قلب، مفاصل، پوست و مغز دارد. این پدیده در پزشکی “تقلید مولکولی” نامیده میشود. سیستم ایمنی بدن که قصد حمله به باکتری را دارد، به اشتباه بافتهای خودی قلب را نیز مورد هدف قرار میدهد. این حمله اشتباه باعث التهاب شدید در دریچههای قلب میشود. با فروکش کردن التهاب، بافتهای آسیبدیده شروع به ترمیم میکنند، اما این ترمیم منجر به ایجاد بافت اسکار (جوشگاه)، ضخیم شدن و چسبندگی لتهای دریچه میشود.
تکرار عفونتهای استرپتوکوکی گلو باعث حملات مجدد سیستم ایمنی به قلب میشود. هر حمله جدید، آسیبهای قبلی را تشدید میکند و باعث بدتر شدن وضعیت دریچهها میشود. دریچه میترال (بین دهلیز چپ و بطن چپ) شایعترین دریچهای است که درگیر میشود، و پس از آن دریچه آئورت قرار دارد. آسیب دریچه میتواند به صورت تنگی (Stenosis) که مانع جریان خون میشود، یا نارسایی (Regurgitation) که باعث برگشت خون به عقب میشود، بروز کند.
عوامل محیطی و اجتماعی نقش بسیار مهمی در شیوع این بیماری دارند. فقر، تراکم جمعیت بالا، مسکن نامناسب و عدم دسترسی به مراقبتهای بهداشتی اولیه از مهمترین ریسکفاکتورها هستند. در محیطهای شلوغ، باکتری استرپتوکوک به راحتی از طریق قطرات تنفسی (عطسه و سرفه) از فردی به فرد دیگر منتقل میشود. همچنین، ژنتیک نیز ممکن است نقش داشته باشد؛ برخی افراد به دلیل ویژگیهای خاص سیستم ایمنی خود، بیشتر مستعد ابتلا به تب روماتیسمی پس از عفونت گلو هستند. بنابراین، علت اصلی ترکیبی از عفونت باکتریایی درماننشده و پاسخ ایمنی غیرطبیعی بدن در افراد مستعد است.
نحوه تشخیص بیماری روماتیسمی قلب
تشخیص بیماری روماتیسمی قلب نیازمند ترکیبی از بررسی سوابق پزشکی، معاینه فیزیکی دقیق و انجام تستهای تشخیصی تخصصی است. اولین قدم، گرفتن شرح حال کامل است. پزشک در مورد سابقه گلودردهای مکرر در کودکی، سابقه تب روماتیسمی تشخیص داده شده، و علائم فعلی بیمار سوال میکند. در معاینه فیزیکی، پزشک با استفاده از گوشی پزشکی (استتوسکوپ) به صدای قلب گوش میدهد. وجود سوفل قلبی (صدای اضافی یا غیرطبیعی در ضربان قلب) یکی از مهمترین نشانههای اولیه آسیب دریچهای است. صدای سوفل ناشی از جریان متلاطم خون از میان دریچههای تنگ یا نارس است.
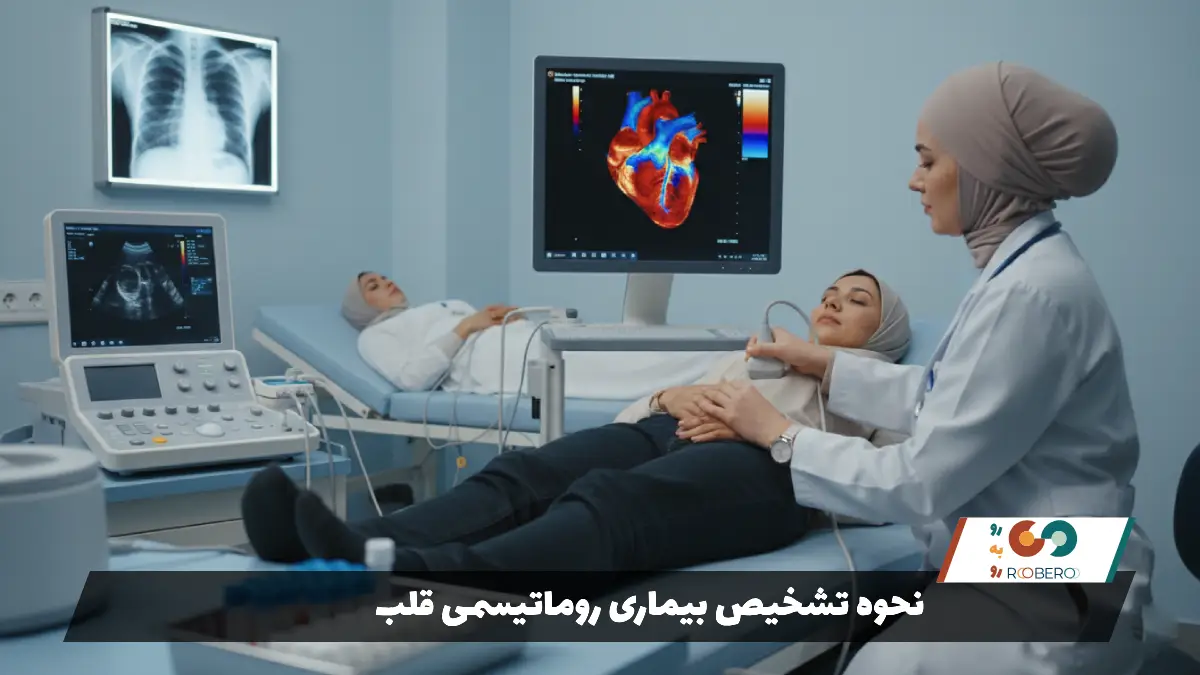
مهمترین و قطعیترین روش تشخیص، اکوکاردیوگرافی (سونوگرافی قلب) است. این تست غیرتهاجمی با استفاده از امواج صوتی، تصاویر متحرکی از قلب ایجاد میکند. اکوکاردیوگرافی به پزشک اجازه میدهد تا ضخامت لتهای دریچه، میزان حرکت آنها، وجود تنگی یا نارسایی، و اندازه حفرات قلب را به دقت بررسی کند. در بیماری روماتیسمی، دریچهها (به خصوص میترال) اغلب ضخیم و کلسیمی شده و شبیه به “دهان ماهی” دیده میشوند. همچنین داپلر رنگی در اکوکاردیوگرافی شدت برگشت خون یا تنگی مسیر را مشخص میکند.
نوار قلب یا الکتروکاردیوگرام (ECG) نیز ابزار تشخیصی دیگری است که فعالیت الکتریکی قلب را ثبت میکند. در بیماران مبتلا به RHD، نوار قلب ممکن است بزرگ شدن حفرات قلب (مانند بزرگی دهلیز چپ) یا اختلالات ریتم قلب مانند فیبریلاسیون دهلیزی را نشان دهد. عکس قفسه سینه (Chest X-ray) نیز میتواند بزرگ شدن سایه قلب و وجود مایع در ریهها را که نشاندهنده نارسایی قلبی است، آشکار سازد.
در برخی موارد، ممکن است آزمایشهای خون نیز درخواست شود. اگرچه آزمایش خون مستقیماً آسیب دریچه را نشان نمیدهد، اما میتواند نشانگرهای التهابی مانند CRP یا ESR را در صورت وجود التهاب فعال روماتیسمی اندازهگیری کند. همچنین تست تیتر ASO میتواند عفونت اخیر استرپتوکوکی را تایید کند. در موارد پیچیدهتر که نیاز به جراحی است، ممکن است آنژیوگرافی عروق کرونر یا کاتتریزاسیون قلبی برای بررسی دقیقتر فشار داخل حفرات قلب و وضعیت شریانهای خونرسان به قلب انجام شود. تشخیص زودهنگام بسیار حیاتی است زیرا درمان پیشگیرانه میتواند از آسیب بیشتر جلوگیری کند.
روش های درمان بیماری روماتیسمی قلب
درمان بیماری روماتیسمی قلب بسته به شدت آسیب وارده به دریچهها و علائم بیمار متفاوت است و میتواند شامل درمانهای دارویی، روشهای اینترونشنال (کم تهاجمی) و جراحی باز قلب باشد. هدف اصلی درمان، جلوگیری از آسیب بیشتر، مدیریت علائم نارسایی قلبی و اصلاح ساختار دریچه آسیبدیده است. در مراحل اولیه و خفیف، ممکن است تنها نیاز به پیگیری منظم و مصرف داروهای پیشگیرانه باشد، اما در مراحل پیشرفته، مداخلات فیزیکی ضروری است.
یکی از روشهای درمانی غیرجراحی برای تنگی دریچه میترال روماتیسمی، “بالون valvuloplasty” از طریق پوست است. در این روش، پزشک یک کاتتر (لوله باریک) را که در نوک آن یک بالون قرار دارد، از طریق رگ پا به سمت قلب هدایت میکند. وقتی کاتتر در میان دریچه تنگ قرار گرفت، بالون باد میشود تا دریچه را بازتر کند و چسبندگیها را جدا سازد. این روش برای بیمارانی که دریچهشان هنوز خیلی کلسیمی نشده و لخته خون در دهلیز ندارند، بسیار مناسب است و نیاز به جراحی باز را از بین میبرد.
اگر دریچه به شدت آسیب دیده باشد و روش بالون پاسخگو نباشد، جراحی قلب باز ضروری است. دو نوع عمل جراحی اصلی وجود دارد: ترمیم دریچه و تعویض دریچه. جراحان ترجیح میدهند تا حد امکان دریچه خود بیمار را ترمیم کنند (مثلاً با جدا کردن لتهای چسبیده یا قرار دادن حلقه برای تنگ کردن دهانه گشاد شده)، زیرا ترمیم، عملکرد طبیعیتری دارد و نیاز به داروهای رقیقکننده خون مادامالعمر را کاهش میدهد. اما در بیماری روماتیسمی، اغلب دریچهها به قدری تخریب و کلسیمی شدهاند که ترمیم غیرممکن است و باید تعویض شوند.
در عمل تعویض دریچه، از دو نوع دریچه مصنوعی استفاده میشود: دریچههای مکانیکی (فلزی) و دریچههای بیولوژیکی (بافتی). دریچههای مکانیکی دوام بسیار بالایی دارند و معمولاً تا آخر عمر کار میکنند، اما بیمار مجبور است تا پایان عمر داروی ضد انعقاد (مانند وارفارین) مصرف کند تا از لخته شدن خون روی دریچه جلوگیری شود. دریچههای بیولوژیکی که از بافت حیوانی (گاو یا خوک) ساخته میشوند، نیاز به داروی ضد انعقاد طولانیمدت ندارند، اما عمرشان کوتاهتر است (حدود 10 تا 15 سال) و ممکن است در آینده نیاز به تعویض مجدد داشته باشند. انتخاب نوع دریچه بر اساس سن بیمار، تمایل به بارداری در زنان و توانایی مصرف داروهای ضد انعقاد انجام میشود.
درمان دارویی بیماری روماتیسمی قلب
درمان دارویی در بیماری روماتیسمی قلب نقش حمایتی و پیشگیرانه دارد و نمیتواند ساختار دریچه آسیبدیده را به حالت اول برگرداند، اما برای کنترل علائم و جلوگیری از پیشرفت بیماری حیاتی است. یکی از ارکان اصلی درمان دارویی، استفاده از آنتیبیوتیکها برای پیشگیری ثانویه است. بیمارانی که سابقه تب روماتیسمی یا RHD دارند، باید به صورت منظم (معمولاً ماهیانه) تزریق پنیسیلین بنزاتین یا مصرف خوراکی آنتیبیوتیک داشته باشند تا از عفونت مجدد با استرپتوکوک و حملات جدید تب روماتیسمی جلوگیری کنند.
برای مدیریت نارسایی قلبی ناشی از اختلال دریچه، داروهای مختلفی تجویز میشود. دیورتیکها (قرصهای ادرارآور) مانند فوروزماید، به کلیهها کمک میکنند تا نمک و آب اضافی را از بدن دفع کنند. این کار باعث کاهش حجم خون و کاهش فشار بر روی قلب میشود و علائمی مانند تورم پاها و تنگی نفس را بهبود میبخشد. مهارکنندههای ACE یا مسدودکنندههای گیرنده آنژیوتانسین (ARBs) نیز با گشاد کردن رگهای خونی، کار قلب را آسانتر میکنند و فشار خون را کنترل مینمایند.
در بیمارانی که دچار آریتمی قلبی مانند فیبریلاسیون دهلیزی شدهاند، کنترل ضربان قلب و پیشگیری از لخته بسیار مهم است. داروهایی مانند بتا-بلوکرها (مثل متوپرولول یا آتنولول) یا مسدودکنندههای کانال کلسیم (مثل دیلتیازم) برای کنترل سرعت ضربان قلب تجویز میشوند تا قلب فرصت کافی برای پر شدن از خون را داشته باشد. دیگوکسین نیز داروی قدیمیتری است که گاهی برای تقویت قدرت انقباضی قلب و کنترل ریتم استفاده میشود.
مهمترین دسته دارویی برای پیشگیری از سکته مغزی در بیماران مبتلا به RHD (بهویژه کسانی که دریچه مصنوعی مکانیکی دارند یا دچار فیبریلاسیون دهلیزی هستند)، داروهای ضد انعقاد یا رقیقکننده خون است. وارفارین رایجترین داروی مورد استفاده در این زمینه است. مصرف وارفارین نیازمند پایش دقیق و آزمایش خون منظم (INR) است تا دوز دارو تنظیم شود؛ زیرا دوز کم آن باعث لخته شدن و دوز زیاد آن باعث خونریزی میشود. در برخی موارد خاص و با دریچههای بیولوژیک، ممکن است از آسپرین نیز استفاده شود. پایبندی دقیق به رژیم دارویی برای جلوگیری از عوارض خطرناک ضروری است.
پیشگیری از بیماری روماتیسمی قلب
پیشگیری از بیماری روماتیسمی قلب در دو سطح انجام میشود: پیشگیری اولیه و پیشگیری ثانویه. پیشگیری اولیه مهمترین گام برای ریشهکنی این بیماری است و تمرکز آن بر درمان سریع و کامل عفونتهای استرپتوکوکی گلو (گلودرد چرکی) است. هر کودکی که با علائم گلودرد، تب، درد در هنگام بلع و تورم غدد لنفاوی مراجعه میکند، باید توسط پزشک معاینه شود. اگر تشخیص عفونت باکتریایی استرپتوکوک داده شود (با تست سریع یا کشت گلو)، یک دوره کامل درمان با آنتیبیوتیک (معمولاً پنیسیلین تزریقی یا آموکسیسیلین خوراکی) ضروری است. تکمیل دوره درمان حتی پس از بهبود علائم بسیار مهم است تا باکتری کاملاً از بین برود و سیستم ایمنی تحریک نشود.
پیشگیری ثانویه برای افرادی است که قبلاً دچار یک حمله تب روماتیسمی شدهاند یا تشخیص بیماری روماتیسمی قلب برای آنها داده شده است. هدف در اینجا جلوگیری از عفونتهای مجدد استرپتوکوکی است، زیرا هر عفونت جدید میتواند باعث شعلهور شدن مجدد حمله ایمنی به قلب و بدتر شدن آسیب دریچهها شود. این پیشگیری شامل دریافت منظم آنتیبیوتیکها برای سالهای طولانی است. استاندارد طلایی، تزریق عضلانی پنیسیلین بنزاتین هر 3 تا 4 هفته یکبار است.
علاوه بر مداخلات پزشکی، بهبود شرایط زندگی و بهداشت عمومی نقش کلیدی در پیشگیری دارد. کاهش تراکم جمعیت در مناطق مسکونی، بهبود تهویه مدارس و خانهها، و آموزش بهداشت فردی (شستشوی مرتب دستها، پوشاندن دهان هنگام سرفه) میتواند انتقال باکتری استرپتوکوک را کاهش دهد. فقر و عدم دسترسی به خدمات درمانی از عوامل اصلی تداوم این بیماری در کشورهای در حال توسعه است؛ بنابراین سیاستهای کلان بهداشتی برای فراهم کردن دسترسی آسان به تشخیص و درمان گلودرد برای همه اقشار جامعه، زیربنای اصلی پیشگیری است. آگاهی والدین و معلمان از علائم گلودرد چرکی و اهمیت درمان آن نیز بسیار کمککننده است.
رژیم غذایی مناسب برای بیماری روماتیسمی قلب
تغذیه نقش مکملی در مدیریت علائم و جلوگیری از بدتر شدن وضعیت بیماران قلبی دارد. اگرچه هیچ غذای خاصی نمیتواند دریچه آسیبدیده را ترمیم کند، اما یک رژیم غذایی دوستدار قلب میتواند بار کاری قلب را کاهش دهد. مهمترین اصل در رژیم غذایی این بیماران، محدودیت مصرف سدیم (نمک) است. نمک باعث احتباس آب در بدن میشود که این امر حجم خون را افزایش داده و فشار بیشتری به قلب ضعیف شده وارد میکند و تورم و تنگی نفس را تشدید مینماید. بیماران باید از افزودن نمک سر سفره پرهیز کنند و مصرف غذاهای فرآوری شده، کنسروها، فستفودها و تنقلات شور را به حداقل برسانند.
مصرف میوهها و سبزیجات تازه به دلیل داشتن پتاسیم، منیزیم و آنتیاکسیدانها بسیار مفید است. این مواد مغذی به کنترل فشار خون و سلامت عروق کمک میکنند. غلات کامل (سبوسدار) مانند نان جو، برنج قهوهای و ماکارونی سبوسدار منابع خوب فیبر هستند که به تنظیم کلسترول خون کمک میکنند. پروتئینهای کمچرب مانند مرغ بدون پوست، ماهی (که منبع امگا-3 است) و حبوبات باید جایگزین گوشتهای قرمز پرچرب شوند. چربیهای اشباع و ترانس باید به شدت محدود شوند تا از گرفتگی عروق کرونر که میتواند وضعیت قلب را پیچیدهتر کند، جلوگیری شود.
مدیریت مصرف مایعات نیز در برخی بیماران با نارسایی شدید قلبی ضروری است. پزشک ممکن است توصیه کند که میزان مایعات دریافتی در روز (شامل آب، چای، سوپ و میوههای آبدار) محدود شود تا از تجمع مایع در ریهها جلوگیری گردد. برای بیمارانی که وارفارین مصرف میکنند، ثبات در مصرف ویتامین K بسیار مهم است. سبزیجات برگ سبز تیره (مانند اسفناج، کاهو، کلم بروکلی) حاوی ویتامین K هستند که اثر وارفارین را خنثی میکند. این به معنای حذف این سبزیجات نیست، بلکه بیمار باید مقدار مصرف آنها را در طول هفته ثابت نگه دارد تا نوسانات خطرناک در غلظت خون ایجاد نشود.
بیماری روماتیسمی قلب در کودکان و در دوران بارداری
کودکان و نوجوانان (معمولاً بین 5 تا 15 سال) گروه سنی اصلی هستند که در معرض خطر ابتلا به تب روماتیسمی قرار دارند. اگرچه آسیب دریچهای ممکن است سالها طول بکشد تا علائم خود را نشان دهد، اما شروع فرآیند بیماری در این سنین است. در کودکان، تشخیص ممکن است دشوار باشد زیرا آنها نمیتوانند همیشه علائم خود را به خوبی بیان کنند. افت تحصیلی، خستگی زودرس در بازی و تنگی نفس هنگام دویدن میتواند هشداری برای والدین باشد. درمان کودکان نیازمند حمایت روانی و خانوادگی قوی است، به ویژه برای پذیرش تزریقهای دردناک و طولانیمدت پنیسیلین.
دوران بارداری برای زنانی که مبتلا به بیماری روماتیسمی قلب هستند، دورانی پرخطر محسوب میشود. در دوران بارداری، حجم خون مادر تا 50 درصد افزایش مییابد و ضربان قلب بالا میرود تا نیازهای جنین تامین شود. قلبی که دارای دریچههای تنگ (به خصوص تنگی میترال) یا نارس است، ممکن است نتواند این بار اضافی را تحمل کند. این وضعیت میتواند منجر به نارسایی قلبی حاد در مادر، اِدِم ریوی و خطر برای سلامت جنین (مانند محدودیت رشد یا زایمان زودرس) شود.
زنان مبتلا به RHD باید قبل از اقدام به بارداری حتماً با متخصص قلب و متخصص زنان مشورت کنند. ارزیابی شدت تنگی دریچه قبل از بارداری حیاتی است. در موارد تنگی شدید، ممکن است نیاز به انجام عمل ترمیم دریچه (با بالون یا جراحی) قبل از بارداری باشد. در طول بارداری، این زنان باید تحت نظارت دقیق تیم پزشکی باشند. همچنین مدیریت داروهای ضد انعقاد در زنان باردار با دریچه مکانیکی بسیار پیچیده است، زیرا وارفارین میتواند باعث ناهنجاریهای جنینی شود و جایگزین کردن آن با هپارین نیاز به دقت فراوان دارد. زایمان نیز باید در یک مرکز مجهز و با برنامه ریزی دقیق برای مدیریت درد و مایعات انجام شود تا کمترین فشار به قلب مادر وارد گردد.
عوارض و خطرات بیماری روماتیسمی قلب
بیماری روماتیسمی قلب اگر به درستی مدیریت و درمان نشود، میتواند منجر به عوارض جدی و تهدیدکننده حیات شود. یکی از شایعترین و ناتوانکنندهترین عوارض، نارسایی قلبی است. در این حالت، قلب به مرور زمان ضعیف میشود و توانایی پمپاژ خون کافی برای نیازهای بدن را از دست میدهد. این امر منجر به تجمع مایع در ریهها، کبد و پاها میشود و کیفیت زندگی فرد را به شدت کاهش میدهد. نارسایی قلبی میتواند پیشرونده باشد و در مراحل نهایی نیاز به پیوند قلب داشته باشد.
خطر دیگر، اندوکاردیت عفونی است. دریچههای آسیبدیده و جریان خون متلاطم، محیطی مستعد برای نشستن باکتریها فراهم میکنند. اگر باکتریها (مثلاً از طریق کارهای دندانپزشکی یا عفونت پوستی) وارد خون شوند، میتوانند روی دریچههای آسیبدیده بنشینند و عفونت شدیدی ایجاد کنند که باعث تخریب بیشتر دریچه، ایجاد آبسه و پخش شدن عفونت در بدن میشود. به همین دلیل بهداشت دهان و دندان در این بیماران بسیار حیاتی است.
سکته مغزی و آمبولی سیستمیک نیز از خطرات عمده هستند. به دلیل بزرگ شدن دهلیزها و ریتم نامنظم قلب (فیبریلاسیون دهلیزی)، خون در حفرات قلب راکد شده و لخته میشود. اگر این لخته کنده شود و به مغز برسد، باعث سکته مغزی ایسکمیک میشود که میتواند منجر به فلج دائمی یا مرگ شود. همچنین لخته میتواند به کلیهها، رودهها یا اندامها برود و باعث آسیب ایسکمیک در آن نواحی شود. افزایش فشار خون ریوی (هیپرتانسیون پولمونر) نیز عارضهای است که در اثر تنگی دریچه میترال ایجاد میشود و میتواند منجر به نارسایی سمت راست قلب شود که درمان آن بسیار دشوار است.
طول درمان بیماری روماتیسمی قلب
بیماری روماتیسمی قلب در واقع یک بیماری مزمن و مادامالعمر است. وقتی آسیب ساختاری به دریچههای قلب وارد شد، این آسیب خود به خود خوب نمیشود. بنابراین اصطلاح “طول درمان” بیشتر مربوط به دوره پیشگیری از عود تب روماتیسمی و مدیریت علائم است تا درمان قطعی و پایان بیماری. طول مدت دریافت آنتیبیوتیک پیشگیرانه (پروفیلاکسی) بر اساس دستورالعملهای جهانی و شدت بیماری متفاوت است، اما معمولاً سالهای زیادی طول میکشد.
برای افرادی که تب روماتیسمی داشتهاند اما دچار آسیب قلبی (کاردیت) نشدهاند، معمولاً توصیه میشود که پیشگیری با آنتیبیوتیک را به مدت 5 سال پس از آخرین حمله یا تا سن 21 سالگی (هر کدام که طولانیتر باشد) ادامه دهند. اما برای کسانی که دچار آسیب قلبی شدهاند، دوره درمان طولانیتر است. اگر آسیب قلبی وجود داشته باشد اما پایدار باشد، ممکن است پیشگیری تا 10 سال یا تا سن 21 سالگی (یا حتی 25 سالگی) ادامه یابد.
در بیمارانی که آسیب دریچهای شدید دارند یا تحت عمل جراحی دریچه قرار گرفتهاند، بسیاری از پزشکان توصیه میکنند که پیشگیری با آنتیبیوتیک تا سن 40 سالگی و در برخی موارد تا پایان عمر ادامه یابد. این موضوع به ویژه در مناطقی که شیوع استرپتوکوک بالاست و خطر تماس مجدد وجود دارد، اهمیت بیشتری پیدا میکند. علاوه بر آنتیبیوتیک، داروهای مربوط به نارسایی قلب یا رقیقکنندههای خون نیز ممکن است تا پایان عمر نیاز باشند. بیماران باید بدانند که حتی پس از جراحی تعویض دریچه، بیماری “تمام” نشده است و نیاز به چکاپهای منظم سالیانه و مراقبت همیشگی از دریچه جدید و عملکرد قلب وجود دارد.
تفاوت بیماری در مردان و زنان و اسم های دیگر بیماری
بیماری روماتیسمی قلب هر دو جنس را درگیر میکند، اما الگوهای بروز و شدت آن میتواند متفاوت باشد. مطالعات نشان دادهاند که زنان بیشتر از مردان مستعد ابتلا به تنگی دریچه میترال (Mitral Stenosis) ناشی از روماتیسم هستند. تخمین زده میشود که دو سوم بیماران مبتلا به تنگی میترال روماتیسمی، زنان هستند. علت دقیق این تفاوت جنسیتی کاملاً مشخص نیست، اما عوامل ایمونولوژیک و شاید عوامل ژنتیکی در پاسخ شدیدتر سیستم ایمنی زنان به عفونت استرپتوکوکی نقش داشته باشد. در مقابل، مردان ممکن است بیشتر دچار نارسایی آئورت شوند، هرچند این تفاوت کمتر بارز است. همچنین، همانطور که ذکر شد، بارداری یک چالش منحصر به فرد برای زنان مبتلا به این بیماری ایجاد میکند که مردان با آن روبرو نیستند و همین امر باعث میشود تشخیص و مدیریت بیماری در زنان جوان حساسیت بیشتری داشته باشد.
این بیماری در متون پزشکی و عمومی با نامهای دیگری نیز شناخته میشود یا به زیرمجموعههای آن اشاره میشود. نامهای رایج عبارتند از:
- آسیب دریچهای روماتیسمی
- بیماری دریچه میترال روماتیسمی
- تب روماتیسمی مزمن (هرچند تب روماتیسمی مرحله حاد است و RHD مرحله مزمن، اما گاهی به جای هم به کار میروند)
- استنوز میترال (تنگی میترال) – که شایعترین فرم آن است.
- نارسایی دریچه ناشی از روماتیسم
در زبان انگلیسی به آن Rheumatic Heart Disease یا به اختصار RHD گفته میشود. شناختن این نامها کمک میکند تا بیماران در جستجوی اطلاعات یا خواندن گزارشهای پزشکی خود دچار سردرگمی نشوند.
انواع آسیب دریچهای در بیماری روماتیسمی (تنگی و نارسایی)
آسیبهای وارده به دریچههای قلب در اثر بیماری روماتیسمی به دو شکل اصلی ظاهر میشوند که هر کدام مکانیسم و تاثیر متفاوتی بر عملکرد قلب دارند: تنگی (Stenosis) و نارسایی (Regurgitation یا Insufficiency). درک تفاوت این دو به بیمار کمک میکند تا علائم و روش درمان خود را بهتر بشناسد. در بیماری روماتیسمی، دریچه میترال (سمت چپ قلب) بیشترین آسیب را میبیند و پس از آن دریچه آئورت قرار دارد. گاهی هر دو حالت تنگی و نارسایی همزمان در یک دریچه یا چند دریچه رخ میدهد.
تنگی دریچه (Stenosis):
در این حالت، لتهای دریچه ضخیم، سفت و به هم چسبیده میشوند. این اتفاق باعث میشود دهانه دریچه به درستی باز نشود و مسیر عبور خون باریک گردد. تصور کنید که یک در را میخواهید باز کنید اما لولاهای آن زنگ زده و گیر کردهاند و در فقط کمی باز میشود. در تنگی میترال، خون نمیتواند به راحتی از دهلیز چپ به بطن چپ برود. در نتیجه، خون در دهلیز چپ جمع شده، فشار آن بالا میرود و به سمت عقب یعنی به داخل ریهها پس میزند. این امر علت اصلی تنگی نفس و سرفههای خونی در این بیماران است. قلب باید با فشار بسیار بیشتری کار کند تا خون را از این سوراخ تنگ عبور دهد که به مرور باعث بزرگ شدن حفرات پشت دریچه میشود.
نارسایی دریچه (Regurgitation):
در نارسایی یا پسزنی، لتهای دریچه چروکیده، کوتاه یا بدشکل میشوند و نمیتوانند به طور کامل بسته شوند. در نتیجه، وقتی قلب منقبض میشود تا خون را به جلو پمپاژ کند، مقداری از خون از لای لتهای بازمانده به عقب برمیگردد. مثل دری است که کامل چفت نمیشود. در نارسایی میترال، وقتی بطن چپ منقبض میشود، خون به جای رفتن به آئورت، بخشیاش به دهلیز چپ برمیگردد. این باعث میشود قلب مجبور شود حجم خون بیشتری را در ضربان بعدی پمپاژ کند. این بارِ حجمی اضافه باعث میشود بطن چپ به مرور گشاد و بزرگ شود (اتساع) و در نهایت عضله قلب ضعیف شده و دچار نارسایی پمپاژ گردد. تشخیص نوع آسیب (تنگی یا نارسایی) با اکوکاردیوگرافی انجام میشود و نوع جراحی یا درمان را تعیین میکند.
جمع بندی
بیماری روماتیسمی قلب (RHD) یک بیماری جدی اما قابل پیشگیری است که ریشه در یک گلودرد ساده استرپتوکوکی در دوران کودکی دارد. عدم درمان صحیح این عفونت باعث میشود سیستم ایمنی بدن به دریچههای قلب حمله کرده و آسیبهای دائمی به صورت تنگی یا نارسایی ایجاد کند. علائم این بیماری شامل تنگی نفس، خستگی، تپش قلب و تورم بدن است که ممکن است سالها بعد آشکار شوند. تشخیص قطعی بیماری با استفاده از اکوکاردیوگرافی انجام میشود که میزان آسیب دریچهها را نشان میدهد.
درمان RHD طیف وسیعی از داروها (مانند دیورتیکها و رقیقکنندههای خون) تا روشهای جراحی (ترمیم یا تعویض دریچه) را در بر میگیرد. مهمترین نکته در مدیریت این بیماری، پیشگیری از عفونتهای مجدد با تزریق منظم پنیسیلین و رعایت بهداشت دهان و دندان برای جلوگیری از اندوکاردیت است. این بیماری در زنان، به ویژه در دوران بارداری، خطرات بیشتری دارد و نیازمند مراقبتهای ویژه است. با آگاهی، تشخیص زودهنگام و پایبندی به درمان، بیماران میتوانند زندگی باکیفیت و طولانی داشته باشند. کلید اصلی، جدی گرفتن گلودردهای چرکی در کودکان و مراجعه سریع به پزشک برای جلوگیری از شروع این چرخه معیوب است.

