بیماری ذاتالریه ائوزینوفیلیک حاد (Acute Eosinophilic Pneumonia)

- ذاتالریه ائوزینوفیلیک حاد (Acute Eosinophilic Pneumonia)؛ شناخت، علتها و درمان
- نشانههای بیماری ذاتالریه ائوزینوفیلیک حاد
- علت ابتلا به ذاتالریه ائوزینوفیلیک حاد
- نحوه تشخیص ذاتالریه ائوزینوفیلیک حاد
- روشهای درمان و درمان دارویی ذاتالریه ائوزینوفیلیک حاد
- پیشگیری از ذاتالریه ائوزینوفیلیک حاد
- تفاوت بیماری در مردان و زنان
- درمان خانگی و رژیم غذایی مناسب
- ذاتالریه ائوزینوفیلیک حاد در کودکان و دوران بارداری
- عوارض و خطرات بیماری
- طول درمان ذاتالریه ائوزینوفیلیک حاد چقدر است؟
- نامهای دیگر و اصطلاحات مرتبط
- نقش آلایندههای صنعتی و ویپینگ (Vaping) در بروز بیماری
ذاتالریه ائوزینوفیلیک حاد (Acute Eosinophilic Pneumonia)؛ شناخت، علتها و درمان
ذاتالریه ائوزینوفیلیک حاد (AEP) یک بیماری تنفسی نادر اما جدی است که با التهاب سریع ریهها مشخص میشود. برخلاف ذاتالریههای معمول که اغلب ناشی از باکتری یا ویروس هستند، این بیماری به دلیل تجمع بیش از حد نوعی از گلبولهای سفید خون به نام «ائوزینوفیل» در بافت ریه ایجاد میشود. این سلولها معمولاً در پاسخ به آلرژیها یا عفونتهای انگلی فعال میشوند، اما در این بیماری، به دلایلی که اغلب محیطی هستند، به بافت ریه هجوم میبرند و باعث اختلال در جذب اکسیژن میشوند. درک دقیق این بیماری برای تشخیص بهموقع و نجات جان بیمار حیاتی است، زیرا این بیماری میتواند به سرعت به نارسایی تنفسی منجر شود. در ادامه به بررسی دقیق تمام جوانب این بیماری میپردازیم.
نشانههای بیماری ذاتالریه ائوزینوفیلیک حاد
تشخیص علائم اولیه ذاتالریه ائوزینوفیلیک حاد بسیار مهم است، زیرا این بیماری پیشرفت سریعی دارد. علائم این بیماری معمولاً ناگهانی ظاهر میشوند و در عرض چند روز (معمولاً کمتر از یک هفته) به اوج خود میرسند. فردی که تا چند روز قبل کاملاً سالم بوده، ناگهان دچار مشکلات تنفسی شدید میشود. یکی از اولین و شایعترین نشانهها، تب بالا است. این تب اغلب با لرز و احساس ناخوشی عمومی همراه است که ممکن است با آنفولانزا یا ذاتالریه باکتریایی اشتباه گرفته شود.
سرفه نیز یکی دیگر از علائم بارز است. سرفهها معمولاً خشک و غیرمولد هستند، به این معنی که خلط زیادی تولید نمیکنند. با پیشرفت التهاب در کیسههای هوایی ریه، فرد دچار تنگی نفس (Dyspnea) میشود. این تنگی نفس در ابتدا ممکن است فقط هنگام فعالیت رخ دهد، اما به سرعت پیشرفت کرده و حتی در حالت استراحت نیز بیمار را آزار میدهد. احساس سنگینی در قفسه سینه و درد مبهم در ناحیه قفسه سینه که با تنفس عمیق بدتر میشود (درد پلوریتیک) نیز گزارش شده است.
درد عضلانی (میالژی) و درد شکم نیز در برخی بیماران مشاهده میشود که تشخیص را برای پزشکان دشوارتر میکند، زیرا این علائم غیراختصاصی هستند. اما مهمترین و خطرناکترین نشانه بالینی، افت سطح اکسیژن خون (هیپوکسمی) است. بیمار ممکن است دچار کبودی لبها یا ناخنها شود که نشاندهنده نرسیدن اکسیژن کافی به بافتهاست. در موارد شدید، اگر درمان سریع آغاز نشود، بیمار دچار نارسایی حاد تنفسی میشود که نیازمند دستگاه تنفس مصنوعی خواهد بود. نکته کلیدی در علائم AEP سرعت بروز آنهاست؛ بر خلاف نوع مزمن این بیماری که ماهها طول میکشد تا علائم بروز کنند، در نوع حاد همه چیز در عرض چند روز اتفاق میافتد.
پزشکان در معاینه فیزیکی ممکن است صدای کراکل (Crackles) یا همان صدای خشخش را هنگام گوش دادن به ریههای بیمار با گوشی پزشکی بشنوند. این صدا ناشی از وجود مایع و سلولهای التهابی در کیسههای هوایی است. همچنین تعداد تنفس بیمار به شدت افزایش مییابد (تاکیپنه) زیرا بدن تلاش میکند کمبود اکسیژن را جبران کند. شناخت این الگو، یعنی تب ناگهانی، سرفه و نارسایی تنفسی سریع در فردی که سابقه بیماری ریوی نداشته، کلید شک کردن به این بیماری است.
علت ابتلا به ذاتالریه ائوزینوفیلیک حاد
علت دقیق ذاتالریه ائوزینوفیلیک حاد در بسیاری از موارد ناشناخته باقی میماند (ایدیوپاتیک)، اما تحقیقات پزشکی ارتباط بسیار قوی و مستقیمی بین این بیماری و مصرف دخانیات پیدا کردهاند. جالب است بدانید که این بیماری لزوماً در سیگاریهای قدیمی رخ نمیدهد، بلکه بیشتر در افرادی دیده میشود که به تازگی سیگار کشیدن را شروع کردهاند یا افرادی که عادات سیگار کشیدن خود را تغییر دادهاند (مثلاً تعداد سیگار را ناگهان افزایش دادهاند). تغییر در برند سیگار یا شروع مجدد سیگار پس از یک دوره ترک نیز از محرکهای اصلی شناخته شده است.
علاوه بر سیگار معمولی، استفاده از محصولات جدیدتر دخانی مانند سیگارهای الکترونیکی (ویپینگ) و تنباکوهای گرم شده نیز به عنوان عوامل محرک گزارش شدهاند. مکانیسم دقیق آن هنوز به طور کامل مشخص نیست، اما تصور میشود که دود یا بخار ناشی از این مواد باعث تحریک سیستم ایمنی در ریه میشود و بدن را وادار به تولید و فراخوان ائوزینوفیلها به سمت ریه میکند. این یک واکنش حساسیت بیش از حد (Hypersensitivity) است که در آن ریه به یک عامل خارجی واکنش شدید نشان میدهد.
عوامل محیطی دیگر نیز میتوانند نقش داشته باشند. قرار گرفتن در معرض گرد و غبار بسیار شدید، به خصوص در محیطهای خاص مانند بیابانها یا مکانهای ساختمانی، میتواند محرک باشد. برای مثال، مواردی از این بیماری در میان پرسنل نظامی که در مناطق پر گرد و غبار مستقر بودهاند یا آتشنشانانی که دود ناشی از آتشسوزیهای خاص (مانند آتشسوزی مرکز تجارت جهانی) را استنشاق کردهاند، گزارش شده است. استنشاق گازهای شیمیایی، بخارات بنزین یا شویندههای قوی در فضاهای بسته نیز میتواند به ندرت باعث بروز این واکنش شود.
برخی داروها و مواد شیمیایی نیز ممکن است به عنوان محرک عمل کنند، هرچند که ذاتالریه ائوزینوفیلیک ناشی از دارو معمولاً دستهبندی جداگانهای دارد، اما گاهی همپوشانی وجود دارد. با این حال، مهمترین نکتهای که در بخش علتشناسی باید به خاطر سپرد، نقش تغییر در عادات مصرف دخانیات است. این بیماری یک عفونت واگیردار نیست که از فردی به فرد دیگر منتقل شود، بلکه پاسخی التهابی و داخلی از سمت سیستم ایمنی بدن به یک محرک خارجی است.
نحوه تشخیص ذاتالریه ائوزینوفیلیک حاد
تشخیص دقیق و سریع AEP حیاتی است و معمولاً نیاز به ترکیبی از معاینات بالینی و تستهای پاراکلینیکی دارد. از آنجا که علائم این بیماری شباهت زیادی به ذاتالریه باکتریایی شدید یا سندرم دیسترس تنفسی حاد (ARDS) دارد، پزشکان باید با دقت سایر علل را رد کنند. اولین قدم معمولاً گرفتن عکس رادیولوژی قفسه سینه (X-ray) است. در عکس ریه این بیماران، معمولاً کدورتهای پراکنده و دوطرفه دیده میشود که نشاندهنده التهاب و وجود مایع در بافت ریه است. خطوطی به نام خطوط Kerley B نیز ممکن است به دلیل تجمع مایع دیده شوند.
گام دقیقتر، انجام سیتی اسکن (CT Scan) ریه است. در سیتی اسکن، نمایی به نام “Ground-glass opacity” یا کدورت شیشه مات مشاهده میشود که نشاندهنده التهاب منتشر در کیسههای هوایی است. همچنین ممکن است ضخیم شدن دیواره برونشها و وجود مایع در پرده جنب (پلورال افیوژن) نیز گزارش شود. اما تصویربرداری به تنهایی برای تایید تشخیص کافی نیست، زیرا بسیاری از بیماریهای عفونی ریوی نمای مشابهی دارند.
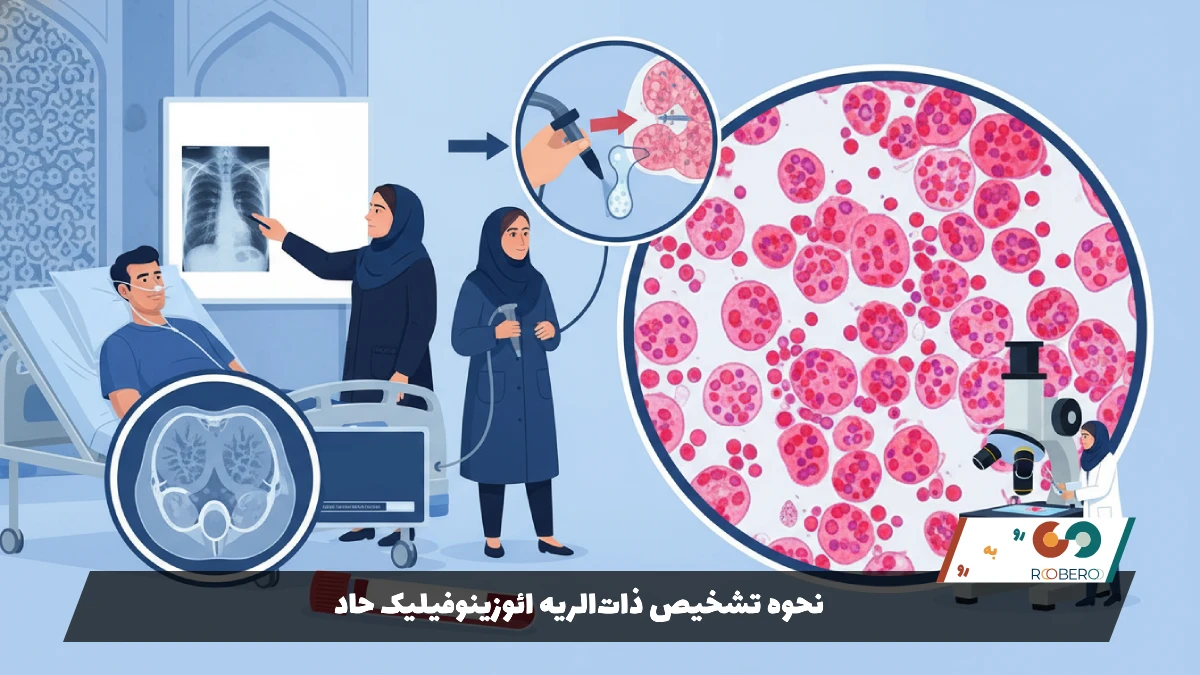
روش استاندارد طلایی برای تشخیص قطعی، انجام برونکوسکوپی و شستشوی برونکوآلوئولار (Bronchoalveolar lavage یا BAL) است. در این روش، پزشک لولهای باریک را وارد ریه کرده و مقداری مایع نمکی استریل را به بخشی از ریه تزریق و سپس ساکشن میکند. مایع به دست آمده زیر میکروسکوپ آنالیز میشود. در افراد سالم، تعداد ائوزینوفیلها در این مایع کمتر از ۱ درصد است. اما در بیماران مبتلا به AEP، تعداد ائوزینوفیلها به شدت افزایش یافته و معمولاً بیش از ۲۵ درصد سلولها را تشکیل میدهند. این یافته کلیدیترین نشانه برای تشخیص قطعی است.
آزمایش خون نیز انجام میشود، اما نکته گمراهکننده این است که در مراحل اولیه بیماری (برخلاف نوع مزمن)، ممکن است تعداد ائوزینوفیلها در خون محیطی (CBC) بالا نباشد. با گذشت چند روز از شروع بیماری، ائوزینوفیلهای خون نیز ممکن است افزایش یابند. بنابراین، طبیعی بودن آزمایش خون، بیماری را رد نمیکند. پزشکان همچنین باید عفونتهای باکتریایی، قارچی و انگلی را با کشت خون و مایع ریه رد کنند تا مطمئن شوند که تجویز کورتون (درمان اصلی AEP) باعث بدتر شدن یک عفونت مخفی نمیشود.
روشهای درمان و درمان دارویی ذاتالریه ائوزینوفیلیک حاد
خبر خوب در مورد ذاتالریه ائوزینوفیلیک حاد این است که با وجود علائم ترسناک و شدید، پاسخ این بیماری به درمان دارویی فوقالعاده عالی و سریع است. سنگ بنای درمان این بیماری، استفاده از کورتیکواستروئیدها (Corticosteroids) است. داروی متیلپردنیزولون (به صورت تزریقی) معمولاً به عنوان خط اول درمان در بیمارستان شروع میشود. این داروها با سرکوب سیستم ایمنی و کاهش التهاب، به سرعت جلوی هجوم ائوزینوفیلها به ریه را میگیرند.
بسیاری از بیماران در عرض ۱۲ تا ۲۴ ساعت پس از دریافت اولین دوز کورتون، بهبود چشمگیری را تجربه میکنند. تب قطع میشود، تنفس راحتتر شده و سطح اکسیژن خون بالا میآید. پس از بهبود اولیه و ترخیص از بیمارستان، درمان با کورتون خوراکی (مانند قرص پردنیزولون) ادامه مییابد. دوز دارو باید به تدریج و طی چند هفته کاهش یابد تا از بازگشت بیماری جلوگیری شود. قطع ناگهانی دارو میتواند منجر به عود علائم شود.
علاوه بر کورتون، درمانهای حمایتی نقش حیاتی دارند. اکثر بیماران به دلیل افت اکسیژن نیاز به اکسیژنتراپی دارند. در موارد شدید که بیمار دچار نارسایی تنفسی شده است، ممکن است نیاز به اینتوباسیون (لوله گذاری در نای) و اتصال به دستگاه ونتیلاتور (دستگاه تنفس مصنوعی) در بخش مراقبتهای ویژه (ICU) باشد. خوشبختانه، حتی بیمارانی که به دستگاه وصل میشوند نیز معمولاً پس از شروع کورتون به سرعت بهبود یافته و از دستگاه جدا میشوند.
در ابتدای مراجعه، چون هنوز تشخیص قطعی نیست و احتمال عفونت باکتریایی وجود دارد، پزشکان اغلب آنتیبیوتیکهای وسیعالطیف را نیز تجویز میکنند. اما به محض اینکه تشخیص AEP با نمونهبرداری ریه (BAL) تایید شد و عفونت باکتریایی رد شد، آنتیبیوتیکها قطع میشوند، زیرا تاثیری بر این بیماری ندارند. هیچ داروی ضد ویروس یا ضد قارچی نیز برای درمان این بیماری کاربرد ندارد مگر اینکه عفونت همزمانی وجود داشته باشد.
پیشگیری از ذاتالریه ائوزینوفیلیک حاد
با توجه به اینکه علت دقیق بیماری در همه افراد مشخص نیست، ارائه یک دستورالعمل قطعی برای پیشگیری دشوار است، اما بر اساس شواهد موجود، پرهیز از عوامل محرک شناخته شده بهترین راهبرد است. مهمترین اقدام پیشگیرانه، اجتناب از شروع مصرف سیگار است. آمارها نشان میدهد بخش بزرگی از مبتلایان، جوانانی هستند که به تازگی شروع به سیگار کشیدن کردهاند.
برای افرادی که سیگاری هستند، تغییر ناگهانی در عادات سیگار کشیدن (مانند افزایش ناگهانی تعداد نخ سیگار در روز) باید با احتیاط انجام شود یا کلاً ترک شود. همچنین استفاده از سیگارهای الکترونیکی و ویپها که حاوی مواد شیمیایی معطر و روغنهای مختلف هستند، ریسک التهاب ریه را افزایش میدهد و پرهیز از آنها توصیه میشود. اگر قصد ترک سیگار را دارید، بهتر است از روشهای استاندارد و تحت نظر پزشک استفاده کنید تا از نوسانات شدید نیکوتین و مواد شیمیایی ورودی به ریه جلوگیری شود.
در محیطهای شغلی پرخطر، استفاده از ماسکهای محافظتی استاندارد برای جلوگیری از استنشاق گرد و غبار، بخارات سمی و ذرات معلق ضروری است. آتشنشانان و کارگران ساختمانی باید پروتکلهای ایمنی تنفسی را جدی بگیرند. اگر در محیطی قرار گرفتید که گرد و غبار بسیار زیادی دارد (مانند طوفان شن یا تخریب ساختمان)، حتماً از محافظت تنفسی استفاده کنید. هیچ واکسنی برای پیشگیری از این نوع ذاتالریه وجود ندارد، زیرا عامل آن میکروبی نیست.
تفاوت بیماری در مردان و زنان
مطالعات اپیدمیولوژیک نشان دادهاند که ذاتالریه ائوزینوفیلیک حاد در مردان شیوع بیشتری نسبت به زنان دارد. برخی آمارها نشان میدهند که مردان حدود دو برابر بیشتر از زنان به این بیماری مبتلا میشوند. دلیل این تفاوت جنسیتی کاملاً بیولوژیک نیست، بلکه بیشتر به تفاوت در رفتارهای اجتماعی و عادات سبک زندگی مربوط میشود. از آنجا که مصرف دخانیات و شروع سیگار در سنین جوانی در مردان (در بسیاری از جوامع) شایعتر است، و همچنین مردان بیشتر در مشاغل صنعتی، نظامی و آتشنشانی که در معرض گرد و غبار و دود هستند فعالیت میکنند، نرخ ابتلا در آنها بالاتر است.
با این حال، فیزیولوژی زنان نیز ممکن است تفاوتهایی در پاسخ ایمنی ایجاد کند، اما شواهد قطعی مبنی بر اینکه هورمونهای جنسی نقش مستقیمی در ایجاد یا پیشگیری از این بیماری دارند، هنوز اندک است. در زنان، تشخیص ممکن است گاهی با تاخیر انجام شود زیرا پزشکان ممکن است علائم را به بیماریهای دیگر یا مسائل خودایمنی که در زنان شایعتر است نسبت دهند. اما از نظر علائم بالینی، شدت بیماری و پاسخ به درمان، تفاوت معناداری بین مردان و زنان وجود ندارد و پروتکل درمانی برای هر دو جنس یکسان است.
درمان خانگی و رژیم غذایی مناسب
باید به صراحت گفت که ذاتالریه ائوزینوفیلیک حاد یک وضعیت اورژانسی پزشکی است و هیچ درمان خانگی جایگزین مراجعه به بیمارستان و دریافت داروهای استروئیدی نمیشود. تلاش برای درمان تنگی نفس شدید در خانه با گیاهان دارویی یا بخور، میتواند منجر به از دست رفتن زمان طلایی و خطر مرگ شود. درمانهای خانگی تنها زمانی مطرح میشوند که بیمار از بیمارستان مرخص شده و دوران نقاهت را در منزل سپری میکند.
در دوران نقاهت، استراحت مطلق و پرهیز از فعالیتهای سنگین توصیه میشود تا ریهها فرصت بازسازی داشته باشند. استفاده از دستگاه بخور سرد در محیط خانه (در صورتی که پزشک منع نکرده باشد) میتواند به مرطوب نگه داشتن مجاری تنفسی کمک کند. هیدراته نگه داشتن بدن و نوشیدن مایعات کافی (آب، آبمیوههای طبیعی) به رقیق شدن ترشحات ریوی و دفع راحتتر آنها کمک میکند.
از نظر رژیم غذایی، هیچ غذای خاصی درمانکننده AEP نیست، اما تغذیه سالم برای بازسازی سیستم ایمنی و ترمیم بافتها ضروری است. مصرف غذاهای سرشار از پروتئین (مانند گوشت سفید، ماهی، حبوبات) برای ترمیم بافتهای آسیبدیده ریه مفید است. میوهها و سبزیجات حاوی آنتیاکسیدان (مانند ویتامین C و E) میتوانند به کاهش التهاب عمومی بدن کمک کنند. از مصرف غذاهای حساسیتزا، ادویههای بسیار تند، و غذاهای سرخکردنی که ممکن است باعث رفلاکس اسید معده و تحریک گلو شوند، باید در دوران بهبودی پرهیز کرد. همچنین، دوری مطلق از دود سیگار و هوای آلوده در خانه (دود اسپند یا سرخ کردن غذا) الزامی است.
ذاتالریه ائوزینوفیلیک حاد در کودکان و دوران بارداری
این بیماری در کودکان خردسال بسیار نادر است. بیشتر موارد گزارش شده در سنین نوجوانی و همزمان با شروع تجربه مصرف سیگار یا ویپینگ رخ میدهد. با این حال، اگر کودکی دچار این بیماری شود، علائم مشابه بزرگسالان است (تب، سرفه، تنگی نفس) اما تشخیص آن دشوارتر است زیرا کودکان نمیتوانند به خوبی علائم خود را توصیف کنند. در کودکان، باید علل دیگر مانند استنشاق جسم خارجی یا عفونتهای ویروسی و انگلی با دقت بیشتری بررسی شود. درمان در کودکان نیز شامل کورتیکواستروئیدهاست و دوز دارو بر اساس وزن کودک تنظیم میشود.
در دوران بارداری، ابتلا به AEP یک چالش بزرگ پزشکی است. اگرچه نادر است، اما بروز آن میتواند هم برای مادر و هم برای جنین خطرناک باشد. افت اکسیژن خون مادر (هیپوکسمی) مستقیماً بر اکسیژنرسانی به جنین اثر میگذارد و میتواند منجر به زجر جنینی یا زایمان زودرس شود. تشخیص در بارداری با چالشهایی روبرو است، زیرا پزشکان سعی میکنند از اشعه ایکس و سیتی اسکن تا حد امکان اجتناب کنند، اما در شرایط تهدیدکننده حیات، انجام این تستها با محافظت از شکم مادر ضروری است. کورتیکواستروئیدها (مانند پردنیزولون) در بارداری با احتیاط قابل استفاده هستند و مزایای آنها برای نجات جان مادر و جنین بر خطرات احتمالی ارجحیت دارد.
عوارض و خطرات بیماری
جدیترین عارضه ذاتالریه ائوزینوفیلیک حاد، نارسایی تنفسی است. اگر درمان انجام نشود، التهاب شدید باعث پر شدن کیسههای هوایی از مایع میشود و تبادل گازهای تنفسی مختل میگردد. این وضعیت میتواند منجر به ایست تنفسی و مرگ شود. قبل از شناخت دقیق این بیماری و درمان با کورتون، آمار مرگ و میر بالا بود، اما امروزه با تشخیص و درمان سریع، مرگومیر بسیار نادر است.
یکی دیگر از عوارض احتمالی، عفونتهای ثانویه بیمارستانی است. بیمارانی که در ICU بستری میشوند و به دستگاه تنفس مصنوعی وصل میشوند، در معرض خطر عفونتهای باکتریایی ثانویه (مانند ذاتالریه وابسته به ونتیلاتور) قرار دارند. همچنین مصرف دوزهای بالای کورتون میتواند باعث افزایش قند خون، افزایش فشار خون و ضعف سیستم ایمنی شود که باید توسط پزشک مدیریت شود. خوشبختانه، برخلاف بسیاری از بیماریهای ریوی، AEP معمولاً باعث فیبروز (سفت شدن) دائمی ریه نمیشود و پس از درمان کامل، عملکرد ریه در اکثر بیماران به حالت کاملاً طبیعی بازمیگردد و عوارض ماندگار درازمدت شایع نیست.
طول درمان ذاتالریه ائوزینوفیلیک حاد چقدر است؟
طول دوره درمان به شدت بیماری در زمان مراجعه و سرعت پاسخ بدن بیمار بستگی دارد. مرحله حاد و خطرناک بیماری معمولاً در ۲۴ تا ۴۸ ساعت اول پس از شروع کورتونهای وریدی کنترل میشود. بیمار ممکن است بین ۳ تا ۷ روز در بیمارستان بستری باشد (بسته به نیاز به اکسیژن).
پس از ترخیص، درمان دارویی خوراکی باید ادامه یابد. طول دوره استاندارد درمان با کورتون خوراکی معمولاً بین ۲ تا ۴ هفته است. در برخی پروتکلها ممکن است تا ۶ هفته نیز ادامه یابد. پزشک به تدریج دوز دارو را کم میکند (Tapering) تا زمانی که دارو کاملاً قطع شود. بسیار مهم است که بیمار حتی پس از احساس بهبودی کامل، دوره دارو را تکمیل کند. عود بیماری پس از درمان کامل و قطع سیگار بسیار نادر است. اگر بیمار دوباره سیگار کشیدن را شروع کند، احتمال بازگشت بیماری وجود دارد. بنابراین، طول درمان فقط مصرف دارو نیست، بلکه ترک همیشگی عامل محرک (سیگار) بخشی از پروسه درمان مادامالعمر محسوب میشود.
نامهای دیگر و اصطلاحات مرتبط
در متون پزشکی و پروندههای بیماران، ممکن است با نامها و اصطلاحات مختلفی برای این بیماری مواجه شوید. رایجترین نام همان «ذاتالریه ائوزینوفیلیک حاد» یا به اختصار AEP است. گاهی اوقات به دلیل اینکه علت بیماری در بسیاری از موارد ناشناخته است، از اصطلاح «ذاتالریه ائوزینوفیلیک حاد ایدیوپاتیک» (Idiopathic Acute Eosinophilic Pneumonia) استفاده میشود.
باید توجه داشت که این بیماری با «ذاتالریه ائوزینوفیلیک مزمن» (CEP) متفاوت است؛ نوع مزمن بیماری تدریجیتر است، در زنان شایعتر است و اغلب با آسم همراه است و احتمال عود آن پس از درمان بسیار بیشتر است. همچنین اصطلاح «سندرم لفلر» (Loeffler’s syndrome) نیز نوعی پنومونی ائوزینوفیلیک است، اما معمولاً خفیفتر، گذرا و اغلب ناشی از عفونتهای انگلی است و نباید با AEP اشتباه گرفته شود. در دستهبندیهای کلیتر، AEP زیرمجموعهای از «بیماریهای بینابینی ریه» (ILD) و «ائوزینوفیلی ریوی» محسوب میشود.
نقش آلایندههای صنعتی و ویپینگ (Vaping) در بروز بیماری
در سالهای اخیر، موج جدیدی از نگرانیها در مورد ارتباط بین سیگارهای الکترونیکی و ذاتالریه ائوزینوفیلیک حاد ایجاد شده است. گزارشهای پزشکی متعددی وجود دارد که نشان میدهد افراد جوان پس از استفاده از ویپ (Vaping)، به خصوص موادی که حاوی طعمدهندههای خاص یا مشتقات روغنی مانند ویتامین E استات هستند، دچار علائم شدید AEP شدهاند. ریه انسان برای استنشاق بخارات روغنی طراحی نشده است و ورود این ذرات میتواند ماکروفاژها و سیستم ایمنی ریه را به شدت تحریک کند.
این پدیده گاهی تحت عنوان کلیتر EVALI (آسیب ریوی مرتبط با استفاده از سیگار الکترونیکی یا ویپینگ) نیز طبقهبندی میشود، اما بسیاری از موارد EVALI ویژگیهای پاتولوژیک مشابه با ذاتالریه ائوزینوفیلیک حاد دارند. این موضوع اهمیت پرهیز از این محصولات را، که گاهی به اشتباه “بیخطر” تبلیغ میشوند، دوچندان میکند. مواد شیمیایی موجود در کارتریجهای ویپ میتوانند باعث التهاب شیمیایی شوند که دقیقاً مسیر بیماریزایی AEP را تقلید میکند. بنابراین، پزشکان امروزه در برخورد با هر جوان مبتلا به علائم تنفسی حاد، حتماً در مورد مصرف ویپ سوال میپرسند.
جمعبندی
ذاتالریه ائوزینوفیلیک حاد (AEP) یک بیماری تنفسی نادر و با شروع ناگهانی است که در اثر تجمع غیرطبیعی گلبولهای سفید نوع ائوزینوفیل در ریهها ایجاد میشود. این بیماری اغلب با تب، سرفه و تنگی نفس شدید خود را نشان میدهد و میتواند به سرعت به نارسایی تنفسی منجر شود. ارتباط قوی بین این بیماری و شروع مصرف سیگار یا تغییر در عادات دخانیات وجود دارد. تشخیص قطعی معمولاً از طریق شستشوی برونکوآلوئولار (BAL) و مشاهده درصد بالای ائوزینوفیلها انجام میشود. خوشبختانه، این بیماری به درمان با کورتیکواستروئیدها پاسخ بسیار خوبی میدهد و اکثر بیماران با تشخیص به موقع و درمان صحیح، بدون هیچ عارضه ماندگاری بهبود مییابند. کلید اصلی در مدیریت این بیماری، مراجعه سریع به پزشک هنگام بروز تنگی نفس ناگهانی و پرهیز کامل از دخانیات و ویپینگ برای جلوگیری از عود مجدد است. آگاهی از علائم هشداردهنده میتواند تفاوت بین بهبودی سریع و درگیری با عوارض خطرناک باشد.

